Гормонально-метаболический патоморфоз нарушений углеводного обмена у подростков с ожирением
Автор: Матюшева Н.Б., Саприна Т.В., Ворожцова И.Н., Горбатенко Е.В., Солодилова Е.А.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 4-2 т.26, 2011 года.
Бесплатный доступ
На современном этапе у подростков с ожирением выявлена высокая частота всех компонентов метаболического синдрома. Степень гормонально-метаболических нарушений возрастает с увеличением степени ожирения, однако индексы инсулинорезистентности максимально выражены у подростков со 2-й степенью ожирения с дальнейшим снижением у подростков с 3 и 4-й степенью ожирения. Ранним маркером нарушений углеводного обмена по данным внутривенного глюкозотолерантного теста (ВГТТ) являются: высокий уровень гликемии на 3-й минуте теста, уменьшение скорости снижения глюкозы и высокий постпрандиальный уровень гликемии. ВГТТ позволяет выделять у подростков с ожирением дополнительные факторы метаболического синдрома и прогрессирования сердечно-сосудистых нарушений (гиперурикемия).
Ожирение, метаболический синдром, инсулинорезистентность, внутривенный глюкозотоле рантный тест, гиперурикемия
Короткий адрес: https://sciup.org/14919628
IDR: 14919628 | УДК: 616-056.257-098-053.6:577.124.8
Hormonal and metabolic pathomorphosis of carbohydrate metabolism infringement in adolescents with obesity
In teenagers with obesity at the present stage high frequency of all components of metabolic syndrome is revealed. Degree of hormonalmetabolic infringements increases with increase in degree of obesity, however indexes of insulin resistance are as much as possible expressed in teenagers with 2 degree of obesity. Early markers of infringements of carbohydrate exchange according to Intravenous Glucose Tolerance Test (IVGTT) are: high glucose level on 3rd minute of the test and the reduction of speed of decrease in glucose and high postprandial level of glicemia. Intravenous Glucose Tolerance Test allows to allocate in teenagers with obesity additional factors of a metabolic syndrome and progressing of cardiovascular infringements (hyperuricemia).
Текст научной статьи Гормонально-метаболический патоморфоз нарушений углеводного обмена у подростков с ожирением
Многие проблемы здоровья, связанные с ожирением, которые, как раньше считалось, относятся только к взрослым, в настоящее время все чаще наблюдаются и у детей: артериальная гипертензия, диабет 2-го типа, неалкогольная жировая болезнь печени, поликистозное изменение яичников и затрудненное дыхание во сне, метаболический синдром [16]. У 80% детей и подростков с данной патологией регистрируется повышенное артериальное давление. У 25% детей с ожирением выявляется нарушение толерантности к глюкозе (НТГ), еще у 4% – “скрытый” сахарный диабет 2-го типа (СД 2) [10, 12]. Для диагностики ранних этапов углеводной интолерантности необходимо своевременно выделять детей в группы риска на основании генеалогических и клинических данных [6]. В настоящее время все больше внимания уделяется исследованию ранних нарушений углеводного обмена, к которым относятся: нарушение толерантности к углеводам и нарушение гликемии натощак, а также их сочетание. Данные нарушения объединяют под общим термином “предиабет”, что подчеркивает неблагоприятный прогноз [1, 11]. У подростков с ожирением при прогрессировании нарушений углеводного обмена до НТГ могут проявляться основные дефекты функции β -клетки. Кроме того, прогрессивное снижение функции β -клетки способствует ухудшению толерантности к глюкозе. Основные метаболические дефекты на самой ранней стадии болезни перед началом любых нарушений толерантности к глюкозе, приводящие к развитию СД 2, требуют исследования. СД 2 у взрослых – заключительный этап развития заболевания, характеризующийся ухудшением инсулиноре-зистентности и секреции инсулина [16, 17]. Изменения, приводящие к развитию СД 2-го типа у подростков с ожирением, достаточно не изучены. Вышеизложенное определяет актуальность установления частоты компонентов метаболического синдрома и диагностики нарушений углеводного обмена на доклинической стадии у подростков с ожирением с целью изучения метаболических и гормональных механизмов их формирования.
Цель исследования: определить гормонально-метаболические показатели и диагностическую ценность внутривенного глюкозотолерантного теста в диагностике ранних нарушений углеводного обмена у подростков с ожирением.
Материал и методы
Проведено одномоментное открытое исследование. В исследование включено 54 человека (31 девушка, 23 юноши), средний возраст обследуемых составил 15,04±1,7 года. Критериями включения являлись: консти- туционально-экзогенное ожирение и метаболический синдром, возраст от 12 до 18 лет, мужского и женского пола. Критерии исключения: ожирение эндокринного генеза и генетической патологии, сахарный диабет 1 и 2-го типа, получение заместительной гормональной терапии. Группу контроля составили 10 практически здоровых подростков, сопоставимых по полу и возрасту.
Всем пациентам было проведено обследование: сбор жалоб, данных анамнеза жизни и заболевания (анализировался пол, течение анте- и неонатального периодов жизни, характера вскармливания, дебют и стаж заболевания, наличие хронических очагов инфекции, наследственная отягощенность по диабету, ожирению, сердечно-сосудистой патологии), объективное обследование, антропометрия, измерение окружности талии (ОТ), бедер (ОБ) с расчетом их отношения (ОТ/ОБ) и индекса массы тела (ИМТ). Степень ожирения устанавливали согласно классификации Ю.А. Князева ( 1982). Лабораторные данные: уровень общего холестерина (ОХ), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП), липопротеидов высокой плотности (ЛПВП), индекс ате-рогенности, трансаминаз (АСТ, АЛТ), лептин (Diagnostics Biochem Canada, Inc.), С-пептид (норма 0,78–1,89 нг/мл), антитела к глутаматдекарбоксилазе (IsletestТМ-GAD, “BIOMERICA”), антитела к β -клеткам (IsletestТМ-ICA, “BIOMERICA”). Исследовался иммунореактивный инсулин (ИРИ) иммуноферментным методом (Mercodia Iso-Insulin ELISA, норма 5–25 ммоль/л). Степень инсулинорезистен-тности (ИР) определяли по индексам HOMAR, Caro, Quicki.
Статистическую обработку данных проводили с помощью пакета SPSS 11.5. Данные представлены в виде среднего и стандартного отклонения (M±SD). Для проверки нормальности распределения величин показателей использовали критерий Колмогорова–Смирнова. Проверка достоверности различий двух сравниваемых групп проводилась по непараметрическому критерию Круска-ла–Уолиса для независимых выборочных совокупностей. Для попарного анализа использовали критерий Манна– Уитни при уровне значимости р<0,05. Корреляционный анализ для изучения взаимосвязи исследованных признаков проводился с использованием непараметрического критерия Спирмена.
Результаты и обсуждение
При обследовании 2-я степень ожирения выявлена у 13 человек, 3-я степень – у 31 человека, 4-я степень – у 10 человек. ИМТ составил 35,2±6,2, избыток массы тела – 71±27%. Средний возраст начала набора веса 6,6±2,9 года, стаж заболевания – 8,4±3,3 года. По результатам лабораторного обследования было выявлено увеличение уровня ОХС, ТГ, ЛПНП, индекса атерогенности и уменьшение
Таблица 1
Характеристика биохимических, гормональных показателей и индексов чувствительности к инсулину у подростков с различной степенью ожирения
|
Показатели |
2-я степень |
3-я степень |
4-я степень |
Контроль |
р |
|
ОХС |
3,9±0,5 |
4,0±0,7 |
4,3±0,9 |
3,7±0,7 |
рК3=0,025, рК4=0,051 |
|
ТГ |
1,0±0,5 |
1,3±0,7 |
1,3±0,5 |
1,0±0,4 |
рК3=0,03, рК4=0,051 |
|
ЛПВП |
1,7±0,4 |
1,4±0,2 |
1,5±0,4 |
1,7±0,3 |
р23=0,011, рК3=0,000 |
|
ЛПНП |
1,7±0,8 |
2,1±0,7 |
2,2±0,9 |
1,6±0,4 |
рК3=0,003, рК4=0,029 |
|
Индекс атерогенности |
1,5±0,8 |
2,0±0,7 |
2,0±1,0 |
1,3±0,3 |
р23=0,06, рК3=0,000, рК4=0,008 |
|
Мочевая кислота |
0,3±0,2 |
0,3±0,04 |
0,3±0,1 |
0,33±0,1 |
Не достоверно |
|
HOMAR |
8,0±7,4 |
6,7±5,1 |
4,5±5,7 |
0,51±0,42 |
РК2=0,030, рК3=0,016 |
|
Caro |
0,5±0,7 |
1,3±2,1 |
2,5±3,5 |
3,63±4,41 |
р23=0,015, рК2=0,01, рК3=0,013 |
|
Quicki |
0,5±0,2 |
0,8±0,7 |
0,7±0,4 |
1,49±0,96 |
р23=0,007, рК2=0,00 рК3=0,016 |
Примечание: p1,2,3 – уровень статистической значимости между группами подростков с ожирением; к – контрольная группа.
уровня ЛПВП с увеличением степени ожирения (табл. 1), что соответствует многим литературным данным [2].
Продолжается научная дискуссия по поводу значений индексов ИР. В литературных источниках предлагаются различные значения HOMAR: >3,16 [15], >3,2 [1], >3,43 [14]. В нашей работе мы использовали значение индекса HOMAR>4 [4]. По результатам количественной оценки инсулинорезистент-ности у подростков с ожирением 2-й степени регистрировались наиболее выраженные изменения (табл. 1). С увеличением степени ожирения отмечалось снижение значений индексов ин- сулинорезистентности, что подтверждалось уровнем инсулина и С-пептида в сыворотке крови. Более чувствительными для оценки ИР у подростков с ожирением оказались индексы HOMAR и Caro. Динамика изменений концентрации инсулина, С-пептида и рассчитанных на их основе индексов чувствительности к инсулину свидетельствуют о снижении эндогенной секреции инсулина у подростков 3 и 4-й степеней ожирения, что характерно для выраженных нарушений углеводного обмена и характеризуют стадию предиабета. Таким образом, на сегодняшний день мы имеем патоморфоз нарушений углеводной интолерантности у подростков с ожирением, когда в возрастной группе до 15 лет имеются патофизиологические сдвиги (инсулино-резистентность и снижение эндогенной секреции инсулина), характерные для развития СД 2.
Считается, что абдоминальный тип ожирения говорит об ИР и гиперинсулинемии (ГИ). По результатам проведенной работы абдоминальное ожирение (ОТ>90 перцентили) наблюдалось у 21 юноши, из них у 15 (72%) ИР подтверждена расчетными показателями, и у 23 девушек, из которых у 12 (50%) также регистрировались высокие
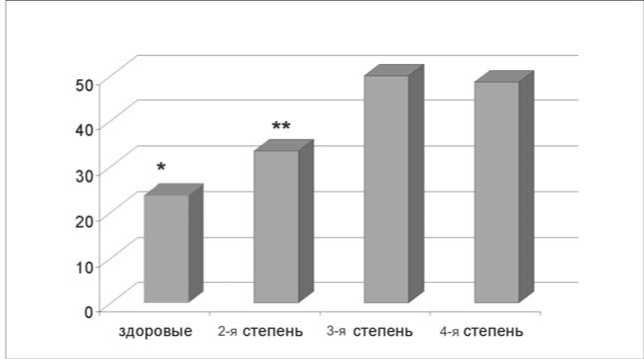
Рис. 1. Показатели лептинемии у подростков с различной степенью ожирения (** – р23=0,066, ** – р24=0,069, * – рК3=0,006, * – рК4=0,023)
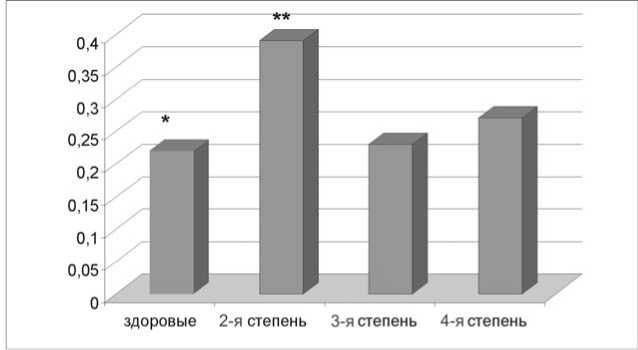
Рис. 2. Концентрация C-пептида в сыворотке крови у подростков с различной степенью ожирения (*р23=0,014, **рК2=0,009)
индексы ИР.
Существует мнение, что повышение концентрации лептина в сыворотке крови до 25–30 нг/мл связано с ожирением, а при более высоких его показателях развивается лептинорезистентность (ЛР). В результате, дальнейшее нарастание гиперлептинемии не сопровождает-
Таблица 2
Уровень инсулина в сыворотке крови на 0, 3 и 5-й минутах внутривенного глюкозотолерантного теста
|
Контроль |
2-я степень |
3-я степень |
4-я степень |
p |
|
|
ИРИ 0 мин |
3,07±2,5 |
38,52±37,79 |
30,93±22,22 |
17,31±20,92 |
p23=0,52, p24=0,067, p34=0,28 |
|
ИРИ 3 мин |
55,84±48,78 |
80,81±42,02 |
107,25±77,65 |
98,44±66,56 |
p23=0,9 |
|
ИРИ 5 мин |
52,3±33,28 |
82,43±48,06 |
92,46±70,15 |
109,55±79,37 |
p234>0,05, pк3<0,05, pк4<0,05 |
Примечание: p1,2,3 – уровень статистической значимости между группами подростков с ожирением; к – контрольная группа.
ся параллельным увеличением его концентрации в ткани мозга, следовательно, лептин утрачивает свое подавляющее влияние на синтез нейропептида Y, повышающего аппетит, и стимулирующее – на продукцию пептидов с аноректическим действием (кортикотропин-рили-зинг-гормон, меланоцитостимулирующий гормон), что, вероятно, играет дополнительную роль в развитии ожирения и формировании его осложнений за счет нарушения регуляции пищевого поведения [5]. В нашем исследовании ЛР развивалась уже при 2-й степени ожирения, увеличиваясь с повышением степени ожирения (рис. 1). Отмечена отрицательная корреляционная связь между уровнем кортизола и лептина (R=–0,387, p=0,041). Достоверной корреляции уровня лептинемии с полом выявлено не было, однако наметилась тенденция к более выраженной лептинемии (47,12±18,14 нг/мл) у подростков с абдоминальным типом ожирения в сравнении с подростками с глютео-феморальным типом распределения подкожножировой клетчатки (32,38±17,51 нг/мл, р=0,07).
Принадлежность к группе риска развития МС в подростковом возрасте оценивалась по критериям последнего консенсуса Международной диабетической федерации (IDF) 2007г. [9], наиболее частым из которых было абдоминальное ожирение (81%), дислипидемия (61%), артериальная гипертензия (33%) [7].
По результатам орального глюкозотолерантного теста у 6 (11%) подростков выставлен диагноз – нарушение гликемии натощак, у 4 (7%) пациентов – нарушение толерантности к глюкозе. Согласно данным внутривенного глюкозотолерантного теста (ВГТТ), выделяют пациентов с умеренными нарушениями углеводного обмена и выраженными нарушениями углеводного обмена (по выраженности коэффициентов k и Н) [13]. В проведенном нами исследовании по результатам ВГТТ у 10 человек выявлены умеренные нарушения углеводного обме-
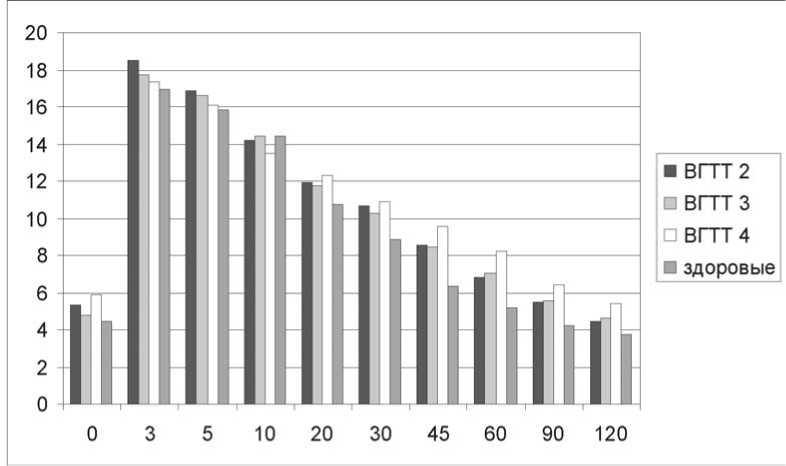
Рис. 3. Кинетика гликемии в ходе ВГТТ у подростков с различной степенью ожирения и в контрольной группе
на. В ходе теста исследовался уровень инсулина на 0, 3 и 5-й минутах (табл. 2).
Выявлено снижение уровня инсулина на 0-й минуте с увеличением степени ожирения, что подтверждается аналогичными изменениями концентрации С-пептида (p23=0,0001, p24=0,067).
По данным некоторых исследователей, гиперурике-мия отчетливо ассоциируется с АГ, гиперлипопротеине-мией, ожирением, ИР, ГИ и углеводными нарушениями диабетогенной направленности [3]. В нашем исследовании выявлен факт повышения уровня мочевой кислоты у пациентов с нарушением углеводного обмена (НУО), диагностированным по результатам ВГТТ (p=0,067), однако у подростков с нарушениями углеводного обмена, выделенных по данным ОГТТ, гиперурикемии зарегистрировано не было, что наводит на мысль, что ВГТТ выделяет пациентов с НУО по несколько другим механизмам, чем ОГТТ. В настоящее время роль и место нарушений в пуриновом обмене при МС освящается неоднозначно. Но все больше авторов склоняются к выводу, что пуриновая система является как активным, так и пассивным участником основных биохимических процессов в рамках аэробного гликолиза, а также пурины влияют на транспорт глюкозы, опосредуемый инсулином [8]. Таким образом, ВГТТ позволяет выделять различные механизмы на- рушений углеводного обмена, и что немаловажно, тест чувствителен к ранним метаболическим нарушениям, ассоциированным с инсулинорезистентностью и гипе-ринсулинемией.
Выводы
-
1. У подростков с ожирением выявлена высокая частота всех компонентов метаболического синдрома: абдоминальное ожирение (81%), инсулинорезистентность (61%), дислипидемия (39%) и артериальная гипертензия (33%).
-
2. Степень гормонально-метаболических нарушений возрастает с увеличением степени ожирения, однако индексы инсулинорезистентости максимально выражены у подростков с ожирением 2-й степени.
-
3. Ранними маркерами нарушений углеводного обмена по данным внутривенного глюкозотолерантного теста у подростков с ожирением являются: высокий уровень гликемии на 3-й минуте теста, уменьшение скорости снижения глюкозы и высокий постпрандиаль-ный уровень гликемии.
-
4. У подростков с ожирением 3 и 4-й степени регистрируется уменьшение секреции инсулина, а также более частое развитие нарушений углеводного обмена по данным ВГТТ и ОГТТ, что отражает современные тенденции к “омоложению” СД 2.
-
5. Данные ВГТТ в сравнении с ОГТТ позволяют дифференцировать нарушения углеводного обмена на ранних стадиях, выделять ведущий механизм (снижение секреции инсулина или нарушение темпов периферической утилизации глюкозы), а также стратифицировать подростков с ожирением в группы высокого риска развития СД 2.
Список литературы Гормонально-метаболический патоморфоз нарушений углеводного обмена у подростков с ожирением
- Витебская А.В., Васюкова О.В. Диагностика инсулинорезистентности у детей и подростков//Проблемы эндокринологии. -2006. -№ 52 (6). -С. 39-41.
- Дианов О.А., Гнусаев С.Ф., Иванов Д.А. и др. Нарушения функционального состояния сердечно-сосудистой системы и метаболизма у детей с ожирением//Педиатрия. -2007. -Т. 86, № 3. -С. 32-34.
- Мадянов И.В., Балаболкин М.И. Гиперурикемия как составляющая метаболического синдрома X//Проблемы эндокринологии. -1997. -№ 43 (6). -С. 30-32.
- Малявская С.И. Педиатрический метаболический синдром: состояние высокого риска//Педиатрия. -2010. -Т. 89, № 4. -С. 119-121.
- Одуд Е.А., Бородина О.В., Тимофеев А.В. Метаболический синдром у детей и подростков с ожирением: возможности диагностики, профилактики и лечения//Фарматека. -2003. -№ 8 (71). -С. 54-59.
- Сорвачева Т.Н., Петеркова В.А., Титова Л.Н. Ожирение у подростков//Лечащий врач. -2006. -№ 4. -С. 50-54.
- Рахимова Г.Н., Азимова Ш.Ш. Оценка частоты метаболического синдрома среди детей и подростков с ожирением согласно новым критериям международной диабетической ассоциации//Педиатрия. -2009. -Т. 88, № 6. -С. 14-17.
- Ровда Ю.И., Миняйлова Н.Н., Казакова Л.М. Некоторые аспекты метаболического синдрома у детей и подростков//Педиатрия. -2010. -Т. 89, № 44. -С. 111-115.
- Alberti K.G.M.M., Zimmet P.Z., Shaw J.E. The metabolic syndrome in children and adolescents//Lancet. -2007. -Vol. 369. -P. 2059-2061.
- American Association of Clinical Endocrinologists. Finding and recommendations from the AACE conference on insulin resistance syndrome (2002) [Электронный ресурс]. -URL: http://www.aace.cjm/pub/.
- Dabelea D., Hanson R.L., Bennett P.N. Increasing prevalence of type II diabetes in american indian children//Diabetologia. -1998. -Vol. 41. -P. 904-910.
- Drake A.J., Smith A., Betts P.R. Type II diabetes in obese white children//Arch. Dis. Child. -2002. -Vol. 86. -P. 207-208.
- Dreval A.V. European Congress of Endocrinology, 3-7 Sept. 2005: abstract book. -Goteborg, 2005. -P. 74; Abstr. P. 1-14.
- G. Cuartero B., G. Lacalle C., J. Lobo C. et al. The HOMA and QUICKI indexes and insulin and C peptide levels in healthy children. Cut off points to identify metabolic syndrome in healthy children//An. Pediatr. (Barc). -2007. -Vol. 66 (5). -P. 481-490.
- Keskin M. et al. Homeostasis model assessment is more reliable than the fasting glucose/insulin ratio and quantitative insulin sensitivity check index for assessing insulin resistance among obese children and adolescents//Pediatrics. -2005. -Vol. 115. -P. 500-503.
- Sinaiko A.R., Steinberger J., Moran A. et al. Relation of body mass index and insulin resistance to cardiovascular risk factors, inflammatory factors, and oxidative stress during adolescence//Circulation. -2005. -Vol. 111. -P. 1985-1991.
- Миняйлова Н.Н., Сундукова Е.Л., Ровда Ю.И. Гиперлептинемия и ее клинико метаболические ассоциации при синдроме инсулинорезистентности у детей и подростков//Педиатрия. -2009. -Т. 88, № 6. -С. 6-13.


