Готовность регионов России к пандемии COVID-19 на основе демографической устойчивости и развития системы здравоохранения
Автор: Руднева Оксана Сергеевна, Соколов Александр Андреевич
Журнал: Народонаселение @narodonaselenie
Рубрика: Социально-экономические последствия пандемии
Статья в выпуске: 1 т.26, 2023 года.
Бесплатный доступ
Оценка готовности регионов к возникновению критических ситуаций в современных условиях является актуальным направлением исследований. Цель исследования - выделение основных факторов, определяющих современное состояние социально-демографической системы населения и предпосылки его изменения под влиянием негативных процессов. Для формирования объективной картины сложившейся ситуации выделено два направления: потенциал (состояние системы здравоохранения региона) и демографическая устойчивость (риски снижения численности населения), на основании которых рассчитаны комплексные интегральные индексы и проведено ранжирование регионов. Специфика авторского подхода к анализу состоит в комплексном использовании демографических индикаторов, показателей заболеваемости и функционировании системы здравоохранения. В результате анализа выявлено, что в регионах сложилась неоднозначная ситуация. По оценке демографической устойчивости, лучшими стали республики Северного Кавказа, но также здесь отмечается самый низкий уровень развития системы здравоохранения. Противоположная ситуация наблюдается в регионах Дальнего Востока (Сахалинская область, Еврейская АО и Чукотский АО) - при высоких показателях потенциала системы здравоохранения отмечаются высокие демографические риски. Глубина последствий пандемии отразились в виде избыточной смертности. В первый год регионы Северного Кавказа стали лидерами по темпам роста смертности - республики Чеченская (на 44%), Дагестан (на 32%) и Ингушетия (на 27%). Наиболее устойчивыми оказались республики Адыгея и Бурятия, город Севастополь - избыточная смертность не превышала 6%. На второй год активное увеличение смертности коснулось уже всех регионов, за исключением Республики Тыва и Чукотского АО, где самые низкие доли населения старше трудоспособного возраста. Предложенная концепция двухстороннего исследования регионов позволит проследить в динамике основные проблемные места и даст возможность предотвратить последствия других возможных форс-мажоров.
Пандемия, демографическая устойчивость, потенциал системы здравоохранения, избыточная смертность, российские регионы, covid-19
Короткий адрес: https://sciup.org/143179976
IDR: 143179976 | DOI: 10.19181/population.2023.26.1.13
Analysis of the readiness of Russian regions for the COVID-19 pandemic based on demographic sustainability and development of the healthcare system
Assessment of the readiness of regions for the occurrence of critical situations is atopical area of research in modern conditions. The problem of high mortality in Russia determines the importance of studying the factors that shape the current state of the socio-demographic system of the population and the prerequisites for its change in the future or in the present under the influence of negative processes. To form an objective picture of the current situation, two areas are identified: potential (the state of the region's healthcare system) and demographic stability (risks of population decline), on the basis of which complex integral indices are calculated and regions are ranked. The specificity of the author's approach to the analysis consists in the complex use of demographic indicators, morbidity indicators and the functioning of the healthcare system. As a result of the analysis, it was found out that an ambiguous situation has developed in the regions. According to the assessment of demographic sustainability, the republics of the North Caucasus have become the best, but there is also the lowest level of development of the healthcare system. The opposite situation is observed in remote and sparsely populated regions of the Far East - Sakhalin Oblast, the Jewish Autonomous Oblast and Chukotka Autonomous Okrug - with high indicators of the potential of the healthcare system there are high demographic risks. The depth of the consequences of the pandemic was reflected in the form of excess mortality. In the first year, the regions of the North Caucasus became leaders in terms of mortality growth - Chechnya (by 44%), Dagestan (by 32%) and Ingushetia (by 27%).The most stable were Adygea, Sevastopol and Buryatia - excess mortality did not exceed 6%. In the second year, actively increasing mortality has already affected all regions, with the exception of the Republic of Tyva and Chukotka Autonomous Okrug having the lowest proportion of the population over working age. The proposed concept of a two-way study of regions will make it possible to trace the main problem areas in dynamics and give an opportunity to prevent the consequences of other possible force majeure.
Текст научной статьи Готовность регионов России к пандемии COVID-19 на основе демографической устойчивости и развития системы здравоохранения
В 2020 г. Всемирная организациия здравоохранения (ВОЗ) объявила о пандемии COVID-19 1 . Ещё в 2019 г. Университет Джона Хопкинса в журнале «The Economist» опубликовал рейтинг стран по устойчивости к воздействию эпидемий по группам направлений — предотвращение, выявление, быстрота реакции государства, состояние здравоохранения, соответствие международным нормам, экономические, социальные и другие риски2. Лидерами стали США, Великобритания и Нидерланды. Средняя оценка по миру составила 40,2 балла (при максимальных 100), в развитых странах — 51,9 балла. Россия в этом рейтинге заняла 63 место из 195 (44,3 балла) между Коста-Рикой и Сальвадором. Но после начала пандемии COVID-19 активное развитие заболевания и увеличение летальности показали, что национальные системы здравоохранения даже экономически развитых стран оказались не готовы к пандемии [1].
Пандемия COVID-19 вызвала мировой демографический кризис, последствия которого прервали естественный процесс роста продолжительности жизни и снижения смертности в большинстве стран, в том числе и в России [2]. Предотвращение активного распространения заболевания и минимизация последствий пандемии возможна не только функционированием системы обеспечения здравоохранения населения страны, но и способностью её трансформации в самом процессе течения заболевания. Также важным аспектом является признание серьёзности угрозы со стороны ведущих политических и социальных акторов для обеспечения своевременного принятия мер в необходимом объёме.
Актуальной является проблема выявление слабых мест в системе здравоохранения и оценка предрасположенности к повышенной летальности в состоянии общественного здоровья населения. Учёными ведётся изучение факторов, влияющих на здоровье населения, распространение заболеваний и устойчивость систем здравоохранения [3;4]. ВОЗ установлено, что «все основные детерминанты здоровья связаны с социально-экономическими факторами. Связь между состоянием здоровья и занятостью, социальной защитой, жилищными условиями, уровнем доходов и образованием чётко прослеживается во всех европейских странах»3. Готовность государств и регионов к форс-мажо-рам и преодоление возникших проблем определяет уровень устойчивости общественного здоровья населения территорий и способность экономики для поддержки этого в период повышенной нагрузки [5;6].
Демографическая ситуация в России в пандемию COVID-19
В условиях России динамика численности населения служит косвенным маркером состояния страны — экономики и социального благополучия. Большие опасения вызывали цифры 1990-х гг.— шло активное снижение численности населения в связи с резко возросшей смертностью. Минимальная ожидаемая продолжительность жизни (общая) в 1994 г. достигла 63,9 лет (мужская — 57,5 лет). С 1995 по 2006 г. естественная убыль варьировала от 950 тыс. до 680 тыс. человек ежегодно. В 2013–2015 гг. наблюдался небольшой естественный прирост населения. Относительная стабилизация демографической ситуации в связи с переходом российских семей на малодетность, увеличения возраста вступления в брак и рождения первого ребёнка при снижении уровня смертности наблюдалась в виде отсутствия резкой депопуляции. Но в связи с пандемией уже за 2020 г. естественная убыль достигла 702 тыс. человек, что пре- вышало аналогичный показатель 2019 г. в 2,27 раза. Численность населения сократилась на 0,4% (577 тыс. человек) относительно 2019 г., в котором этот показатель составил 0,02% (32 тыс. человек). Смертность в 2020 г. увеличилась на 18% (323 тыс. человек) относительно показателя 2019 г. и 14,8% (274 тыс. человек) относительно среднего за пятилетний период. По данным Росстата, в 2020 г. зарегистрировали 116,9 тыс. человек умерших с основным диагнозом COVID-19 (5,5% от общей смертности), в 2021 г. этот показатель увеличился до 446,9 тыс. человек (18,3% от общей смертности). Также возросла доля смертности от заболеваний сердечно-сосудистых, пневмонии, эндокринной системы и хронических.
Прямо или косвенно избыточная смертность 2020 и 2021 гг. определяется пандемией COVID-19. Это не только непосредственно заболевшие, когда COVID-19 стал основной причиной смерти, а также обострил хронические заболевания, повлёкшие смерть. В виду резко возросшей нагрузкой на лечебные учреждения была ограничена плановая медпомощь по прочим заболеваниям. Массовое преобразование стационаров и медицинских центров в инфекционные больницы и ограничение оказания плановой медпомощи привели к резкому сокращению доступности медицинской помощи, по крайней мере, в начале пандемии [7]. Население из-за пандемических ограничений сокращало посещение лечебных учреждений из-за опасения заразиться. Помимо этого, COVID-19 влияет на течение других заболеваний, ухудшает здоровье и качество жизни переболевших в дальнейшем, что скажется на смертности в последующие годы. Согласно социологическим исследованиям IPSOS в 2020 г. 34% россиян считали, что состояние медицины в стране не удовлетворительное и вызывает опасение, в то время как COVID-19 беспокоил только 20% опрошенных4. Фонд «Обществен- ное мнение» провёл аналогичное исследование и выявил, что для 49% опрошенных уровень системы здравоохранения не отвечает их нуждам, полностью удовлетворены только 10%5.
Готовность регионов России к пандемии
В регионах России распространение пандемии происходило по-разному. Согласно исследованиям, наиболее значимыми факторами для распространения стали показатели плотности населения, наличие крупных городов, активный миграционный поток [8]. Выявлено активное распространение заболеваемости из экономически развитых регионов, таких как Москва и Московская область, в периферийные менее развитые территории [9; 10]. Также выделено ещё два очага распространения вируса — Сибирь (с высокой плотностью вахтовых поселений и активной трудовой миграцией) и Северный Кавказ (с высоким уровнем семейно-общинных контактов и разреженной сетью учреждений здравоохранения) [11].
Пандемия COVID-19 оказала значительное влияние на рост смертности в стране, нарушив продолжительный процесс её снижения в предыдущие годы. Проблематика высокой смертности в России определяет важность изучения факторов, формирующих современное состояние социально-демографической системы населения и предпосылки его изменения в будущем под влиянием негативных процессов, в том числе текущей пандемией. В виду большой протяжённости страны, различиями в плотности заселения территорий и степенью контактности регионов с другими государствами распространение COVID-19 происходило неравномерно. В тоже время сами регионы различаются по уровню экономического развития и составу населения.
Определение готовности регионов к пандемии и глубины последствий про- ведено на основе исследования уровня общественного здоровья и системы здравоохранения. Для формирования объективной картины сложившейся ситуации в регионах выделено два направления: потенциал (состояние системы здравоохранения региона) и демографическая устойчивость (уровень угрозы снижения численности населения). Для блока «демографическая устойчивость» отобраны следующие показатели: общий коэффициент смертности (общий, мужчин и женщин), коэффициент младенческой смертности, смертность от внешних причин, ожидаемая продолжительность жизни (общий, мужчин и женщин), первичная и общая заболеваемость, заболеваемость социально-значимыми диагнозами (активный туберкулёз, алкоголизм, наркомания), инвалидность. Для блока «потенциал» — обеспеченность врачами, густота распространения ФАПов на селе (число ФАПов на 1 тыс. сельских жителей), мощность амбулаторно-поликлинических организаций (число посещений на 10 тыс. человек) и коечный фонд
(число коек на 10 тыс. человек). Специфика авторского подхода к анализу состоит в комплексном использовании демографических индикаторов, показателей заболеваемости и функционировании системы здравоохранения. Это способствует разноуровневой оценке состояния населения и выявлению «слабых» точек. Расчёты проводились по средним показателям за 5 лет (2015-2019 гг.). Эмпирической базой стали данные Росстата6. Для компонентов каждого блока показателей рассчитываются частные индексы по формуле:
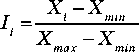
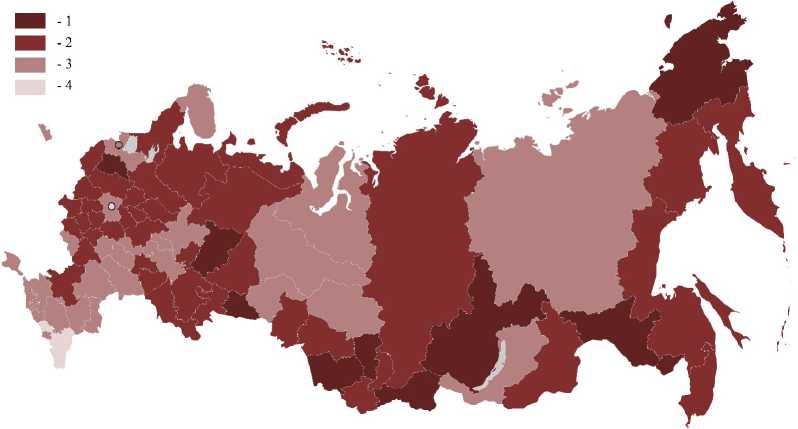
Рис. 1. Распределение регионов по уровню демографической устойчивости: 1 — очень высокий риск; 2 — высокий риск; 3 — средний риск; 4 — низкий риск
Fig. 1. Distribution of regions according to the level of demographic sustainability:
1 — very high risk; 2 — high risk; 3 — medium risk; 4 — low risk
Источник: рассчитано авторами на основе данных Росстата.
Итоговые индексы «устойчивости» и «потенциала» рассчитываются как среднеарифметическая сумма значений всех входящих в блок компонентов. Далее было проведено ранжирование регионов. Согласно расчётам, наиболее высокий уровень демографической устойчивости сло- жился в кавказских республиках, Москве и Краснодарском крае (рис. 1). Высоким потенциалом системы здравоохранения обладают Чукотский АО, Сахалинская область, Санкт-Петербург, Магаданская область и Республика Коми (рис. 2).
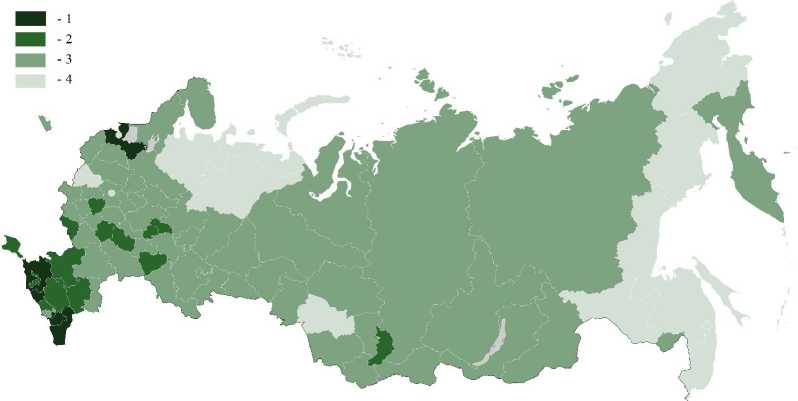
Рис. 2. Распределение регионов по уровню потенциала системы здравоохранения: 1 — очень низкий; 2 — низкий; 3 — средний; 4 — высокий
Fig.2. Distribution of regions by the level of the health system potential:
1 — pts. low; 2 — low; 3 — medium; 4 — high
Источник: рассчитано авторами на основе данных Росстата.
В результате анализа выявлено, что в регионах сложилась неоднозначная ситуация. По оценке устойчивости лучшими стали кавказские республики: низкая смертность, высокая продолжительность жизни, невысокий уровень заболеваемости алкоголизмом и наркоманией. Но также здесь отмечается самый слабый уровень распространения учреждений здравоохранения и медицинского персонала. Противоположная ситуация наблюдается в отдалённых и слабозаселённых регионах Дальнего Востока (Сахалинская область, Еврейская АО, Чукотский АО): при высоких показателях потенциала системы здравоохранения устойчивость общественного здоровья низкая. Основу ра- боты по предотвращению тяжёлых последствий пандемии в регионах составляют системы учреждений здравоохранения. Но их охват и оснащённость зависят от экономического потенциала, размеров территории и локализации населения. Также регионы различаются по уровню технической оснащённости, квалификации кадров и обустроенностью медицинских учреждений, что в свою очередь определяется экономическими возможностями субъектов [12].
В среднем по России расходы консолидированного бюджета на здравоохранение в 2019 г. составили 7,95 тыс. рублей на человека, но только в 10 регионах этот показатель превышал среднероссий- ский. Лидером стали Сахалинская область (23,2 тыс. рублей), Москва (20,7 тыс. рублей) и Санкт-Петербург (18,2 тыс. рублей). Эти регионы располагают значительными объёмами бюджетов и доли бюджетов, выделяемой на социальное обеспечение выше среднероссийского уровня. Менее 3 тыс. рублей на жителя обеспечено здравоохранение в Республике Саха (Якутия), Кировской области, Республиках Ингушетия и Марий Эл (рис. 3).
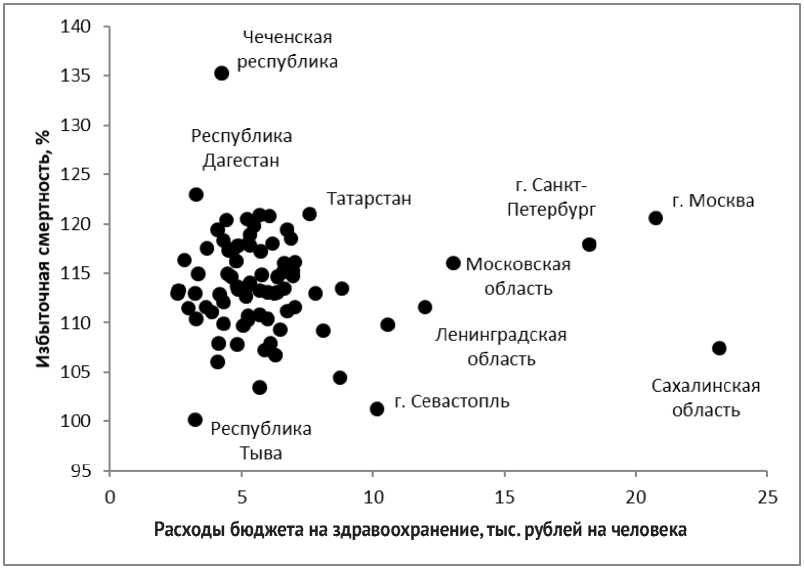
Рис. 3. Распределение регионов по уровню избыточной смертности и обеспеченности здравоохранения средствами бюджета
Fig. 3. Distribution of regions by the level of excess mortality and provision of healthcare with budget funds
Источник: составлено авторами на основе расчётов по данным Росстата.
По регионам также варьирует и эффективность использования средств. В Сахалинской области, несмотря на высокие расходы на здравоохранение, высоки и риски для общественного здоровья (низкая продолжительность жизни мужчин (63,9 лет при российской 67,1 лет) и высокий уровень смертности от внешних причин (206 случаев на 1000 жителей при российском показателе 127). В большинстве регионов с низким уровнем демографи- ческой устойчивости расходы на здравоохранение не превышают 7 тыс. рублей на человека.
Лидерами по уровню потенциала системы здравоохранения стали Чукотский АО, Сахалинская область, город Санкт-Петербург, Магаданская область и Республика Коми. Но в тоже время это не способствовало повышенной демографической устойчивости. Чукотский АО оказался последним в ранжировании, в регионе самая высокая младенческая смертность, уровень заболеваемости, в том числе и алкоголизмом, и самая низкая ожидаемая продолжительность жизни. Такой дисбаланс характеризует низкое качество медицинской помощи при относительно высоком охвате населения учреждениями и наличию кадров. Система здравоохранения испытывает напряжение по основным позициям — износ зданий, недостаток кадров, отсутствие узких специалистов и высокотехнологического оборудования.
Одна из проблем современной системы здравоохранения в регионах России — экстенсивный подход, приводящий к наличию большого числа невысоко квалифицированных медицинских кадров при ограниченном применении высокотехнологического оборудования и препаратов. Для более эффективного лечения и предотвращения заболеваний необходимо технологическое и кадровое переоснащение [13].
Избыточная смертность в российских регионах
Устойчивость социо-демографических систем в пандемию можно оценить по уровню избыточной смертности. В 2020 г. общая смертность в России составила 2,1 млн человек (14,5‰), на второй год пандемии — 2,4 млн человек (16,7‰). В сравнении с 2019 г. (12,3‰) смертность увеличилась на 17,8% в 2020 г. и на 35,8% в 2021 году. Аналогичная картина сложилась и на региональном уровне. Если в 2020 г. в большинстве регионов избыточная смертность не превышала 25% от показателя 2019 г., то в 2021 г. в 47-ми субъектах РФ смертность превысила показатель 2019 г. на 35% и более. При анализе избыточной смертности относительно среднегодового значения за пятилетний период также выявлено ухудшение показателя на второй год пандемии — в 55 регионах превышение составило более 30%. В исследовании используется показатель смертности от всех причин без выделения летальности от COVID-19, так как в начале пандемии были сложности в определении при- чин смертности именно от коронавируса.
В первый год пандемии кавказские регионы стали лидерами по темпам роста смертности относительно показателя прошлого года — республики Чеченская (на 44%), Дагестан (на 32%) и Ингушетия (на 27%). Эти территории оказались наименее устойчивы для возросшей нагрузки на систему здравоохранения. Пандемия привела к наиболее резкому скачку показателя, осложнившись дефицитом мест в лечебных учреждениях и недостатком врачей. Наиболее устойчивыми оказались Адыгея (5,6%), Севастополь (6,1%) и Бурятия (6,3%). На второй год пандемии активное увеличение смертности коснулось уже всех регионов, за исключением Тывы и Чукотского АО, где самые низкие доли населения старше трудоспособного возраста, так как особенностью вируса COVID-19 является то, что он в большей степени поражает пожилых и людей с хроническими заболеваниями7. Определённо, не вся избыточная смертность напрямую связана с вирусом COVID-19, но пандемия обострила существующие проблемы в отрасли здравоохранения. В среднем по стране 24,4% избыточной смертности не было связано с COVID-19, на региональном уровне разброс значительный — в Ивановской области около 2%, а в Брянской области — 88% избыточных смертей вызваны не COVID-19 [14].
Одна из причин высокой избыточной смертности — активное распространение вируса началось с крупных городов, где наиболее высок уровень контакта с внешним миром, и плотно заселённых регионов, что не дало возможность быстро трансформировать систему здравоохранения на обеспечение помощи резко возрастающему числу пациентов, особенно в первые месяцы пандемии. Периферийные территории уже в силу своей ограниченности в уровне здравоохранения так- же не в полной мере смогли подготовиться к резкому скачку заболеваемости. Значительная часть лечебных учреждений была переведена в инфекционные госпитали, сократились объёмы медицинской помощи по прочим заболеваниям, что привело к увеличению летальности от них. Также большое влияние имел недостаток врачей. На увеличение показателей смертности в регионах оказывали влияние уровень здравоохранения, социально-экономические и демографические особенности, географическое положение, которые в разной степени являлись определяющими в зависимости от волн распространения пандемии. Также значительное влияние имели внутри региональные ограничения населения — изоляция, удалённый режим работы, карантины и пр., что также выделяло на местах различную эффективность предотвращения распространения негативных последствий [15].
Заключение
Пандемия обострила важнейшие демографические вызовы для России — высокая смертность и низкая продолжительность жизни. Демографические риски, вызванные депопуляционными процессами, особенно в слабозаселённых регионах, несут значительные отрицательные последствия для экономики, возрастает нагрузка на социальные статьи бюджетов разных уровней, увеличивается угроза социальной напряжённости.
В ходе исследования проведена кластеризация регионов по индексам демографической устойчивости и потенциала здравоохранения за пятилетний период, предшествующий пандемии. Определено, что в большинстве регионов (50) сложились высокие и очень высокие риски возникновения препятствий для демографического роста или сохранения народонаселения. В то же время только 21 регион характеризуется низким и очень низким потенциалом системы здравоохранения. В большинстве регионов (49) наблюдается средний уровень развития инфра- структуры здравоохранения. Современная российская система здравоохранения не сталкивалась в сфере инфекционных заболеваний с вызовом такого масштаба, срочности и неопределённости. И в первый год отмечалась высокая избыточная смертность в регионах, где уровень развития инфраструктуры здравоохранения был слабее.
Данное исследование выявило точки напряжённости, сложившиеся как в силу многолетней региональной политики, так и в результате недоучёта региональной специфики. Если снижение демографического риска требует продолжительных комплексных реформ общественных институтов различных сфер, то увеличение потенциала системы здравоохранения возможно уже в течение нескольких лет. Необходимо усовершенствовать организацию и функционирование систем здравоохранения в регионах, где при высоком потенциале наблюдалась и высокая избыточная смертность. Основной критерий — доступность высокотехнологичной и специализированной помощи, это важно как для жителей сельской местности и слабозаселённых территорий, так и для крупных городов.
Проведённый анализ позволяет определить, какие именно последствия будут у принимаемых в период эпидемии решений в регионах в зависимости от их особенностей, чтобы направить необходимые ресурсы для снижения смертности населения. Результаты исследования готовности регионов к пандемии подчёркивают важность формирования предпосылок демографической устойчивости, снижения предотвратимых причин смертности и совершенствованию стратегий обеспечения систем общественного здравоохранения с целью предотвращения избыточной смертности населения в условиях обострения эпидемиологической ситуации. В приоритете развитие новых направлений исследований демографических процессов в условиях пандемии в контексте региональных особенностей. Принятие мер по предотвращению последствий пандемии должно учитывать возрастной состав населения, этническую и религиозную специфику, миграционные процессы.
COVID-19 стал серьёзной проблемой для систем здравоохранения, выявив множество слабых мест — обеспеченность врачами и средним медицинским персоналом, отсутствие широкой сети лечебных учреждений в сельской местности и их пропускная способность в городах, а также и для региональной экономики — строгий локдаун, простой предприятий, сокра- щение доходов. В тоже время пандемия способствовала выделению приоритета региональных и локальных институтов управления и принятия решений по снижению негативных последствий. С окончанием пандемии будет наблюдаться эффект снижения смертности за счет высокой преждевременной смертности в период острых фаз заболеваемости, особенно в старшем возврате. Но это не исправит низкий уровень демографической устойчивости и высокого риска депопуляции в большинстве российских регионов.
Список литературы Готовность регионов России к пандемии COVID-19 на основе демографической устойчивости и развития системы здравоохранения
- Bouckaert, G. European Coronationalism? A Hot Spot Governing a Pandemic Crisis/ G. Bouckaert, D. Galli, S. Kuhlmann // Public Administration Review.— 2020.—Vol. 80. — No. 5. — P. 765-773. DOI: 10.1111/puar.13242
- Кашепов, А.В. Факторы и экономические последствия пандемии коронавируса / А. В. Ка-шепов // Вестник Алтайской академии экономики и права.— 2021.— № 2. — С. 38-45. DOI: 10.17513/vaael.1595; EDN: SBCMAP
- Crtmieux, P.— Y. Health care spending as determinants of health outcomes / P.-Y. Crtmieux, P. Ouellette, C. Pilon // Health Economics. — 1999.—Vol. 8. — P. 627-639.
- Evans, R. G. Producing health, consuming health care / R. G. Evans, G. L. Stoddart // Social Science &Medicine. —1990. — No. 31(12).—P. 47-63. DOI: 10.1016/0277-9536(90)90074-3
- Морозова, Е.А. Качество жизни населения: теория и практика социологического изучения / E. А. Морозова, Е. Я Пастухова, Б. Г Прошкин, А. В Мухачева. — Кемерово: Кемеровский государственный университет, 2011.—261 с. EDN: OOOKFZ
- Кислицына, О. А. Влияние социально-экономических факторов на состояние здоровья: роль абсолютных или относительных лишений / О. А. Кислицына // Журнал исследований социальной политики.— 2015. — Т. 13.— № 2.— С. 289-302. EDN: UMAZNT
- Общество и пандемия: опыт и уроки борьбы с COVID-19 в России / под ред. В. А. Мау.—Москва: РАНХиГС, 2020.— 744 с. EDN: ZUMGOZ
- Sinitsyn, E. V. Socio-economic factors of the spread of SARS-COV-2 across the regions of Russia / E. V. Sinitsyn, A. V. Tolmachev, A. S. Ovchinnikov // R-economy.— 2020. — No. 6(3). — P. 129-145. DOI: 10.15826/recon.2020.6.3.011; EDN: CDHUOA
- Кокоулина, М. В. Анализ динамики распространения коронавируса с помощью обобщённой логистической модели / М. В. Кокоулина, А. С. Епифанова, Е. Н. Пелиновский [и др.] // Труды НГТУ им. Р. Е. Алексеева.— 2020.— № 3(130). — С. 28-41. DOI: 10.46960/1816-210Kh _2020_3_28; EDN: AOWGOH
- Макаров, В.Л. Моделирование эпидемии COVID-19 — преимущества агент-ориентированного подхода / В. Л. Макаров, А. Р. Бахтизин, Е. Д. Сушко, А. Ф. Агеева // Экономические и социальные перемены: факты, тенденции, прогноз.— 2020. — Т. 13.— № 4. — С. 58-73. DOI: 10.15838/esc.2020.4.70.3; EDN: DOCUPT
- Панин, А. Н. Пространственные закономерности распространения пандемии COVID-19 в России и мире: картографический анализ / А. Н. Панин, И. А. Рыльский, В. С. Тикунов // Вестник Московского университета. Сер. 5. География.— 2021.— № 1. — С. 62-77. EDN: ZRMTMM
- Больницкая, А.Н. Здоровье и здравоохранение в регионе в условиях социальных изменений / А. Н. Больницкая // Russian Journal of Educationand Psychology.— 2015.— № 2(46). — С. 403418. EDN: TTMMWP
- Бариева, А. А. Пути укрепления общественного здоровья региона / А. А. Бариева // Вестник экономики, права и социологии. — 2014.— № 4. — С. 218-220. EDN: TETLZB
- Смирнов, А.Ю. Анализ смертности от коронавирусной инфекции в России / А. Ю. Смирнов // Народонаселение.— 2021. — Т. 24.— № 2. — С. 76-86. DOI: 10.19181/popuLation.2021.24.2.7; EDN: HMLAZV
- Дружинин, П.В. Первая и вторая волны пандемии COVID-19 в российских регионах: сравнение изменения уровня смертности / П. В. Дружинин, Е. В Молчанова // Журнал Сибирского федерального университета. Гуманитарные науки. — 2021. — Т. 14.— № 7. — С. 1028-1038. EDN: HNRPZU


