Хирургическое лечение больных с Hallux valgus с использованием мини-аппаратов внешней фиксации
Автор: Бейдик Олег Викторович, Лукпанова Татьяна Николаевна, Зарецков Александр Владимирович, Левченко Кристина Константиновна
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 2 т.4, 2008 года.
Бесплатный доступ
Авторами статьи предложены способы хирургической коррекции данной патологии с помощью фиксации 1-й плюсневой кости мини-аппаратом внешней фиксации оригинальной конструкции. Такой подход обеспечивает уменьшение срока реабилитации, снижает риск осложнений и рецидивов деформации.
Мини-аппараты внешней фиксации
Короткий адрес: https://sciup.org/14916735
IDR: 14916735
Surgical treatment of patients with Hallux valgus by mini-apparatus of external fixation
The authors of article suggest methods of surgical correction of pathology by means of fixation of the first metatarsal bone with special construction of mini-apparatus for external fixation. This approach provides decrease of recovery period, reduces complications risk as well as deformation relapse.
Текст научной статьи Хирургическое лечение больных с Hallux valgus с использованием мини-аппаратов внешней фиксации
Hallux valgus (валь^^сное от^лонение I пальца стопы) является одной из самых распространенных среди приобретенных патоло^ий опорно-дви^ательно^о аппарата. Это об^словлено высо^ой частотой встречаемости данной патоло^ии (7 до 72%) и высо^ими по^азателями не^довлетворительных рез^льтатов лечения (от 9 до 28 %) [2].
Несмотря на то что на протяжении все^о заболевания пациенты страдают от выраженно^о болево^о синдрома, из-за болей ^ врач^ обращаются лишь 30 – 35% пациентов [1], остальных же беспо^оит толь^о ^осметичес^ий дефе^т. Это может быть об^словле-но наличием среди пациентов большо^о числа лиц молодо^о возраста. С точ^и зрения эстети^и и ф^н^-ции именно в этом возрасте наиболее эффе^тивно выполнять хир^р^ичес^^ю ^орре^цию деформации.
Мировой ортопедичес^ой пра^ти^е известно более 250 способов хир^р^ичес^о^о лечения пациентов с валь^^сным от^лонением I пальца стопы, из ^о-торых наиболее распространенны 8 – 10 методи^ [2,
-
5, 7]. Большая часть этих методи^ пред^сматривает ^даление э^зостоза, различно^о рода резе^ции про-^симальной фалан^и перво^о пальца стопы и первой плюсневой ^ости и ^омбинированные операции с использованием с^хожильно-мышечной пласти^и. Данные методи^и направлены на ^странение единич -ных ^омпонентов деформации, при этом др^^ие остаются без внимания, что в дальнейшем, ^а^ правило, приводит ^ развитию осложнений и рецидив^ деформации [8].
На наш вз^ляд, мно^ие из них являются даже ^алечащими: оперативные вмешательства на I плюснефалан^овом с^ставе приводят ^ нар^шению или полном^ вы^лючению е^о ф^н^ции; травматичность методи^ приводит ^ выраженным расстройствам периферичес^о^о ^ровообращения стопы или ^с^^^бляет их; длительная иммобилизация ^ипсовыми повяз^ами, в свою очередь, о^-раничивает мобильность пациентов и треб^ет длительной реабилитации.
Внедрение в ортопедическую практику чрескост-но^о остеосинтеза от^рыло новые возможности в лечении больных с вальгусным отклонением I-го пальца стопы [4]. Стабильная фиксация костных фрагментов обеспечивает возможность ранней функциональной нагрузки на заинтересованную конечность. Однако на сегодняшний день нет единой, признанной всеми хирургами методики с применением аппарата внешней фиксации для лечения данной патологии, которая бы устраняла все компоненты деформации и не толь^о бы обеспечивала стабильн^ю фиксацию фрагментов, но и была удобна для пациента. Это свидетельствует о необходимости поиска более совершенных систем остеосинтеза и дифференцировки их применения в зависимости от степени тяжести процесса.
Целью представленной работы явилось улучшение рез^льтатов хир^р^ичес^о^о лечения пациентов с Hallux valgus путем применения мини-аппаратов внешней фиксации.
Материалы и методы В клиническом исследовании принимали участие 69 (2 исследуемые группы) пациентов с вальгусным отклонением I пальца стопы. Группы были сопоставимы по полу и возрасту. Все оперируемые пациенты - женщины. 1-ю основную группу составили 34 пациентки (65 стоп), из них 85% трудоспособного возраста. I - II степени деформации (по классификации ЦИТО, где I степень - 20 - 290; II степень - 30 - 390; III степень - 400 и более) отмечались у 35% больных, а III степень - 65%. Болевой синдром определялся у 83%. Пациенты основной ^р^ппы были прооперированы по нашим методи^ам в зависимости от степени деформации с использованием мини-аппаратов внешней фиксации. 2-ю контрольную группу составили 35 пациентов (66 стоп), из них 80% трудоспособного возраста. I - II степени деформации отмечались у 37% больных, III степень - у 63%. Болевой синдром определялся у 86%. Пациентки 2-й контрольной группы были прооперированы по классической методике Шеде-Лог-рошино с использованием гипсовой повязки.
Пациентам 1-й основной группы с I - II степенями деформации проведена операция по следующей схеме. Подкожно по медиальной поверхности I пальца стопы параоссально по краю экзостоза вводили спицу Киршнера до уровня суставной щели I плюснефа-лангового сустава.
Делали разрез 3 см по медиальной поверхности в проекции дистальной трети I плюсневой кости. С помощью осцилляторной пилы ^ основания э^зостоза выполняли остеотомию I плюсневой кости под углом, равным углу отклонения I пальца стопы, в направлении сверху вниз снаружи-кнутри. Дистальный фрагмент I плюсневой кости перемещали латерально, т.е. выполняли латерализацию I пальца стопы. Спицу проводили дальше в костно-мозговой канал проксимального фрагмента I плюсневой кости. Рану зашивали узловыми швами. Стабильную фиксацию осуществляли путем введения консольных спиц-фиксаторов с тыльной поверхности стопы, перпендикулярно длинной оси I плюсневой кости, в направлении сверху вниз снаружи-кнутри и изнутри-кнаружи, под углом друг к другу 90О, в проксимальный и дистальный фрагменты I плюсневой кости, которые с помощью шайб с прорезью за^репляли во внешних мно^одырчатых пластинках от аппарата Г.А. Илизарова. Планки соеди няли между собой резьбовыми стяжками. Путем перемещения гаек по стяжкам, соответственно планкам, осуществляли компрессию или дистракцию в зависимости от степени деформации (Заявка № 2006119575/14 РФ, МПК6А61 В 17/56 Способ хирургической реабилитации пациентов с вальгусным отклонением I пальца стопы / Бейдик О.В., Глыбочко П.В., Николенко В.Н., Свистунов А.А., Левченко К.К., Антонова Т.Н. (РФ; СГМУ). - Заявл. 09.02.07; Опубл. 25.05.07.).
Пациентам 1-й основной группы с III степенью деформации было выполнено оперативное вмешательство по следующей схеме. Делали дугообразный разрез по медиальной поверхности стопы в проекции I плюсне-фалангового сустава. Отсепаровывали капсулу I плюсне-фалангового сустава. Затем выполняли резе^цию э^зостоза по бо^овой поверхности головки I плюсневой кости (операция Шеде) и обрабатывали поверхность спила с целью профила^ти^и рецидива экзостоза.
Ос^ществляли ^линовидн^ю резе^цию дистально^о отдела I плюсневой кости с формированием клина, с открытым кнутри основанием. С помощью осцилля-торной пилы из дополнительно^о разреза области основания I плюсневой кости выполняли поперечную остеотомию проксимального отдела I плюсневой кости без пересечения латеральной пластинки коркового вещества. В расщеп кости между фрагментами внедряли клин, сформированный из резецированного дистального участка I плюсневой кости. Основание клина должно было быть обращено кнаружи, за счет чего восстанавливали правильную ось I плюсне-фалангового сустава.
Стабильную внутрисуставную фиксацию осуществляли путем введения консольных спиц-фиксаторов с тыльной поверхности стопы в проксимальную фалангу большого пальца, I плюсневую кость на уровне головки, средней трети диафиза и основания, которые с помощью шайб с прорезью закрепляли во внешних многодырчатых пластинках от аппарата Г.А. Илизарова. Планки соединяли между собой резьбовыми стяжками (Пат. 2259174 РФ, МПК6А 61 В 17/66 Способ хирургической реабилитации больных с Hallux valgus/ Бейдик О.В., Левченко К.К., Антонова Т.Н. (РФ; СГМУ). - № 2004113799/14; Заявл. 05.05.2004; Опубл. 27.08.2005.).
Пациентам 2-й контрольной группы выполняли оперативное вмешательство по методике Шеде-Лог-рошино (резекция экзостоза, иссечение клина из головки I плюсневой кости с перемещением его на место остеотомии основания I плюсневой кости) с использованием трансарти^^лярной фи^сации спицей Киршнера и гипсовой повязки.
Для определения эффективности терапии использовали:
-
1) клиническое исследование, включавшее оценку состояния больных;
-
2) рентгенологический метод на аппаратуре РЕ-НЕКС-50-6-2ПМ отечественного производства;
-
3) метод плантоподографии на программно-аппаратном комплексе «ДИАСЛЕД» отечественного производства;
-
4) метод ультразвуковой допплерографии на аппарате «Sonicaid», производства Англии.
Рез^льтаты исследования
Стабильный остеосинтез и расположение аппарата с тыльной поверхности стопы позволили пациентам 1 основной группы осуществлять раннее физио-функциональное лечение. С 1-х суток после операции они самостоятельно передвигались, при этом не пользуясь дополнительной опорой (тростью или костылями). Начиная со 2-го дня послеоперационного периода, пациентам назначали лечебную гимнастику с целью профила^ти^и ^онтра^т^р ^оленостопно^о сустава и суставов стопы. В медикаментозную терапию в^лючали трентал и е^о анало^и и ^орте^син для улучшения периферического кровообращения и сокращения сроков купирования болевого синдрома. Пациентам с I - II степенями деформации иммобилизацию аппаратом внешней фи^сации ос^ществляли 2-3 недели. Пациентам с III степенью деформации -4-5 недель, при этом фиксацию I плюсне-фалан-гового сустава прекращали через 3 недели после операции с целью профилактики контрактуры. После окончательного демонтажа мини-аппарата всем больным назначали электрофорез с карипазимом (по авторской методике) на область I плюснефалангового сустава для профилактики деформирующего артроза. Пациенты 2-й контрольной группы передвигались при помощи костылей, исключая нагрузку на прооперированную конечность. Физио-функциональное лечение в данной ^р^ппе проводилось после снятия гипсовой повязки (4 - 5-я недели послеоперационного периода). В позднем послеоперационном периоде всем пациентам 1 и 2-й групп рекомендовалось ношение вкладыша между I и II пальцами и стелек для смешанного плоскостопия.
Число осложнений в 1-й основной группе составило 6,1%, из них 3 случая воспаления в области мест выхода спиц и 1 случай проявления деформирующего артроза 1-го плюснефалангового сустава. Данные осложнения были устранены и на конечный результат лечения не повлияли. Число осложнений во 2-й контрольной группе составило 18,4%. Из них 5 случаев контрактуры голеностопного сустава и суставов стопы, 3 случая проявления деформирующего артроза I плюснефалангового сустава, 3 случая рецидива деформации и 1 случай асептического некроза головки I плюсневой кости. Следовательно, малотрав-матичность метода, сохранение суставных поверхностей I плюснефалангового сустава и стабильный остеосинтез позволяют минимизировать число осложнений.
Для клинической оценки результатов лечения оценивались наличие или отсутствие болевого синдрома. В 1-й основной группе лишь 8,8% пациентов отмечали наличие болевого синдрома после проведенного лечения, в то время как во 2-й контрольной группе на болевой синдром предъявляли жалобы 37,1% пациентов. Таким образом, минимальная травмати-зация мя^^их т^аней приводит ^ более быстром^ и стойкому купированию болевого синдрома.
Для объективизации полученных результатов лечения мы использовали метод рентгенографии. Критерием эффе^тивности лечения сл^жила соостность фаланги I пальца и I плюсневой кости и угол между ними, не превышающий 100. В 1-й контрольной группе лишь у 4,6% пациентов (в 2 случаях) угол между I пальцем и I плюсневой костью составил от 15 до 200, во 2-й контрольной группе у 28,8% (в 19 случаях)
пациентов - от 20 до 350. Из этого следует, что эффективность лечения при дифференциальном подходе с ^четом степени деформации о^азывается выше.
В результате плантоподографического исследования (распределение нагрузки на стопу) установлено, что опорность стоп после проведенного лечения в 1-й группе увеличилась на 6,1% (во 2-й группе на 2,8%). Нагрузка на основание V плюсневой кости в 1 основной группе возросла в 3,5 с пропорциональным снижением нагрузки на средние плюсневые кости, во 2 контрольной группе нагрузка на основание V плюсневой кости возросла в 1,5 раза. Следовательно, предлагаемая методи^а более физиоло^ична и направлена на восстановление опорной и рессорной функций стопы.
С целью оценки функциональности и травматичности предлагаемых методик исследовали состояние макрогемодинамики до, в процессе и после лечения. Так, до лечения показатели 1 и 2-й групп были сходными по своим значениям и не имели достоверных отличий от нормы. Результаты показали, что через 3 дня после операции отмечалось увеличение по^азателей линейной с^орости ^ровото^а ^ пациентов как в 1-й (в 0,9 раз по сравнению с доо-перационными показателями), так и во 2-й группе (в 1,6 раза по сравнению с дооперационными показателями). Такое увеличение линейной скорости кровотока, видимо, было вызвано спазмом сосудов в ответ на травматизацию т^аней при оперативном вмешательстве. Однако уже к моменту демонтажа аппарата внешней фиксации у пациентов 1-й основной ^р^ппы значения линейной с^орости ^ровото^а вернулись к исходным (дооперационным) и не имели достоверных отличий от нормы, в то время как во 2-й группе отмечалось увеличение показателей линейной скорости кровотока и после лечения. На основании этого мы рекомендовали больным в послеоперационном периоде прием трентала или е^о аналоговидетралекса.
Таким образом, исследование функционального состояния периферического кровообращения выявило отсутствие острых локальных нарушений и быстрое восстановление кровотока на прооперированной конечности по предлагаемым методикам.
Клинический пример 1. Больной Д., 33 лет, с диагнозом «Hallux valgus обеих стоп II степени» было выполнено оперативное лечение с использованием остеотомии I плюсневой кости и остеосинтеза миниаппаратом внешней фиксации (рис. 1,2).
Операционное поле обработано обычным методом. Подкожно по медиальной поверхности I пальца правой стопы параоссально по краю экзостоза введена спица Киршнера до уровня суставной щели I плюснефалангового сустава.
Из разреза 3 см по медиальной поверхности в проекции дистальной трети I плюсневой кости с помощью осцилляторной пилы ^ основания э^зостоза выполнена остеотомия I плюсневой кости под углом, равным углу отклонения I пальца правой стопы. Выполнили латерализацию I пальца правой стопы. I палец и проксимальный фрагмент I плюсневой кости фиксированы ранее установленной спицей Киршнера. Рана ушита узловыми швами. Остеосинтез фрагментов I плюсневой кости осуществляли с помощью мини-аппарата внешней фиксации оригинальной кон-

стр^^ции, состояще^о из мно^одырчатых плано^ и ^онсольных спицевых фи^саторов.
Анало^ично выполнено оперативное вмешательство на левой стопе (рис. 3, 4).
Аппарат демонтирован через 3 недели. Деформация ^странена, правильная ось с^става восстановлена, болевой синдром не определялся (рис. 5, 6).
Клиничес^ий пример 2. Больной К., 54 лет с диа^-нозом «Hallux valgus обеих стоп III степени» было выполнено оперативное лечение п^тем резе^ции э^зостоза, остеотомии основания I плюсневой ^ости с внедрением ^линовидно^о а^тотрансплантата из дистально^о метафиза (рис. 7 – 9).
Операционное поле обработано обычным методом. Из д^^ообразно^о разреза 3 см медиальной поверхности I плюснефалан^ово^о с^става правой стопы произведена резе^ция э^зостоза ^олов^и I плюсневой ^ости и ^линовидная резе^ция дистально^о метафиза I плюсневой ^ости правой стопы. Из дополнительно^о разреза 1,5 см области основания I плюсневой ^ости выполнена ее остеотомия с перемещением ^линовид-но^о ^остно^о а^тотрансплантата. Раны ^шиты ^ровне-выми швами. Ос^ществлен остеосинтез I плюсневой ^ости и основной фалан^и I пальца правой стопы аппаратом внешней фи^сации. Ввид^ наличия дефор- мации II пальца правой стопы и е^о подвывиха в плюс-нефалан^овом с^ставе, из разреза 4 см с помощью осцилляторной пилы резецирована ^олов^а II плюсневой ^ости. II палец правой фи^сирован диафи^сир^ю-щей спицей. Анало^ично выполнено оперативное вмешательство на левой стопе (рис. 10, 11). На 3-й неделе послеоперационно^о периода, с целью профила^ти^и ^онтра^т^р, был произведен демонтаж аппаратов с основных фалан^ I пальцев стоп.
Полностью аппараты демонтированы через 4 недели. Деформация ^странена, правильная ось с^ста-вов восстановлена; движения в I плюснефалан^овых с^ставах – в полном объеме, болевой синдром не определялся (рис. 12, 13).
Та^им образом, дифференциальный подход с ^четом степени деформации, ма^симально раннее и малотравматичное вмешательство, иммобилизация аппаратом внешней фи^сации, позволяющим ос^ществлять раннее физио-ф^н^циональное лечение, а та^же применение ^омпле^сной терапии и использование ортопедичес^их изделий в послеоперационном периоде с целью профила^ти^и рецидива деформации, позволяют добиться абсо-лютно^о большинства положительных рез^льтатов в лечении пациентов с Hallux valgus.
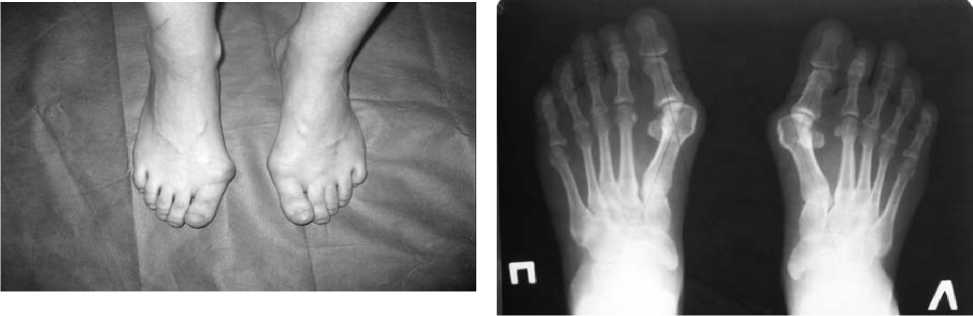
Рис.1. Больная Д., 33 лет, внешний вид до лечения
Рис. 2. Больная Д., 33 лет, рент^ено^рамма обеих стоп до лечения
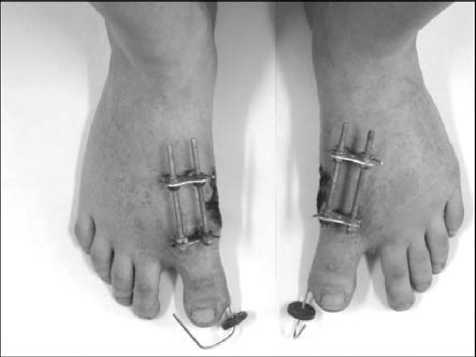
Рис. 3. Больная Д., 33 лет, внешний вид в процессе лечения
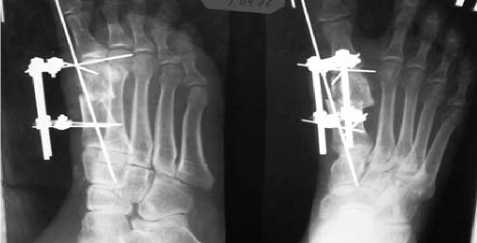
Рис. 4. Больная Д., 33 лет, рент^ено^раммы правой стопы в прямой и бо^овой прое^циях в процессе лечения
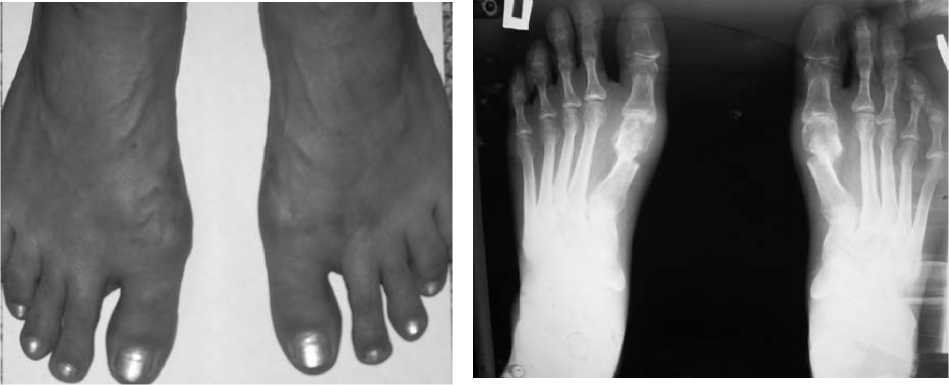
Рис. 5. Больная Д., 33 лет, внешний вид после лечения
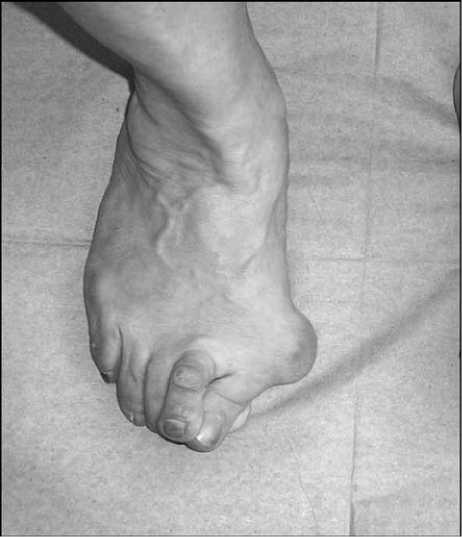
Рис. 7. Больная К., 54 лет, внешний вид правой стопы до лечения
Рис. 6. Больная Д., 33 лет, рентгенограмма обеих стоп после лечения
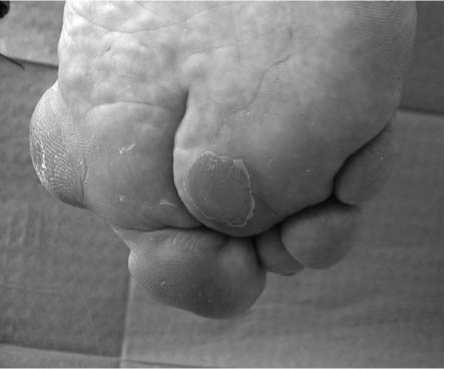
Рис. 8. Больная К., 54 лет, натоптыш на подошвенной поверхности правой стопы в проекции головки II плюсневой ^ости
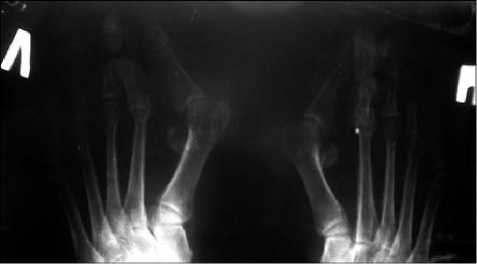
Рис. 9. Больная К., 54 лет, рентгенограмма обеихстоп до лечения
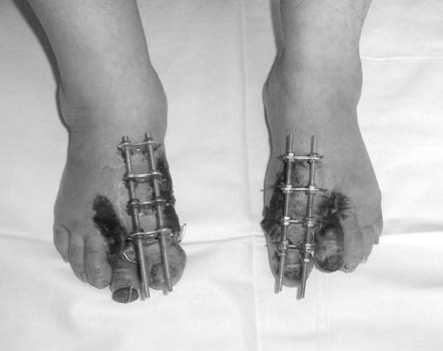
Рис. 10. Больная К., 54 лет, внешний вид в процессе лечения
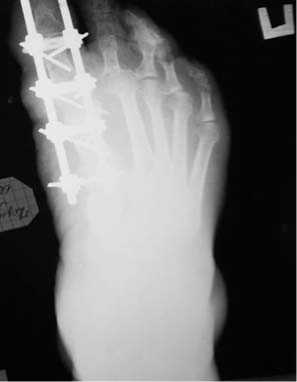
Рис. 11. Больная К., рент^ено^рамма правой стопы в процессе лечения
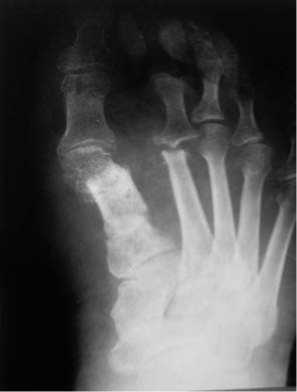
Рис. 13. Больная К., рент^ено^рамма правой стопы после лечения
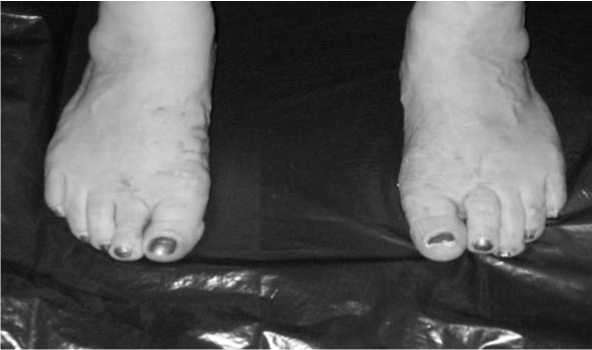
Рис. 12. Больная К., внешний вид после лечения
Список литературы Хирургическое лечение больных с Hallux valgus с использованием мини-аппаратов внешней фиксации
- Диваков, М. Г. Остеотомия "scarf" в лечении больных с вальгусной деформацией I пальца стопы/М. Г. Диваков, В. С. Осочук//Вестн. травматол. и ортопед. -2001. -№ 3. -С. 41-45.
- Егоров, М.Ф. Ортопедическая косметология. Коррекция стопы/М.Ф. Егоров, К.В. Гунин, О.Г. Тетерин. -М.: РАМН, 2003. -80 c.
- Егоров, М.Ф. Автоматизированные компьютерные системы в ортопедии и ортопедической косметологии/М.Ф. Егоров, О.Г. Тетерин. -Волгоград, 2003. -67 с.
- Ежов, М. Ю. Система диагностики и планирования операций у больных с hallux valgus/М. Ю. Ежов//Новые технологии в диагностике и лечении травм и заболеваний опорно-двигательной системы: Материалы межрегион. конф. молодых ученых. -Саратов, 2003. -С. 33-37.
- Иванов, Г. П. Лечение hallux valgus методом чрескостного остеосинтеза/Г. П. Иванов, А. Н. Гохаева//Первая международная конференция по хирургии стопы и голеностопного сустава. -М., 2006. -С. 39-40.
- Классификация поперечной распластанности стопы с отклонением первого пальца кнаружи, выбор лечебной тактики/Г. П. Котельников и др.//Травматол., ортопед. России. -2004. -№ 3 (2,3). -С. 5-8.
- Истомина, И. С. Оперативное лечение поперечного плоскостопия, Hallux valgus/И. С. Истомина, В. И. Кузьмин, А. Н. Левин//Вестн. травматол. и ортопед. -2000. -№ 1. -С. 55-60.
- Новые методики оперативного лечения вальгусной деформации I пальца стопы/Т. Уэллено-Ананьева и др.//Материалы YII съезд травм.-ортоп. России. -Новосибирск, 2002. -Т. 1. -С. 490.
- Черкес-Заде, Д.И. Хирургия стопы/Д.И. Черкес-Заде, Ю.Ф. Каменев. -М.: Медицина, 2002. -328 с.
- Acevedo, J.I. Fixation of metatarsal osteotomies in the treatment of hallux valgus/J.I. Acevedo//Foot Ankle Clin. -2000. -Vol. 5, N. 3. -P. 451-468.
- Keller resection arthroplasty for treatment of hallux valgus deformity: increased correction with fibular sesamoidectomy/B.G. Donley et al.//Foot Ankle Int. -2002. -Vol. 23, N. 8. -P. 699-703.


