Хирургическое лечение инфекционного спондилита с использованием двухсторонней барьерной коллагеновой мембраны: клинический случай
Автор: Беззубов А.А., Перецманас Е.О., Рукин Я.А., Кавалерский Г.М., Родин А.А., Щепетева Ю.Ю., Бондаренко П.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинический случай
Статья в выпуске: 3 (61), 2025 года.
Бесплатный доступ
Введение. Неспецифические воспалительные поражения позвоночника с нарушением опороспособности и прогрессирующей деформацией позвоночного столба по-прежнему остаются довольно тяжелой патологией, приводящей к инвалидизации пациента, высокому риску повторных оперативных вмешательств при некорректно выбранной тактике хирургического лечения. Цель исследования: Представить клиническое наблюдение пациента, страдающего неспецифическим спондилитом поясничного отдела позвоночника, которому осуществлено хирургическое лечение в объеме переднего спондилодеза сетчатым титановым цилиндрическим имплантатом с применением остеокондуктора и двухсторонней резорбируемой коллагеновой мембраны по оригинальной методике. Материалы и методы. Нами представлен случай успешного хирургического лечения неспецифического спондилита L2-L3 позвонков с нарушением опороспособности позвоночного столба. Было проведено оперативное лечение по запатентованной технологии путем совместного применения титановой блок-решетки, остеокондуктора и резорбируемой коллагеновой мембраны. Результаты: В результате комплексного хирургического лечения удалось в более короткие сроки сформировать костный блок в зоне деструкции в сравнении с классической методикой. Заключение: Несмотря на широкий перечень хирургических технологий, вопрос формирования костного блока в зоне операции остается достаточно спорным. Применение предложенной методики позволяет создать оптимальные условия для формирования костного блока в зоне операции, избежав врастания мягкотканых элементов в зону пролиферации новой кости и тем самым повысить эффективность формирования костного блока.
Неспецифические гнойно-воспалительные поражения позвоночника, спондилодез, остеокондуктор, резорбируемая двухсторонняя коллагеновая мембрана
Короткий адрес: https://sciup.org/142246162
IDR: 142246162 | УДК: 617.3 | DOI: 10/17238/issn2226-2016.2025.3.21-27
Surgical treatment of infectious spondylitis using bilateral barrier collagen membrane: A clinical case study
Introduction. Non-specific inflammatory lesions of the spine with impaired bearing capacity and progressive deformity of the spinal column remain a rather severe pathology leading to patient disability, high risk of repeated surgical interventions in case of incorrectly chosen tactics of treatment. Purpose of the study. To describe the clinical observation of a patient suffering from nonspecific spondylitis of the lumbar spine who underwent surgical treatment in the scope of anterior spondylodesis with a titanium cylindrical mesh implant using an osteoconductor and bilateral resorbable collagen membrane according to the original patented technique. Materials and Methods. We presented a case of successful surgical treatment of nonspecific spondylitis of the L2-L3 vertebrae with impaired spinal column support. Surgical treatment was performed according to the patented technology by joint application of titanium grating, osteoconductor and resorbable collagen membrane. Results. As a result of complex surgical treatment, it was possible to form a bone block in the area of destruction in a shorter period of time in comparison with the classical technique. Conclusion. Despite the wide list of surgical techniques, the issue of bone block formation in the area of surgery remains rather controversial. The application of the proposed technique allows to create optimal conditions for bone block formation in the operation zone, avoiding the ingrowth of soft tissue elements into the zone of new bone proliferation and thus increasing the efficiency of bone block formation.
Текст научной статьи Хирургическое лечение инфекционного спондилита с использованием двухсторонней барьерной коллагеновой мембраны: клинический случай
Неспецифические гнойно-воспалительные поражения позвоночника (НГВПП) относятся к относительно редким, поздно и трудно диагностируемым тяжелым заболеваниям [1]. На увеличение числа больных с данным диагнозом влияют: растущая доля пожилого населения, более широкое использование иммуносупрессоров, совершенствование методов диагностики, возрастание количества инвазивных процедур [2–5]. Другим важным предрасполагающим фактором к возникновению НГВПП является наличие ряда заболеваний и состояний, таких как сахарный диабет; алкоголизм; наркомания; ожирение; болезнь, вызванная вирусом иммунодефицита человека (ВИЧ); гнойно-воспалительные заболевания [1, 6–11]. Актуальность проблем диагностики и лечения НГВПП объясняется тяжестью данной патологии, возникновением новых антибиотикорезистентных штаммов микроорганизмов.
В настоящее время при заболеваниях позвоночника, сопровождающихся деструкцией тел позвонков с нарушением опороспособности, широко используют методы вентральной реконструкции сетчатыми титановыми цилиндрическими имплантатами [12, 13–17, 18, 19, 14]. Данный вид спондилодеза является наиболее эффективным методом выбора и обеспечивает сравнительное быстрое восстановление опо-роспособности вентральных отделов позвоночника. Данная методика может использоваться в сочетании с фиксаторами, необходимыми для стабилизации оперируемого сегмента [21–25]. Согласно методике, полость имплантата заполняется аутокостными чипсами из гребня подвздошной кости, ребра или резецируемого тела позвонка (при условии отсутствия воспалительных изменений), при этом образование костного блока достигается не более чем в 60 % случаев в срок от 6 до 12 месяцев. [26, 27, 28]. Таким образом вопрос формирования костного блока остается дискутабельным и открытым. В челюстно-лицевой хирургии предложена методика направленной костной регенерации при трансплантации костных фрагментов, в том числе при условиях локального хронического воспаления. Суть метода заключается в отграничении зоны формирования костного блока резорбируемой коллагеновой мембраной, что в свою очередь позволяет избежать преждевременного прорастания фиброзной соединительной тканью зоны спондилодеза [29].
Цель исследования
Представить клиническое наблюдение пациента, страдающего неспецифическим спондилитом поясничного отдела позвоночника, которому осуществлено хирургическое лечение в объеме переднего спондилодеза сетчатым титановым цилиндрическим имплантатом с применением остеокондуктора и двухсторонней резорбируемой коллагеновой мембраны по оригинальной запатентованной методике.
Клиническое наблюдение
Пациентка С., 66 лет, поступила в клинику c диагнозом: неспецифический спондилит L2-L3, спондилитическая фаза, активная стадия. Осложнения: эпидуральный абсцесс. Легкий нижний парапарез типа D по Frankel. Сопутствующие заболевания: артериальная гипертензия I ст., риск 2, средняя степень тяжести.
Из анамнеза: за 6 месяцев до госпитализации после перенесенной респираторной вирусной инфекции появились боли (до 7 баллов по визуально аналоговой шкале боли (ВАШ)) в поясничном отделе позвоночника с тенденцией к нарастанию. Болевой синдром купировался приемом нестероидных противовоспалительных препаратов и ношением ортеза. Учитывая неоднократные эпизоды подъема температуры тела до фебрильных цифр (38°C), пациентка находилась на стационарном лечении в отделении неврологии по месту жительства, где проводилась антибактериальная терапия: амоксиклав 875 мг + 125 мг 2 раза в сутки внутрь в течение 4 недель. По данным лучевого обследования выявлен деструктивный процесс в поясничном отделе позвоночника с поражением тел L2, L3 позвонков. Тела L2, L3 позвонков разрушены на 1/3. Межтеловая полость содержит секвестры и открывается в сторону позвоночного канала со сдавлением передней поверхности дурального мешка (рисунок 1).
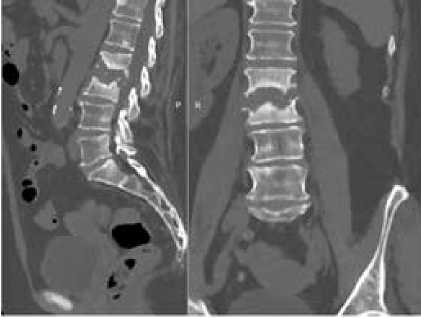
А
Б
Рисунок 1. Компьютерная (CT Bone)
и магнитно-резонансная томографии (T2) при поступлении
При поступлении жалобы на боли в поясничном отделе позвоночника (ВАШ 6 баллов). По мере вертикализации отмечалось нарастание болевого синдрома (ВАШ 8 баллов) что указывало на аксиальный характер болей, ввиду нестабильности пораженного сегмента.
Под рентгеновским контролем выполнена прицельная трепанобиопсия очага деструкции (рисунок 2).
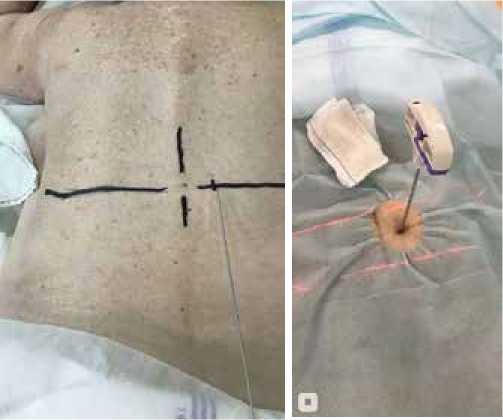
Рисунок 2. Разметка кожи (А) и трепанобиопсия (Б) очага деструкции L2 – L3 позвонков
Патогистологически: морфологическая картина хронического активного спондилодисцита умеренной степени выраженности.
По результатам лабораторной диагностики:
– ДНК микобактерий туберкулеза не обнаружена
– выявлен рост: Staphylococcus aureus.
Начата антибактериальная терапия согласно чувствительности: линкомицин 600 мг раза в сутки внутривенно в течение 4 недель, под контролем C-реактивного белка: уровень которого составлял 35 мг/л в первые сутки антибактериальной терапии, 19 мг/л на десятые сутки антибактериальной терапии и 7 мг/л на двадцатые сутки антибактериальной терапии.
На следующий день после начала антибактериальной терапии выполнено хирургическое вмешательство.
Техника оперативного вмешательства
Из забрюшинного доступа выполнена передне-боковая корпорэктомия L2, L3 позвонков со смежными межпозвонковыми дисками L1-L2, L3-L4. Сформированный дефект замещен титановым сетчатым имплантатом Mesh, заполненным аутокостью и остеокондуктором «Остеоматрикс» и обернутым двусторонней коллагеновой мембраной «Биоматрикс» ООО «Коннектбиофарм» снаружи с оставлением торцевых поверхностей свободными по методике, на которую получен патент на изобретение [31] (рисунок 3).

АБ
Рисунок 3. Смесь аутокости и остеокондуктора «Остеоматрикс» (А). Заполнение титанового сетчатого цилиндра фрагментами аутокости с «Остеоматриксом»
Вторым этапом выполнен вентральный спондилосинтез с установкой двух опорных винтов в тела L1, L4 позвонков, соединенных между собой продольной балкой и фиксированных гайками (рисунок 4).
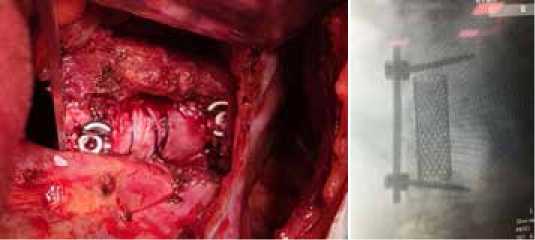
АБ
Рисунок 4. Операционная рана (А) и интраоперационная рентгенологическая картина (Б) после установки подготовленного имплантата и вентрального спондилодеза.
Удаленный патологический материал отправлен на лабораторное исследование. По результатам микробиологической диагностики материал стерильный. Патогистологически материал представлен хрящевой пластинкой, грубоволокнистой соединительной тканью, костными балками с признаками очаговой гладкой резорбции, в межбалочных пространствах жировая ткань и красный костный мозг. Морфологическая картина хронического неактивного спондилодисцита слабой степени выраженности
В раннем послеоперационном периоде осложнений, признаков несостоятельности металлоконструкции не наблюдалось. Пациентка вертикализирована на 4 сутки. Отмечался регресс аксиальных болей до 3 баллов по ВАШ. Рана зажила первичным натяжением. Пациентка выписана на 13 сутки после операции. Полный курс антибактериальной терапии составил 4 недели (до и после операции).
На контрольном КТ исследовании через 3 дня после операции металлоконструкция состоятельная, без признаков миграции с удовлетворительным заполнением меша остео-кондуктивным материалом (рисунок 5).
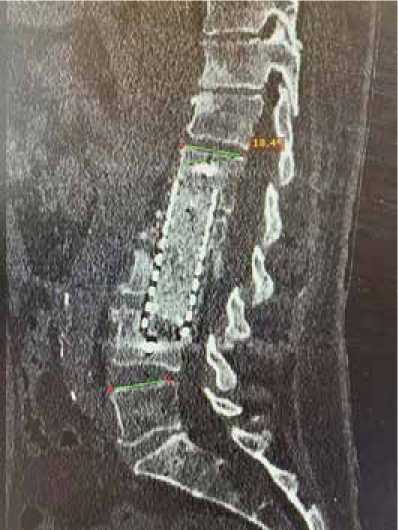
Рисунок 5 . Компьютерная томография: через три дня после операции
По результатам контрольного КТ исследования через 5 месяцев после оперативного лечения определялся четкий полноценный костный блок с переходом костных балок, что соответствует согласно шкале Баулина [13]: 4,5 баллам, данных за патологическую подвижность нет, с сохранением опороспособности и состоятельности металлоконструкции (рисунок 6).
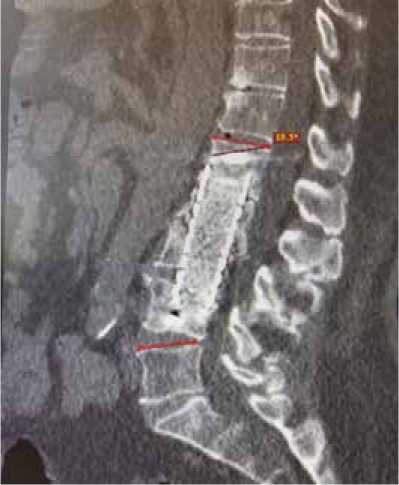
Рисунок 6 . Компьютерная томография через 5 месяцев после операции
Обсуждение
Спондилодез – это основной и наиболее эффективный хирургический метод достижения сращения позвонков, выполняемый для лечения пациентов с инфекционными поражениями позвоночника. Однако, несмотря на огромный перечень хирургических технологий и широкую линейку стабилизирующих имплантатов число несращений после стабилизирующих операций может достигать 40 %. Таким образом, среди вертебрологов вопрос достижения максимальной частоты сращения позвонков после стабилизирующих операции остается весьма актуальным.
Рассматривая вопрос о формировании межтелового блока, необходимо упомянуть о том, как можно его оценить по данным неинвазивных методов исследования. Имеются несколько наиболее распространенных шкал. Наиболее оптимальная для оценки динамики формирования костно-металлического блока является балльная шкала, определяющая сращение трансплантата/имплантата с ложем опорного позвонка, предложенная И.А. Баулиным с соавторами [13].
Техническим результатом применения разработанной технологии является возможность создания костно-металлического блока в более короткий промежуток времени по сравнению с традиционной методикой. На наш взгляд, разработанная оригинальная технология может стать эффективной альтернативой традиционным методикам хирургического лечения.
Заключение
Успешное решение задачи хирургического лечения пациентов с патологией позвоночника основано на понимании многофакторности условий для формирования межтелового блока. Применение разработанного метода совместного использования остеокондуктора, сетчатого имплантата и резорбируемой коллагеновой мембраны позволяет сократить время формирования костного блока, за счет создания оптимальных условий, повысить результативность хирургического лечения данной группы пациентов и тем самым снизить риск повторных оперативных вмешательств.


