Хирургическое лечение лимфостаза. Обзор литературы
Автор: Пахомова Р.А., Копытич И.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Литературные обзоры
Статья в выпуске: 1 (95), 2026 года.
Бесплатный доступ
Введение. Вторичный лимфостаз (лимфедема) является следствием нарушения путей лимфооттока от конечности вследствие различных причин. Увеличение заболеваемостью раком молочной железы приводит к увеличению выраженного лимфостаза, требующего хирургической коррекции. Среди причин лимфостаза нижних конечностей традиционно выделяется рожистое воспаление, вызывающее стойкую лимфедему, неподдающуюся консервативной терапии, а также злокачественные заболевания генитальной сферы у мужчин. Увеличение пациентов с лимфедемой, требующей хирургической коррекции вызывает необходимость поиска новых возможностей восстановления проходимости лимфатических путей. Материалы и методы. Поиск литературных источников проводился в базах данных PubMed и eLibrary. Основная часть. Предлагаются новые протоколы проведения рентгеноконтрастных исследований с поиском новых зон введения и дренажа лимфы. Одним из эффективных методов является флуоресцентная лимфография. Для определения состояния лимфоузлов широко применяется ультразвуковое исследование. В статье рассматриваются различные методы наложения лимфовенозных анастомозов, преимущества и недостатки, количество накладываемых шунтов. Затронуты вопросы профилактического лимфовенозного шунтирования трансплантации лимфоузлов. Заключение. Наложение лимфовенозного анастомоза является методом выбора в лечении лимфедемы. При функционировании шунта пациенты отмечают субъективное улучшение, значительное уменьшение в объеме конечности. Большинство исследований подтверждают эффективность данного метода в долгосрочном периоде. Вопросы превентивного наложения лимфовенозного анастомоза и трансплантации лимфатический узлов требуют дальнейшего рассмотрения.
Лимфостаз, лимфедема, лимфо-венозный анастомоз
Короткий адрес: https://sciup.org/142247260
IDR: 142247260 | УДК: 611.423-425 | DOI: 10.17238/2072-3180-2026-1-224-228
Surgical treatment of lymphostasis. Literature review
Introduction. Secondary lymphostasis (lymphedema) is a consequence of impaired lymphatic drainage from the limb due to various causes. An increase in the incidence of breast cancer leads to an increase in severe lymphostasis requiring surgical correction. Erysipelas is traditionally distinguished among the causes of lymphostasis of the lower extremities, causing persistent lymphedema that does not respond to conservative therapy, as well as malignant diseases of the genital area in men. The increase in patients with lymphedema requiring surgical correction necessitates the search for new ways to restore patency of the lymphatic pathways. Materials and methods. The search for literary sources was carried out in the PubMed and eLibrary databases. The main part. New protocols for X-ray contrast studies with the search for new areas of lymph insertion and drainage are proposed. One of the most effective methods is fluorescence lymphography. Ultrasound is widely used to determine the condition of lymph nodes. The article discusses various methods of applying lymphovenous anastomoses, advantages and disadvantages, and the number of shunts applied. The issues of preventive lymphovenous bypass surgery and lymph node transplantation are discussed. Conclusion. Lymphovenous anastomosis is the method of choice in the treatment of lymphedema. With the functioning of the shunt, patients note a subjective improvement, a significant decrease in the volume of the limb. Most studies confirm the effectiveness of this method in the long term. The issues of preventive lymphovenous anastomosis and lymph node transplantation require further consideration.
Текст научной статьи Хирургическое лечение лимфостаза. Обзор литературы
Вторичный лимфостаз (лимфедема) является следствием нарушения путей лимфооттока от конечности вследствие различных причин. Основными причинами лимфостаза верхних конечностей являются онкологические хирургические операции [1]. Расширение показаний к оперативному лечению рака молочной железы приводит к увеличению развития лимфостаза верхней конечности в послеоперационном периоде. Мастэктомия, особенно расширенная, приводит к пересечению лимфатических протоков и развитию застоя лимфы в верхней конечности. К обтурации лимфатических сосудов приводит и последующая лучевая терапия при раке молочной железы. Увеличение заболеваемостью раком молочной железы приводит к увеличению выраженного лимфостаза, требующего хирургической коррекции [2].
Среди причин лимфостаза нижних конечностей традиционно выделяется рожистое воспаление, вызывающее стойкую лимфедему, неподдающуюся консервативной терапии, а также злокачественные заболевания генитальной сферы у мужчин [3].
В связи с этим увеличивается необходимость в хирургической коррекции рассматриваемой патологии, поиск новых возможностей восстановления проходимости лимфатических путей.
Материалы и методы
Поиск литературных источников проводился в базах данных PubMed и eLibrary.
Основная часть
Несмотря на достаточную простоту клинического диагноза лимфостаза, необходима дополнительная инструментальная диагностика для определения возможности оперативного лечения и выбора способа операции. Это особенно необходимо, когда лимфостаз сочетается с хронической венозной недостаточностью [4].
Общепринятым методом исследования лимфатических сосудов является рентгеноконтрастная лимфография (прямая и непрямая). Однако возможности получения изображений и диагностики лимфатической дисфункции представляют собой определенную трудность [5], что затрудняет выработку эффективной стратегии лечения. Предлагаются новые протоколы проведения рентгеноконтрастных исследований с поиском новых зон введения и дренажа лимфы [6]. Одним из эффективных методов является флуоресцентная лимфография [6].
Для определения состояния лимфоузлов широко применяется ультразвуковое исследование.
Лечение лимфостаза весьма трудное и должно быть комплексным, сочетающим в себе и хирургическое и консервативное [7]. В последние двадцать лет хирургическое лечение лимфедемы применяется все чаще и чаще.
Несмотря на то, что эти хирургические методы лечения могут значительно улучшить качество жизни, успешное лечение вторичной лимфедемы по-прежнему сопряжено со многими трудностями [8].
Рассматриваются как обновленные протоколы лечения [9–10], так и разработка новых методов операций.
Преимущественным методом операции считается лимфовенозный анастомоз «конец-в-конец». Данный метод позволяет исключить двусторонний поток лимфы и оптимизировать ее дренирование в венозное русло. Однако из-за маленького диаметра лимфатического сосуда и частого несоответствия диаметров лимфопротока и вены не всегда удается наложить адекватный анастомоз без его сужения. Стеноз анастомоза в дальнейшем неизбежно приводит к тромбозу. T. Yamamoto с соавт. предложили и внедрили в практику наложение лимфовенозного анастомоза «конец-в-конец» с временным расширением лимфатических сосудов. Проведенное ретроспективное исследование подтвердило эффективность предложенного метода [11].
Наряду с лимфоанастомозом «конец-в-конец», широко применяется анастомоз «конец-в-бок» [12]. Наложение анастомоза «конец-в-бок» сводит к минимуму проблемы с наложением швов на заднюю стенку (технические трудности, негерметичность шва), а также с поиском просвета сосуда из-за его спадения [13]. И все-таки несоответствие диаметров сшиваемых сосудов и не всегда удовлетворительные результаты операции привели к разработке других способов анастомозирования, например, по типу «бок-в-конец».
Для облегчения работы в маленьком операционном поле Байтингер В.Ф. и Курочкина О.С. предлагают выполнять лимфовенозные анастомозы без наложения клипс. Отсутствие последних улучшает обзор и доступность в операционном поле [14].
Lambda-shaped anastomosis, анастомоз в форме греческой буквы Λ, считается одним из самых простых в техническом отношении и одним из наиболее простых и позволяет минимизировать разницу диаметров сшиваемых сосудов [15].
В качестве модификации анастомоза «конец-в-бок» Y. Zheng с соавторами предложили анастомоз «внахлест» (рис. 1) с доказательной базой его эффективности [16].
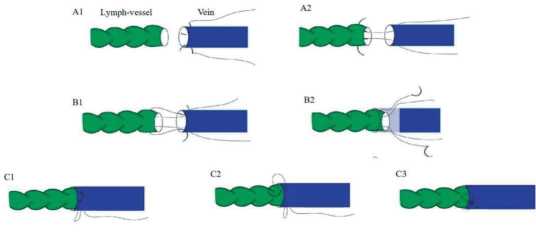
Рис. 1. Схематическое изображение этапов выполнения «внахлест» [16]
Fig. 1. A diagrammatic representation of the steps involved in carrying out the “Overlapping” [16]
В научной литературе рассматривается наложение супермикрохирургического сквозного лимфовенозного анастомоза с использованием метода «парашюта» или осьминога [17].
Помимо вида лимфовенозного анастомоза в научных статьях обсуждается вопрос о необходимом количестве накладываемых анастомозов [18]. По итогам обзора на эффективность хирургического лечения количество анастомозов существенного влияния не оказывает [18]. Большинство исследованных источников не отмечают существенной разницы улучшения лимфооттока в зависимости от типа наложенного лимфовенозного анастомоза. Выбор методики определяется анатомическим строением пациента и предпочтением оперирующего хирурга.
Решающее значение в функциональной способности лимфовенозного анастомоза имеет диаметр анастомозируемого лимфатического сосуда. По мнению большинства исследователей оптимальным считается диаметр 0,5 мм. Такой просвет позволяет наложить широкий анастомоз и способствует длительному существованию конструкции. Практически все хирурга не рассматривают возможность наложения анастомоза с протоком менее 0,35 мм в диаметре из-за тромбоза в самые ранние сроки [19].
В последнее десятилетие чаще в хирургической практике стало применяться превентивное наложение лимфовенозной фистулы при операциях, сопряженных с лимфаденэктомией
[20–21]. Несмотря на отдельные публикации, демонстрирующие эффективность данного метода, необходимо проведение дальнейших исследований, доказывающих эффективность данного метода.
Перспективным представляется наложение лимфовенозного анастомоза в сочетании с трансплантацией лимфоузлов [22], особенно лимфоузла на питающей ножке [23]. Данный метода увеличивает лимфоотток, удлиняет срок функционирования лимфовенозного шунта.
Заключение
Наложение лимфовенозного анастомоза является методом выбора в лечении лимфедемы [24–26]. При функционировании шунта пациенты отмечают субъективное улучшение (исчезновение эритемы, уменьшение или полное исчезновение отека и болей), значительное уменьшение в объеме конечности, вплоть до полной нормализации.
Большинство исследований подтверждают эффективность данного метода в долгосрочном периоде [27–28].
Вопросы превентивного наложения лимфовенозного анастомоза и трансплантации лимфатический узлов требуют дальнейшего рассмотрения.


