Хирургическое лечение периимплантных переломов бедренной кости
Автор: Гильфанов С.И., Боргхут Р.Д., Абдулхабиров М.А., Захарян Н.Г., Алиев Р.Н., Панин М.А., Семенистый А.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (54), 2017 года.
Бесплатный доступ
В период с июля 2014г. по декабрь 2016г.на клинических базах РУДН наблюдались 19 пациентов с периимплантными переломами бедренной кости (18жен. И 1 муж.). Во всех наблюдениях первичный остеосинтез выполнялся при лечении переломов вертельной зоне. Средний возраст паци- ентов составил 76,5 лет. В среднем, период между травмами составил 8 месяцев, с минимальным сроком меньше 1 месяца и максимальным сроком 5 лет. В ходе оперативного компоненты первичного имплантата были удалены полностью у 6 пострадавших, частичное удаление компонентов им- плантата было применено в 10 случаях. В 11 наблюдениях выполнен интрамедуллярный остеосинтез, 7 пациентам выполнен накостный остеосинтез и в одном наблюдении была выполнена артропластика тазобедренного сустава.
Периимплантный перелом, перелом бедренной кости, перелом имплантата, повторные переломы
Короткий адрес: https://sciup.org/142211313
IDR: 142211313 | УДК: 617-089.844
Текст научной статьи Хирургическое лечение периимплантных переломов бедренной кости
В связи с современными демографическими тенденциями, и увеличением продолжительности жизни населения, происходит постоянный рост числа больных с переломами проксимального отдела бедренной кости на фоне остеопороза. Данная патология характерна для старших возрастных групп и составляет от 17% до 24% среди всех травм опорно-двигательного аппарата [1]. Оперативное лечение вертельных и подвертельных переломов бедренной кости позволило значительно сократить летальность в данной категории больных. В настоящее время оперативное лечение с использованием различных фиксаторов является методом выбора. Хирургическое лечение нередко является единственным шансом вернуть пациенту «утраченную» трудоспособность или даже сохранить жизнь. Увеличение количества пациентов, и рост хирургической активности привело к увеличению абсолютного количества осложнений. Одним из них является периимплантый перелом кости [2]. Под периимплантным переломом подразумевается перелом кости “вблизи или вокруг” ранее установленного имплантата в пределах данного сегмента [3, 4]. Несмотря на то, что периимплантные переломы упоминались еще в классических книгах по оперативной травматологии более сорока лет назад, они не были изучены, как отдельное ос-ложнение[5,6]. Данная патология была рассмотрена многими авторами совместно с перипротезными переломами [7,8]. При перипротезных переломах подход к лечению определяется степенью сохранения стабильности компонентов эндопротеза и необходимостью их замены. При пе-риимплантных повреждениях кости мы руководствуемся другими факторами, и сохранение имплантата не является абсолютной целью.
В последние годы стали чаще встречаться сообщения о клинических случаях исключительно периимплантных переломов бедренной кости. Kumar V et al продемонстрировали хорошие результаты лечения 20 периимплантных переломов бедренной кости [3]. Muller F и соавторы проанализировали результаты лечения большого количества пе-риимплантных переломов бедренной кости на фоне разных проксимальных бедренных штифтов (26 пациентов) [9].
Зачастую публикации ограничиваются единичным клиническим случаем, что подтверждает уникальность каждого наблюдения [10–12].
Частота встречаемости таких переломов по результатам разных исследований колеблется от 0,5 % до 7,6% [9, 13. 14]. Невысокая частота возникновения подобных повреждений обуславливает отсутствие, в настоящее время, единых алгоритмов лечения периимплантных переломов. К сожалению, отсутствуют русскоязычные источники, посвященные данной патологии.
Материал исследования
В период с июля 2014 г. по декабрь 2016 г. на клинических базах кафедры травматологии и ортопедии Российского университета дружбы народов зав. - член-корр. РАН Н.В. Загородний (ГКБ им. А.К. Ерамищанцева, ГКБ им. В.М. Буянова, ГКБ № 17, ГКБ 31, ГКБ 13) наблюдались 19 пациентов с периимплантными переломами бедренной кости. Во всех наблюдениях первичный остеосинтез был выполнен по поводу перелома вертельной зоны бедра. Соотношение женщин и мужчин составило 18 к 1. Средний возраст пациентов составил 76,5 лет. Минимальный возраст 46 лет, максимальный возраст 90 лет. У 14 пациентов периимплантный перелом был на фоне интрамедуллярного остеосинтеза, у 5 на фоне экстрамедуллярных систем. В среднем, период между травмами составил 8 месяцев, с минимальным сроком меньше 1 месяца и максимальным сроком 5 лет. Однако если рассмотреть переломы на фоне интрамедуллярных систем, то срок между травмами снижается в среднем до 3,5 месяцев. Все наблюдаемые получили повреждения в результате низкоэнергетической травмы.
Клиническое наблюдение I
Пациентка М, 90 лет. В мае 2011г. По поводу закрытого стабильного чрезвертельного перелома левой бедренной кости произведен остеосинтез системой DHS. Послеоперационный период без осложнений. Ходила с дополнительной опорой - с тростью. В апреле 2014г. в результате падения с высоты собственного роста госпитализирована с диагнозом: периимплантный винтообразный перелом диафиза левой бедренной кости в средней трети [рис. 1, а].
В данном случае первичный перелом был оценен клинически и рентгенологически как сросшийся. Наличие импланта в проксимальном отделе резко ограничило арсенал выбора подходящего фиксатора для лечения периимплант-ного перелома. Учитывая высокий риск рефрактуры в данной области при удалении шеечного винта (до 27%) [15, 16] было решено удалить только винты из костномозгового канала и сохранить пластину и шеечный винт. Выполнена закрытая репозиция, остеосинтез левой бедренной кости произведен ретроградным бедренным штифтом с проведением полерных винтов [рис. 1, б].
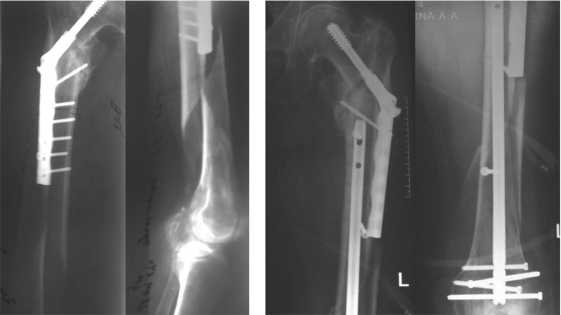
а б
Рис. 1. Рентгенограммы пациентки М:
а - при повторной госпитализации; б - после реостеосинтеза
Пациентка Р, 68 лет, ожирение III ст., в октябре 2014 г по поводу закрытого нестабильного чрезвертельного перелома правой бедренной кости выполнен остеосинтез проксимальным бедренным штифтом. В послеоперационном периоде ходила с дополнительной опорой на «ходунки». Беспокоили умеренные боли в области коленного сустава. В марте 2015 г. повторно госпитализирована с диагнозом: закрытый периимплантный винтообразный перелом диафиза правой бедренной кости в средней трети [рис. 2, а].
В данном наблюдении, несмотря на элементы “cut-out” периимплантный перелом возник на фоне сросшегося чрезвертельного перелома по результатам выполненной КТ зоны первичного перелома. Было решено удалить первичный фиксатор и, учитывая индекс массы тела (42,2), во избежание технических сложностей, выполнить остеосинтез ретроградным штифтом. Одной из проблем данного наблюдения являлся высокий риск перелома в зоне шейки бедренной кости после удаления шеечного винта. Было решено выполнить армирование шейки бедренной кости винтами. [рис. 2, б].
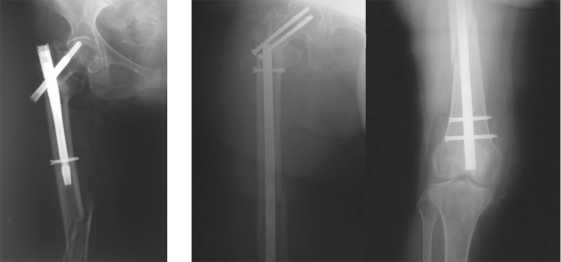
а б
Рис. 2. Рентгенограммы Пациентка Р: а – при повторной госпитализации; б - после реостеосинтеза
Пациентка Н, 76 лет. В феврале 2015 г. была госпитализирована с диагнозом: закрытый подвертельный перелом левой бедренной кости со смещением. Остеосинтез был выполнен проксимальным бедренным штифтом длинной версии. Через 5 недель, в результате падения с высоты собственного роста у себя дома, была повторно госпитализирована с диагнозом: закрытый периимплантный внутрисуставной перелом дистального отдела левой бедренной кости [рис. 3, а].
В данном наблюдении периимплантный перелом возник на фоне несросшегося первичного перелома. Было решено выполнить остеосинтез периимплантного перелома дистальной бедренной пластиной с использованием малоинвазивной техники без удаления первичного фиксатора. До выполнения остеосинтеза, были удалены винты дистального блокирования в штифте, после чего блокирование штифта выполнено через пластину [рис. 3, б].
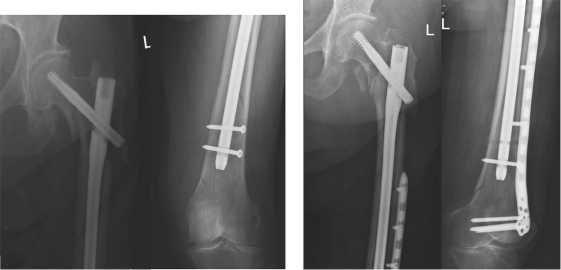
а б
Рис. 3. Рентгенограммы пациентки Н: а - при повторной госпитализации; б - после реостеосинтеза
В наших наблюдениях сращение первичного перелома на момент получения периимплантного перелома отмечено у 12 пациентов, в 7 случаях периимплантный перелом получен при несросшемся переломе вертельной зоны. При лечении первичной травмы использовались штифты разных производителей, разной длины. Смертность на госпитальном этапе наблюдалась в одном случае, с билатеральным повреждением бедренных костей. Во всех остальных наблюдениях применялась оперативная тактика лечения, в ходе которой компоненты первичного имплантата были удалены полностью у 6 пострадавших, частичное удаление компонентов имплантата было применено в 10 случаях. В 11 наблюдениях выполнен интрамедуллярный остеосинтез, 7 пациентам выполнен накостный остеосинтез и в одном наблюдении была выполнена артропластика тазобедренного сустава ревизионной системой.
Лечение периимплантных переломов, является одной из сложнейших проблем современной травматологии и ортопедии, при решении которой хирургу необходимо одновременно решить несколько, часто взаимоисключающих задач. Для улучшения результатов лечения любой патологии, необходим четкий подход, которым можно руководствоваться. В своей работе, мы разработали алгоритм лечения периим-плантных переломов бедренной кости, определяющий основные факторы при выборе тактики оперативного лечения.
Очевидно, что характер и локализация перелома бедренной кости диктуют тактику и определяют арсенал возможных фиксаторов для выполнения остеосинтеза, однако при периимплантных переломах, этого может оказаться недостаточно для выбора подходящего метода лечения. На наш взгляд, на первом этапе предоперационного планирования, хирург должен выяснить состояние первичного вертельного перелома. Сращение или его отсутствие является ведущим фактором в выборе тактики лечения периимплантных переломов, так как в случае несращения, мы вынуждены одновременно лечить два перелома бедренной кости, что значительно повышает требования к биомеханике системы имплантат – кость.
Для правильной оценки состояния первичного перелома требуется тщательный сбор анамнеза для возможного выявления клинических признаков несращения до периим-плантного перелома, анализ рентгенологической картины в зоне вертельного перелома, и точное определение срока, прошедшего между переломами, который бывает меньше сроков сращения переломов данной локализации. Нередко этих данных может оказаться недостаточно для точного определения состояния первичного перелома, что требует выполнения дополнительных, нестандартных для пери-имплантного перелома, обследований, таких как КТ зоны вертельного перелома. В случае несращения, до перехода к остеосинтезу периимплантного перелома, требуется тщательный анализ возможных локальных и системных причин несращения.
Наличие имплантата в одном сегменте с периимплант-ным переломом резко ограничивает арсенал выбора фиксаторов. Заполненная часть интрамедуллярного канала проксимальным штифтом, или покрытая часть кости пластиной делают технически невозможным выполнение полноценного остеосинтеза периимплантного перелома. Часто возникает необходимость в удалении первичного импланта или его компонентов. Решение вопроса об удалении импланта порой очень сложно, так как даже при сращении первичного перелома на фоне незавершенного ремоделирования кости риск рефрактур достигает высоких цифр (27%) в данной зоне [16]. При выборе тактики лечения с удалением первичного фиксатора, нужно учитывать необходимость в
захвате (армирования) проксимального отдела бедренной кости и особенно шейки бедренной кости при остеосинтезе периимплатного перелома. Также необходимо определение типа первичного фиксатора для подготовки необходимого инструментария.
После подбора возможных фиксаторов, планируя операцию, необходимо принимать во внимание, общее состояние пациента. Большая часть пациентов с периимплант-ными переломами бедренной кости это пожилые люди, с множественными сопутствующими патологиями. В связи с этим, нужно учитывать сможет ли пациент перенести запланированное многоэтапное оперативное вмешательство, или необходимо ограничиться минимальной оперативной агрессией. Часто короткий промежуточный период между травмами и незавершенная реабилитация после перенесенного первичного перелома диктуют выбор атравматичной операции.
Несмотря на то, что периимплантные переломы бедренной кости достаточно редкое осложнение после оперативного лечения переломов вертельной зоны, данное повреждение стоит рассматривать как отдельную патологию. Подход к лечению таких повреждений особенный, и требует тщательного предоперационного анализа. Основные определяющие факторы при выборе тактики лечения это: состояние первичного перелома и необходимость в удалении первичного фиксатора.
Таким образом, только многокомпонентный анализ перечисленных факторов на этапе предоперационного планирования позволит выбрать оптимальную тактику лечения периимплантного повреждения с учетом всех возможных вариантов решения поставленных задач и выбрать наиболее надежный метод фиксации.
Список литературы Хирургическое лечение периимплантных переломов бедренной кости
- Фролов А.В. интрамедуллярный остеосинтез вер-тельно-подвертельных переломов бедренной кости. Дисс. канд. мед. Наук. Москва 2008г.
- Theodoros H. Tosounidis, Raul Castillo, Nikolaos K. Kanakaris, Peter V. Giannoudis Common complications in hip fracture surgery: Tips/tricks and solutions to avoid them Injury Int. J. Care Injured 2015 Vol. 46, pp 3-11
- Arun Kumar V, Gopala Krishnaiah T. Management of Peri-Implant Supracondylar Fracture Femur -A Study of 20 Cases, (IOSR-JDMS) e-ISSN: 2015.Vol. 14, Issue 2 Ver. III), PP 65-66,.
- Georgios Arealis, Vassilios S. Nikolaou, Andrew Lacon, Neil Ashwood, and Mark Hamlet, Plate on Plate Osteosynthesis for the Treatment of Nonhealed Periplate Fractures, ISRN Orthopedics, vol. 2014,Article ID 367490, 6 pages,
- M. E. Müller, M. Allgöwer, and H. Willenegger, Manual of Internal Fixation: Technique Recommended by the AO-Group, Springer, 1970. P
- Rajasekaran S, Venkatadass K. ‘‘Sliding angulation osteotomy’’: preliminary report of a novel technique of treatment for chronic radial head dislocation following missed Monteggia injuries. Int Orthop 2014; 38: pp 2519-24.
- Robinson CM, Adams CI, Craig M, Doward W, Clarke MC, Auld J.Implant-related fractures of the femur following hip fracture surgery. J Bone Joint Surg Am. 2002 Jul; 84-A(7): pp 1116-1122.
- Ruchholtz S., El-Zayat B., Kreslo D. et al., Less invasive polyaxial locking plate fixation in periprosthetic and peri-implant fractures of the femur-a prospective study of 41 patients, Injury 2013, vol. 44, no. 2, pp. 239-248.
- Muller F, Galler M, Zellner M, Bauml C, Marzouk A, Fuchtmeier B Peri-implant femoral fractures: The risk is more than three times higher within PFN compared with DHS. Injury, Int. J. Care Injured 47 (2016) p 2189-2194
- Hong Kyun Kim, Kyu Cheol Noh, Kook Jin Chung, Ji Hyo Hwang Use of Huckstep nail in the periimplant femoral shaft fracture Indian J Orthop. 2012 Nov-Dec; 46(6): 718-720
- Varatharaj Mounasamy,, Kevin Tran, Geoffery Baer, Thomas E. Brown Novel fixation of a peri-implant femur fracture in the elderly Department of Orthopedics, University of Virginia, Charlottesville, VA, United States Injury Extra, July 2007, Volume 38, Issue 7Pages 231-234
- Varatharaj Mounasamy Peri-implant fracture of the distal tibia after intra-medullary nailing of a tibial fracture: a report of two cases European Journal of Orthopaedic Surgery & Traumatology November 2013, Volume 23, Issue 2, pp 279-283
- Rory Norris, Dhritiman Bhattacharjee, Martyn J. Parker. Occurrence of secondary fracture around intramedullary nails used for trochanteric hip fractures: A systematic review of 13,568 patients Injury June 2012 Vol. 43 Issue 6 pp 706-711
- Цед А.Н. Особенности хирургического лечения пациентов пожилого возраста с внесуставными переломами проксимального отдела бедра Дисс. канд. мед. наук. Санкт-Петербург 2012г
- Загородний Н.В., Волна А.А, Панин М.А. Удаление имплантатов Вестник Российского университета дружбы народов. Серия: Медицина 2010г №4. Стр. 8.
- Davison B.L. Refracture following plate removal in supracondylar-intercondylar femur fractures//Orthopedics. 2003.26(2). P. 157-159.


