Хирургическое лечение протяженных стриктур и облитерации мочеточника с использованием графта слизистой ротовой полости - собственный опыт
Автор: Волков Андрей Александрович, Зубань О.Н., Будник Н.В., Саенко Г.И.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Реконструктивная урология
Статья в выпуске: 3, 2020 года.
Бесплатный доступ
Введение. Хирургическое лечение обструкции верхних мочевых путей вследствие их рецидивных протяженных стриктур и облитераций остается сложной проблемой современной урологии. Цель. Провести анализ собственного опыта заместительной пластики мочеточника графтом слизистой ротовой полости при его протяженных стриктурах и облитерациях. Материалы и методы. Мы наблюдали 14 пациентов с данным заболеванием и наличием выраженной сопутствующей патологии. Пациентам выполнена заместительная onlay пластика мочеточника с использованием графта слизистой ротовой полости, у 11 (78,6 %) - полная (тубуляризация), у 3 (21,4%) - onlay. Семеро (50 %) пациентов подверглись вмешательству на верхней трети мочеточника и лоханочно-мочеточникового сегмента, 5 (35,7%) - на нижней трети мочеточника, 2 (14,3 %) - на средней трети. У2 (14,3 %) пациентов выполнена лапароскопическая пластика, у 12 (85,7 %) оперативное пособие осуществлено открытым способом. Результаты. Дефект мочеточника, требующий замещения, составил от 5 до 9 см (в среднем 6,6 см). Во всех случаях, кроме одного (7,1 %) с целью улучшения васкуляризации буккального графта использовалась поясничная мышца. Тяжелые осложнения по классификации Clavien-Dindo, а также летальные исходы отсутствовали. Период наблюдения пациентов составил от 3 до 45 месяцев (в среднем 14,7мес.). За весь период наблюдения рецидива стриктуры или облитерации мочеточника у данной группы не выявлено. Выводы. Данную операцию можно расценивать как «вторую» линию хирургического лечения данной патологии после эндоскопических вмешательств и/или реконструктивных операций с применением тканей собственных верхних мочевых путей, при невозможности проведения энтеропластики у пациентов с выраженной сопутствующей патологией.
Пластика мочеточника, буккальный графт, стриктура мочеточника, туберкулез мочевой системы
Короткий адрес: https://sciup.org/142225685
IDR: 142225685 | DOI: 10.29188/2222-8543-2020-12-3-124-131
Surgical treatment of extended strictures and ureteral obliterations using oral mucosa graft. Our own experience
Introduction. Surgical treatment of obstruction of the upper urinary tract due to their recurrent extended strictures and obliterations remains a complex problem of modern urology. Purpose. Conduct an analysis of our own experience of ureteral replacement graft with a graft of the oral mucosa with its extended strictures and obliterations. Materials and methods. We observed 14 patients with this disease and the presence of severe comorbidity. Patients underwent replacement ureteroplasty using a graft of the oral mucosa, in 11 (78.6%) - complete (tubularization), in 3 (21.4%) - onlay. Seven (50%) patients underwent intervention in the upper third of the ureter and pelvic-ureteral junction, 5 (35.7%) in the lower part of the ureter, and 2 (14.3%) in the middle part. In 2 (14.3%) patients, laparoscopic plastic surgery was performed; in 12 (85.7%), the surgical manual was performed in an open way. Results. A ureter defect requiring replacement was 5 to 9 cm (average 6.6 cm). In all cases, except for one (7.1%), lumbar muscle was used to improve vascularization of the buccal graft. Severe complications in according to Clavien-Dindo classification, as well as fatal outcomes, were absent. The observation period of patients ranged from 3 to 45 months (an average of 14.7 months). Over the entire period of observation of the ureter of stricture or obliteration recurrence in this group was not detected. Findings. This operation can be regarded as the «second» line of surgical treatment of this pathology after endoscopic interventions and/or reconstructive operations using the tissues of their own upper urinary tract, with the impossibility of enteroplasty in patients with severe concomitant pathology.
Текст научной статьи Хирургическое лечение протяженных стриктур и облитерации мочеточника с использованием графта слизистой ротовой полости - собственный опыт
Методики лечения коротких стриктур и облитераций мочеточников на настоящий момент являются достаточно разработанными и стандартизированными [1, 2]. Однако коррекция обструкции верхних мочевых путей (ВМП) вследствие их протяженныхсуженийостается сложной проблемой современной урологии [3–6].
Применение тканей собственных мочевых путей является предпочтительным вариантом восстановления их проходимости,но возможноститакихоперацийзначительно ограничены ввиду дефицита пластического материала [7, 8]. Известно, что уретеро-уретероанастомоз позволяет заме-ститьдефект мочеточникапротяженностью 2-3см,уретеро-цистоанастомоз – 4-5 см, операция psoas hitch – 6-10 пластики лоскутами мочевого пузыря – 12–15 см, а аутотрансплантация почки в подвздошную область – всю его длину. Однако перенесенные ранее операции на мочевыводящих путях ограничивают или делают невозможным применение указанных методов [9–14]. Применение различных кишечных сегментов в качестве аутотрансплантатов для заместительной пластики мочеточников является достаточно эффективным методом, но имеет значительное количество ранних и отдаленных послеоперационных осложнений, в том числе и электролитных, а также характеризуется большой интраоперационнойтравматичностьюивысокимитре-бованиями к качествухирургической техники [15–18].
Заместительная пластика мочеточника с использованием слизистойротовой полостирасценивается как альтернатива более сложным реконструктивнымвмешательствам которые применяются при протяженных стриктурах и облитерациях мочеточника и обладают высоким риском развития осложнений у пациентов с неоднократными операциями в данной области [19].
Цель работы: усовершенствование хирургической методики заместительной пластикимочеточникапри его протяженных стриктурах или облитерациях и анализ результатов этих операций.
МАТЕРИАЛЫ И МЕТОДЫ
В урологических клиниках ГБУ «Госпиталь для Ветеранов Войн» Ростовской области и ГБУ «Областной клинический центр фтизиопульмонологии» (г. Ростов-на-Дону)
Таблица 1. Сопутствующие заболевания и перенесенные операции на других органах у пациентов со стриктурами/ облитерациями мочеточников
Table 1. Concomitant diseases and previous operations on other organs in patients with strictures/obliteration of the ureters
У всех оперированных выявлен существенный ко-морбидный фон. Сахарным диабетом страдали 5 (35,7%) пациентов, тяжелой кардиоваскулярной патологией — также 5 (35,7%), туберкулезом экстраурогенитальных локализаций, потребовавшим хирургического лечения – 4 (28,5%). Большинство пациентов (78,6%)перенесли ряд достаточно травматичных операций на органах таза, брюшной полости и позвоночнике. У двух (14,3%) пациенток выполненаэкстирпацияматкипо поводу злокачественной опухоли споследующейлучевойтерапией,у 4 (28,5%) – аппендэктомия (табл.1). Все пациенты,включенныевданное исследование, ранее подвергались различным хирургическим вмешательствам на ВМП. С целью количественной оценки операций на ВМП мы применяли предложенное в 2007 году Атмаджевым Д. Н. такое функциональное понятие какпочечно-мочеточниковая единица (ПМЕ), которая соответствует одной почке и ипсилатеральному мочеточнику.
У 8 (57%) человек на момент поступления осуществлялось постоянное дренирование почки (табл. 2). Всего пациентам до выполнения буккальной пластики в общей сложности выполнено 45 различных операций на данной ПМЕ, включая реконструктивные открытые и лапароскопические вмешательства, эндоскопические и перкутанные оперативные пособия.
В данной группе пациентов у 7 (50,0%) еще до урете-ропластики диагностирована хроническая болезнь почек (ХБП) II стадии (согласно классификации National Kidney Foundation, США). Раннее одному из пациентов выполнена нефрэктомия по поводу туберкулезного пионефроза, 6 (42,8%)человекимелизаболеванияконтрлатеральной почки (табл. 2).
Заместительная onlay пластикамочеточникасисполь-зованием слизистой ротовой полости у 11 (78,6 %) выполнена путем полной тубуляризации,у3(21,4 %) –частичного его замещения – onlay (табл. 3). Семеро (50,0%) пациентов подвергнуты вмешательству на верхнейтретимочеточника иЛМС,5(35,7 %) –нанижней, 2 (14,3 %) – на средней (табл. 3). У 2 (14,3 %) пациентов выполнена лапароскопическая пластика, у 12 (85,7 %) оперативное пособие осуществлено открытым способом.Протяженностьдефектамочеточника требующего замещения, установливалась интраоперационно и составляла 5 – 9 см (медиана 6,6 см).
У всех пациентов, кроме одного (7,1 %) c целью улучшения васкуляризации буккальногографта использовалась поясничнаямышца.Уодного пациента прилапароскопиче-ской onlay пластикеверхнейтретимочеточникаиЛМСпри-менялась ткань большого сальника. В послеоперационном периоде назначали антибактериальные препараты и симптоматическое лечение. Мочеточниковый стент удаляли
Таблица 2. Характеристика пациентов: предыдущие операции на ВМП, состояние контрлатеральной почки, наличие ХБП
Table 2. Patient characteristics: previous operations on the upper urinary tract, state of the contralateral kidney, the presence of CKD
|
№ |
Предшествующие операции на данной ПМЕ Previous operations on this RUU |
Контрлатеральная почка Contralateral kidney |
ХБП CKD |
|
1 |
1. Контактная уретеролитотрипсия (КУЛТ) + стентирование мочеточника (CM) . 2. СМ. 3. Чрескож-ная нефростомия (ЧН) 1. CULT + US. 2. US. 3. PN |
Нефрэктомия Nephrectomy |
+ |
|
2 |
ЧН PN |
Туберкулез Tuberculosis |
+ |
|
3 |
Операция Боари Boari surgery |
Норма Normal |
– |
|
4 |
1.Открытая пиелопластика. 2. CM. 3. ЧН 1. Open pyeloplasty. 2. US. 3. PN |
Норма Normal |
+ |
|
5 |
1. Открытая пиелопластика 2. CM 3. ЧН 4. Открытая пиелопластика 5. ЧН 1. Open pyeloplasty. 2. US. 3. PN. 4. Open pyeloplasty. 5. PN |
Хронический пиелонефрит Chronic pyelonephritis |
+ |
|
6 |
|
МКБ. Хронический пиелонефрит Urolithiasis. Chronic pyelonephritis |
+ |
|
7 |
1.Операция Боари. 2. ЧН 1. Boari surgery. 2. PN |
Норма Normal |
– |
|
8 |
1. КУЛТ + CM .2. КУЛТ + CM . 3. ЧН 1. CULT + US. 2. CULT + US. 3. PN |
Норма Normal |
– |
|
9 |
1. Open pyelolithotomy + kidney cavernotomy. 2. Open pyeloplasty. 3. CULT + US. 4. PNL + US. 5. PN |
Посттуберкулезный пиелонефрит Post-tuberculous pyelonephritis |
+ |
|
10 |
1.КУЛТ + CM . 2. КУЛТ + CM . 3. ЧН 1. CULT + US. 2. CULT + US. 3. PN |
Хронический пиелонефрит Chronic pyelonephritis |
– |
|
11 |
ЧН PN |
Норма Normal |
– |
|
12 |
1. ЧН . 2. КУЛТ + CM . 3. ЧН . 4. КУЛТ + CM. 5. Операция Боари. 6. Постоянный стент мочеточника 1. PN. 2. CULT + US. 3. PN. 4. CULT + US. 5. Operation Boari. 6. Constant US |
МКБ. Хронический пиелонефрит Urolithiasis. Chronic pyelonephritis |
+ |
|
13 |
1. КУЛТ + CM . 2. КУЛТ + CM . 3. ЧН 1. CULT + US. 2. CULT + US. 3. PN |
Норма Normal |
– |
|
14 |
1. КУЛТ + CM . 2. КУЛТ + CM . 3. ЧН 1. CULT + US. 2. CULT + US. 3. PN |
Норма Normal |
– |
Примечание: ВМП- верхние мочевыводящие пути; КУЛТ – Контактная уретеролитотрипсия; ЧН – чрескожная нефростомия; СМ – стентирование мочеточника Note: UUT upper urinary tract; CULT - Contact ureterolithotripsy; PN - percutaneous nephrostomy; US - ureteral stenting через 6 недель. Динамическое наблюдение осуществляли с помощью лабораторной диагностики, УЗИ, ретроградной уретеропиелографии, экскреторной урографии и/или компьютерной урографии.
РЕЗУЛЬТАТЫ
Как показал анализ, значимых интраоперационных осложнений у пациентов не было, несмотря на имеющиеся высокиериски, которые былинапрямую связаны с тяжелой коморбидной патологией. В раннем послеоперационном периоде мы наблюдали раневую инфекцию, требующую лечения, у одного пациента (7,1%) и назначали дополнительную лекарственную терапию еще трем больным (14,3 %)что согласноклассификации Clavien-Dindo соответствовало I степени хирургических осложнений (табл. 3). В 2 случаях (14,2 %) выполнено переливание эритроцитарной массы в ближайшем послеоперационном периоде, назначение которой мы расценили как II степень хирургических осложнений по этой же шкале. У данных пациентов изначально имелась вторичная анемия, связанная с ХБП. У одной (7,1%) пациентки произошло ущемление петли кишки на 9 сутки в области ранее проведенных нескольких операций и уже имеющегося грыжевого выпячивания, что потребовалохирургическоговмешательствапод общейане-стезией (III b степень осложнений).
За период наблюдения от 3 до 45 (медиана 12,5) месяцев рецидива стриктуры или облитерации мочеточника не выявлено. Одинпациент(7,1%)выбыл изнаблюдениячерез 24 месяца после оперативного лечения по неизвестной нам причине. Остальные пациенты продолжают наблюдаться.
Таким образом,всепроведенныеоперативныевмеша-тельства можно расценивать как успешные.
Для иллюстрации эффективности заместительной пластики мочеточника буккальным графтом приводим характерный клинический пример.
ПациентБ., 44года, обратился для выполнениярекон-структивной операции вхирургический центр «ГВВ»,г. Ростов-на-Дону, с жалобой на наличие нефростомы справа. Пациентдлительно страдалмочекаменной болезнью,в 2013 году выполненаоперацияпо поводу туберкулеза позвоночника –некрсеквестрэктомия,резекциятелпозвонков,уста-новка металлоконструкции. В марте 2015 г. выполнена КУЛТ справа, стентирование правого мочеточника. Через месяц по поводу острого обструктивного пиелонефрита слева, гидронефроза слева установлена нефростома. Диагностирован туберкулез мочевой системы. В течение3меся-цев находился на лечении в противотуберкулезном диспансере. Самостоятельнопокинул лечебное учреждение 3 года за медицинской помощью не обращался, смена дренажей не выполнялась. В январе 2019 появилась интенсивная боль в левой поясничной области, выполнена смена нефункционирующей нефростомы. Вфеврале 2019г. находился на лечении в хирургическом центре ГБУ РО «ГВВ». Диагностирован двусторонний гидронефроз, паранефрит слева; 06.02.19 выполнено удаление нефункционирующего стента правого мочеточника, двусторонняя чрескожная нефростомия (ЧН), вскрытие и дренирование паранефрита слева. При повторном стационарном лечении в ГБУ РО ГВВ 06.03.19 по 19.03.19 – выполнена
Таблица 3. Вид операции с использованием слизистой ротовой полости, протяженность дефекта мочеточника и результаты лечения Table 3. Type of surgery using the oral mucosa, the length of the ureter defect and the treatment results
№ Вид операции с использованием трансплантата ротовой области Type of operation using an oral transplant Замещение, см Substitution, сm Осложнения по Clavien-Dindo степень / вид Clavien-Dindo Complications, Degree / Species Наблюдение, мес. Observation, month Рецидив Relapse 1 Полная заместительная пластика верхней трети мочеточника и ЛМС Complete replacement of the upper part of ureter and UPJ 8 II /гемотрансфузия II / blood transfusion 8 Нет No 2 Полная заместительная пластика верхней трети мочеточника и ЛМС Complete replacement of the upper part of ureter and UPJ 7 I / дополнительная терапия I / adjunctive therapy 25 Нет No 3 Onlay пластика нижней трети мочеточника Onlay plastic of lower part of ureter 5 – 18 Нет No 4 Полная заместительная пластика верхней трети мочеточника и ЛМС Complete replacement plastics of the upper third of the ureter and UPS 5 – 17 Нет No 5 Onlay пластика верхней трети мочеточника и ЛМС Onlay plastic of upper part of ureter and UPJ 6 – 13 Нет No 6 Полная заместительная пластика нижней трети мочеточника и его устья Complete replacement of the lower part of ureter and its mouth 6 – 13 Нет No 7 Полная заместительная пластика нижней трети мочеточника Complete replacement of the lower part of ureter 7 – 10 Нет No 8 Лапароскопическая полная заместительная пластика средней трети мочеточника Laparoscopic total replacement of middle part of ureter 6 I / дополнительная терапия I / adjunctive therapy 3 Нет No 9 Полная заместительная пластика верхней трети мочеточника и ЛМС Complete replacement of the upper part of ureter and UPJ 9 I / раневая инфекция I / wound infection 45 Нет No 10 Лапароскопическая onlay пластика верхней трети мочеточника и ЛМС Laparoscopic onlay plastic of the upper third of the ureter and UPS 7 – 3 Нет No 11 Полная заместительная пластика нижней трети мочеточника Complete replacement of the lower part of ureter 7 II /гемотрансфузия II / blood transfusion 12 Нет No 12 Полная заместительная пластика нижней трети мочеточника и его устья Complete replacement of the lower part of ureter and its mouth 8 III b / ущемление петли кишки III b / infringement of the intestinal loop 10 Нет No 13 Полная заместительная пластика верхней трети мочеточника и ЛМС Complete replacement of the upper part of ureter and UPJ 7 – 5 Нет No 14 Полная заместительная пластика средней трети мочеточника Complete replacement of the middle part of ureter 5 I / дополнительная терапия I / adjunctive therapy 24 (выбыл) Нет No экспериментальная и клиническая урология № 3 2020
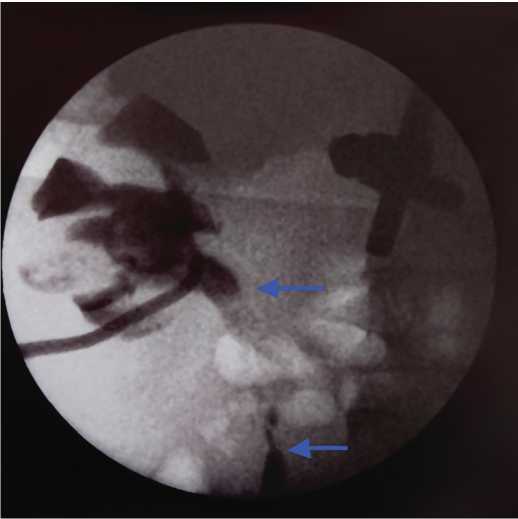
Рис. 1. Облитерация верхней трети мочеточника единственной правой почки – пораженный участок показан стрелками (двойное интраоперационное анте- и ретроградное контрастирование)
Fig. 1. Obliteration of the upper part of the ureter of the only right kidney – the affected area is shown by arrows (double intraoperative antegrade and retrograde contrast)
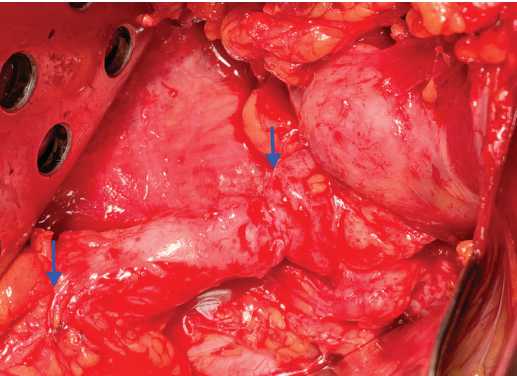
Рис. 2. Выделена пораженная верхняя треть мочеточника и область ЛМС – показана стрелками
Fig. 2. The affected upper part of the ureter and the pelvic-ureteral junction area are highlighted – shown by arrows
ретроградная уретеропиелофиброскопия с обеих сторон. Диагностированы пионефроз слева, протяженная облитерация правогомочеточника (рис. 1), 12.03.19 – выполнены ревизия забрюшинного пространства слева, спленэктомия, краевая резекция толстой кишки, нефруретерэкто-мия слева. Следующая госпитализация – 01.08.19. Поступил для планового хирургического лечения с диагнозом «протяженная облитерация верхней трети мочеточника единственной правой почки, ХБП 2 ст». Выполнены полная буккальная заместительная пластика верхней трети мочеточника единственной правой почки стентирование мочеточника единственной правой почки.
Техника операции. Выделена зона ЛМС справа и верхняя треть правогомочеточника, которые находились в склерозированной паранефральной клетчатке (рис. 2). При рассечении мочеточника установлено,что его стенка представлена узкимрубцовым тяжом (площадка 2—3мм) с фиксированными внутри мелкими конкрементами (рис. 3). Зона пиелоуретерального сегмента, пораженный участок мочеточника, а также вся окружающая его измененная паранефральная клетчатка удалены одним блоком. Интраоперационно установлено, что протяженность дефекта ткани ВМП составляет 8 см. Второй бригадой хирургов выполнен забор буккального прямоугольного лоскута размерами 2,2 ×8,0 см,начиная со слизистой пра-
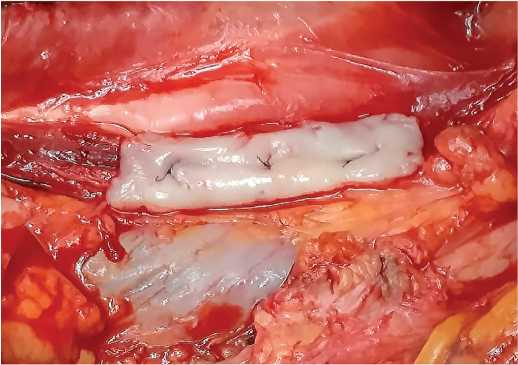
Рис. 4. Буккально-лабиальный графт фиксирован к поясничной мышце
Fig. 4. The buccal-labial graft is fixed to the lumbar muscle
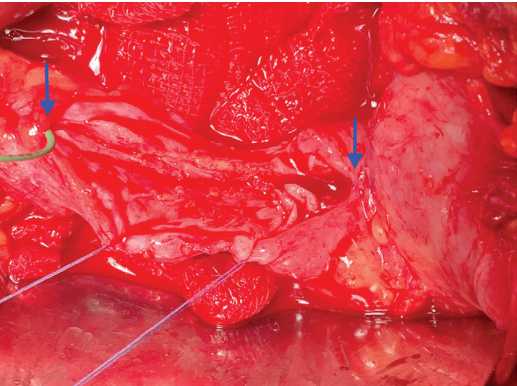
Рис. 3. Пораженный участок мочеточника и лоханка рассечены – показано стрелками
Fig. 3. The affected area of the ureter and pelvis are dissected – shown by arrows
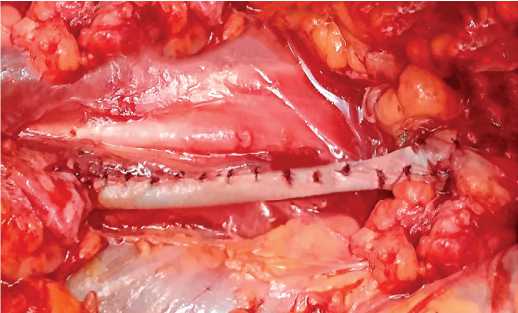
Рис. 5. Верхняя треть мочеточника и ЛМС полностью замещены буккально-лабиальным графтом.
Fig. 5. The upper part of the ureter and pelvic-ureteral junction are completely replaced by buccal-labial graft
вой щеки (5,0 см) с переходом на слизистую нижней губы. Трансплантат обработан с удалением элементов подслизистого слоя. Гемостаз раны ротовой полости выполнен без ушивания дефекта ее слизистой.
Затем буккальный конец лоскута фиксирован к мочеточнику, трансплантат адаптирован отдельными монокри-ловыми 4/0 швами слизистой наружу к поверхности пояс-ничноймышцы (рис. 4).Установленвнутренний JJ мочеточниковый стент №7 Ch. Послеэтоголоскут тубуляризирован на стенте, используя одиночныемонокриловые швы 4/0. Вы-полненареконструкциялоханки сприменениемлабиального концатрансплантата(рис.5). Осуществленанефрофиксация к поясничной мышце. Установлен дренаж к области операции, который выведен через контрапертуру, рана ушита наглухо послойно. Длительность операции составила 220 минут, кровопотеря не превысила 200 мл.
В раннем послеоперационном периоде проводилось переливание эритроцитарной массыс целью коррекции анемии. Мужчина выписан из клиники в удовлетворительном состоянии, после чего продолжил лечение в амбулаторном режиме. Мочеточниковый стент извлечен через 6 недель. При ультразвуковом исследовании, проведенном через 1, 3 и 6 недель после удаления стента определяется регресс гидронефроза справа.
Через 3 месяцапослеуретеропластикивыполнена ретроградная уретеропиелография и установлено, что область ЛМС и мочеточник справа проходимы полностью (рис. 6). Пациент продолжает наблюдаться в амбулаторном режиме.
Данный клинический пример свидетельствует о возможности выполнения буккальной пластики мочеточника у пациентовсо сложнойпатологией,которыевбольшинстве случаев обречены на пожизненное дренирование ВМП.
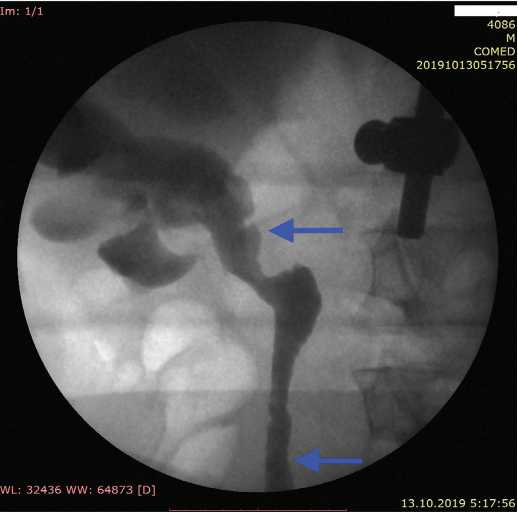
Рис. 6. Замещенный участок мочеточника – показан стрелками (ретроградная уре-теропиелография через 12 недель после операции)
Fig. 6. Substituted ureter site – shown by arrows (retrograde ureteropyelography 12 weeks after surgery)
ОБСУЖДЕНИЕ
Несмотря на долгий исторический путь развития реконструктивной урологии,требования к анастомозаммоче-выхпутей остаются прежние:они должны бытьдостаточно эластичны, непроницаемы для мочи, а такжехорошоваску-ляризированы. [20]. Уретеропластика свободным трансплантатом слизистой ротовой полости полностью соответствует этим требованиям. Операция минимализирует нарушение кровоснабжения мочеточника и дает возможность выполнения анастомоза ВМП без натяжения. Данная техника является эффективной у пациентов с протяженными стриктурами или облитерациями мочеточника, особенно при рецидивах после ранее неудачной уретероплас-тики [21].
С каждым годом растет количество пациентов, имеющих протяженныестриктуры иоблитерацииВМП,которые возникают по различным причинам: широкое применение эндоскопических методовлечениямочекаменной болезни и лучевой терапии у пациентов с онкологическими заболеваниями, успешное лечение туберкулеза мочевой системы приводящее к фиброзу ткани мочевых путей. При данной патологиив большинстве случаев «золотым»стандартом хирургического лечения является энтеропластика [22]. Однако, кишечная деривация мочи не всегда выполнима у определенной категории пациентов – с выраженной сопутствующей патологией и не являетсядостаточно обоснованной в случае отсутствия тотального поражения мочеточника. Желаниепациента избавится от постоянногодренажа диктует урологам выбор альтернативной методики хирур-гическоголечения –болеепростойв выполнении,имеющей небольшое число послеоперационных осложнений и обеспечивающей восстановление полной проходимости мочеточника.
С момента первых, открытых заместительных урете-ропластик с применением слизистой ротовой полости [23, 24] и в последующих, уже роботических операциях [25, 26], тканями, используемыми для улучшения васкуляризации графта, являлисьмобилизированный сальник ипа-ранефральный жир. Однако доказано, что буккальный трансплантат хуже всего приживается на жировой ткани [27].Мы практически всегда использовали с цельюулучше-ния васкуляризации ткани фиксацию буккального трансплантата на поясничную мышцу – как при onlay, так и при тубуляризированном лоскуте. Эта же методика может яв-лятьсяспособом профилактикиизлишнегорасширения не-оуретера в области операции.
Хотя тубуляризируемыйбуккальныйтрансплантат используется в уретеропластике гораздо реже, чем onlay-методика и, по мнению ряда авторов, связан с большим количествомрецидивов, большинству нашихпациентов выполнено полное замещение участка мочеточника [28, 29]. В данной группе пациентов обоснованием полногоудаления пораженногоотделамочеточника иокружающей клетчатки с возможной резекцией пиелоуретерального сегмента ичастилоханкиявляетсято, чтодлительное воспаление (как неспецифического, так и специфического характера), неоднократные оперативные вмешательства в данной зоне приводят к массивному фиброзу стенкимочеточникавслед-ствие замещения рубцовойтканьюнекротизированных участков. Отсутствие радикального удаления данных тканей может резко повышать риск рецидива стриктуры. Это является особенно актуальным при туберкулезном процессе в мочеточнике, так как при этом заболевании тотально поражается вся стенка органа и резекционные методики в большинстве случаев не имеют смысла.
Таким образом, показаниями к данной операции по нашему мнениюявляются:
-
1. Неоправданно высокийрискзаместительныхурете-ропластик сиспользованием кишечных аутотрансплантатов для конкретного пациента, который связан с наличием у него выраженных сопутствующих заболеваний, ограничивающих длительность анестезии и объем операции.
-
2. Перенесенные пациентом обширные оперативные вмешательства на кишечнике, затрудняющие выполнение энтеропластики.
-
3. Отсутствие возможности выполнения анастомоза мочеточника конец в конец и мобилизации почки.
-
4. Уменьшение емкости мочевого пузыря.
-
5. Отсутствие аппендикса или невозможность его мо-билизацииу данного пациента.
-
6. Наличие ХПБ 2 стадии и выше.
-
7. Информированный выбор пациента в пользу данного видауретеропластики.
ЗАКЛЮЧЕНИЕ
Использование слизистой ротовой полости в хирургическом лечении протяженных стриктур и облитераций мочеточника применимо у определенных групп пациентов и имеет хорошие результаты. Данную операцию можно расценивать как «вторую» линию хирургического лечения данной патологии после эндоскопических вмешательств и/или реконструктивных операций с применением тканей собственных ВМП,при невозможности проведения энтеропластики у пациентов с выраженной сопутствующей патологией. Отсутствие тяжелых осложнений и длительный безрецидивный период обнадеживает в отношении безопасности этого способа уретеропластики.
ЛНТЕ РАТУРА/REFE RENCE S
ЛИТЕРАТУРА/REFERENC ES ва 2012;1:122–123. [Zuban' ON, Murav'ev AN, Rashidov ZR et all. Intestinal plasty of the ureter in extended lesions of tuberculosis or other etiology. Vestnik hirurgii im. I.I. Grekova = Bulletin of surgery named after I. I. Grekov 2012; 1:122–123. (In Russian)].
Сведения об авторах:
Вклад авторов:
Волков А.А. – концепция и дизайн исследования, сбор и обработка материала, статистическая обработка, написание текста, 50 %
Зубань О.Н. – концепция и дизайн исследования, редактирование текста, 20%
Будник Н.В. – редактирование текста, 20 %
Саенко Г.И. – редактирование текста, 10 %
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Финансирование: Исследование проведено без спонсорской поддержки.
Список литературы Хирургическое лечение протяженных стриктур и облитерации мочеточника с использованием графта слизистой ротовой полости - собственный опыт
- Li H-Z, Ma X, Qi L, Shi T-P, Wang B-J, Zhang X. Retroperitoneal laparoscopic ureteroureterostomy for retrocaval ureter: report of 10 cases and literature review. Urology 2010;76:873-6. 10.1016/ j.Urology.2009. DOI: 10.1016/j.urology.2009
- Komninos C, Koo KC, Rha KH. Laparoendoscopic management of midureteral strictures. Korean J Urol 2014;55:2-8. 10.4111/ kju.2014.55.1.2 DOI: 10.4111/kju.2014.55.1.2
- Лоран О. Б., Синякова Л. А., Серегин А. В., Твердохлебов Н. Е., Довлатов З. А., Текеев М. А. Использование изолированных сегментов кишечника в оперативном лечении лучевых повреждении мочевыводящих путей. Урология 2012;(2):20-4.
- Зубань О.Н., Скорняков С.Н., Новиков Б.И., Бородин ЭЛ., Арканов Л.В. Совершенствование диагностики специфических и неспецифических поражений верхних мочевыводящих путей. Клиническая нефрология 2014;(1):28-32.
- Xiong S1, Zhu W, Li X, Zhang P, Wang H, Li X. Intestinal interposition for complex ureteral reconstruction: а comprehensive review. Int J Urol 2020;27(5):377-86. [Epub ahead of print] DOI: 10.1111/iju.14222
- Ganzer R, Franz T, Rai BP, Siemer S, Stolzenburg JU. Management of ureteral strictures and hydronephrosis. Urologe 2015; 54:1147-56. 10.1007/s00120-015-3870-8 (In Germany).
- DOI: 10.1007/s00120-015-3870-8(InGermany)
- Nishimura Y, Moriya K, Nakamura M, Kitta T, Kanno Y, Chiba H, Kon M, Shinohara N. Laparoscopic ureterocalicostomy for uretero-pelvic junction obstruction in a 10-year-old female patient: a case report. BMC Reserch Notes 2017;6;10(1):247. 10.1186/ s13104-017-2569-x.
- DOI: 10.1186/s13104-017-2569-x
- Srivastava D, Sureka SK, Yadav P, Bansal A, Gupta S, Kapoor R et al. Ureterocalicostomy for reconstruction of complicated ureteropelvic junction obstruction in adults: long-term outcome and factors predicting failure in a contemporary cohort. J Urol 2017;198(6):1374-78.
- DOI: 10.1016/j.juro.2017.06.079
- Hofer MD, Aguilar-Cruz HJ, Singla N, Cordon BH, Scott JM, Morey AF. Expanding applications of renal mobilization and downward nephropexy in ureteral reconstruction. Urology 2016;94:232-6.
- DOI: 10.1016/j.urology.2016.04.008
- Peterson CA. Ureteral stricture repair and ureterolysis [Hinman's atlas of urologic surgery, revised reprint, 4th edition]. 2019; P. 296.
- Andrade C, Narducci F, Bresson L, Leblanc E. Boari flap ureteroneo-cystostomy in an oncological patient. Gynecol Oncol 2016;143(1):193.
- DOI: 10.1016/j.ygyno.2016.07.115
- Buttice S, Lagana AS, Mucciardi G, Marson F, Tefik T, Netsch C et al. Different patterns of pelvic ureteral endometriosis. What is the best treatment? Results of a retrospective analysis. Arch Ital Urol Androl 2016;88(4):266-9.
- DOI: 10.4081/aiua.2016.4.266
- Grzegolkowski P., Leminski A., Slojewski M. Extended Boargi-flap technique as a reconstruction method of total ureteric avulsion. Cent European J Urol 2017;70(2):188-91.
- DOI: 10.5173/ceju.2017.927
- Knight RB, Hudak SJ, Morey AF. Strategies for open reconstruction of upper ureteral strictures. Urol Clin North Am 2013;40:351-61.
- DOI: 10.1016/j.ucl.2013.04.005
- Зубань О.Н., Муравьев А.Н., Рашидов З.Р. и др. Кишечная пластика мочеточников при протяженных поражениях туберкулезного или иного генеза. Вестник хирургии им. И.И. Грекова 2012;1:122-123.
- Комяков Б.К., Гулиев Б.Г. Лапароскопическая кишечная пластика мочеточника. Эндоскопическая хирургия 2015; 21(3):8-12. doi.: /10.17116/ endoskop 20152138 -12
- DOI: 10.17116/endoskop20152138-12
- Schott F, Becker B, Gross AJ, Netsch C. Symptomatic distal ureteral stone in an ileal ureter: treatment by combined supine ureteroscopy and mini percutaneous nephrolithotomy, Journal of Endourology 2017;3(1):90-2, doi.:
- DOI: 10.1089/cren.2017.0049
- Gild P, Kluth LA, Vetterlein MW, Engel O, Chun FKH, Fisch M. Adult iatrogenic ureteral injury and stricture-incidence and treatment strategies. Asian J Urol 2018; 5: 101-6.
- DOI: 10.1016/j.ajur.2018.02.003
- Катибов М.И., Поляков Н.В., Кешишев Н.Г., Аполихин О.И., Каприн А.Д. Использование буккального графта при стриктурах мочеточника. Урология 2018; 1:138 - 142. 10.18565/urology. 2018.1.138-142.
- DOI: 10.18565/urology.2018.1.138-142
- Arvind P. Ganpule, Abhishek G. Singh, Mohammed Rafiqul Islam, Parag Sonawane, Ravindra B. Sabnis, Mahesh R. Desai. Robotic buccal mucosa graft ureteroplasty (inlay and onlay) for upper ureteric stricture: point of technique. J Minim Access Surg 2018;14(4):357-61.
- DOI: 10.4103/jmas.JMAS18817
- Lee Z, Keehn AY, Sterling ME et al. A review of buccal mucosa graft ureteroplasty. Curr Urol Rep 2018;19:23.
- DOI: 10.1007/s11934-018-0772-5
- Roth JD, Monn MF, Szymanski KM, Bihrle R, Mellon MJ. Ureteral reconstruction with ileum: long-term follow-up of renal function. Urology 2017;104:225-9. 10.1016/j.Urology.2 017.02.026
- DOI: 10.1016/j.urology.2017.02.026
- Naude JH. Buccal mucosal grafts in the treatment of ureteric lesions. BJU International 1999;83:751-4.
- DOI: 10.1046/j.1464-410x.1999.00019.x
- Kroepfl D, Loewen H, Klevecka V, Musch M. Treatment of long ureteric strictures with buccal mucosal grafts. BJU Int 2010;105(10):1452-5.
- DOI: 10.1111/j.1464-410X.2009.08994.x
- Zhao LC, Yamaguchi Y, Bryk DJ, Adelstein SA, Stifelman MD. Robot-assisted ureteral reconstruction using buccal mucosa. Urology 2015;86(3):634-8.
- DOI: 10.1016/j.urology.2015.06.006
- Arora S, Campbell L, Tourojman M, Pucheril D, Jones LR, Rogers C. Robotic buccal mucosal graft ureteroplasty for complex ureteral stricture. Urology 2017;110:257-8.
- DOI: 10.1016/j.urology.2017.06.037
- Лоран О.Б., Велиев Е.И., Котов, С. В., Беломытцев С.В. Выбор оптимального свободного лоскута для заместительнои уретропла-стики при протяженных стриктурах уретры. Урология 2011;4:11-16.
- Patterson JM, Chapple CR. Surgical techniques in substitution urethroplasty using buccal mucosa for the treatment of anterior urethral strictures. Eur Urol 2008;53(6):1162-71. 10.1016/ j.eururo.2007.10.011
- DOI: 10.1016/j.eururo.2007.10.011
- Базаев В., Шибаев А., Лукьянчиков А., Павлова Ю. Слизистая щеки при реконструктивных операциях на мочевых путях. Врач 2014;10:52-55.


