Хирургическое лечение стриктур и свищей внутрипеченочных желчных протоков
Автор: Дряженков Г.И., Дряженков И.Г.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.14, 2019 года.
Бесплатный доступ
Представлен анализ лечения 64 пациентов со стриктурами и свищами внутрипеченочных желчных протоков Им выполнены желчно-кишечные соустья с применением сменных транспеченочных дренажей. В 32 наблюдениях имелись разобщенные долевые протоки, в 15 повреждения трех, а в 2 случаях четырех протоков. У 15 больных выявлены грубые рубцовые ткани сохранившегося свода конфлюенса печеночных протоков, проведено их разобщение. Устья внутрипеченочных протоков вшивались раздельно в созданное кишечное кольцо изолированной петли по Ру. Соустья поврежденных долевых протоков дренировались билатерально, при травме трех протоков добавлялся дренаж по Smith. Рубцевание соустий наблюдалось в 1 случае. При стриктуре четырех протоков формировался тригепатикоеюноанастомоз за счет сшивания 2 и 3 сегментарных протоков в единое устье, транспеченочное дренирование осуществлялось через кишечное кольцо, желчно-кишечные соустья, изолированную изоперистальтическую энтеростому. Использовались рассасывающиеся нити. У 22 больных с целью изучения сроков заживления проведено эндоскопическое исследование гепатикоеюно- и панкреатогастроанастомозов после панкреатодуоденальных резекций в методике панкреатогастро-, гастроэнтеро- и энтеробилиарных соустий при использовании единой кишечной петли в сроки от 14 суток до 1 года. Эпителизация билиодигестивных соустий заканчивалась к 6 месяцу. При подтекании желчи сроки заживления увеличивались до 1012 месяцев.
Внутрипеченочные желчно-кишечные соустья, изолированная кишечная петля по ру
Короткий адрес: https://sciup.org/140249333
IDR: 140249333 | DOI: 10.25881/BPNMSC.2020.40.18.008
Surgical treatment of strictures and cuttings of intrahepatic bile ducts
The analysis of treatment of 64 patients with strictures and fistulas of intrahepatic bile ducts is presented. they performed bile-intestinal anastomoses with the use of replaceable hepatic drains. In 32 observations there were separated lobular ducts, in 15 damage to three, and in 2 cases four ducts. In 15 patients, coarse scar tissue of the preserved confluence arch of the hepatic ducts was revealed, their separation was carried out. The mouths of the intrahepatic ducts were sewn separately into the created intestinal ring of an isolated loop along the Ru. The mouths of the damaged lobular ducts were drained bilaterally, with the injury of three ducts, drainage was added by Smith. Scarring of the anastomoses was observed in 1 case. With stricture of four ducts, trigepaticoejunoanastomosis was formed due to crosslinking of 2 and 3 segmental ducts into a single mouth, transhepatic drainage was carried out through the intestinal ring, bile-intestinal anastomoses, isolated isoperistaltic enterostomy...
Текст научной статьи Хирургическое лечение стриктур и свищей внутрипеченочных желчных протоков
мозов (БДА) и необходимость использования сменных транспеченочных дренажей (СТД).
Цель исследования
Оценить возможности формирования внутрипе-ченочных желчно-кишечных соустий с использованием кишечного кольца ИКП по Ру и применения СТД.
Материалы и методы
Мы располагаем опытом с 1985 г. хирургического лечения 64 больных с желчными свищами и рубцовыми стриктурами при их внутрипеченочном расположении (тип -1, -2 по Э.И. Гальперину) [7]. В 32 наблюдениях имелись разобщенные устья долевых протоков, у 15 больных – повреждения трех, а у 2 пациентов – четырех протоков. У 15 больных выявлены грубые рубцовые ткани свода конфлюенса долевых протоков, они разобщены с целью исключения стриктурирования билиодигестивных со-сустий. В последние 10 лет для оптимального выбора операции с успехом используем магнитный томограф «Achiva» фирмы Philips с напряженностью магнитного

поля 1,5 т с применением SPAIR для получения пан-креатохолангиограмм (МРХПГ). Метод способствует выявлению количества поврежденных внутрипеченоч-ных протоков и локализации стриктур. При наличии желчного свища к МРХПГ добавляем чрездренажную гепатикохолангиографию.
Результаты и обсуждение
С целью уменьшения рубцевания соустий ряд авторов рекомендуют применять каркасное дренирование сроком от 2 месяцев до 2 лет и даже на всю жизнь, если анастомоз наложен в воротах печени. В последние годы пересматриваются позиции обязательного применения СТД, но при сложных ситуациях единственным выходом для успеха операции остается дренирование соустий [1]. Такие различные мнения о необходимости СТД можно объяснить отсутствием доказательной базы сроков заживления БДА при наличии ИКП по Ру. Нами специально изучен с помощью гастроскопа «Olympus» процесс заживления БДА и панкреатогастросоустий у 22 больных после панкреатодуоденальных резекций в методике панкреатогастро-, гастроэнтеро- и энтеробилиарных анастомозов при использовании единой петли тощей кишки в сроки от 14 суток до 1 года. Нужно отметить, что желчно-кишечные соустья формировались в благоприятных условиях: хороший доступ, расширенные или нормального диаметра протоки с четкими границами устий, отсутствие рубцов и холангита. Установлено, что процесс эпителизации желчно-кишечных анастомозов заканчивался к 6 месяцу (Рис. 1, 2). При сложном техническом исполнении, несостоятельности швов анастомозов сроки эпителизации удлинялись (Рис. 3). Результаты этих исследований можно учитывать при хирургии рубцовых стриктур и желчных свищей.
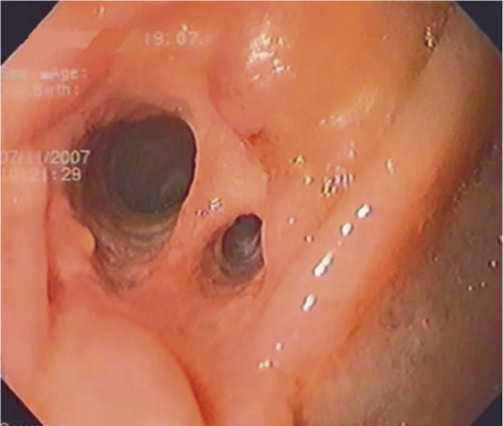
Рис. 1. Бигепатикоеюноанастомоз через 5 месяцев после операции, заканчивающаяся эпителизация.
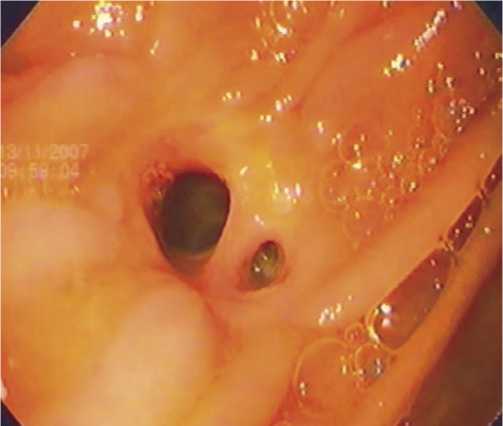
Рис. 2. Бигепатикоеюноанастомоз через 6 месяцев после операции, заканчивающаяся эпителизация.
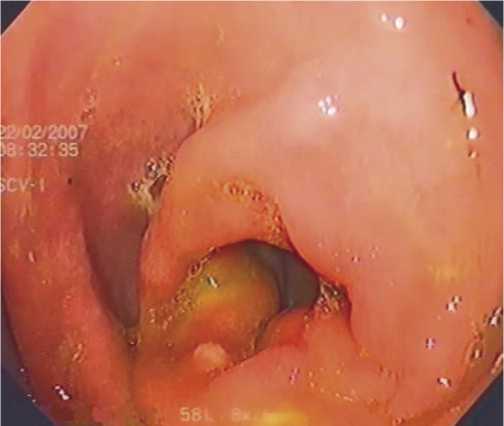
Рис. 3. Бигепатикоеюноанастамоз. Наблюдалось подтекание желчи в течение 2 недель после операции. К 10 месяцам имеется деформация соустий и продолжающаяся эпителизация.
Анатомическая вариабельность внутрипеченочных протоков затрудняет их идентификацию и выбор оптимального способа создания БДА. Формирование общего печеночного протока в 25% случаев идет трикуспидально, протоки 2 и 3 сегментов в 50% соединяются воедино. Дистальные отрезки секторальных протоков левой доли достигают 4 см в длину [8]. При всей анатомической сложности строения внутрипеченочных протоков во время операции имеется возможность оптимального выбора создания БДА. При разобщенных лобарных протоках нами применяется бигепатикоанастомоз в сформированное кишечное кольцо ИКП по Ру с использованием СТД [9]. Формируется ИКП по Ру длиной 80–100 см.
Ее оральный конец термино-латерально вшивается в приводящий отдел ИКП с образованием кишечного кольца, внутренний диаметр которого составляет 6–7 см. В верхний отдел кольца раздельно вшиваются устья долевых протоков. При сложных технических условиях СТД проводится через билиодигестивные соустья, кишечное кольцо и гепатостомы с билатеральным выведением на переднюю брюшную стенку (Рис. 4). Мобильность ИКП достигается лигированием второй-третьей радиарных артерий брыжейки с помощью трансиллюминационной вазоскопии. Это помогает исключить возможность ишемии кишки, особенно, в ее оральном отделе.
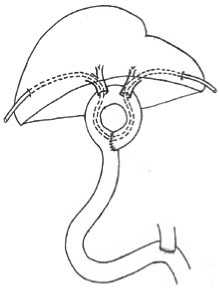
Рис. 4. Бигепатикоеюноанастамоз в кишечное кольцо изолированной тощей кишки с билатеральным сменным транспеченочным дренажом.
При повреждении 3 внутрипеченочных протоков в 15 наблюдениях выполнен тригепатикоеюноанастомоз в кишечное кольцо с использованием билатерального СТД и дренажа по Smith (Рис. 5). Несменяемые транспеченочные дренажи по Smith инкрустируются, обтурируются и ломаются, что потребовало энтеротомии у 2 пациентов. В 1 наблюдении не были иссечены рубцовые ткани устий протоков, что привело к рубцеванию соустий.
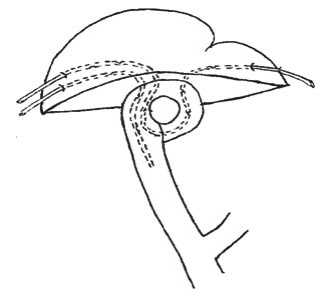
Рис. 5. Тригепатикоеюноанастомоз при повреждении 3 секторальных протоков с билатеральным СТД и дренажем по Smith.
В 2 наблюдениях обнаружены повреждения 4 протоков (правого долевого, 2, 3 и 4 сегментарных протоков). Способ формирования тригепатикоеюноанастомозов при травме 4 протоков состоит в следующем: 2 и 3 сегментарные протоки сшиваются с образованием единого устья. В оральном отделе ИКП с помощью латеро-латерального анастомоза формируется кишечное кольцо и изолированный изоперистальтический отрезок ИКП длинной 5–6 см для энтеростомы. Устье правого долевого протока, 4 сегмента и вновь сформированного единого устья раздельно вшиваются в кишечное кольцо. Устье правого печеночного протока и 4 сегмента дренируются СТД через кишечное кольцо, правую долю печени билатерально. Созданное единое соустье (2–3 сегмент) дренируется СТД через левую долю печени, кишечное кольцо и подвесную энтеростому (Рис. 6), (заявка на изобретение «Способ лечения желчных свищей и рубцовых стриктур внутрипеченочных протоков» № 2019112929 от 26.04.2019 г.).
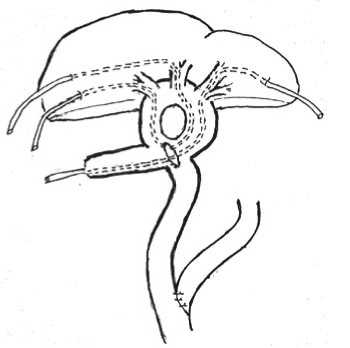
Рис. 6. Тригепатикоеюностомия при повреждении 4 протоков. Билатеральный СТД правого долевого протока и 4 сегмента. Вновь созданное соустье 2 и 3 сегментов дренируется через ткань печени, кишечное кольцо и энтеростому.
Используется однорядный шов рассасывающей нитью. Через 12–14 суток после операции выведенные наружу концы СТД кольцуются для возможного экстракорпорального тока желчи. Смену СТД осуществляем через 4 месяца.
По данному способу оперировано двое больных. Приводим клинический пример формирования триге-патикоеюноанастмоза при травме четырех внутрипече-ночных протоков.
Пациентке 50 лет, жительнице одного из городов Заполярья в октябре 2013 г. по поводу желчнокаменной болезни выполнена лапароскопическая холецистэктомия с развитием через 5 суток после операции желчного перитонита. При релапароскопии источник желчеистечения не был найден. Через 4 суток проведена лапаротомия, наложен гепатикоеюноанастомоз на изолированной петле по Ру. При клинике перитонита на 4-е сутки выполнена релапаротомия. Выявлены несостоятельность гепатикоеюно- анастомоза и дефект формирования термино-латерального соустья ИКП. Постепенное улучшение состояния, закрытие желчного и кишечного свищей. В удовлетворительном состоянии 30.11.2013 г. больная выписана для амбулаторного лечения. С явлениями рецидивирующего
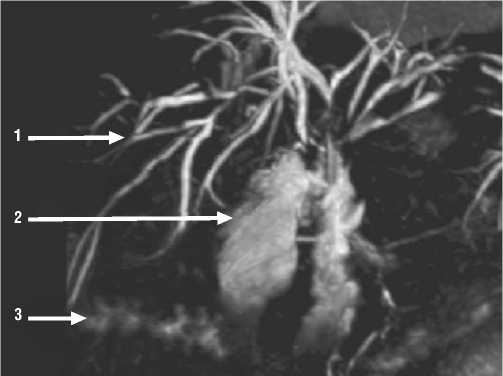
Рис. 7. МРХПГ. Тригепатикоеюноанастомоз при повреждении 4 протоков. 20 дней после операции. 1 – сократившиеся внутрипеченочные протоки; 2 – кишечное кольцо изолированной тощей кишки; 3 – изолированная изоперистальтическая энтеростома.
холангита через 13 месяцев в городе Мурманске выполнена лапаротомия, реконструкция межкишечного анастомоза ИКП, транскишечное бужирование БДА с использованием дренажа Лёбкера. Дважды через каждые 4 месяца проводилась смена дренажа с последующим удалением обломка трубки из кишечной петли.
С рецидивами холангита и нарастанием желтухи 13.09.2018 г. госпитализирована в областную клиническую больницу г. Ярославля. 25.09.2018 г. операция разрезом Федорова. Крайне сложная в рубцовых сращениях идентификация тканей, органов, внутрипеченочных протоков и позадиободочно расположенной ИКП. В воротах печени отсечен гепатикоеюноанастомоз с полным рубцеванием. Обнаруженные рубцовые концы правого долевого протока, 2, 3 и 4 сегментов иссечены. Трудное бужирование для СТД цирротической ткани печени, особенно левой доли. Техника операции выполнена по вышеизложенной предлагаемой методике. Гладкий послеоперационный период. На 16-е сутки наружные концы СТД соединены в 2 кольца. Через 20 суток больной выполнена МРХПГ (Рис. 7). На 23 суток после операции больная выписана в удовлетворительном состоянии. Обследована через 1,5 месяца. Жалоб не предъявляет, подтекания желчи на кожу не отмечено Рекомендована смена дренажа по месту жительства через 4 месяца. Больная демонстрирована в заседании Ярославского областного научного общества хирургов в октябре 2018 г.
Выводы
-
1. Сформированное кишечное кольцо ИКП мобильно, служит для наложения желчно-кишечных соустий и проведения СТД, исключает вероятность энтероби-лиарного рефлюкса и как, демпфер, предупреждает прорезывание дренажной трубкой межпротоковой ткани печени.
-
2. Сшивание устьев 2 и 3 сегментарных протоков позволяет формировать тригепатикоеюноанастомоз при травме 4 протоков, изолированная энтеростома для СТД уменьшает количество бужирований ткани печени транспеченочным дренажем, а так же осложнений: гемобилию, кровотечений и желчеистечений из гепатостом.
-
3. На основании проведенного эндоскопического изучения времени заживлений БДА при формировании анастомозов в воротах печени и в сложных технических условиях показано использование СТД сроком до 10–12 месяцев.
-
4. Комплекс мероприятий, включающий иссечение рубцовых тканей устьев протоков, выбор оптимального способа создания БДА, раздельное вшивание устий протоков в кишечное кольцо, использование СТД, применение рассасывающих нитей способствует благоприятному заживлению внутрипеченочных соустий.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Хирургическое лечение стриктур и свищей внутрипеченочных желчных протоков
- Гальперин Э.И., Дюжева Т.Г., Чевокин А.Ю. Операции при рубцовых стриктурах желчных протоков. В кн.: Руководство по хирургии желчных путей / Под ред. Э.И. Гальперина, П.С. Ветшева. - М.: Видар-М, 2006. - С. 530-558.
- Galperin EI, Dyuzheva TG, Chevokin AYu. Operatsii pri rubtsovykh strikturakh zhelchnykh protokov. In: Rukovodstvo po khirurgii zhelchnikh putei. Ed by E.I. Galperin, P.S. Vetshev. Moscow; Vidar-M; 2006. p. 530-558. (In Russ).
- Дряженков Г.И., Дряженков И.Г. Хирургия печеночных протоков. - Ярославль: Рыбинский дом печати, 2009.
- Dryazhenkov GI, Dryazhenkov IG. Khirurgiya pechenochnykh protokov. Yaroslavl: Rybinskii dom pechati; 2009. (In Russ).
- Рыбачков В.В., Дряженков И.Г., Гужков О.Н. Механическая желтуха. - Ярославль: ЯГТУ, 2015.
- Rybachkov VV, Dryazhenkov IG, Guskov ON. Mekhanicheskaya zheltukha. Yaroslavl: YaGTU; 2015. (In Russ).
- Шалимов А.А., Копчак В.М., Хомяк И.В., и др. Применение компрессионных билиодигестивных анастомозов в хирургическом лечении обструкции желчных протоков // Клиническая хирургия. - 2000. - №12. - С. 5-8.
- Shalimov AA, Kopchak VM, Khomyak IV, et al. Primenenie kompressionnykh biliodigestivnykh anastomozov v khirurgicheskom lechenii obstruktsii zhelchnykh protokov. Klinichna khirurhia. 2000;(12):5-8. (In Russ).
- Шаповальянц С.Г. Лечение повреждений желчных протоков. В кн.: Руководство по хирургии желчных путей / Под ред. Э.И. Гальперина, П.С. Ветшева. - М.: Видар-М, 2006. - С. 523-529.
- Shapovalyants SG. Lechenie povrezhdenii zhelchnykh protokov. In: Rukovodstvo po khirurgii zhelchnikh putei. Ed by E.I. Galperin, P.S. Vetshev. Moscow: Vidar-M; 2006. p. 523-529. (In Russ).
- Ветшев П.С. Диагностический подход при обтурационной желтухе // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. - 1999. - Т.9. - №6. - С. 18-24.
- Vetshev PS. Diagnosticheskii podkhod pri obturatsionnoi zheltukhe. Russian journal of gastroenterology, hepatology, coloproctology. 1999;9 (6):18-24. (In Russ).
- Гальперин Э.И., Кузовлев Н.Ф. Рубцовые стриктуры печеночных протоков и области их слияния (стриктура О) // Хирургия. - 1995. - №1. - С. 26-31.
- Galperin EI, Kuzovlev NF. Rubtsovye striktury pechenochnykh protokov i oblasti ikh sliyaniya (striktura O). Khirurgiia. 1995;(1):26-31. (In Russ).
- Островерхов Г.Е., Забродская В.Ф. Хирургическая анатомия желчных путей. В кн.: Хирургическая анатомия живота / Под ред. А.Н. Максименкова. - М.: Медицина, 1972. - С. 297-385.
- Ostroverkhov GE, Zabrodskaya VF. Khirurgicheskaya anatomiya zhelchnykh putei. In: Khirurgicheskaya anatomiya zhivota. Ed by A.N. Maksimenkov. Moscow: Meditsina; 1972. p. 297-385. (In Russ).
- Дряженков Г.И., Петренко Т.Ф., Попунин Ю.Г., Дряженков И.Г. Хирургическое лечение повреждений внутрипеченочных желчных протоков // Хирургия. - 1990. - №1. - С. 30-34.
- Dryazhenkov GI, Petrenko TF, Poрunin YuG, Dryazhenkov IG. Khirurgicheskoe lechenie povrezhdenii vnutripechenochnykh zhelchnykh protokov. Khirurgiia. 1990;(1):30-34. (In Russ).


