Хирургическое лечение травматического макулярного разрыва сетчатки с использованием фрагмента внутренней пограничной мембраны
Автор: Шилов Н.М., Терещенко А.В., Плахотний М.А., Новиков С.В.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Офтальмология
Статья в выпуске: 1 т.21, 2025 года.
Бесплатный доступ
Цель: оценить возможность применения технологии поэтапного формирования фовеолярного интактного фрагмента и верхнего инвертированного фрагмента внутренней пограничной мембраны (ВПМ) в хирургии травматического макулярного разрыва (ТМР) сетчатки. Материал и методы. 7 пациентов (7 глаз) с ТМР в результате тяжелой контузии глазного яблока, в том числе 5 - с осложненным ТМР, 2 - с неосложненным. Предоперационная максимальная корригированная острота зрения составляла от 0,03 до 0,12, минимальный диаметр МР - от 230 до 512 мкм. Все пациенты были прооперированы с использованием модификации хирургической техники с сохранением фовеолярного интактного фрагмента ВПМ и формированием верхнего инвертируемого фрагмента ВПМ. Срок наблюдения - до 1 года.
Травматический макулярный разрыв, внутренняя пограничная мембрана, хирургическое лечение
Короткий адрес: https://sciup.org/149148667
IDR: 149148667 | УДК: 617.713-007.64 | DOI: 10.15275/ssmj2101013
Surgical treatment of traumatic macular retinal rupture using a fragment of the inner limiting membrane
Objective: to evaluate the possibility of using the technology of step-by-step formation of the foveal intact fragment and the superior inverted fragment of the internal limiting membrane in surgery for traumatic macular hole of the retina. Material and methods. 7 patients (7 eyes) with traumatic macular hole as a result of severe contusion of the eyeball, including 5 with complicated traumatic macular hole, 2 with uncomplicated. Preoperative best corrected visual acuity (BCVA) ranged from 0.03 to 0.12, minimal macular hole diameter ranged from 230 to 512 µm. All patients were operated on using a modification of the surgical technique. The observation period is up to 1 year.
Текст научной статьи Хирургическое лечение травматического макулярного разрыва сетчатки с использованием фрагмента внутренней пограничной мембраны
EDN: ASMDEB
как правило, следствием спортивных и производственных травм, что определяет социальную значимость данной проблемы [1, 2]. Реже причиной ТМР бывают лазерное излучение, хирургическое вмешательство, электрический ток, удар молнии. Частота встречаемости ТМР составляет 1,4% при закрытой травме и 0,15% — при открытой травме глазного яблока [3–5].
ТМР возникают в результате переднезадней и тангенциальной витреоретинальной тракции, относятся к ранним постконтузионным изменениям сетчатки [6]. ТМР могут сопровождаться берлиновским помутнением сетчатки, разрывом хориоидеи, субретинальным кровоизлиянием, вторичной центральной и/или периферической отслойкой сетчатки, повреждением пигментного эпителия, гемофтальмом, в отдаленный период — субретинальной неоваскуляризаций и фиброзом, что, несомненно, осложняет хирургическое лечение и влияет на постоперационном прогноз [7].
Существенным отличием ТМР от первичных макулярных разрывов является высокая вероятность их самопроизвольного закрытия, особенно у детей и молодых людей. J. B. Miller и соавт. в 2015 г. описали частоту спонтанных закрытий ТМР у детей в 50% и в 28,6% у взрослых при длительном наблюдении [8]. Другие авторы сообщали о спонтанном закрытии 37-44% ТМР в течение 2 мес после травмы [9, 10]. В публикациях отмечено, что ТМР малого диаметра имеют более высокую вероятность спонтанного разрешения [8–10].
Одним из предположительных механизмов самопроизвольного закрытия травматического макулярного отверстия является пролиферация глиальных клеток от уровня ретинального пигментного эпителия к основанию ТМР [11].
Однако есть мнение в пользу большей эффективности ранней хирургии ТМР по сравнению с отсроченной [8]. Кроме того, нет единого мнения о сроках хирургии ТМР, не закрывшегося самостоятельно [8–11].
В Калужском филиале ФГАУ НМИЦ МНТК «Микрохирургия глаза» уже много лет активно развивается хирургия МР с формированием фрагментов внутренней пограничной мембраны (ВПМ) для закрытия макулярного отверстия [12, 13]. Получаемые высокие анатомо-функциональные результаты побудили нас к применению данной технологии в случаях ТМР.
Цель — оценить возможность применения технологии поэтапного формирования фовеолярного интактного фрагмента и верхнего инвертированного фрагмента ВПМ в хирургии ТМР сетчатки.
Материал и методы. В период 2020–2023 гг. под наблюдением находились 7 пациентов (7 глаз), из них 1 женщина и 6 мужчин, в возрасте от 28 до 56 лет, с ТМР в результате тяжелой контузии глазного яблока. Все пациенты самостоятельно обратились за неотложной медицинской помощью в приемное отделение Калужского филиала ФГАУ НМИЦ МНТК «Микрохирургия глаза» в течение от 1 до 7 сут после контузии.
У 5 пациентов осложненный ТМР был диагностирован в составе сочетанного контузионного повреждения заднего полюса глазного яблока, включившего разрыв хориоидеи в макулярной зоне, субретинальное кровоизлияние и вторичную отслойку макулярной сетчатки в пределах сосудистых аркад. У 2 пациентов из них были диагностированы периферические субретинальные кровоизлияния и частичный пристеночный гемофтальм. Еще у 2 пациентов был диагностирован неосложненный сквозной ТМР без сопутствующих травматических изменений структур глазного яблока.
Всем пациентам проведено комплексное диагностическое обследование: рефрактометрия, ви-зометрия, тонометрия, биометрия, ультразвуковое b-сканирование, спектральная оптическая когерентная томография (СОКТ) (Optovue Solix, США). По данным СОКТ определяли минимальный диаметр МР, наличие и высоту геморрагической отслойки нейроэпителия (НЭ) в макулярной зоне, а также динамику этих показателей после хирургии.
Предоперационная максимальная корригированная острота зрения (МКОЗ) у пациентов группы наблюдения составляла от 0,03 до 0,12. Минимальный диаметр МР — от 230 до 512 мкм (табл. 1).
Все пациенты были прооперированы с использованием модификации хирургической техники с сохранением фовеолярного интактного фрагмента ВПМ и формированием верхнего инвертируемого фрагмента ВПМ [14].
Проводили стандартную трехпортовую 25–27G-витрэктомию. Окрашивали ВПМ красителем Membraneblue Dual. Удаляли локальные участки ВПМ концентрично ТМР, сохраняя фовеолярного интактного фрагмента ВПМ и формируя верхнего инвертируемого фрагмента ВПМ для блокирования макулярного отверстия. Тампонировали витреаль-ную полость воздухом. В случае наличия субретинального кровоизлияния на завершающем этапе операции интравитреально в среде «воздух» вводили препарат «Гемаза» в дозе 50 МЕ. Дренирование субретинальной жидкости через ТМР не проводили ни в одном из случаев, чтобы избежать травмирования сетчатки у края разрыва. Всем пациентам после хирургии было запрещено ложиться на спину и рекомендовано преимущественно соблюдение положения «лицом вниз» в течение 1–2 дней.
Пациентам с неосложненными ТМР хирургическое лечение было выполнено через 1 мес после травмы по причине отрицательной динамики по данным СОКТ.
Сроки контрольных осмотров составили через 1, 2 нед и 1, 3, 6, 12 мес после операции.
Результаты. Все оперативные вмешательства проведены в штатном режиме, без интраоперационных осложнений.
-
У пациентов с осложненными ТМР через 1 нед после хирургического вмешательства по данным СОКТ выявлено сближение краев макулярного отверстия с уменьшением диаметра ТМР. Во всех случаях субретинальное кровоизлияние и вторичная отслойка НЭ постепенно смещались книзу и резорбировались (рис. 1).
На поверхности сетчатки в области разрыва определялся инвертированный лоскут ВПМ, блокирующий макулярное отверстие. Визуализация была затруднена из-за остатков воздуха в витреальной полости.
Через 1 мес после операции из 5 пациентов с осложненными ТМР края макулярного отверстия были адаптированы у 3. По данным СОКТ отмечалось закрытие макулярного отверстия с полной резорбцией субретинальной жидкости. Структура внутренних слоев сетчатки была восстановлена, наружная пограничная мембрана была сохранена на всем протяжении. В фовеа определялись дефекты в области эллипсоидной зоны фоторецепторов в виде гипо-рефлективных участков или характерного прогиба наружной пограничной мембраны. Только у 1 пациента наблюдалось закрытие макулярного отверстия по типу «рубца» с дезорганизацией всех слоев сетчатки (рис. 2).
-
У 2 пациентов с осложненными ТМР закрытие макулярного отверстия произошло в период до 3 мес
Таблица 1
Предоперационная характеристика пациентов
|
Пол |
Возраст, лет |
Травмирующий агент |
Острота зрения до операции |
Минимальный диаметр разрыва, мкм |
Наличие сопутствующих посттравматических изменений |
Срок операции после контузии, дни |
|
Мужской |
56 |
Фейерверк |
0,06 |
312 |
Разрыв хориоидеи в макуле, субретинальное кровоизлияние и вторичная центральная геморрагическая отслойка сетчатки |
8 |
|
Мужской |
44 |
Пейнтбольный шарик |
0,09 |
484 |
Субретинальное кровоизлияние в макуле. Периферические субретинальные кровоизлияния, частичный гемофтальм |
18 |
|
Мужской |
31 |
Кулак |
0,08 |
380 |
Разрыв хориоидеи в макуле, субретинальное кровоизлияние и вторичная центральная геморрагическая отслойка сетчатки |
14 |
|
Мужской |
49 |
Кулак |
0,06 |
416 |
Субретинальное кровоизлияние в макуле. Периферические субретинальные кровоизлияния, частичный гемофтальм |
10 |
|
Женский |
28 |
Пуля из пневматического пистолета |
0,03 |
512 |
Разрывы хориоидеи в макуле и на средней периферии, субретинальные кровоизлияния в макуле и на средней периферии, вторичная центральная геморрагическая отслойка сетчатки |
12 |
|
Мужской |
51 |
Кулак |
0,1 |
284 |
Нет |
36 |
|
Мужской |
32 |
Кулак |
0,12 |
230 |
Нет |
44 |
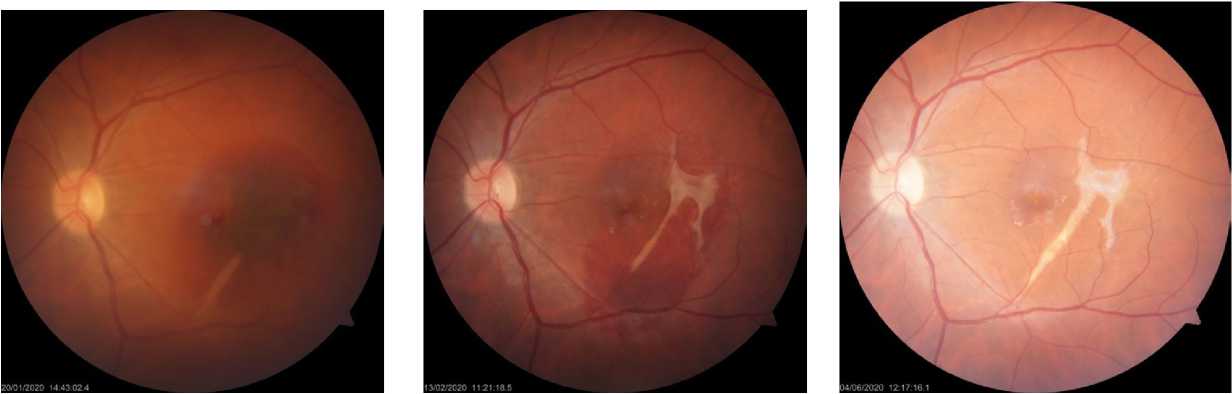
а б в
Рис. 1. Фотография глазного дна пациента с травматическим макулярным разрывом, осложненным вторичной геморрагической отслойкой сетчатки в результате разрыва хориоидеи: а — до хирургического лечения, сквозное отверстие в макулярной зоне сетчатки, обширное субретинальное кровоизлияние в макуле, разрыв хориоидеи в перифовеальной зоне около нижневисочной аркады; б — через 7 дней после операции: медленная резорбция и смещение книзу субретинального кровоизлияния, формирование хориоретинального рубца в области разрыва хориоидеи; в — через 2 нед после операции полная резорбция субретинального гема, обширный хориоретинальный рубец, не затрагивающий область фовеа
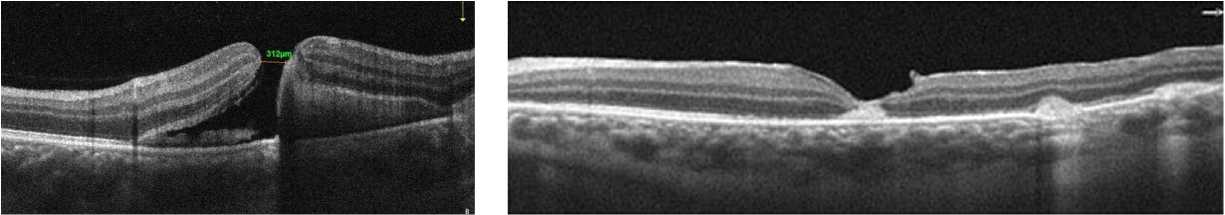
а б
Рис. 2. Сканы спектральной оптической когерентной томографии травматического макулярного разрыва, осложненного вторичной геморрагической отслойкой сетчатки в результате разрыва хориоидеи:
а — до хирургического лечения, минимальный диаметр сквозного травматического макулярного разрыва сетчатки 312 мкм, субретинальный гем со вторичной отслойкой сетчатки в макулярной зоне; б — через 1 мес после хирургии, закрытие макулярного отверстия по типу «рубца» с дезорганизацией всех слоев сетчатки
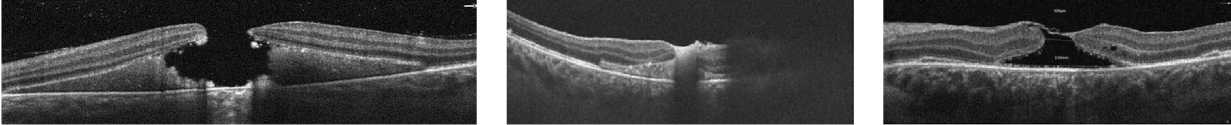
б
в
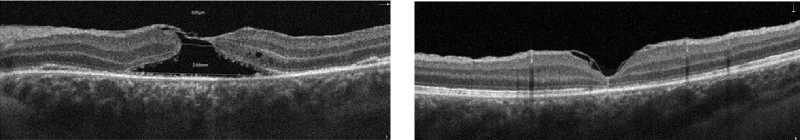
г д
Рис. 3. Сканы спектральной оптической когерентной томографии травматического макулярного разрыва, осложненного вторичной геморрагической отслойкой сетчатки в макулярной зоне в результате разрыва хориоидеи:
а — до хирургического лечения, минимальный диаметр сквозного травматического макулярного разрыва сетчатки 512 мкм, субретинальный гем со вторичной отслойкой сетчатки в макулярной зоне; б — 7 дней после операции, сближение краев макулярного отверстия с уменьшением диаметра травматического макулярного разрыва, частичная резорбция субретинального гема, уменьшение высоты и площади вторичной отслойки нейроэпителия, снижение визуализации из-за тампонады витреальной полости воздухом; в — 2 нед после операции, травматический макулярный разрыв блокирован инвертированным лоскутом внутренней пограничной мембраны, продолжение резорбции субретинальной жидкости, уменьшение площади отслойки нейроэпителия вокруг макулярного отверстия; г — 1 мес после операции, травматический макулярный разрыв блокирован лоскутом внутренней пограничной мембраны, продолжение резорбции субретинальной жидкости и сближение краев травматического макулярного разрыва; д — 3 мес после операции, травматический макулярный разрыв закрыт, полная резорбция субретинальной жидкости, структура внутренних слоев сетчатки восстановлена, наружная пограничная мембрана сохранена на всем протяжении. «Дефект» наружных слоев сетчатки (наружные сегменты фоторецепторов и эллипсоидная зона)
и сопровождалось длительной резорбцией субретинальной жидкости (рис. 3). Кроме того, сохранялась щелевидная отслойка НЭ по краю разрыва с уменьшением ее площади в динамике. На поверхности сетчатки отчетливо регистрировали фрагмент ВПМ, тампонирующий область разрыва. На данном сроке произошла полная резорбция субретинального гема, сопровождавшего травматические макулярные разрывы хориоидеи.
У 4 из 5 пациентов с осложненными ТМР за период наблюдения отмечалось увеличение МКОЗ. У 2 больных МКОЗ через 1 год составила 0,2, у 2 — повысилась до 0,4 и 0,5. У 1 пациентки, несмотря на закрытие макулярного отверстия, МКОЗ существенно не изменилась из-за тяжести сочетанных контузионных изменений сетчатки и зрительного нерва (табл. 2).
У 2 пациентов с неосложненными ТМР послеоперационная динамика имела отличия от остальных пациентов. Уже через 7 дней произошло смыкание краев макулярного отверстия с сохранением гипо-рефлективной полости на уровне наружных слоев сетчатки (в эллипсоидной зоне). На последующих сроках наблюдения наружные слои сетчатки приобрели нормальное строение с сохранной наружной пограничной мембраной и постепенным уменьшением дефекта наружных слоев сетчатки. У обоих пациентов послеоперационная динамика МКОЗ была более выраженной, чем при осложненных ТМР, и к концу периода наблюдения она составила 0,6 и 0,7 (см. табл. 2).
Обсуждение. В зарубежной литературе описаны способы лечения ТМР сетчатки, в основе которых лежит витрэктомия с мембранопилингом. По данным, опубликованным до 2001 г., их эффективность при первичном хирургическом вмешательстве составляла 67-86% [l5, 16].
В 2001 г. F. Kuhn с соавт. сообщили об эффективности пилинга ВПМ в сочетании с пролонгированной тампонадой витреальной полости SF6 в группе из 17 пациентов (17 глаз) в 100% случаев. Позже, в 2017 г., А. Bor’i и соавт. опубликовали данные об успешной эндовитреальной хирургии с удалением ВПМ и пролонгированной тампонадой 14% C3F8 и силиконовым маслом — в 92% случаев [3, 17].
Техника классического перевернутого лоскута, описанная Z. Michalewska и соавт. в 2010 г. [18], впервые была применена M.A. Abou Shousha в 2016 г. в хирургии ТМР в сочетании с тампонадой
Результаты хирургического лечения за период наблюдения
Таблица 2
В 2015 г. Ю. А. Белый с соавт. предложил технологию лечения травматических МР с использованием методики поэтапного формирования фрагмента ВПМ, которая предусматривала пролонгированную тампонаду витреальной полости силиконовым маслом с последующим ее завершением через 1,5 мес [19]. Высказано предположение о том, что лоскут ВПМ является каркасом для пролиферации и миграции остаточных клеток Мюллера, что впоследствии способствует закрытию ТМР.
Однако все перечисленные методики лечения ТМР предусматривали пролонгированную тампонаду витреальной полости газом или силиконовым маслом и позиционирование лицом вниз до 2 нед, что делает процесс лечения длительным и некомфортным для пациента [3, 7, 19, 20].
При использовании предложенной в настоящей работе технологии формирования фовеолярного интактного и верхнего инвертированного фрагментов ВПМ закрытие ТМР произошло у всех пациентов. Несмотря на длительность процесса сближения и сопоставления краев и закрытия ТМР до нескольких недель, не потребовалось длительной тампонада витреальной полости с применением газов (SF6, C3F8) или силиконового масла. Ни в одном случае не потребовалось длительного позиционирования пациента лицом вниз. По нашему мнению, роль пролонгированного тампонирующего субстрата выполнял инвертированный фрагмент ВПМ, который препятствовал попаданию жидкости в полость разрыва и в субретинальное пространство при наличии отслойки НЭ, а также играл роль каркаса для пролиферации глиальных клеток [18].
У всех пролеченных пациентов в сроки до 3–6 мес происходило постепенное повышение остроты зрения, ограничение которого в некоторых случаях было связано с тяжестью последствий контузии на нейрорецеп-торный аппарат глаза и сочетанностью поражения.
Заключение . Предложенная технология формирования фовеолярного интактного и верхнего инвертированного фрагментов ВПМ может успешно применяться в хирургии ТМР, особенно при сочетанном контузионном повреждении заднего полюса глазного яблока (разрыва хориоидеи, субретинального кровоизлияния, вторичной отслойке сетчатки, гемофталь-ма), без длительной постоперационной тампонады витреальной полости газом или силиконовым маслом.
Вклад авторов: все авторы сделали эквивалентный вклад в подготовку публикации.


