Использование методики туннелизации катетера для продленной блокады бедренного нерва при высокотравматичных операциях на коленном суставе
Автор: Шадурский Николай Николаевич, Кузьмин Вячеслав Валентинович, Вощинин Алексей Вадимович, Кутырев Дмитрий Викторович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Материалы III съезда ортопедов-травматологов Уральского федерального округа
Статья в выпуске: 3, 2012 года.
Бесплатный доступ
Представлена методика одномоментной блокады бедренного нерва с последующей туннелизацией катетера для проведения продленной блокады бедренного нерва как компонента сбалансированной анестезии и многокомпонентной анальгезии при оперативных вмешательствах на коленном суставе. В исследование включено 23 пациента (15 пациентам выполнено эндопротезирование и 8 пациентам - пластика связок коленного сустава). Ни одного случая миграции катетера или инфицирования места его входа, а также осложнений или токсических реакций на введение местных анестетиков выявлено не было. Предложенная методика снижает риск миграции катетера и позволяет обеспечить длительную и эффективную периферическую нейроаксиальную блокаду в периоперационном периоде.
Эндопротезирование коленного сустава, пластика связок коленного сустава, туннелизация катетера, продленная блокада бедренного нерва, послеоперационный болевой синдром
Короткий адрес: https://sciup.org/142121560
IDR: 142121560
The use of catheter tunneling technique for prolonged femoral nerve block in highly invasive surgeries of the knee
The article deals with a technique of acute femoral nerve block with subsequent catheter tunneling for prolonged femoral nerve block as a part of balanced anesthesia and multicomponent analgesia in the knee surgical interventions. 23 patients were included in the study (15 patients underwent the knee endoprosthetics, 8 patients - the knee ligamentoplasty). There were no cases of migrating catheter or its entry site infection, as well as no complications or toxic reactions to local anesthetic infusion. The proposed technique decreases the risk of catheter migration and allows to provide prolonged and effective peripheral neuraxial block perioperatively.
Текст статьи Использование методики туннелизации катетера для продленной блокады бедренного нерва при высокотравматичных операциях на коленном суставе
Оперативные вмешательства на коленном суставе, такие как тотальное эндопротезирование коленного сустава и пластика связок коленного сустава, относятся к высокотравматичным операциям и сопровождаются выраженным болевым синдромом в послеоперационном периоде [4]. Неадекватный подход к купированию болевого синдрома после операции приводит не только к стрессовой реакции организма, повышению уровня катехоламинов в крови, с последующим риском сердечно-сосудистых осложнений, особенно у пациентов пожилого возраста, но и повышает риск хронизации болевого синдрома [3, 14]. Центральные нейроаксиальные блокады хорошо себя зарекомендовали и применяются многие десятилетия, хотя, по мнению ряда авторов, данные методы не лишены серьезных недостатков, которые могут приводить к фатальным осложнениям [6, 16]. Некоторые исследователи полагают, что эпидуральная анальгезия уже не может считаться «золотым» стандартом обезболивания в послеоперационном периоде [18]. Применение периферических нейроаксиальных методов обезболивания в рамках концепции сбалансированной анестезии и многокомпонентной анальгезии при высокотравматичных операциях на коленном суставе позволяет обеспечить защиту организма от болевых импульсов и стрессовой реакции организма в полной мере, делает возможной раннюю активизацию и реабилитацию пациентов, сокращает сроки пребывания в стационаре [5, 13, 15, 19]. Блокада бедренного нерва соответствует указанным требованиям. Продленная блокада бедренного нерва обеспечивает эффективную и безопасную анальгезию в послеоперационном периоде [9, 12, 19]. Вследствие небольшой глубины введения катетера для продленной блокады бедренного нерва в периневральное пространство (3-5 см от поверхности кожного покрова) и рыхлости анатомических образований, окружающих катетер, существует значительный риск его миграции при активизации пациентов. Использование методики туннелизации катетера для продленной блокады бедренного нерва значительно снижает риск его миграции и инфицирования, продлевает срок его использования до 5 суток при пребывании пациентов в профильном отделении [10].
Цель исследования – разработать и апробировать методику туннелизации катетера при продленной блокаде бедренного нерва во время высокотравматичных операций на коленном суставе.
МАТЕРИАЛЫ И МЕТОДЫ
Методика туннелизации катетера для продленной блокады бедренного нерва разработана и апробирована на 23 пациентах с состоянием здоровья I-III класса по шкале ASA, прооперированных на коленном суставе (у 15 пациентов выполнено эндопротезирование, у 8 – пластика связок). Сенсорный блок оценивали через 15-20 минут после выполнения блокады с помощью холодовой пробы и теста «pin prick» по передней и медиальной поверхностям бедра, а также кпереди от коленной чашечки. Моторный блок оценивали по шкале Bromage. В послеоперационном периоде оценивали миграцию катетера (по смещению меток «петли»), частоту инфекционных осложнений в области катетерного туннеля. Адекватность проводимой анальгезии и выраженность послеоперационного болевого синдрома оценивали по визуально-аналоговой шкале (ВАШ) и потребности в дополнительном назначении опиоидных и неопиоидных анальгетиков.
Блокада бедренного нерва и методика туннелиза-ции. Верификацию бедренного нерва, его последующую блокаду и установку катетера с туннелизацией проводили в операционной до операции, в условиях внутривенной седации бензодиазепином (мидозалам 2-3 мг) с глубиной 3-4 уровня по шкале Ramsаy. В положении на спине находили анатомические ориентиры в паховой области, а именно, переднюю верхнюю ость подвздошной кости и лонный бугорок, (линия, соединяющая их, соответствует паховой связке), а также бедренную артерию. После асептической обработки и обкладки паховой области стерильным одноразовым бельём проводили местную анестезию подкожно-жировой клетчатки 6-8 мл 1 % раствора лидокаина. Поиск бедренного нерва осуществляли в области бедренного треугольника иглой с электро-изолированной осью и проводящим кончиком, со срезом 45 градусов, длиной 50 мм и диаметром 18 G (Perifix, B. Braun Medical), с использованием ней- ростимулятора (Stimuplex-DIG, B.Braun Medical). Сила стимулирующего тока составляла 0,5-0,7 мА, частота 1 Гц, продолжительность импульса 0,3 мс. После болюсного введения местного анестетика стимуляционную иглу и клип нейростимулятора удаляли. Через сохранившийся в периневральном пространстве интродюсер приступали к проведению в краниальном направлении катетера для продленной блокады бедренного нерва Contiplex D (B. Braun Medical) 20 G на глубину 4–5 см от кончика интро-дюсера. Затем удаляли интродюсер и приступали к туннелизации катетера. Формирование катетерного туннеля проводилось в подкожной клетчатке на передней поверхности бедра с использованием иглы Tuohy 18 G 110 мм (B. Braun Medical). Эпидуральная игла вводилась на 8–9 см латеральнее бедренного нерва и параллельно паховой связке. Выведение иглы Tuohy осуществляли на 3–4 мм латеральнее точки входа катетера Contiplex D (рис. 1).
Входной (наружный) конец катетера вставляли в срез иглы Tuohy с последующим вытягиванием иглы и введенного в нее катетера, что позволяло провести катетер через туннель. Часть катетера в виде «петли» диаметром до 10 мм оставляли над кожей в области надтуннельного мостика (рис. 2).
В конце процедуры к свободному концу катетера присоединялся антибактериальный фильтр с помощью катетер-запирающего устройства. Для дальнейшего контроля состояния поверхности кожи и определения степени миграции катетера место входа катетера и надкожная «петля» изолировались прозрачной антисептической клейкой пленкой. Оперативные вмешательства проводились в условиях комбинированной периферической и центральной нейроаксиальной блокады (при пластике связок) или сочетанной общей и проводниковой анестезии при тотальном эндопротезировании коленного сустава.
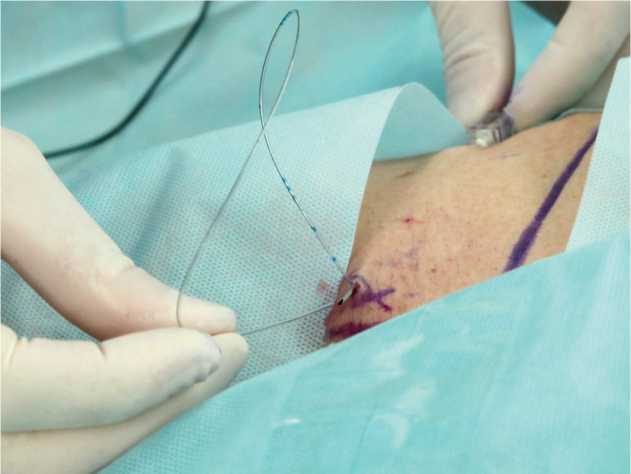
Рис. 1. Формирование туннеля иглой Tuohy
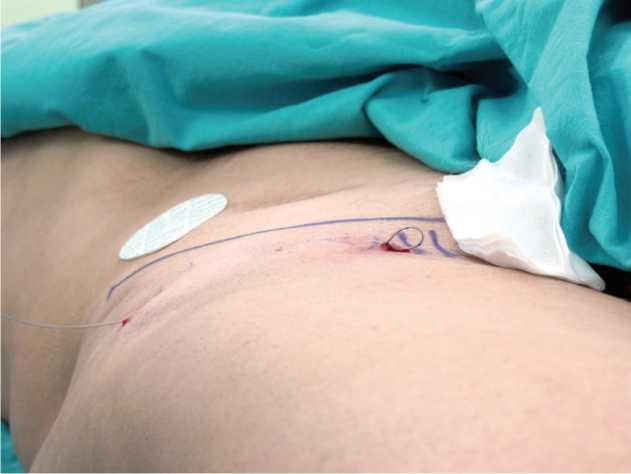
Рис. 2. Туннелизированный катетер и надкожный мостик с метками
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
При выполнении блокады бедренного нерва и туннелизации катетера для его продлённого блока не было ни одного случая технической сложности. Верификация бедренного нерва с использованием нейростимулятора и получением адекватного двигательного ответа была успешна у всех пациентов. Также во всех случаях была эффективна одномоментная блокада бедренного нерва путем введения 25-30 мл 0,5 % ропивакаина. В послеоперационном периоде обезболивание осуществляли непрерывным введением 0,2 % ропивакаина через туннелизи-рованный катетер со скоростью 3-5 мл/час с помощью одноразовой эластичной инфузионной помпы (Easypump, B. Braun Medical) или инфузомата (B. Braun Medical) в течение 3-5 суток. Добавление адъювантов к местному анестетику не требовалась и не проводилась. После операции все пациенты получали базисную анальгезию НПВС (кеторолак или ксефокам) и неопиоидными анальгетиками (акупан, парацетомол) в рекомендованных дозировках. Опиоидные анальгетики в послеоперационном периоде не использовались. Анализ послеоперационного болевого синдрома показал, что качество обезболивания пациенты оценивали в покое и при пассивных движениях как хорошее. Послеоперационный болевой синдром в покое составлял 0,8±0,3 балла, при пассивном движении 1,2±0,4 балла по ВАШ. Дополнительного назначения опиоидных анальгетиков в день операции и через 16 часов после операции не потребовалось. Ни одного случая миграции катетера или инфицирования места его нахождения, а также осложнений или токсических реакций на введение местных анестетиков выявлено не было.
ОБСУЖДЕНИЕ
По мнению многих авторов, при оперативных вмешательствах средней и тем более высокой травматичности в алгоритме анестезии и анальгезии должен присутствовать регионарный компонент обезболивания [9, 13]. E.P. Macintyre et al. (2010) сообщили, что продленная блокада бедренного нерва обеспечивает качество анестезии, сравнимое с эпидуральной блокадой, но с меньшим числом побочных эффектов и меньшим риском развития эпидуральной гематомы на фоне профилактического применения низкомолекулярных гепаринов [7]. В отличие от эпидуральной анестезии продленная блокада бедренного нерва может быть продолжена после перевода пациента из отделения интенсивной терапии в профильное отделение. Отказ от применения или снижение дозы вводимых опиодных анальгетиков уменьшают риск развития побочных лекарственных эффектов. В последнее время усилился интерес многих анестезиологов к использованию периферических нейроак-сиальных методик анестезии при оперативных вме- шательствах на нижних конечностях, что связано, в первую очередь, с появлением современных методов визуализации и верификации нервных структур [1, 8]. Использование современных технических устройств позволяет проводить эффективную и безопасную продленную анальгезию после перевода пациента в профильное отделение из палаты интенсивной терапии [2]. Однако ранняя активизация пациентов значительно увеличивает риск миграции катетера для продленной блокады бедренного нерва, что ограничивает сроки его использования 1-2 сутками [11]. Уменьшить риск миграции катетера и увеличить срок его стояния до 5 суток можно с использованием методики туннелизации [20]. При пребывании катетера для продленной блокады бедренного нерва более 48 часов колонизация бактериями обнаружена в 57 % случаев [10, 20]. Применение методики тунне-лизации катетера для продленной анальгезии значительно уменьшает риск инфекционных осложнений [20]. Использование предложенной нами методики туннелизации катетера с формированием надкожной петли позволяет контролировать миграцию катетера по смещению расположенных на нём меток, а сама петля выполняет роль своеобразного якоря, который препятствует смещению катетера в вертикальной и горизонтальной плоскостях. Основным недостатком использования продленной блокады бедренного не- рва, по мнению некоторых авторов, можно считать слабость четырехглавой мышцы бедра [17]. Продленная инфузия ропивакаина при туннелизации катетера нивелирует этот побочный эффект нейро-аксиальной блокады, что обеспечивает раннюю активизацию пациентов после операции [8].
ЗАКЛЮЧЕНИЕ
Предложенная методика туннелизации катетера при проведении продленной блокады бедренного нерва снижает риск его миграции и позволяет обе- спечить длительную и эффективную периферическую нейроаксиальную блокаду в периоперацион-ном периоде.


