Исследование остеопластических свойств биоминерала костной ткани
Автор: Ирьянов Юрий Михайлович, Ирьянова Татьяна Юрьевна, Дюрягина Ольга Владимировна
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4, 2012 года.
Бесплатный доступ
Цель исследования - морфологический анализ остеопластической эффективности биоминерала костной ткани (БКТ), полученного без применения термической и деминерализующей обработки, и изучение механизмов репаративного костеобразования при имплантации БКТ в костные дефекты. Экспериментально-морфологическое исследование выполнено на 30 половозрелых крысах линии Wistar в контрольной и опытной группах, у которых создавали перфорационные дефекты в проксимальной трети диафиза большеберцовой кости. В опытной группе в область дефекта вводили имплантат – гранулированный БКТ. Оперативные вмешательства проводили под общей анестезией. В сроки 1, 2 и 3 недели животных выводили из эксперимента. Оперированные кости фиксировали и заливали в парафин и аралдит. Гистологические срезы окрашивали гематоксилином-эозином и пикрофуксином по Ван Гизону. Химический состав и микрорельеф поверхности гранул БКТ исследовали при помощи электронно-зондового микроанализатора и сканирующего электронного микроскопа, определяли интенсивность костеобразовательного процесса и степень зрелости новообразованной костной ткани в регенерате. Результаты проведенного исследования свидетельствуют, что при имплантации БКТ в костные дефекты обеспечивается интенсивный ранний ангиогенез, происходит активизация репаративного посттравматического костеобразования, ускоряется ремоделирование и органотипическое восстановление поврежденной кости.
Биоминерал кости, имплантат, остеопластика, дефект кости, репаративное костеобразование
Короткий адрес: https://sciup.org/142121603
IDR: 142121603
Studying the osteoplastic properties of bone tissue biomineral
Aim of study – morphological analysis of the osteoplastic effectiveness of bone tissue biomineral (BTB) obtained without thermal and demineralizing processing, as well as studying the mechanisms of reparative osteogenesis for BTB implantation into bone defects. An experimental-and-morphological study was performed on 30 mature Wistar rats of control and experimental groups, in which perforation defects were produced in the proximal third of tibial shaft. In the experimental group an implant was inserted into the site of defect – granulated BTB. Surgical interventions were performed under general anesthesia. Animals were withdrawn from the experiment after 1, 2, and 3 weeks. The bones operated were fixed and embedded in paraffin and araldit. Histological sections were stained with hematoxylin-eosin and with picrofuchsin by Van Gieson. The chemical composition and surface microrelief of BTB granules were investigated using an electron-probe microanalyzer and a scanning electron microscope, the intensity of osteogenesis process was determined, as well as the degree of maturity of newly formed bone tissue in regenerated bone. The results of the study performed evidence the fact that early intense angiogenesis is provided, activation of reparative posttraumatic osteogenesis occurs, acceleration of both remodeling and organotypical restoration of the bone involved take place in case of BTB implantation into bone defects.
Текст научной статьи Исследование остеопластических свойств биоминерала костной ткани
Разработка, получение и экспериментальноклиническая апробация остеопластических имплантационных материалов с комплексом заданных свойств (биоактивность, биосовместимость, биорезистентность, остеоиндукция, остеокондук-ция и др.) остается одной из наиболее актуальных проблем современной ортопедии и травматологии [1, 2, 7, 8, 17]. В настоящее время часто используемыми остеопластическими материалами являются деминерализованный костный матрикс, трехмерные матрицы из полимолочных и полигликолевых кислот, коллагеновые криогели, стеклокристаллические материалы – биостекла и биоситаллы, аналоги костного минерала – гидроксиапатит, трикальций фосфат, а также полисахариды природного происхождения [1, 7, 8, 9, 14]. При изучении отдаленных результатов установлено, что имплантаты из биоинертных материалов: керамических структур, оксида циркония, алюминия, гидроксилапати-та и других не остеоинтегрируются, а окружаются фиброзной капсулой, формирующейся на границе «костная ткань – имплантат», вне зависимости от того, использовали плотный или пористый материал [10, 11, 12, 15]. В связи с этим в последнее время предпочтение на рынке медицинских остеопластических биоматериалов отдается имплантатам, полученным из биологических, природных структур – из аллокости и костей крупного рогатого скота [9, 10, 13]. Однако при их изготовлении используется термическая обработка и воздействие агрессивными жидкостями – пергидролем, концентрированными кислотами и щелочами, под действием которых неизбежно нарушается структура, пористость и химический состав минерального матрикса костной ткани, что делает поверхность материала существенно ограничивающей адгезию остеогенных клеток и отрицательно сказывается на клинических результатах имплантации [1, 8, 16].
Цель настоящей работы – морфологический анализ остеопластической эффективности биоминера- ла костной ткани (БКТ), полученного без примене- и изучение особенностей репаративного костеобра- ния термической и деминерализующей обработки, зования при имплантации БКТ в костные дефекты.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Эксперименты выполнены на 30 половозрелых крысах линии Wistar массой 340-390 г. Были сформированы 2 группы животных по 15 крыс в каждой – контрольная и опытная. Обе группы животных содержались в одинаковых условиях вивария на стандартном рационе. В условиях операционной с использованием общей анестезии (рометар 8 мг и золетил 4 мг на 1000 г массы тела внутримышечно) в проксимальной трети диафиза обеих большеберцовых костей у животных контрольной и опытной групп осуществляли моделирование несквозных дефектов глубиной 2,5-3 мм с проникновением в костномозговой канал, путем односторонней перфорации кортикального слоя спицей диаметром 1,5 мм. В опытной группе непосредственно после операции в область сформированного дефекта вводили стерильный биоматериал – гранулированный БКТ массой 2 мг. БКТ получали из аллогенных трубчатых костей по оригинальной технологии без применения термической и деминерализующей обработки [5, 6]. С целью более полного заполнения дефектов костей и улучшения процессов репаративного костеобразования проводили измельчение БКТ до порошкообразного состояния. Использовали БКТ в виде пористых гранул, размер которых составлял 50-200 мкм (рис. 1).
Микрорельеф поверхности гранул БКТ исследовали в сканирующем электронном микроскопе.
При помощи метода спектрального рентгеновского электронно-зондового микроанализа в составе гранул БКТ измеряли содержание натрия, магния, фосфора, серы и кальция.
В сроки 2, 5, 7, 14 и 21 сутки животных выводили из эксперимента. Оперированные голени вычленяли в коленных и голеностопных суставах. Большеберцовые кости вместе с параоссаль-ными тканями фиксировали в 2 % растворе параформальдегида и глутаральдегида и заливали в парафин и аралдит. Парафиновые срезы окрашивали гематоксилином-эозином и пикрофуксином по Ван Гизону. Часть материала исследовали при помощи сканирующего электронного микроскопа JSM-840 и электронно-зондового микроанализатора INCA-200. Активность костеобразовательного процесса определяли по содержанию в регенерате мягкотканых (неминерализованных) компонентов и костной ткани. По отношению этих показателей (концентрация костной ткани / концентрация мягкотканых компонентов) рассчитывали индекс компактности. В костной ткани определяли концентрацию остеоида и минерализованного матрикса. Результаты количественных исследований обрабатывали методами вариационной статистики. Эксперименты выполнялись с соблюдением этических норм и правил гуманного обращения с животными в соответствии с требованиями нормативных документов [3].
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
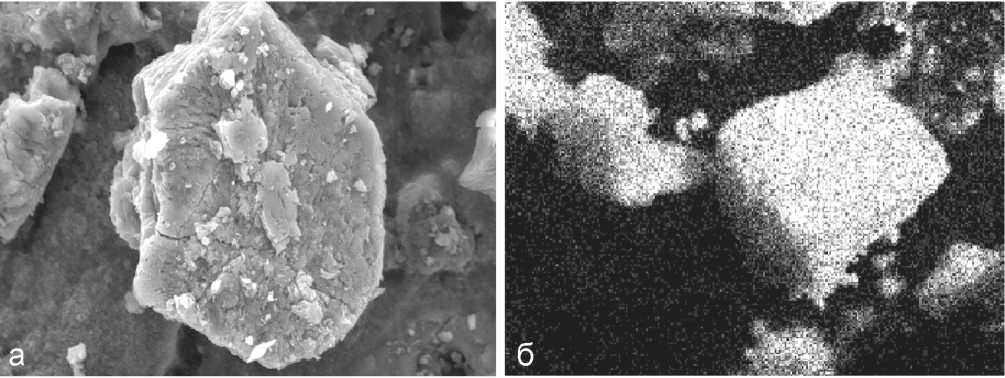
Исследования, выполненные при помощи сканирующей электронной микроскопии, показали, что микрорельеф поверхности гранул БКТ характеризуется резко выраженной шероховатостью и наноструктурированностью, наличием множества макро- и микропор неправильной формы и различного размера, некоторые из которых имеют размеры менее 100 нм. Поры соответствуют местам локализации костных лакун и костных канальцев, из которых клетки и другие органические компоненты были удалены при получении БКТ. Установлено, что имплантируемые гранулы БКТ сохраняют естественную остеоархитектонику (рис. 1, 2).
50мкт
1ООмкт
Рис. 1. Имплантируемые гранулы БКТ: а – изображение во вторичных электронах, сканирующая электронная микроскопия; б – распределение кальция в образце гранул БКТ, изображение в характеристическом рентгеновском излучении кальция, карта электроннозондового микроанализа

Рис. 2. Микрорельеф поверхности гранул БКТ характеризуется наличием шероховатости, наноструктурированности, макро- и микропор. Сохраняется естественная остеоархитектоника. Сканирующая электронная микроскопия
Изучение содержания основных макроэлементов костной ткани в составе гранул БКТ: натрия (0,44±0,02 %), магния (0,35±0,01 %), фосфора (13,59±0,65 %), серы (0,28±0,01 %) и кальция (26,76±1,33 %) показало, что минеральный состав имплантируемых гранул соответствует показателям коркового слоя диафиза большеберцовой кости интактных взрослых крыс [4]. Величина коэффициента Са/Р, отражающая качественный состав апатита в имплантируемых гранулах БКТ - 1,97±0,11, меньше чем у кристаллического гидроксилапатита, что подтверждает литературные данные [8, 10], свидетельствующие, что минерализованный матрикс интактных костей не является аналогом стехиометрического гидроксилапатита – Са10[РО4]6[OH]2, а представляет собой даллит – карбоксигидрок-силапатит – Са5[РО4]х[СO3]3ОН – с лабильной структурой поверхностного слоя аморфного апатита. Наши исследования показали, что образование в биологической среде организма этого поверхностного карбонатапатитного слоя на порах гранул БКТ, обладающего более выраженной, по сравнению с натуральной костью, интенсивностью обмена ионов, обеспечивает аффинитет к костной ткани регенерата, ее врастание и плотный контакт с поверхностью имплантируемых гранул и образование остеоинтегративного соединения.
Гистологические исследования показали, что через 2-5 суток после операции в обеих группах животных в зоне повреждения выявляются альте-ративно-деструктивные изменения, и возникает острая воспалительная реакция. Обнаруживаются очаги организованной гематомы, инфильтрированной сгустками фибрина, малодифференцированными клеточными элементами, нейтрофильными гранулоцитами, макрофагами, тучными клетками и экстравазальными эритроцитами и лимфоцитами. Выявляются лейкоцитарно-некротические массы, содержащие лизированные клетки и пласты фибрина. Клеточные элементы воспаления и осколки кости, образовавшиеся при операции, формируют центрально расположенный очаг воспаления, на месте которого к 7 суткам развертываются восстановительные процессы, наблюдается репаративное костеобразование по типу интрамембранного остеогенеза и формируется регенерат, постепенно заполняющий перфорационную полость (рис. 3). Через 7 суток после операции в регенерате контрольных животных четко выделяются две зоны – периферическая и центральная. В периферической зоне наблюдается новообразование грубоволокнистой костной ткани, которая в контрольной группе образует к этому сроку лишь небольшие костно-остеоидные островки и единичные тонкие трабекулы (рис. 3, а), репаративное костеобразование при этом развивается от периферии к центру (центростремительно). В центральной зоне регенерата в контрольной группе наблюдается малодифференцированная соединительная ткань с признаками отека, содержащая немногочисленные кровеносные сосуды, экссудат и клеточный детрит. В опытной группе животных в периферической зоне регенерата формируется обширная мелкопетлистая сеть утолщенных трабекул, покрытых рядами многочисленных остеобластов, формирующих губчатую кость, тесно спаянную с поверхностью компактного вещества (рис. 3, б), в центральной зоне регенерата выявляются многочисленные костные трабекулы, остеобластические и фибробластические элементы и значительное количество расширенных и заполненных кровью сосудов. У животных опытной группы клеточно-волокнистые элементы воспаления не выявляются, репаративное костеобразование в регенерате формируется по всему поперечнику дефекта и развивается как в центробежном направлении, так и центростремительно. Вокруг гранул БКТ определяются зоны активного аппозиционного костеобразования. В этих участках отсутствуют геморрагии и очаги деструкции, отмечается активная пролиферация фибробластов и преостеобластов, интенсивный неоангиогенез, на поверхности гранул формируется слой остеогенных клеток, остеоидной ткани и костного матрикса. Объем костной ткани (как остеоида, так и минерализованного матрикса) в регенерате животных опытной группы существенно увеличен (Р<0,01) по сравнению с контрольными показателями (рис. 4). Индекс компактности увеличивается с 0,09±0,001 в контрольной группе до 0,21±0,002 в опытной (Р<0,001), что свидетельствует об увеличении степени зрелости новообразованной костной ткани в опыте.
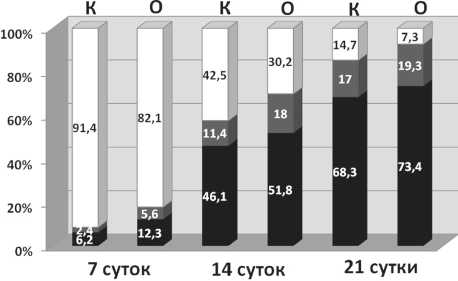
Рис. 4. Доля различных тканевых компонентов в составе регенерата, формирующегося после перфорационной травмы большеберцовой кости крыс, в контроле (К) и опыте (О) через 7, 14 и 21 сутки после операции. Белый цвет – неминерализованные компоненты; темносерый – остеоидная ткань; черный – матрикс костной ткани
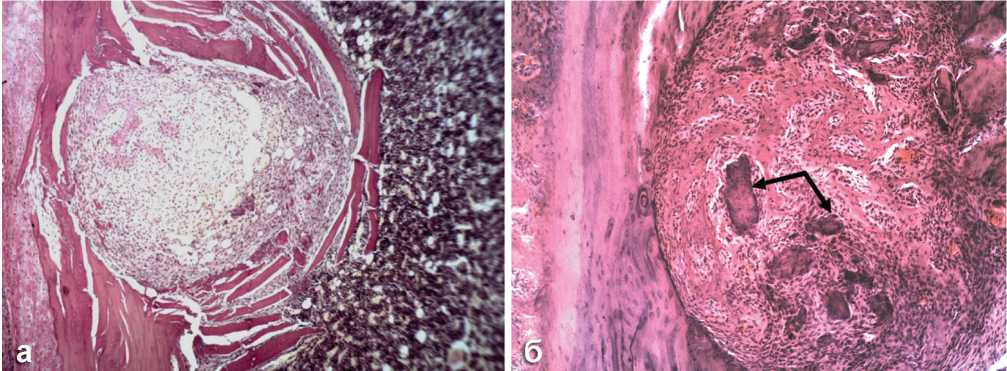
Рис. 3. Регенерат в перфорационной полости большеберцовой кости крыс через 7 суток после операции: а - в контрольной группе костно-остеоидные трабекулы формируются на периферии регенерата, остеогенез развивается от периферии к центру; б - в опытной группе костеобразование идет по всему объему дефекта, костно-остеоидные трабекулы заполняют всю перфорационную полость. Стрелками обозначены гранулы БКТ. Окраска гематоксилином-эозином. Об. 10, ок. 10
Через 14-21 сутки после операции объем костной ткани в регенерате существенно возрастает в обеих группах, но наиболее значительно – в опытной (рис. 4, 5). Индекс компактности в этот период составляет через 14 суток 1,35±0,06 в контроле и 2,31±0,1 – в опыте (Р<0,01); через 21 сутки – 5,8±0,2 в контроле и 12,7±0,5 в опыте (Р<0,001). В регенерате опытной группы животных на этом этапе эксперимента наблюдается фаза органогенеза и ремоделирования, о чем свидетельствует перестройка первичных трабекул в органотипические остеонные структуры и многочисленность спайных линий. По краю дефекта определяются массивные напластования пластинчатой костной ткани и аппозиционный остеогенез (рис. 5, 6). Перфорационное отверстие закрывается новообразованной пластинчатой костной тканью с признаками резорбции. Кровеносные сосуды микроцир-куляторного русла, остеогенные клетки и костные структуры не только прилежат к поверхности гранул БКТ, но и врастают в них (рис. 7), что обеспечивается остеокондуктивными и остеоиндук-тивными свойствами БКТ благодаря локализации в минерализованном матриксе остеоиндукторов – факторов роста и костных морфогенетических белков, выделяющихся при остеокластической резорбции [1, 8]. Благодаря остеоиндукционным свойствам большинство пор гранул БКТ через 14 суток после операции заполняется остеогенными клетками, формирующими костную ткань внутри имплантата по типу интерстициального остеогенеза, что обеспечивает приобретение имплантатом и остеогенных свойств. В регенерате часто обнаруживаются остеоцитарные лакуны характерного строения, одной из стенок которых является поверхность гранул имплантата. Пустые остеоци-тарные лакуны немногочисленны. Среди трабекул пластинчатой костной ткани видны замурованные в костную ткань остатки гранул БКТ. Это свидетельствует, что темп биодеградации имплантата соответствует скорости регенерации кости. В контрольной группе формирование тканевоспецифического костного регенерата в области дефекта происходит медленнее и в более поздние сроки, наблюдается лишь постепенное преобразование балочных структур грубоволокнистой костной ткани в более минерализованные и зрелые.
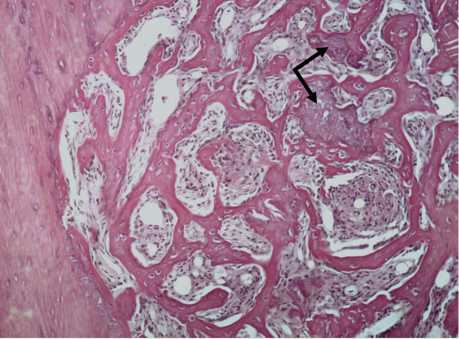
Рис. 5. Регенерат в перфорационной полости большеберцовой кости крысы опытной группы через 14 суток после операции. Костеобразование идет по всему объему дефекта. Аппозиционный рост пластинчатой костной ткани у края дефекта. Гранулы БКТ (стрелки) замурованы в костные структуры. Окраска гематоксили-ном-эозином. Об. 10, ок. 10
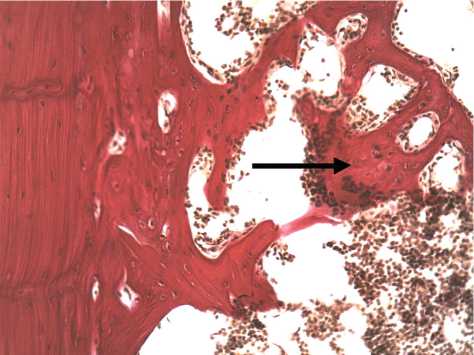
Рис. 6. Участок регенерата животного опытной группы через 21 сутки после операции. Компактизация пластинчатой костной ткани с формирующимися органотипическими структурами (остеонами) и ее слияние с компактным веществом края дефекта. В губчатой кости центральной зоны регенерата образуются очаги гемопоэза. Вокруг гранулы БКТ (стрелка), замурованной в костные структуры, развивается интенсивная клеточно-пролиферативная реакция. Окраска по Ван Гизону. Об. 20, ок. 10
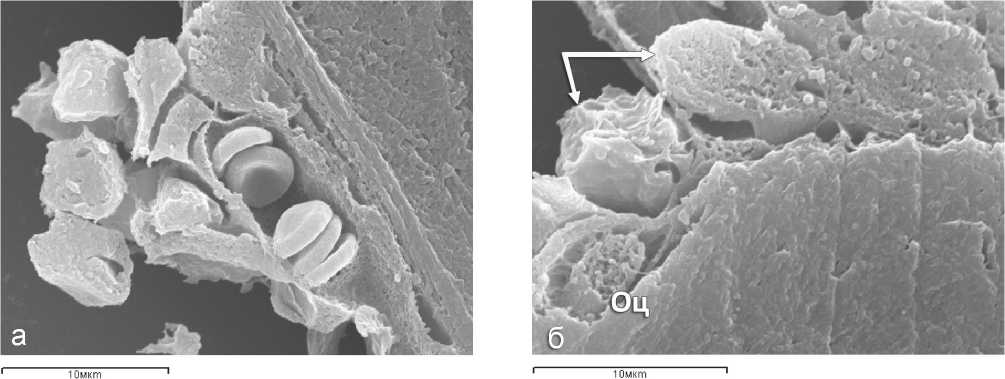
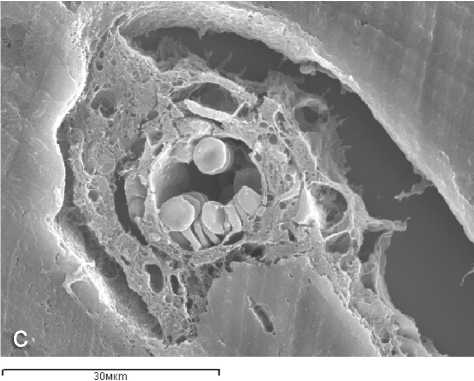
Рис. 7. Взаимодействие имплантируемых гранул БКТ с костно-сосудистыми структурами: а, б – 14 суток, в – 21 сутки после операции; а - адгезия на поверхности гранулы капиллярных почек, периваскулярных остеогенных клеток и остеобластов, формирование слоев остеоида, связанных с материалом имплантата; б – крупные остеобласты (стрелки), активно образующие костный матрикс и матриксные везикулы, часть остеобластов замуровывается и превращается в остеоциты (Оц), локализованные непосредственно на поверхности гранулы БКТ; в – врастание остеогенных и сосудистых элементов в трехмерную пористую структуру имплантата БКТ. Сканирующая электронная микроскопия
ЗАКЛЮЧЕНИЕ
Проведенные исследования показали, что высокопористые матриксы БКТ, полученные без воздействия высоких температур и деминерализующих агентов, имеют трехмерную структуру взаимосвязанных пор, сохраняют естественную остеоархитектонику, химический состав и структуру, аналогичную минеральной фазе кости и обеспечивают аффинитет к костной ткани и наиболее благоприятные условия для функционирования остеогенных клеток. Шероховатость и наноструктурированность поверхности обеспечивает оптимальные отношения между уровнем адгезии, темпами пролиферации и степенью дифференциации остеогенных клеток.
При имплантации в зону дефекта кости гранул БКТ наблюдается пролонгированная активизация репаративного костеобразования, глубокое прорастание костной ткани в имплантат, ускоряется процесс ремоделирования регенерата и сокращаются сроки заживления поврежденной кости. Относительная атравматичность оперативного вмешательства, простота технологии заготовки и консервации имплантационного материала, осте-окондуктивные и остеоиндуктивные свойства, характерный темп биодеградации, соответствующий скорости репаративного костеобразования, отсутствие биологической реакции отторжения ставят исследованный биоматериал в ряд наи- более оптимальных костнопластических материалов, особенно в условиях уменьшения индивидуального остеогенетического потенциала у пациентов зрелого и пожилого возраста. Таким образом, применение БКТ в качестве стимулятора остеогенеза представляется теоретически обоснованным и перспективным.


