Изменение подхода к предстательной железе при лапароскопической радикальной простатэктомии как способ улучшения нервосбережения
Автор: Перепечай Вадим Анатольевич, Медведев Владимир Леонидович, Димитриади Сергей Николаевич, Зозуля Алексей Викторович, Скориков Иван Иванович, Келина Инесса Николаевна, Горностаев Владимир Николаевич
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 1 (5), 2011 года.
Бесплатный доступ
Внедрение скрининга простатаспецифического антигена (ПСА) позволило выявлять рак предстательной железы (РПЖ) на ранних стадиях у мужчин молодого возраста, которым возможно абластично выполнить нервосберегающую радикальную простатэктомию с сохранением эректильной функции. Лапароскопическая радикальная простатэктомия (ЛРПЭ) является предпочтительной в вопросах нервосбережения. В течение последних 2 лет 19 больным выполнена трансперитонеальная ЛРПЭ по модифицированной Брюссельской технике (экстрафасциальная простатэктомия – 17, интерфасциальная – 2). Средний срок наблюдения составил 10,3 мес. У 13 из 14 пациентов, срок наблюдения за которыми превысил 6 мес., достигнута полная континентность, у одного сохраняется подтекание мочи с использованием не более 1 прокладки в день. Брюссельская техника обеспечивает лучший контроль нейроваскулярных волокон в области семенных пузырьков при ЛРПЭ. Задний подход к предстательной железе следует исключить при выполнении нервосберегающей техники ЛРПЭ.
Лапароскопическая радикальная простатэктомия, брюссельская техника
Короткий адрес: https://sciup.org/14338357
IDR: 14338357
Changing approach to the prostate as the way of nerve-sparing effect improvement in patients with laparoscopic prostatectomy
The use of prostatespecific antigen screening made it possible to detect an earlystage prostate cancer in young men in which nervesparing radical prostatectomy with preservation of erectile function could be performed. Laparoscopic radical prostatectomy (LRPE) is preferred as a nervesparing technique in the treatment of prostate cancer. During the last 2 years 19 patients underwent the modified Brussels technique transperitoneal LRPE, (extrafascial prostatectomy – 17, interfascial – 2). The average period of observation was 10.3 months. 13 of 14 patients were observated more than 6 months. In this group all patients achieved a complete continence, one of the patients remained urine leak with no more than 1 strip a day. Brussels technique provides better control of neurovascular fibers in the seminal vesicles during radical prostatectomy. Posterior approach to the prostate gland should be avoided in the nervesparing LRPE.
Текст научной статьи Изменение подхода к предстательной железе при лапароскопической радикальной простатэктомии как способ улучшения нервосбережения
Введение. Guillonnea и Vallancien в 1998 г. стандартизировали технику трансперитонеальной антеградной лапароскопической радикальной простатэктомии (ЛРПЭ), в последующем названной техникой «Montsouris», которая стала использоваться большинством хирургов во всем мире и в нашей стране [1, 2]. Накопленный опыт сделал ЛРПЭ не только реальной альтернативой открытой хирургии, но и предпочтительной в вопросах нервосбереже-ния, когда прецизиозность диссекции особенно важна, в чем лапароскопия имеет неоспоримые преимущества [3]. Основанием к этому послужила эволюция в изучении анатомии простаты, появление новых знаний о расположении и строении нервно-сосудистых пучков, фасциальных слоев, более точное понимание особенностей и функциональной значимости важных анатомических структур этой области.
Существенным достижением последних лет в нашей стране является возможность раннего выявления рака предстательной железы (РПЖ), благодаря внедрению скрининга прос-тата-специфического антигена (ПСА) и выполнению пункционной биопсии простаты. В результате растет число пациентов молодого возраста, имеющих стадию болезни, при которой можно абластично выполнить нервосберегающую операцию, сохранить эрекцию и улучшить результаты континентности.
В основе различных техник диссекции предстательной железы лежит принцип фасциального выделения простаты. Термины экстра-фасциальная, интерфасциальная и интрафас-циальная простатэктомия часто используются при описании различных методик диссекции простаты без четкого описания анатомических структур. Ввиду того, что в литературе разнится описание фасциальных слоев простаты и при этом используется различная терминология, полного понимания анатомии структур, окружающих простату, а следовательно, и терминов «экстра-», «интер-» и «интрафасциальная» диссекция среди основной массы урологов нет.
Материалы и методы. Нами изучен и систематизирован накопленный в литературе материал, касающийся хирургической анатомии простаты. При экстрафасциальной простатэктомии в препарат входит простата, перипроста-тическая, эндопельвикальная фасции и фасция Денонвилье. Такая техника операции не является нервосберегающей. При интерфасциальной простатэктомии в препарат входит только предстательная железа и перипростатическая фасция. Такая методика является нервосберегающей. При интрафасциальной простатэктомии перипростатическая, эндопельвикальная фасции и фасция Денонвилье не являются частью препарата. Это нервосберегающая методика имеет весьма ограниченные показания из-за крайне высокого риска нарушения аблас-тичности. Целесообразность ее выполнения – предмет дискуссии.
Сегодня в мире выделяют 4 основные принципа выполнения ЛРПЭ:
-
1. Трансперитонеальная антеградная простатэктомия (техника Montsouris). Именно эта техника неоднократно подробно описана и широко используется в мире, в том числе в России [1, 4-6].
-
2. Трансперитонеальная ретроградная простатэктомия (техника Heilbronn). Технически при этой методике воспроизводятся этапы стандартной позадилонной радикальной простатэктомии.
-
3. Экстраперитонеальная антеградная простатэктомия (Брюссельская техника).
-
4. Экстраперитонеальная ретроградная простатэктомия (модифицированная техника Heilbronn).
Нами использована Брюссельская техника, которая исключает «задний подход» к предстательной железе (как при стандартной лапароскопической технике Montsouris [1]). Литературные данные и наш опыт выполнения радикальной простатэктомии позволяют считать, что такой подход является технически более простым и обеспечивает более адекватный контроль нейроваскулярных волокон в области семенных пузырьков. В отличие от оригинальной Брюссельской экстраперитонеальной техники ЛРПЭ для ее выполнения мы используем трансперитонеальный подход. Преимуществами этого считаем: хорошо определяемые анатомические ориентиры, адекватное рабочее пространство, низкую вероятность формирования лимфоцеле в послеоперационном периоде. Мы используем 6 рабочих троакаров: 3 троакара – 5 мм и 3 троакара – 10 мм (рис. 1). Тазовую лимфаденэктомию выполняем при наличии одного из следующих факторов риска: PSA > 10 нг/мл, балл по шкале Gleason > 5, стадия > T2a, наличие лимфаденопатии при МРТ или КТ. При интерфасциальной (нервосберегающей) трансперитонеальной ЛРПЭ по Брюссельской методике эндопельвикальная фасция рассекается с обеих сторон по передней поверхности предстательной железы, начиная от шейки мочевого пузыря к верхушке простаты, медиаль-нее пубо-простатических связок, с доступом в интерфасциальный слой [7]. Эндопельвикаль-ная фасция отделяется по переднебоковым поверхностям простаты от перипростатической фасции. Предстательная железа выделяется в
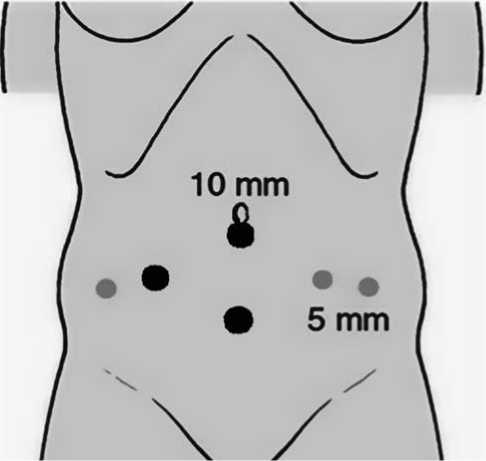
Рис. 1. Расположение троакаров: 5 мм – черный цвет, 10 мм – серый цвет пределах перипростатической фасции с сохранением эндопельвикальной фасции и пубо-простатических связок (рис. 2).
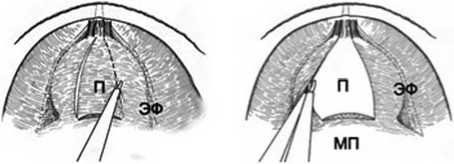
Рис. 2. Рассечение эндопельвикальной фасции (П – простата, ЭФ – эндопельвикальная фасция, МП – мочевой пузырь)
Коагулируется поверхностная дорсальная вена. С помощью УЗ-скальпеля производится диссекция передней полуокружности шейки мочевого пузыря. Далее пересекается задняя полуокружность шейки мочевого пузыря (рис. 3).
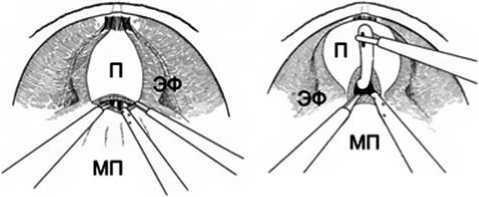
Рис. 3. Пересечение шейки мочевого пузыря (П – простата, ЭФ – эндопельвикальная фасция, МП – мочевой пузырь)
Осуществляя тракцию за последнюю кверху, хирург входит с помощью «тупой» диссекции в пространство между задней стенкой мочевого пузыря и простатой в промежутке от 5 до 7 ч условного циферблата, до визуализации семявыносящих протоков. При доступе к семенному комплексу работа осуществляется в пространстве, ограниченном сохраненными боковыми прикреплениями – листками эндо-пельвикальной фасции и нервно-сосудистыми пучками (рис. 4).
Артерии, подходящие к семенным пузырькам, клипируются, т.к. в этой зоне к верхушкам семенных пузырьков вплотную прилежат нейроваскулярные волокна. После выделения семенного комплекса становится видна фасция Денонвилье, которая не вскрывается. Слой диссекции продолжается по задней поверхности простаты между фасцией Денонвилье и перип-ростатической фасцией. Отличие интерфасциального слоя от экстрафасциального заключается в отсутствии преректального жира. В связи с этим диссекция в интерфасциальном слое происходит менее податливо. Разделение фас-
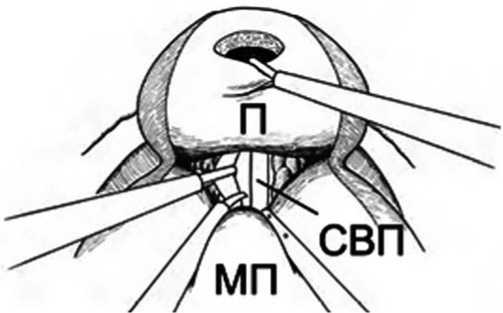
Рис. 4. Доступ к семенному комплексу (П – простата, СВП – семявыносящий проток, МП – мочевой пузырь)
ций начинается строго по средней линии для предотвращения повреждения сосудисто-нервных пучков. Далее поэтапно в направлении ножек простаты и нервно-сосудистых пучков. Таким образом фасция Денонвилье остается на прямой кишке. Эндопельвикальная фасция с сосудисто-нервными пучками отслаивается от перипростатической капсулы вплоть до латеральной поверхности простаты, ножки клипируются и пресекаются (рис. 5).
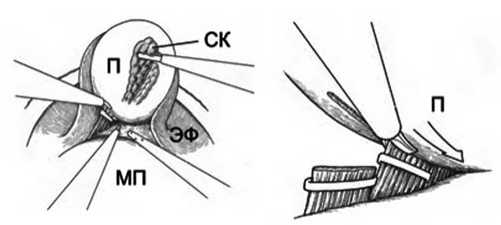
Рис. 5. Пересечение ножек простаты (П – простата, МП – мочевой пузырь, СК – семенной комплекс, ЭФ – эндопельвикальная фасция)
Следует воздерживаться от использования электрокоагуляции при апикальной диссекции простаты, т.к. нервно-сосудистые пучки сходятся в области верхушки простаты. Лигирование дорсального венозного комплекса выполняется с сохранением пубо-простатических связок (рис. 6). Выделение простаты по перипростати-ческой фасции исключает необходимость пересечения ректо-уретральной мышцы. Пузырноуретральный анастомоз накладывается по методике Montsouris [8]. Важно избегать «захватывания» в шов эндопельвикальной фасции и нейроваскулярных волокон на 4-5 и 7-8 ч условного циферблата [7].
Результаты. В течение последних 2 лет нами оперировано в объеме ЛРПЭ по модифицированной Брюссельской технике 19 пациентов.
Экстрафасциальная простатэктомия выполнена 17, интерфасциальная – 2 пациентам. Показанием к нервосбережению являлось наличие локального рака простаты ≤ T2bN0M0, PSA < 10 нг/мл, балл по шкале Gleason < 6, объем предстательной железы не менее 30,0 и не более 80,0 см3, наличие дооперационной потентности с количеством баллов по шкале IIEF-5 более 20, отсутствие лимфаденопатии при МРТ или КТ и согласие пациента. Средний срок наблюдения составляет 10,3 мес., что не позволяет в настоящее время достаточно достоверно оценивать результаты. У 13 из 14 пациентов, срок наблюдения за которыми превысил 6 мес., достигнута полная континентность, у одного сохраняется подтекание мочи с использованием не более 1 прокладки в день. Одному пациенту при стадии T2a выполнено билатеральное нервосбереже-ние, другому при стадии T2b – унилатеральное нервосбережение. В обоих случаях у больных сохранены адекватные и спонтанные эрекции. При этом один пациент восстановил половую активность через 2 мес., другой – через 4,5 мес. после операции. У одного пациента отмечен биохимический рецидив, по поводу чего начато специфическое лечение.
Обсуждение. Риск повреждения мочеточников при операции Montsouris составляет 0,7%. В большинстве случаев (75%) это происходит при заднем доступе на этапе диссекции тканей в прямокишечно-пузырном углублении, при выделении семявыносящих протоков и семенных пузырьков по задней поверхности мочевого пузыря на уровне треугольника Льето [4, 9]. Риск подобного осложнения возрастает из-за того, что задняя стенка мочевого пузыря и околопузырная часть мочеточников оказываются чрезмерно мобильными при заднем подходе к предстательной железе. Кроме того, возможна перфорация задней стенки мочевого пу-
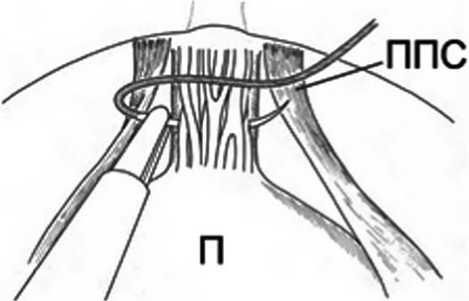
Рис. 6. Лигирование дорсального венозного комплекса (П – простата, ППС – пубо-простатические связки)
зыря вблизи устьев мочеточников, если разрез брюшины в пузырно-прямокишечной ямке выполняется слишком высоко [4]. Исключение заднего подхода нивелирует риск подобных осложнений. Вместе с тем при исключении заднего подхода нет необходимости использования дополнительных инструментов для отведения прилежащих органов при работе в прямокишечно-пузырной ямке. Это также позволяет уменьшить угол наклона стола по Тренделен-бургу и снизить объем хирургической травмы.
Этап выделения семенных пузырьков и семявыносящих протоков при заднем доступе сопряжен с необходимостью дополнительной латеральной диссекции тканей в проекции нейроваскулярных волокон и использования коагуляции в глубине раны при затруднительной визуализации ввиду узости формируемого раневого канала. Таким образом, при планируемой нервосберегающей операции возникает необходимость мобилизации нервно-сосудис- тых пучков на этапе заднего доступа, как минимум, по медиальным поверхностям, в условиях недостаточной визуализации и ограниченности манипуляций из-за узости хирургического поля. С учетом последнего некоторыми хирургами рекомендуется не иссекать часть семенных пузырьков у верхушки, что может улучшить результаты сохранения потенции, но снизить абластичность [7].
Список литературы Изменение подхода к предстательной железе при лапароскопической радикальной простатэктомии как способ улучшения нервосбережения
- Guillonneau B., Cathelineau X., Barret E. et al. Laparoscopic radical prostatectomy: technical and early oncological assessment of 40 operations//Eur. Urol. 1999. Vol. 36 (1). P. 14-20.
- Guillonneau B., Vallancien G. Laparoscopic radi cal prostatectomy: the Montsouris experience//J.Urol. 2000. Vol. 163 (2). P. 418 -422.
- Textbook of laparoscopic urology/Ed. by Inderbir S.Gill © 2006 Informa Healthcare USA, Inc.
- Коган М.И., Лоран О.Б., Петров С.Б. Ради кальная хирургия рака предстательной железы. М.:ГЭОТАР-Медиа, 2006. 352 с.
- Пушкарь Д.Ю., Раснер П.И. Диагностика и лечение локализованного рака предстательной железы. М.: МЕДпресс-информ, 2008. 320 с.
- Хатьков И.Е., Волков Т.В., Биктимиров Р.Г. Лапароскопическая радикальная простатэктомия. М.: ООО "Медицинское информационное агентство", 2007. 96 с.
- Endoscopic Extraperitoneal Radical Prostatecto my Laparoscopic and Robot Assisted Surgery. Stolzen burg J.U., Matthew T. Gettman, Evangelos N. Liatsikos (Eds.) Springer Verlag Berlin Heidelberg, 2007.
- Guillonneau B., Vallancien G. Laparoscopic radical prostatectomy: the Montsouris technique//J.Urol. 2000. Vol. 163 (6). P. 1643 -1649.
- Guillonneau B., Rozet F., Cathelineau X. et al. Perioperative complications of laparoscopic radical prostatectomy: the Montsouris 3 year experience//J.Urol. 2002. Vol. 167 (1). P. 51-56.


