Эффективность хирургического метода лечения мышечной кривошеи у детей
Автор: Эмилбеков Мирбек Эмилбекович, Узакбаев Камчибек Аскарбекович, Амираев Нурали Авасович
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 4 т.6, 2020 года.
Бесплатный доступ
В статье представлены результаты хирургического лечения т. е. малоинвазивная операция по новой методике у 72 детей с диагнозом «кривошея», которые находились на стационарном лечении в Национальном центре охраны материнства и детства, г. Бишкек, Кыргызстан. Оптимизированный метод проведения хирургического лечения кривошеи позволяет улучшить исходы оперативного вмешательства, что подтверждается отсутствием осложнений, более высоким числом хороших исходов (P
Дети, кривошея, хирургическое лечение, функциональный артезный аппарат
Короткий адрес: https://sciup.org/14116231
IDR: 14116231 | УДК: 616.743-007.24-053.2 | DOI: 10.33619/2414-2948/53/11
Effectiveness of surgical treatment of muscular torticollis in children
The article presents the results of surgical treatment, i.e. minimally invasive surgery using a new technique, in 72 children with a diagnosis of Torticollis who were hospitalized in National Center for Maternal and Child Welfare, Bishkek, Kyrgyzstan. The optimized method of performing surgical treatment of the torticollis allows improving the outcomes of surgery, which is confirmed by the absence of complications, a higher number of good outcomes (P
Текст научной статьи Эффективность хирургического метода лечения мышечной кривошеи у детей
Бюллетень науки и практики / Bulletin of Science and Practice
Оперативное лечение проводится детям, как правило, старше 2 лет [1–2]. Показаниями для операции являются поздняя диагностика кривошеи, ограничение подвижности шеи и, как следствие, асимметрия лица и черепа, функциональный сколиоз шейного и грудного отделов позвоночника с ассимметрией лопаток и надплечий. Следует отметить, что решающим фактором для решения вопроса об оперативном лечении является прогрессирование деформации, а не возраст пациента.
В 1895 г. Микулич предложил операцию при врожденной мышечной кривошее [3]. Данное оперативное лечение показано детям в возрасте 2–4 лет. В ходе операции пересекают поверхностную и собственную фасции шеи на 1,5–2,0 см выше ключицы. После этого выделяют грудинную и ключичную ножки мышцы и иссекают измененные участки мышц длиной 3–5 см. Затем прошивают культи ножек мышцы, голову выводят из порочного положения. Рану послойно зашивают. В послеоперационном периоде производится иммобилизация воротником Шанца.
В настоящее время наиболее распространенной методикой, широко применяемой для устранения врожденной кривошеи, является открытое пересечение ножек измененной мышцы в нижней ее части по Зацепину. Поскольку С. Т. Зацепиным был установлен большой процент рецидивов кривошеи после операций по Микуличу, он предложил пересекать в боковом треугольнике шеи поверхностную (подкожную) фасцию, поверхностный листок собственной фасции шеи, что позволяет достичь большего диастаза между концами пресеченных мышц при правильном положении головы [4–5].
В редких случаях, когда устранить контрактуру измененной мышцы как рекомендует С. Т. Зацепин путем ее пересечения в нижнем отделе не удается, операцию дополняют пересечением грудино–ключично–сосцевидной мышцы в верхнем отделе, дистальнее сосцевидного отростка, по Lange.
При оперативном лечении детей старше 4 лет рекомендуется выполнять операцию миопластического удлинения грудино–ключично–сосцевидной мышцы, предложенную Н. В. Волковичем в 1897 г. и внедренную И. Э. Гаген–Торном в 1917 году. Так, Г. М. Тер-Егиазаров в ходе изучения отдаленных результатов миопластического удлинения m. sternocleidomastoideus установил, что с ростом ребенка не происходит относительного укорочения мышцы. После оперативного лечения мышца способна частично восстановить нормальные функциональные возможности, поэтому выполнение миопластической операции обосновывается не только косметическими, но и функциональными предпосылками хирургической реабилитации [6]. Суть миопластической операции на грудино-ключичнососцевидной мышце заключается в выделении грудинной и ключичной ножек до бифуркации — перехода в общее брюшко. Грудинную ножку мышцы отсекают у места бифуркации, а ключичную — у места прикрепления к ключице. Сшивают пересеченные мышцы конец в конец после выведения из порочного положения головы и пересечения препятствующих этому соединительнотканных тяжей. После операции накладывается иммобилизация в положении гиперкоррекции.
При укорочении мышцы не более чем на 40% по отношению к здоровой хорошие результаты лечения были получены при пластическом удлинении грудино–ключично– сосцевидной мышцы по методике Foderl [7].
Ряд авторов для предупреждения рецидива кривошеи рекомендуют выполнять вмешательства на проксимальном и дистальном отделах измененной мышцы [8].
Так, Ferkel (1983) сочетал пересечение грудино–ключично–сосцевидной мышцы по Lange в проксимальном отделе с удлинением по Foderl — в дистальном и у 92% больных получил хорошие результаты [9–12].
В 2001 г. Н. Е. Полищук [13] предложил поделить оперативные вмешательства при патологии шейного отдела позвоночника на: декомпрессирующие, стабилизирующие и декомпрессивно–стабилизирующие. При этом проблема сохраняется при выборе метода хирургического вмешательства, в некоторых источниках встречаются рекомендации радикального подхода — профилактические операции и сдержанный подход — наблюдение [11–12].
Цель исследования: провести оценку результатов оперативного вмешательства 72 больных с мышечной кривошей, которым проводилась малоинвазивная операция по новой методике.
Материал и методы исследования
72 больных с мышечной кривошей, которым проводилась малоинвазивная операция по новой методике. Все они находились на стационарном и амбулаторном лечении, клинический диагноз был выставлен на основании МКБ-10.
Возраст детей был от 3-х месячного возраста до 17 лет, средний возраст составил 6 лет.
Инструментально–диагностические методы проводились на базе отделения функциональной и лучевой диагностики НЦОМиД.
Результаты и обсуждения
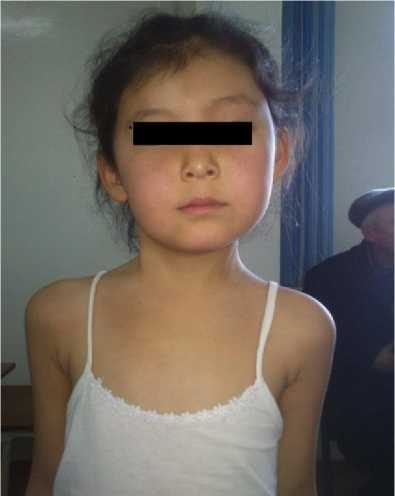
С 2014 г. сотрудниками отделения хирургической инфекции Национального центра охраны материнства и детства (НЦОМиД) была внедрена малоинвазивная операция у детей с мышечной кривошей. В отличие от оперативного вмешательства по Зацепину и Микулич, был предложен надключичный разрез. При данном разрезе пересекается только мышца, которая напряжена или патологически изменена. Не рассекаются поверхностные и глубокие фасции, после окончания операции накладывается косметический шов. На 7 день после проведенного оперативного вмешательства больному накладывали функциональный артезный аппарат (Рисунок 1), который также был разработан сотрудниками отделения ОХИ для выпрямления шейной области и устранения шейного сколиоза у пациентов. До полного выпрямления шейной области и устранения сколиоза у пациента, каждые 2 дня в прооперированной области расстояние между функциональным артезным аппаратом увеличивали от 2 до 5 мм (в зависимости от клинической картины).
а
б
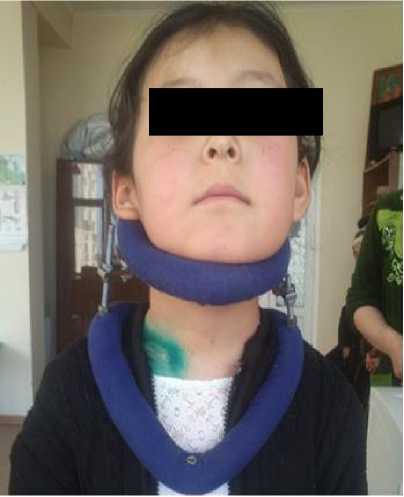
Рисунок 1. а) Пациентка с мышечной кривошеей до оперативного вмешательства; б) на 7 сутки после проведенного оперативного вмешательства и наложения функционального артезного аппарата.
На Рисунке 1 представлена пациентка с мышечной кривошеей до проведения оперативного вмешательства и на 7 сутки после ношения функционального артезного аппарата. Особенностью применения данного аппарата является небольшой размер, легкость и доступность. Также в период ношения функционального артезного аппарата больными, необходимо проведение рентгенографии для оценки динамики клинической картины. В данном случае ношение функционального артезного аппарата не мешает проведению всех манипуляций и исследований у больного в период использования аппарата. Положительные моменты при ношении функционального артезного аппарата:
–щадящая коррекция положения головы и шеи больного для выпрямления шейного отдела;
–возможность комбинирования физиотерапевтических методов лечения во время ношения данного аппарата.
Также оценивали результаты проведенного лечения через 1 месяц после оперативного вмешательства и ношения шейного фиксатора.
У пациентов через 1 месяц после проведенного оперативного вмешательства малоинвазивным методом и наложения функционального шейного фиксатора деформация шеи была устранена в 90% случаях (Р < 0,05) (Рисунок 2).
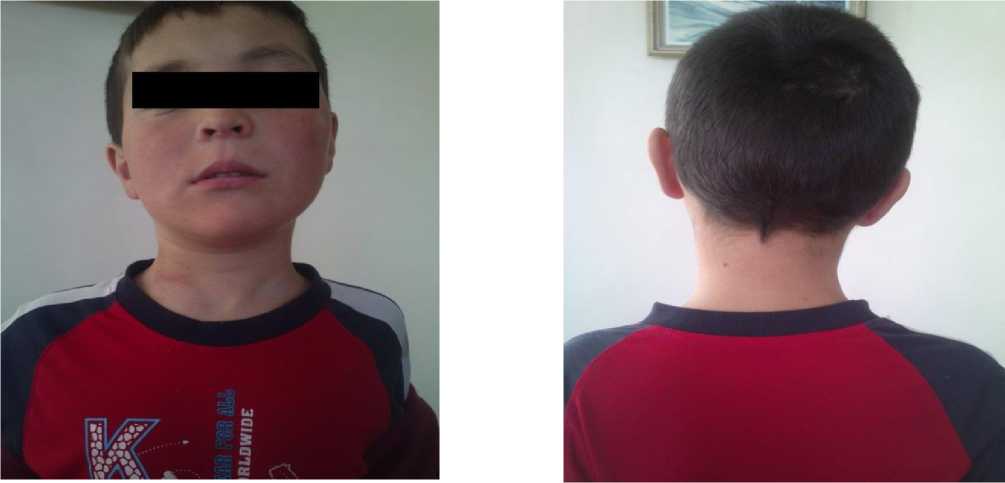
Рисунок 2. Пациент с мышечной кривошеей после проведенного оперативного вмешательства малоинвазивным методом и ношения шейного артезного аппарата через 1 месяц.
При этом восстановление непрерывности обеих ножек мышцы произошло у 50 (76,9%) больных, ключичной — у 10 (15,4%) и грудинной — у 5 (7,7%) пациентов.
Восстановление непрерывности ключичной ножки происходило значительно чаще по сравнению с грудинной, это можно объяснить тем, что после разреза ключичная мышца остается фиксированной поверхностной фасцией к ключице. А грудинная ножка не фиксируется фасцией, т. к. фасция между ножками рассечена.
Для оценки результатов лечения нами были разработаны индикаторы эффективности лечения детей с кривошей:
–отсутствие укорочения и напряжения грудино–ключично–сосцевидной мышцы;
–восстановление объема движений головы;
–отсутствие послеоперационных осложнений.
Это подтверждается и результатами анализа оперативного лечения и восстановление после оперативного лечения через 1–2 года (Рисунки 3–4).
9,7%
9,7%
I хороший результат I удовлетворительный результат
Рисунок 3. Результаты оперативного лечения у пациентов с кривошей через 1–3 года.
76,9%
80,0%
60,0%
40,0%
20,0%
15,4%
7,7%
0,0% обе ножки мышцы
ключичная
грудинная
Рисунок 4. Восстановление непрерывности ножек мышцы через 1–3 года после оперативного вмешательства.
Вывод
Клиническая апробация фиксатора предложенной модификации подтвердила его преимущества в сравнении ранее применявшимися, главными их которых являются высокое качество фиксации и удобство применения.
Оптимизированный метод проведения хирургического лечения кривошеи позволяет улучшить исходы оперативного вмешательства, что подтверждается отсутствием осложнений, более высоким числом хороших исходов (Р< 0,05).
Список литературы Эффективность хирургического метода лечения мышечной кривошеи у детей
- Бовтунов А. З. Пострепозиционный ишемический некроз головки бедренной кости у детей (диагностика, лечение): автореф. дисс.. канд. мед. наук. СПб., 2000.
- Никульшина Л Г. Лучевая диагностика отсроченных проявлений родовых повреждений шеи у детей разных возрастных групп // Материалы 80-й Всероссийской научной конференции студентов и молодых ученых с международным участием, посвященной 80-летию КГМУ. Ч. I. Курск, 2015. С. 353.
- Зайцев В. М., Лифляндский В. Г., Маринкин В. И. Прикладная медицинская статистика. СПб.: Фолиант, 2003. 432 с.
- Ветрилэ С. Т., Колесов C. B. Краниовертебральная патология. М.: Медицина, 2007.
- Губин А. В. Хирургическая патология шейного отдела позвоночника у детей: автореф. дисс.. д-р мед. наук. Санкт-Петербург, 2009.
- Бондаренко Н. С., Казицкий В. М., Довгань Б. Л. Вывихи и подвывихи атланта у детей и подростков // Ортопедия, травматология. 1988. №2. С. 51-55.
- Воротынцева Н. С., Никульшина Л. Г. Ультразвуковая диагностика перинатальной травмы шеи и ее последствий у детей. Курск: Планета, 2015.
- Казакевич И. Е. Клиника и лечение закрытых повреждений позвоночника. М.: Медгиз, 1959.
- Jung A. Y., Kang E. Y., Lee S. H., Nam D. H., Cheon J. H., Kim H. J. Factors that affect the rehabilitation duration in patients with congenital muscular torticollis // Annals of rehabilitation medicine. 2015. V. 39. №1. P. 18.
- DOI: 10.5535/arm.2015.39.1.18
- Балакина B. C. Повреждения позвоночника // Краткий курс травматологии. Л.: Медгиз, 1962. С. 109-122.
- Гисак С. Н., Тогидный А. А., Шушлебин В. И., Звягинцева Н. Г. Экологические аспекты острой кривошеи у детей // Прикладные информационные аспекты медицины. 1998. Т. 1. №2. С. 56-57.
- Собкович О. А. Лечение врожденной мышечной кривошеи у детей: автореф. дисс.. канд. мед. наук. Ленинград, 1989. С. 115-117.
- Полищук Н. Е., Корж Н. А., Фищенко В. Я. Повреждения позвоночника и спинного мозга. Киев, 2001.


