Эффективность и безопасность ND:YAG-лазерной энергии в лечении пациента с немышечно-инвазивным раком мочевого пузыря труднодоступной локализации
Автор: Теодорович О.В., Гамеева Е.В., Сулейманов С.И., Шатохин М.Н., Борисенко Г.Г., Бабкин А.С.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Случай из клинической практики
Статья в выпуске: 1 т.25, 2026 года.
Бесплатный доступ
Введение. Рак мочевого пузыря (РМП) – распространенная патология, занимает 10-е место среди всех диагностируемых онкологических образований и 1-е среди опухолей мочевыводящих путей. До 80 % случаев приходится на немышечно-инвазивный рак мочевого пузыря. Локализация опухоли мочевого пузыря (МП) по передней стенке в ряде случаев является труднодоступной для полноценной резекции стенки МП с подлежащим мышечным слоем. В качестве примера, иллюстрирующего лечение немышечно-инвазивного РМП труднодоступной локализации, представлен клинический случай пациента, находившегося на стационарном лечении в ЧУЗ ЦКБ «РЖД-Медицина» в 2022 г. Клиническое наблюдение. В урологическом стационаре ЧУЗ ЦКБ «РЖД-Медицина» Nd:YAG-лазерная абляция немышечно-инвазивного рака мочевого пузыря труднодоступной локализации проведена пациенту, 67 лет, с образованием по передней стенке МП. При гистологическом исследовании биоптата образования мочевого пузыря верифицирован рак мочевого пузыря. Поверхностный характер роста опухоли подтвержден по результатам магнитно-резонансной томографии, проведенной до операции. Для лечения применяли Nd:YAG-лазер с длиной волны 1 064 нм, мощностью 40 Вт и плотностью энергии 100 Дж/см2 . Лазерное излучение подавалось через световод с боковым выходом (Side Fire). После операции в МП установлен двухходовый катетер на 12 ч. Интра- и послеоперационных осложнений не было. Эндоскопический мониторинг эффективности хирургического этапа лечения проводился на базе ЧУЗ ЦКБ «РЖД-Медицина» с кратностью 3, 6 и 12 мес с момента операции, при этом признаков рецидива не обнаружено. Заключение. Анализ клинического случая позволяет сделать обоснованный вывод о достаточно высокой эффективности Nd:YAG-лазерной абляции у пациентов с немышечно-инвазивным раком мочевого пузыря с локализацией по передней стенке, что позволяет судить о безопасности использования лазерной энергии в лечении данной онкоурологической патологии.
Немышечно-инвазивный рак мочевого пузыря, труднодоступная локализация опухоли, Nd:YAG-лазерная абляция
Короткий адрес: https://sciup.org/140314360
IDR: 140314360 | УДК: 616.62-006.6-08:615.849.19 | DOI: 10.21294/1814-4861-2026-25-1-192-198
Effcacy and safety of ND:YAG laser energy in the treatment of non-muscle-invasive bladder cancer of diffcult-to-access localization: A case report
Background. Bladder cancer is the 10th most common cancer worldwide and the most common malignancy of the urinary tract. Non-muscle invasive bladder cancer accounts for approximately 80 % of cases. Tumors localized in the anterior bladder wall may be challenging to resect completely due to diffcult visual access. Here we present a case of non-muscle invasive bladder cancer localized in a diffcult-to-access area. Case report. A 67-year-old patient with a mass on the anterior wall of the bladder underwent Nd:YAG laser ablation of non-muscle-invasive bladder cancer of diffcult localization in the urological hospital of the Russian Railways-Medicine Central Clinical Hospital. The previous histological examination of the biopsy specimen of the bladder mass reveled bladder cancer. The superfcial tumor growth was confrmed by preoperative MRI fndings. The Nd:YAG laser with a wavelength of 1064 nm, a power of 40 W and an energy density of 100 J/cm2 was used. The laser beam was delivered through a side fre light guide. After surgery, a two-way catheter was inserted into the bladder for 12 hours. No intraoperative and postoperative complications were detected. Endoscopic evaluation of the effectiveness of the surgical stage was carried out at intervals of 3, 6 and 12 months from the date of surgery. Control cystoscopy revealed no cancer recurrence. Conclusion. Our clinical case demonstrated the high effcacy and safety of Nd:YAG laser ablation in the treatment of a patient with non-invasive bladder cancer located on the anterior wall of the bladder.
Текст научной статьи Эффективность и безопасность ND:YAG-лазерной энергии в лечении пациента с немышечно-инвазивным раком мочевого пузыря труднодоступной локализации
Рак мочевого пузыря (РМП) по распространенности занимает 10-е место в мире в структуре онкологической заболеваемости. На РМП приходится 3 % всех случаев злокачественных новообразований в мире, и он особенно распространен в развитых странах [1, 2]. Основным фактором риска развития РМП является курение, на которое приходится 50–65 % всех случаев. Химические профессиональные вредности и экотоксиканты также в значительной степени способствуют развитию заболевания (на них приходится примерно 20 % всех случаев) [3]. Генетическая предрасположенность является причиной ~7 % случаев РМП [4].
Злокачественные поражения мочевого пузыря (МП) представляют собой гетерогенную группу новообразований различной степени агрессивности. Клиническое течение и прогноз заболевания существенно варьируются в зависимости от множества факторов, включая стадию опухолевого процесса, морфологические характеристики и степень ее дифференциации. Особое значение имеет склонность опухоли к рецидивированию. Согласно современной классификации, все новообразования мочевого пузыря в зависимости от глубины проникновения в стенку органа дифференцируются на две фундаментальные категории. К первой группе относится немышечно-инвазивный рак мочевого пузыря (НМИРМП), характеризующийся поверхностным ростом без вовлечения мышечного слоя. Вторая категория представлена мышечно-инвазивным раком мочевого пузыря (МИРМП), при котором опухоль прорастает в мышечную ткань органа [5, 6]. Немышечно-инвазивный рак диагностируется в 75 % случаев первичного поражения мочевого пузыря. Распределение по стадиям выглядит следующим образом: 70 % приходится на стадию Ta, 20 % – на T1, а 10 % составляет карцинома in situ. При МИРМП опухолевый процесс распространяется глубже: на стадии Т2 поражается детрузор, на стадии Т3 – паравезикальная клетчатка, при Т4 вовлекаются окружающие органы [7, 8].
При наличии НМИРМП лечебная тактика предусматривает первоочередное выполнение эндоскопической операции – трансуретральной резекции стенки мочевого пузыря с опухолью (ТУРМП), ключевой задачей которой является полное иссечение визуализируемого новообразования с обязательным получением гистологического материала из прилегающих мышечных структур. Такой подход существенно повышает точность патоморфологической диагностики и улучшает показатели онкологического лечения. Качество диагностики напрямую зависит от получения полноценного биоптата с включением элементов мышечного слоя [9].
Независимо от принадлежности пациента к определенной прогностической группе обязательным этапом послеоперационного ведения является срочное проведение однократной интравезикаль-ной химиоинстилляции. Данная процедура должна быть реализована не позднее 6 ч с момента завершения ТУРМП.
Развитие медицинских технологий и стремление минимизировать осложнения привели к внедрению лазерных методов в терапию НМИРМП. Лазерное воздействие демонстрирует существенные преимущества по сравнению с электрокоагуляцией: снижает частоту нежелательных реакций запирательного нерва, уменьшает риск интраоперационных осложнений и обеспечивает получение более качественного материала для патоморфологического анализа [10]. В отечественном исследовании описано использование неодимового лазера (Nd:YAG-лазер) в абляции ложа опухоли после классической трансуретральной резекции, продемонстрировавшее хорошие результаты относительно количества рецидивов и осложнений [11].
В исследовании О.В. Теодоровича и соавт. [12] при сравнении классической ТУРМП и ТУРМП с последующей Nd:YAG-лазерной абляцией ложа опухоли проанализированы данные ряда урологических стационаров г. Москвы. При этом подтверждена высокая эффективность комбинированного лечения локализованного РМП. Оптималь- ная схема включает трансуретральную резекцию с последующей Nd:YAG-лазерной абляцией опухолевого ложа. Ключевым преимуществом метода является контролируемое термическое воздействие, характеризующееся ограниченным глубиной необратимых повреждений тканей в зоне воздействия. Применение Nd:YAG-лазерной абляции ложа опухоли сопровождается уменьшением количества ранних послеоперационных осложнений, а также меньшей частотой рецидивов по сравнению с классической ТУРМП.
Однако локализация РПМ по передней стенке органа в ряде случаев является труднодоступной для полноценной резекции мочевого пузыря с подлежащим мышечным слоем ввиду высокого риска перфорации. Дефицит научных данных по этой проблематике определяет высокую актуальность и перспективность дальнейших исследований в этом направлении.
Клиническое наблюдение
Пациент, 67 лет, в марте 2022 г. находился на стационарном лечении на клинической базе кафедры эндоскопической урологии ФГБОУ ДПО РМАНПО МЗ РФ в условиях урологического стационара ЧУЗ «ЦКБ «РЖД-Медицина»». Из анамнеза – пациент курит в течение последних 35 лет в среднем по 15 сигарет в день (индекс курильщика – 26,25), пенсионер, ранее работа не была связана с химическими профессиональными вредностями. В течение последнего месяца пациента беспокоило изменение цвета мочи при микции.
На амбулаторном этапе по данным МРТ органов малого таза с внутривенным контрастированием выявлено объемное образование передней стенки мочевого пузыря, размерами 1,5×1,5см, с отсутствием визуальных признаков инвазии детрузора (рис. 1). При диагностической цистоскопии визуализирована ворсинчатая опухоль на широком основании по передней стенке мочевого пузыря, размерами ~1,5 см, которая контактно
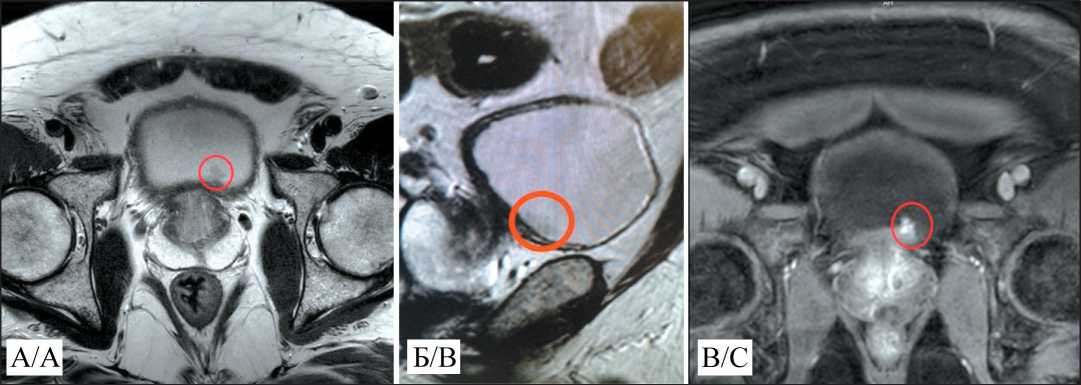
Рис. 1. МРТ органов малого таза с контрастированием:
А – аксиальный срез, режим T1, опухоль выделена кружком; Б – сагиттальный срез, режим Т1, опухоль выделена кружком;
В – аксиальный срез, режим Т2, опухоль выделена кружком. Примечание: рисунок выполнен авторами
Fig. 1. Pelvic MRI with contrast: A – axial section, T1 mode, the tumor is highlighted by a circle; B – sagittal section, T1 mode, the tumor is highlighted by a circle; C – axial section, T2 mode, the tumor is highlighted by a circle. Note: created by the authors
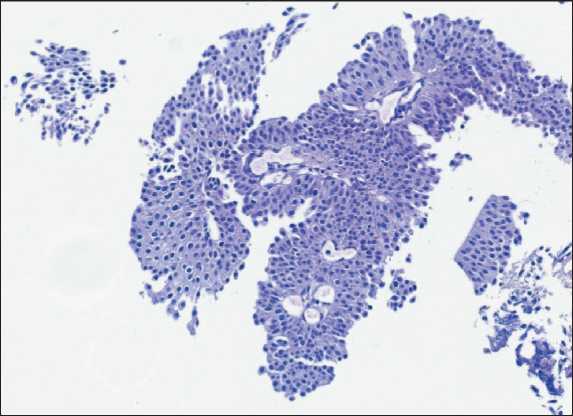
Рис. 2. Микрофото. Опухоль папиллярного строения с увеличением количества слоев, ядерной гиперхромией и клеточным полиморфизмом. Неинвазивная папиллярная уротелиальная карцинома Low Grade. Окраска гематоксилином и эозином, ×20.
Примечание: рисунок выполнен авторами
Fig. 2. Microphoto. Papillary tumor with increased number of layers, nuclear hyperchromasia, and cellular pleomorphism. Noninvasive low-grade papillary urothelial carcinoma. Hematoxylin and eosin staining, ×20. Note: created by the authors не кровоточит. Щипковая биопсия образования и прилежащей стенки мочевого пузыря. При гистологическом исследовании полученных био-птатов – неинвазивная уротелиальная карцинома с низкой степенью клеточной анаплазии, low grade (рис. 2). При дообследовании метастатического поражения других органов не выявлено. Пациент направлен для оперативного лечения в ЧУЗ «ЦКБ «РЖД-Медицина»».
С учетом труднодоступной локализации опухоли и риска интраоперационной перфорации мочевого пузыря при классической ТУРМП принято решение об оперативном пособии в объеме трансуретральной Nd: YAG-лазерной абляции стенки мочевого пузыря с опухолью.
Хирургическое вмешательство выполнено в литотомическом положении под спинальной анестезией. Диагностическая уретроцистоскопия на начальном этапе позволила детально оценить состояние уретры, шейки и слизистой мочевого пузыря, определить локализацию устьев мочеточников и размеры опухоли. Последующий этап операции заключался в Nd:YAG-лазерной абляции опухолевого очага на передней стенке МП. Воздействие осуществлялось с захватом окружающей здоровой слизистой в радиусе 1 см (рис. 3). Использовался Nd: YAG-лазер с длиной волны 1 064 нм. Параметры лазерного воздействия: мощность излучения – 40 Вт, плотность энергии на поверхности обрабатываемой ткани достигала 100 Дж/см2. Использовался световод со специальным боковым выходом излучения (Side Fire). Заключительный этап – гемостаз с применением лазерной энергии. Продолжительность операции – 22 мин. После вмешательства нижние мочевые пути дренированы двухходовым уретральным катетером в течение 12 ч. В течение часа после операции выполнена внутрипузырная инстилляция Доксорубицина 50 мг с экспозицией 1 ч.
Ранний послеоперационный период протекал без особенностей на фоне комплексной антибактериальной и симптоматической терапии. На 1-е сут после оперативного вмешательства выполнен УЗ-контроль брюшной полости и малого таза на наличие свободной жидкости, данных за экстравазацию и нарушение целостности стенки мочевого пузыря не получено. Осложнений в раннем послеоперационном периоде не отмечено. Выписка из стационара в удовлетворительном состоянии на 2-е сут после операции.
Через 2 мес после оперативного лечения амбулаторно выполнена МРТ органов малого таза с внутривенным контрастированием, данных за
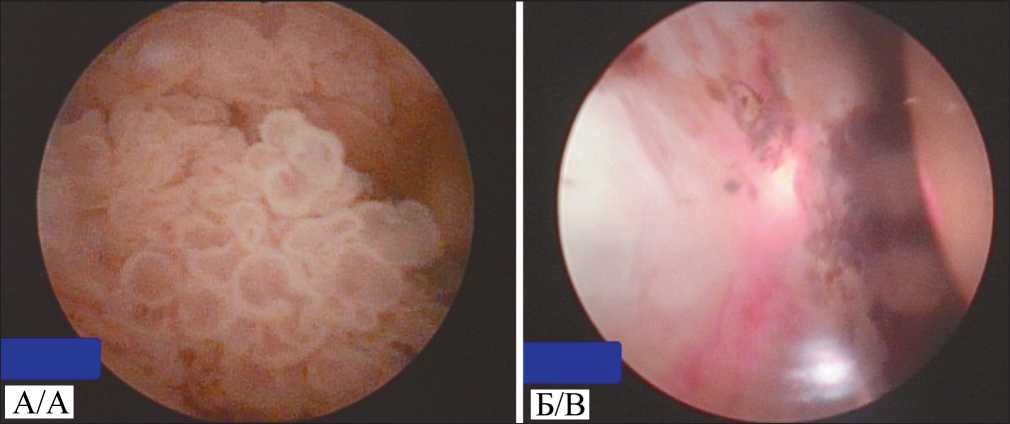
Рис. 3. Этапы оперативного вмешательства:
А – этап визуализации опухоли передней стенки мочевого пузыря; Б – этап Nd:YAG-лазерной абляции объемного образования передней стенки мочевого пузыря. Примечание: рисунок выполнен авторами
Fig. 3. Surgery phase: A –visualization of the tumor in the anterior bladder wall; B – Nd:YAG laser ablation of the lesion in the anterior bladder wall. Note: created by the authors
рецидив в зоне абляции не получено. При эндоскопической динамической оценке эффективности лечения на базе ЧУЗ ЦКБ «РЖД-Медицина» с кратностью 3, 6 и 12 мес с момента операции признаков рецидива опухоли не обнаружено. В течение всего периода наблюдения макрогематурия не рецидивировала.
Обсуждение
В настоящее время наблюдается рост заболеваемости РМП среди трудоспособного населения, что определяет высокую социально-экономическую значимость проблемы. Совершенствование методов хирургического лечения становится приоритетным направлением, поскольку это позволяет снизить частоту рецидивов и значительно улучшить качество жизни пациентов. Внедрение лазерных технологий существенно расширило возможности онкохирургии и открыло новые перспективы в лечении РМП.
В процессе поиска оптимальных методов лечения немышечно-инвазивного РМП сложной локализации проведен анализ медицинской документации урологического отделения ЧУЗ «ЦКБ «РЖД-медицина». Механизм действия Nd:YAG-лазерной абляции заключается в строго контролируемом термическом повреждения тканей. При этом достигается необходимая глубина поражения, обеспечивающая полное разрушение опухолевых клеток как в крае, так в дне раны, что гарантирует радикальность хирургического вмешательства, существенно снижает вероятность развития рецидивов и способствует достижению благоприятных результатов лечения.


