Эффективность лапароскопической продольной резекции желудка у лиц с нормальной массой тела, страдающих нервной булимией
Автор: Яшков Ю.И., Луцевич О.Э., Бекузаров Д.К., Малыхина А.И.
Журнал: Московский хирургический журнал @mossj
Рубрика: Бариатрическая хирургия
Статья в выпуске: 4 (86), 2023 года.
Бесплатный доступ
Введение. Нервная булимия (НБ) - одна из разновидностей расстройств пищевого поведения, характеризующаяся компульсивным употреблением больших количеств пищи. При этом с целью недопущения развития ожирения пациенты прибегают к т.н. “очистительным мерам”, чаще всего в виде искусственно вызываемых рвот, что негативно влияет как на состояние здоровья, так и на качество жизни. Консервативные методы лечения при НБ, как правило, дают непродолжительный эффект, в связи с чем изучается возможность применения хирургических методов, эффективных при лечении ожирения.Материал и методы. Представлены результаты лапароскопической продольной резекции желудка (ЛПРЖ) у 10 пациенток в возрасте от 22 лет до 41 года, страдавших НБ при ИМТ менее 25 кг/м2 на момент операции. Основными целями операции было прекращение очистительного поведения, а также удержание массы тела (МТ) на приемлемых показателях.Результаты. У всех оперированных удалось добиться прекращения булимических атак сразу после операции. Не было отмечено снижения МТ ниже допустимых нормальных значений. Нормализация пищевого поведения не сопровождалась развитием ожирения и положительно сказывалась на эмоциональном состоянии и качестве жизни пациентов. Послеоперационных осложнений и летальных исходов не было. Рецидив очистительного поведения спустя 9 месяцев после ЛПРЖ отмечен у одной из 10 оперированных.Выводы. ЛПРЖ, благодаря вносимым изменениям анатомии желудка, создает условия для прекращения очистительного поведения у лиц, страдающих НБ с нормальной МТ на момент операции. НБ следует рассматривать как латентную форму ожирения, а метаболическую хирургию - как эффективный способ предупреждения развития ожирения у лиц, страдающих НБ. Хирургия расстройств пищевого поведения, в частности НБ у пациентов без ожирения, обозначает новый раздел метаболической хирургии. При отсутствии других психических расстройств НБ не следует рассматривать в контексте противопоказаний к ЛПРЖ.
Метаболическая хирургия, расстройства пищевого поведения, нервная булимия, продольная резекция желудка
Короткий адрес: https://sciup.org/142239956
IDR: 142239956 | УДК: 616-089.844 | DOI: 10.17238/2072-3180-2023-4-59-65
Effectiveness of laparoscopic longitudinal resection of the stomach in persons with normal body weight suffering from bulimia nervosa
Introduction. Bulimia Nervosa - (BN) is a kind of eating disorders which is characterized by systematic compulsive overeating. In order to prevent development of obesity patients with BN use “purging” steps mostly by mean of self-caused vomiting. 'Purging' behavior has negative impact on both health status and quality of life. Since conservative treatment of BN is usually low-effective the efficacy of metabolic surgery is being studied by us since 2006.Material and methods. Results of Laparoscopic Sleeve Gastrectomy (LSG) in 10 normally -weighted patients with BN (BMI was less than 25 kg/m2 to the moment of operation) aged 22-41 years are presented. The main purposes of LSG were cessation of “purging” behavior together with maintaining of weight within normal levels.Results. All patients were achieved complete cessations of purging behavior just immediately after operation. Weight loss did not exceed low-normal levels. Normalization of eating behavior did not accompany with development of obesity. Positive emotional changes together with improvement of quality of life were observed. There were nor postoperative complications no deaths. To the 9-month of follow-up period only one of ten patients has returned to a purging behavior.Conclusions. LSG due to new-created anatomical changes of the stomach brings opportunities for cessation of “purging” behavior in normally-weighted patients with BN. BN can be considered as a latent form of obesity and metabolic surgery- as an effective method of prevention of its development. Surgery of eating disorders can be considered as a new chapter of metabolic surgery when it is used in the non-obese patients with NB. In the absence of other psychiatric disorders NB should not be considered as a contraindication to LSG.
Текст научной статьи Эффективность лапароскопической продольной резекции желудка у лиц с нормальной массой тела, страдающих нервной булимией
Нервная булимия (НБ) была описана в 1979 г. D.F. Russel как одна из разновидностей нарушений пищевого поведения у больных, опасающихся развития ожирения при употреблении огромных количеств пищи [1, 2]
НБ наблюдается у 1–3 % [3], а по отдельным данным – до 5–8 % [4, 5] населения, в-основном у молодых женщин, заботящихся о своем внешнем виде и в целях недопущения развития ожирения прибегающих к т.н. “очистительным мерам”, чаще всего в виде искусственно вызываемых рвот. Это негативно влияет как на состояние здоровья, качество жизни, так и на социальную адаптацию пациентов. В качестве других «очистительных» мер для нивелирования последствий переедания могут быть использованы слабительные средства, диуретики, очистительные клизмы, строгие диеты, голодание либо интенсивные физические упражнения.
НБ традиционно рассматривается как психическое расстройство, по современной номенклатуре МКБ-10, относящееся к классу «расстройств приема пищи» (F50.2). Вместе с тем, по аналогии с морбидным ожирением, этиопатогенетические механизмы нарушения регуляции голода и насыщения при НБ остаются не до конца изученными.
Консервативные методы лечения НБ, как правило, дают непродолжительный эффект, в связи с чем, начиная с 2006 г, нами изучаются возможности применения хирургических методов, доказавших свою эффективность при лечении ожирения. Кроме того, прекращение очистительного поведения у больных НБ, как результат консервативного лечения, может означать не более, чем начало развития алиментарного ожирения. Поэтому многие пациенты, страдающие НБ, отмечали наличие в анамнезе ожирения той или иной степени. В 2006 г. [ 6 ], а затем в 2010 г. [7], нашей группой впервые были опубликованы работы, где НБ рассматривалась как латентная форма ожирения, и была показана эффективность операции билиопанкреатического шунтирования при лечении булимических расстройств у пациентов, в-основном к моменту операции страдавших ожирением той или иной степени. Вместе с тем, многим пациентам, страдающим булимическими расстройствами, благодаря очистительным мерам удается поддерживать нормальную МТ. С другой стороны, бариатрические операции с шунтирующим компонентом могут приводить к нежелательным побочным эффектам и отдаленным метаболическим осложнениям, в связи с чем у пациентов, способных поддерживать МТ на нормальном уровне, мы сочли возможным применение более щадящей операции- лапароскопической продольной резекции желудка (ЛПРЖ).
Нам не встретились в доступной литературе сведения о проведении бариатрических операций у лиц, страдавших НБ, с нормальной МТ на момент операции, первоочередной целью которых была нормализация пищевого поведения.
Материал и методы. Изучены результаты лечения 10 пациентов (все женщины) с ИМТ на момент операции равным 19,9– 24,6 кг/м2, страдавших НБ в соответствии с критериями D. Russel (1979 г.) и перенесших ЛПРЖ в АО «ЦЭЛТ» в период с декабря 2011 по апрель 2023 гг. Основными целями операции было прекращение очистительного поведения, а также удержание массы тела (МТ) в пределах нормальных показателей. Пациентки были в возрасте от 22 лет до 41 года с длительностью анамнеза очистительного поведения от 1 до 12 лет. В прошлом они страдали ожирением (ИМТ свыше 30 кг/м2), им удалось снизить МТ с применением консервативных методов лечения, но контролировать МТ удавалось только с помощью очистительных мер, преимущественно в виде искусственно вызываемых рвот.
Данные об оперированных пациентках с нервной булимией представлены в таблице 1. Ни у кого из пациенток не было избыточной МТ непосредственно к моменту операции, т. е. их ИМТ не превышал 25 кг/м2. Пациенты с НБ, чей ИМТ на момент операции составлял от 25 до 30 кг/м2 и более, в данный анализ включены не были.
Таблица 1
Сведения о пациентах, перенесших ЛПРЖ в связи с нервной булимией и о результатах операции
Data about patients with BN undergoing Sleeve Gastrectomy (SG) and results of their operations
Table1
|
№ пац. |
Инициалы, возраст Initials, age |
Индекс массы тела (кг/ м 2 ) BMI (kg/m2) |
Масса тела, (кг) Body mass, (kg) |
Форма очистительного поведения (указана частота рвот) Purging behavior (frequency of vomiting) |
Дата ЛПРЖ Data of SG |
Срок п/о наблюдения, (мес) FU-period |
||||
|
Непосредственно до операции Preop. |
После операции Postop. |
Максимальная МТ/ИМТ в анамнезе Max Body mass/ BMI in the past |
Непосредственно до операции Preop. |
После операции Postop. |
До операции Preop. |
После операции Postop. |
||||
|
1 |
А., 28 |
19,9 |
19,5 |
86 / 32,3 |
53 |
52 |
Рвота 3 р/день Vomiting 3/day |
Нет No |
13.12.2011 |
92 |
|
2 |
В., 32 |
22,1 |
20,2 |
105 / 40,1 |
58 |
53 |
Фуросемид ежедневно Furosemid daily |
Нет No |
13.11.2013 |
6 |
|
3 |
Б., 25 |
20,1 |
19,0 |
94 / 37,2 |
51 |
48 |
Рвота 2 р/день Vomiting 2/day |
Нет No |
10.12.2018 |
48 |
|
4 |
Т., 34 |
24,2 |
19,0 |
102 / 35,3 |
70 |
55 |
Физические нагрузки Exhaustive physical loads |
Нет No |
14.09.2021 |
24 |
|
5 |
Д.,29 |
23,7 |
21,0 |
92 / 35,1 |
62 |
55 |
Рвота 2-5 р/д Vomiting 2-5/ day |
Рецидив через 9 мес, рвота 1–2 р/д Recidivism after 9 mo (2/d) |
29.06.2022 |
15 |
|
6 |
П., 36 |
24,6 |
20,3 |
92 / 35,9 |
63 |
52 |
Рвота через день Vomiting every second day |
Нет No |
06.07.2022 |
12 |
|
7 |
Ч., 25 |
21,2 |
17,4 |
115 / 36,3 |
67 |
55 |
Рвота 2 р/день Vomiting 2/day |
Нет No |
27.09.2022 |
8 |
|
8 |
А., 22 |
22,0 |
- |
100 / 35,0 |
63 |
- |
Рвота 1 р/день Vomiting 1/day |
Нет No |
26.01.2023 |
- |
|
9 |
К., 41 |
21,8 |
18,6 |
99 / 32,1 |
69 |
59 |
Рвота 2 р/день Vomiting 2/day |
Нет No |
28.03.2023 |
6 |
|
10 |
К., 32 |
20,0 |
18,4 |
105 / 35,1 |
60 |
56 |
Рвота 1 р/день Vomiting 1/day |
Нет No |
17.04.2023 |
3 |
Все пациентки до операции проходили индивидуальные либо групповые курсы психотерапии, в том числе – в клинике неврозов, лечились с применением антидепрессантов, при этом отмеченный эффект от лечения был непродолжительным, и после завершения курса и возвращения к привычному образу жизни пациентки возвращались и к “очистительному “ поведению. Прекращение очистительных мер обычно сопровождалось рикошетным набором избыточной МТ. На дооперационном этапе, с согласия пациенток, проводилась консультация психиатра, либо предоставлялся документ о прохождения лечения в специализированном медицинском учреждении.
При постановке показаний к хирургическому вмешательству, с учетом действующих НКР [8], принимался во внимание факт наличия в анамнезе ожирения (ИМТ свыше 30 кг/м2, у лиц азиатского происхождения – свыше 27,5 кг/м2), а также наличие ассоциированных с ожирением заболеваний либо социально-психологических факторов, зависевших от избыточной МТ. Помимо прохождения стандартных общеклинических дооперационных исследований, придавали важность беседам с членами семей пациентов. Пациентам с НБ, готовившимся к операции, предоставляли возможность контакта с пациентами с НБ, которые уже перенесли операцию ранее.
Лапароскопическая продольная резекция желудка (ЛПРЖ) (рис. 1) выполнялась одной бригадой хирургов (ОЭЛ, ЮИЯ), под эндотрахеальным наркозом по стандартной технологии, применяемой в АО «ЦЭЛТ» с 2003 г. Методика предусматривала полную мобилизацию желудка по большой кривизне; поэтапное продольное пересечение желудка с помощью эндохирургических степлеров на зонде 36–42F c формированием таким образом равномерно узкого желудочного «рукава»; перитонизацию линии степлерного шва на всем ее протяжении с помощью серозно-мышечных швов на зонде 32F; дренирование брюшной полости. Наличие у пациенток к моменту операции нормальной МТ на методику операции и объем оставляемого желудочного «рукава» не влияло. В результате операции объем желудочного «рукава» не превышал 100–120 мл, что исключало возможность переедания и необходимость искусственного вызывания рвоты.
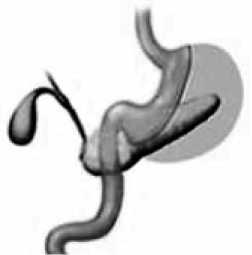
Рис. 1. Схема операции продольной резекции желудка
Fig.1. Scheme of Sleeve Gastrectomy
В послеоперационном периоде проводился мониторинг МТ с учетом возможного снижения МТ ниже нормальных значений на первом этапе. Особое внимание при оценке результатов операции уделяли изменениям «очистительного» пищевого поведения и субьективной оценке пациентами изменений качества жизни. Специальные шкалы при этом не использовались. Сроки наблюдения за оперированными пациентками составили от 3 месяцев до 7,5 лет
Результаты
В таблице 1 представлена динамика МТ, а также характер изменений очистительного поведения у оперированных пациенток.
У всех оперированных удалось добиться полного прекращения очистительных мер буквально сразу после операции. Ни у кого из оперированных ИМТ не снизился ниже допустимых нормальных значений, хотя в первые месяцы пациентки теряли по нескольку кг с последующим частичным возвратом к до-операционному уровню. Нормализация пищевого поведения сопровождалась позитивными изменениями качества жизни: увеличением физической и социальной активности, позитивными изменениями в эмоциональной сфере, появлением дополнительных социальных возможностей. Три пациентки сообщили о нормальном течении беременности и родов после операции.
Послеоперационных осложнений и летальных исходов в этой группе больных не наблюдали.
В отдаленные сроки к 9-му месяцу после операции рецидив очистительного поведения (искусственного вызывания рвот) отмечен у одной пациентки из 10 оперированных. Данных о развитии ожирения у оперированных пациенток с НБ, перенесших ЛПРЖ, не получено.
Обсуждение
Усовершенствование малоинвазивных лапароскопических методик выполнения бариатрических/метаболических операций, получение многочисленных доказательств их эффективности у пациентов с ИМТ менее 35 кг/м2, достижение достаточного уровня их безопасности, способствовало дальнейшей либерализации показаний к проведению операций метаболической направленности.
Первоначально наличие НБ, наряду с нервной анорексией (НА) рассматривалось в контексте противопоказаний к бариатрической хирургии.
Получив положительные результаты лечения больных, страдавших НБ на первом этапе нашей работы с применением вариантов билиопанкреатического шунтирования (БПШ) [6], мы начали изучать возможности применения бариатрических операций, в частности ПРЖ, у пациентов с меньшими, нежели общепринятые, показателями ИМТ. У нескольких оперирован- ных в дальнейшем пациентов с исходным ИМТ 25–30 кг/м2 при максимальном сроке наблюдения до 15 лет мы подтвердили возможность долгосрочного купирования булимических расстройств в виде очистительного поведения, а также подтвердили возможность удержания МТ на приемлемых показателях в течение многих лет. С учетом полученного положительного опыта мы посчитали возможным выполнение ЛПРЖ у мотивированных пациентов, страдавших НБ при нормальных показателях МТ на момент операции, но имевших ту или иную степень ожирения в анамнезе. В этом смысле постановка показаний к хирургическому лечению не противоречит существующим НКР [8] и международным нормативным актам, в том числе специального постановления ASMBS и IFSO о допустимости выполнения бариатрических операций у лиц с ИМТ свыше 30 кг/м2 снизивших МТ в результате консервативного лечения, но начавших восстановление избыточной МТ. а у лиц азиатского происхождения – при ИМТ свыше 27,5 кг/м2 [9]. Начиная с European Guidelines 2013 г. [10], НБ была исключена из перечня противопоказаний к бариатрическим операциям.
В отличие, например, от установки внутрижелудочных баллонов и бандажирования желудка, анатомические изменения, создаваемые в результате ПРЖ, практически исключают необходимость и возможность «очистительного» поведения в виде искусственного вызывания рвоты. Наш предшествующий опыт выполнения БПШ при булимических расстройствах, наряду с положительными эффектами, показал возможность развития в отдаленном периоде диарейного синдрома и нежелательных метаболических нарушений, в связи с чем у пациентов с нормальными росто-весовыми показателями шунтирование кишки в последующем не применялось, а объем операции у пациентов с ИМТ менее 35 кг/м2 ограничивался ЛПРЖ. ЛПРЖ, наряду с уменьшением объема желудка, способствующего быстрому развитию насыщения во время еды, оказывает эффект подавления чувства голода во многом за счет удаления грелин-продуцирующей фундальной части желудка. Вероятно, что ускоренный транзит пищи в тонкую кишку через редуцированный желудочный «рукав» также может способствовать раннему насыщению во время приема пищи.
ЛПРЖ в настоящее время является наиболее распространенной операцией для лечения ожирения, причем, как показал наш опыт, у пациентов с ИМТ менее 35 кг/м2, при сравнительной технической простоте выполнения частота осложнений была минимальной – 1,5 % [11]. По данным Российского бариатрического регистра Bareoreg, пациенты с ИМТ менее 35 кг/м2 составляют 12 % в структуре бариатрических операций, выполняемых в РФ [12], что сопоставимо с процентом аналогичной категории пациентов, внесенных нами в IBAR (International Bariatric Registry). В описанной группе ИМТ на момент операции не превышал нормальных значений, и в этом смысле она является достаточно уникальной.
Отсутствие послеоперационных осложнений в рассматриваемой группе указывает на вполне приемлемый риск хирур- гического лечения при условии выполнения ЛПРЖ опытной бригадой хирургов.
Очистительное поведение с целью недопущения развития ожирения, является основным манифестирующим признаком нервной булимии — заболевания, относящемся по МКБ-10 к классу «расстройств приема пищи» (F50.2). Данные, представленные в статье, показывают возможность эффективного воздействия при НБ, т. е. избавление на продолжительный срок от очистительного поведения, что сопровождается улучшением качества жизни, положительными изменениями в эмоциональной сфере, обретением новых социальных возможностей.
Пациенты с НБ, в отличие от традиционного контингента бариатрических пациентов, не допускают для себя идеи развития и прогрессирования ожирения, прибегая к очистительным мерам. В этом контексте, НБ можно рассматривать как «латентное» ожирение c аналогичными механизмами развития нарушений регуляции голода и насыщения, присущих пациентам, страдающим ожирением, в том числе морбидным.
В наших наблюдениях ЛПРЖ было бы не совсем правильно называть бариатрической операцией, поскольку ее целью являлось не снижение МТ, а прекращение очистительного поведения путем внесения изменений в анатомию ЖКТ, исключающих необходимость и возможность проведения очистительных мер. Таким образом, расстройства пищевого поведения, а именно – нервная булимия может стать наряду с ожирением, сахарным диабетом 2 типа, нарушениями липидного обмена, неалкогольной жировой болезнью печени еще одной областью применения метаболической хирургии.
Одним из опасений при применении ЛПРЖ у пациентов, не страдающих ожирением, является снижение МТ до запредельно низкого уровня, т. е. по аналогии с развитием нервной анорексии (НА). И, хотя, НА в ряде случаев может сочетаться с НБ, наши наблюдения не выявили случаев снижения ИМТ до уровня ниже нормы пределов (18 кг/м2), а также не было отмечено проявлений НА, требующей участия специалиста – психиатра. В то же время надо иметь в виду, что снижение МТ после ЛПРЖ в той или иной степени все же неизбежно имеет место, в связи с чем следует с осторожностью применять операцию у лиц, чей ИМТ близок к нижней границе нормы. В этом случае может быть обоснована рекомендация набрать вес «про запас» перед операцией.
Наряду с возможностью чрезмерного снижения веса после операции, первоначально вызывала озабоченность вероятность несоблюдения пациентами ограничений, связанных с приемом жидкости и пищи в первые 2–3 недели, когда существует вероятность разрыва степлерного шва. При надлежащем инструктаже пациентов таких случаев удалось избежать.
Учитывая отсутствии общепринятых показаний к лечению булимических расстройств у пациентов, не страдающих ожирением, даже несмотря на относительную техническую простоту выполнения операции, мы все же полагаем, что опе- рации у таких пациентов должны выполнять наиболее опытные бариатрические хирурги.
Выводы
ЛПРЖ, благодаря вносимым изменениям анатомии желудка, создает условия для прекращения очистительного поведения у лиц, страдающих НБ с нормальной МТ на момент операции. НБ следует рассматривать как латентную форму ожирения, а метаболическую хирургию как эффективный способ предупреждения развития ожирения у лиц, страдающих НБ. Хирургия расстройств пищевого поведения, в частности НБ у больных без ожирения, обозначает новый раздел метаболической хирургии. При отсутствии других психических расстройств НБ не следует рассматривать в контексте противопоказаний к ЛПРЖ.
Список литературы Эффективность лапароскопической продольной резекции желудка у лиц с нормальной массой тела, страдающих нервной булимией
- Russel D.F., Bulimia nervosa as ominous variant of anorexia nervosa. Psychol Med., 1979, № 9, рр. 429-448.
- Goldbloom D.S., Garfinkel P.E. Other eating disorders - Anorexia nervosa and Bulimia nervosa. In: Deitel M.: Surgery for the morbidly obese patient. FD-communications Inc., Toronto, Canada, 1998, December, рр. 49-53.
- Крылов В.И. Нервная булимия: клиника, диагностика, систематика. Обозрение психиатрии и мед психологии им. В.М. Бехтерева, 1992. № 3. С. 27-35.
- Циркин С.Ю., Гладышев О.А., Бабин А.Г. Нервная булимия: критерии и типология. Соц. и клинич. психиатрия, 2000. № 10. С. 68-72.
- Sykes D.K., Leucer B., Melia M et al. A demographic analyses of 252 patients with anorexia nervosa and bulimia nervosa. Int J Eat Dis, 1988, № 13, рр. 117-122.
- Yashkov Y., Bekuzarov D. Effectiveness of biliopancreatic diversion in patients with bulimia nervosa. Obes Surg, 2006, № 16 (11), рр. 1433-1440.
- Яшков Ю.И., Бекузаров Д.К., Никольский А.В. Эффективность операции билиопанкреатического шунтирования при нервной булимии. Ожирение и метаболизм, 2008. № 2, стр. 27-31.
- Дедов И.И., Мельниченко Г.А., Шестакова М.В. и др. Национальные клинические рекомендации по лечению морбидного ожирения у взрослых. 3-ий пересмотр (Лечение морбидного ожирения у взрослых). Ожирение и метаболизм, 2018. № 15(1). С. 53-70.
- Eisenberg D., Shikora S., Aarts E. et al. 2022 American Society of metabolic and bariatric surgery IASMBS (and International Federation for the surgery of obesity and metabolic disorders (IFSO): indications for metabolic and bariatric surgery. Obes Surg., 2023, Jan; № 33(1), рр. 15-16.
- Fried M. , Yumuk V., Oppert J.M. , Scopinaro N., Torres A. , Weiner R. , Yashkov Y. , Fruhbeck G. . Interdisciplinary European Guidelines on Metabolic and Bariatric (Междисциплинарные Европейские рекомендации по метаболической и бариатрической хирургии). Surgery Obes Facts, 2013, № 6, рр. 449-468.
- Цепковский А.С., Яшков Ю.И., Евдошенко В.В., Бордан Н.С. Ожирение первой степени - фокус на хирургию. Московский хирургический журнал, 2022. № 1. С. 9-20.
- Bareoreg. Российский бариатрический реестр. Первый отчет 2013-2023 гг. 2023. С. 7. https://bareoreg.ru


