Эффективность методов остеосинтеза грудины после аорто-коронарного шунтирования у больных ишемической болезнью сердца на фоне ожирения
Автор: Дюжиков А.А., Карташов А.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (30), 2013 года.
Бесплатный доступ
В статье описаны пути снижения осложнений, связанных с заживлением операционной раны, посредством проведения остеосинтеза грудины полиамидной монофиламентной нитью у больных ишемической болезнью сердца и ожирением после аортокоронарного шунтирования. В работе было доказано, что проведение остеосинтеза грудины капроном, по сравнению с традиционным способом с помощью проволоки, сопровождается снижением числа инфекций после срединной стернотомии и случаев нестабильности грудины, ограничением воспалительных реакций с развитием лейкоцитоза, сокращением сроков госпитализации больных, снижением объема антибиотикотерапии и выраженности боли в грудине в отдаленный послеоперационный период.
Остеосинтез грудины, аортокоронарное шунтирование, послеоперационные осложнения
Короткий адрес: https://sciup.org/142211079
IDR: 142211079 | УДК: 616.127-005.8-08
Текст научной статьи Эффективность методов остеосинтеза грудины после аорто-коронарного шунтирования у больных ишемической болезнью сердца на фоне ожирения
Операция аортокоронарного шунтирования является одной из самых частых среди кардиохирургических вмешательств. Наиболее удобным и распространенным доступом при выполнении аортокоронарного шунтирования является срединная стернотомия, предоставляющая для кардиохирурга наибольшую свободу действий[1]. Тем не менее, в ходе операции производится травматическое повреждение грудной клетки, перикарда и сосудов, нарушение кар-касности грудной клетки, выделение внутренней грудной артерии, что усложняет процессы заживления и ухудшает качество жизни пациентов. По данным отечественных авторов, осложнения срединной стернотомии у больных ИБС после АКШ развиваются в 0,5–5,9% наблюдений [3]. По результатам исследования зарубежных авторов, такие послеоперационные осложнения срединной стернотомии, как несостоятельность шва грудины, острый медиастинит и остеомиелит грудины и ребер составляют 0,4–6,0 % [5, 11, 12]. При этом развитие послеоперационного медиастинита сопровождается летальностью пациентов 14–47% [2, 6].
Для остеосинтеза грудины после срединной стернотомии используют различные методики и материалы. Наиболее распространен шов грудины стальной проволокой [11]. Однако не существует единого стандарта в вопросе выбора методики остеосинтеза грудины. Указания в литературе на альтернативные способы соединения грудной кости носят рекомендательный характер, несмотря на то, что опыт применения новых соединений указывает на удовлетворительные результаты [9]. Многие современные способы стабилизации грудины эффективны, но достаточно дорогостоящи, поэтому мы рассматриваем использование 2-х наиболее удобных и распространенных способов: использование металлической проволоки и полиамидной монофиламентной нити.
В настоящее время выявлены закономерности и факторы риска развития послеоперационной инфекции грудины и ее расхождения у больных ИБС после АКШ [7, 8, 10]. Однако необходимы дополнительные исследования по обоснованию сравнительной эффективности различных методов закрытия срединной стернотомии и стратегии профилактики осложнений после операций на открытом сердце при коморбидной патологии пациентов. Поиск новых высокотехнологичных материалов при остеосинтезе грудины у больных ИБС на фоне ожирения и нарушений углеводного обмена после срединной стернотоми и при выполнении аортокоронарного шунтирования позволит повысить качество лечения больных с сердечно-сосудистыми заболеваниями, предупредить развитие опасных осложнений, что подчеркивает актуальность исследования.
Целью исследования – разработать пути снижения осложнений, связанных с заживлением операционной раны, посредством проведения остеосинтеза грудины полиамидной монофиламентной нитью у больных ИБС и ожирением после АКШ.
Материалы и методы исследования
У 85 больных ИБС и ожирением операции шунтирования коронарных артерий выполняли в условиях искусственного кровообращения, использования фармакохолодовой кардиоплегии раствором кустадиола. Общее время искусственного кровообращения составило в среднем 121,5±14,3 мин. Продолжительность пережатия аорты была в среднем 68,3± ±10,8 мин. ИВЛ была прекращена через 20,1±4,8 часа после окончания операции. Время пребывания в отделении реанимации составило 38,7±9,5 часа. Результаты операций в раннем послеоперационном периоде учитывали с момента доставки пациента в отделение реанимации и интенсивной терапии и до момента выписки пациента из стационара. Среднее количество шунтов было 2,3±0,4.
У 35 больных ИБС и ожирением после АКШ остеосинтез грудины проводили полиамидной монофиламентной нитью «Мединж» №8. Эти пациенты составили группу с альтернативным остеосинтезом грудины. У 50 больных остеосинтез проводили традиционно: при стабилизации грудины использовали стальную проволоку.
Для оценки эффективности различных подходов при выполнении остеосинтеза грудины в двух подгруппах в ранний послеоперационный период изучали выраженность воспалительных раневых изменений; нестабильности грудины, определяли количество повторных операций, связанных с прорезыванием швов и развитием нестабильности грудины. Кроме того, определяли сроки пребывания пациентов в стационаре после операции, объем и характер антибиотико-терапии. На госпитальном этапе наблюдения в исследуемых подгруппах больных с разным типом остеосинтеза грудины анализировали встречаемость осложнений, зависимость их от количества свободной жидкости в средостении, степени ожирения (по сопряженности с индексом массы тела).
У больных клинических групп изучали влияние различных факторов риска на развитие послеоперационных осложнений. Для оценки степени ожирения рассчитывали индекс массы тела (ИМТ). Уровень гликозилированного гемоглобина в крови определяли методом ионно-обменной хроматографии на микроколонках фирмы «Boehringer Mancheim» (Австрия). Расчет индекса инсулинорезистент-ности у больных проводили по методу НОМА (homeostasis model assessment). У всех больных определяли свободную и связанную фракции воды в компонентах крови термогравиметрическим методом [4].
Статистический анализ результатов исследования проводился с помощью программы STATISTICA 7.0 (Stat. Soft Inc., США).
Результаты
Частота осложнений в области хирургического вмешательства у больных после АКШ в зависимости от типа остеосинтеза грудины представлена в табл. 1.
Поверхностные гнойные раневые осложнения при альтернативном остеосинтезе встречались в 25,7% (n=9), а при традиционном – в 44% (n=22). Нестабильность грудины, а также медиастинита у пациентов при остеосинтезе грудины капроном не встречались. При традиционном остеосинтезе прорезывание швов с развитием частичной или тотальной нестабильности грудины наблюдалось в 38% (n=19), а медиастинит, потребовавший повторного хирургического вмешательства, – в 22% (n=11). Во всех случаях медиастинит был серозным. Под лихорадкой при синдроме системного воспалительного ответа понимают повышение температуры выше 38°С. У больных с традиционным остеосинтезом лихорадка встречалась в 28% (n=14), а при альтернативном – в 11,4% (n=4). Таким образом, проведение альтернативного остеосинтеза привело к снижению числа инфекций после срединной стернотомии и случаев нестабильности грудины.
Использование капрона при альтернативном остеосинтезе по сравнению со стальной проволокой обеспечивали
Таблица 1
Частота осложнений в области хирургического вмешательства у больных после АКШ в зависимости от типа остеосинтеза грудины
Наиболее часто используемым показателем эффекта при оптимизации лечения является относительный риск (ОР). Рассчитывается данный показатель как отношение абсолютных рисков события (осложнения) в группах альтернативного и традиционного остеосинтеза. В табл. 2 представлен относительный риск развития осложнений в области хирургического вмешательства у больных после АКШ в зависимости от типа остеосинтеза грудины.
Если относительный риск осложнения менее 0,5, то воздействие в основной группе относят к протективным в отношении развития этого осложнения. Если относительный риск более 1,5, то воздействие в основной группе можно расценивать как фактор риска. Кроме того, в табл. 2 отражены доверительные интервалы для ОР и оценка доверительной вероятности. При p<0,05 отмечается достоверное отличие частоты события в двух группах.
Анализ результатов табл. 2 показал, что проведение альтернативного остеосинтеза было протективным фактором в отношении развития таких инфекционных осложнений, как прорезывание швов грудины с развитием частичной или тотальной нестабильности грудины, серозный медиастинит. Влияние типа остеосинтеза на развитие этих осложнений было статистически значимым. На рис. 1 представлен клинический случай прорезывания грудины стальной проволокой у больного К., повлекшего за собой диастаз грудины.
У пациента К. на 8-е сутки после аортокоронарного шунтирования появились признаки частичной нестабильности грудины в области рукоятки. Попытки консервативного ведения не принесли результатов, и на 12-е сутки больному выполнена ревизия послеоперационной раны в операционной. Выявлены воспалительные изменения в подкожно жировой клетчатке, диастаз грудины и прорезывание металлических швов на грудине на всем протяжении (рис. 1). В средостении явления серозного медиастинита. Выполнена повторная стабилизация грудины, была назначена антибак-
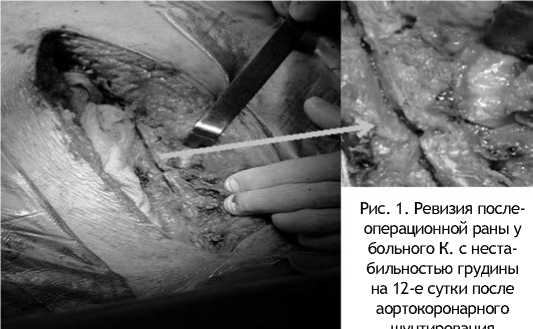
Рис. 1. Ревизия послеоперационной раны у больного К. с нестабильностью грудины на 12-е сутки после аортокоронарного шунтирования териальная терапия ванкомицином. Пациент был выписан на 27-е сутки после первой операции. Выполнение посевов жидкости в средостении и подкожной клетчатки, патологической микрофлоры не выявило.
У всех больных в отношении развития поверхностных гнойных раневых осложнений, лихорадки достоверного влияния типа остеосинтеза грудины обнаружено не было.
Динамику интенсивности боли в послеоперационный период у больных после АКШ в зависимости от типа остеосинтеза определяли в первую неделю после операции, на 7–20 день после хирургического вмешательства и через 6 месяцев. В первую неделю после операции больные испытывали выраженную боль. Причем, межгрупповых различий в этот период в зависимости от типа остеосинтеза не наблюдалось: 8,7±0,2 и 8,4±0,3 баллов соответственно для традиционного и альтернативного остеосинтеза. На госпитальном этапе наблюдения (7–20 дней после операции) при остеосинтезе грудины капроном среднее значение интенсивности боли было выше по сравнению с пациентами, у которых грудину сшивали стальной проволокой (6,8±0,1 против 5,7±0,3 баллов). Это обстоятельство можно объяснить тем, что при остеосинтезе капроном на первых этапах заживления стернотомной раны нет такой жесткости фиксации краев раны, как при использовании стальной проволоки. На отдаленном этапе наблюдения за больными при
Таблица 2
Относительный риск развития инфекционных осложнений в области хирургического вмешательства у больных после АКШ в зависимости от типа остеосинтеза грудины
По совокупности инфекционно-гнойные осложнения у больных после традиционного остеосинтеза встречались в 66%, а при альтернативном остеосинтезе – в 25,7%. Путем построения таблиц сопряжения и расчета критерия согласия Пирсона χ2, были определены факторы риска развития инфекционно-гнойных осложнений у больных ИБС и ожирением после АКШ. Система ранжирования проявле-
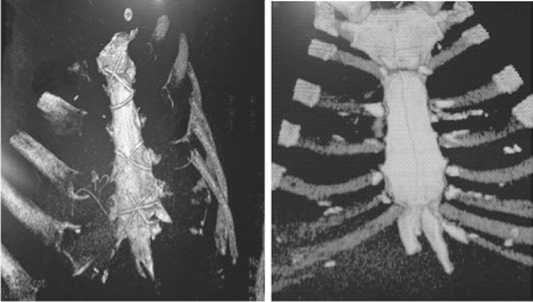
Рис. 2. Компьютерная томограмма грудины после альтернативного остеосинтеза капроном у больного Н. Высокая эффективность заживления стернотомной раны ний каждого фактора и результаты анализа представлены в табл. 3.
При превышении расчетного значения критерия Пирсона χ2 критической величины и его доверительной вероятности менее 0,05, изучаемый фактор можно рассматривать как фактор риска или признак, ассоциированный с развитием инфекционно-гнойных осложнений после операции.
Анализ полученных результатов позволил установить, что наибольшее влияние на развитие инфекционногнойных осложнений у больных ИБС и ожирением после АКШ оказывал тип остеосинтеза (χ2=14,87). На втором и третьем месте по силе сопряжения были нарушения углеводного обмена (χ2=11,73) и ожирение (χ2=10,38). К патогенетически значимым факторам, способствующим развитию инфекционно-гнойных осложнений у больных ИБС и ожирением после АКШ можно также отнести нарушения водного обмена с развитием дисбаланса, связанного с повышением объема свободной и снижением объема связанной воды, инсулинорезистентность.
На следующем этапе инфекционно-гнойные осложнения были разделены на поверхностные инфекции послеоперационной раны и инфекции средостения. Безусловно, по значимости для состояния больного медиастинит играл большую роль, чем поверхностные инфекционные осложнения в области хирургической раны. При традиционном остеосинтезе инфекции послеоперационной раны встречались в 44%, а при альтернативном остеосинтезе – в 25,7%. Иерархия факторов, влияющих на развитие инфекций послеоперационной раны, у больных ИБС и ожирением после АКШ и срединной стернотомии была следующей: на первом месте по силе сопряжения – нарушения углеводного обмена и степень их компенсации, на втором – ожирение, на третьем – тип остеосинтеза. Затем патогенетически важное
Таблица 3
Влияние различных факторов на инфекционно-гнойные осложнения остеосинтеза грудины у больных ИБС и ожирением
Медиастинит встречался только при традиционном остеосинтезе в 22%. Наибольшее влияние на развитие инфекций средостения у больных ИБС и ожирением после АКШ оказывал тип остеосинтеза (χ2 =19,08). На втором и третьем месте по силе сопряжения были нарушения водного обмена (χ2=10,93) и ожирение (χ2=10,21). К патогенетически значимым факторам, способствующим развитию инфекций средостения у больных ИБС и ожирением после АКШ, можно также отнести нарушения углеводного обмена.
Для развития инфекций средостения по сравнению с инфекциями разреза тип остеосинтеза и нарушения водного обмена имели больший удельный вес влияния, а параметры углеводного обмена снижали свою значимость. Таким образом, тип остеосинтеза и изменения водного обмена превращаются в патогенетические факторы медиастинита наряду с общеизвестными факторами. При остеосинтезе грудины проволокой за счет прорезывания швов и негерметичности повышается циркуляция тканевой жидкости из подкожной жировой клетчатки в полость средостения, что способствует медиастиниту. Повышение объема свободной воды и снижение связанной воды с клеточными элементами способствует обмену тканевой жидкости между подкожной жировой клетчаткой и средостением, а также созданию гидродинамического застоя в средостении, благоприятствующего воспалению.
Поскольку большинство осложнений после срединной стернотомии было связано с развитием инфекции в области хирургического вмешательства, у больных в ранний послеоперационный период была изучена динамика количества лейкоцитов в периферической крови, результаты микробиологических исследований отделяемого из раны. У пациентов вне зависимости от типа остеосинтеза в первые сутки после операции наблюдался лейкоцитоз. При альтернативном остеосинтезе грудины нормальное количество лейкоцитов в периферической крови отмечалось, начиная с 5-го дня после операции (8,9±0,1×109/л). При традиционном типе остеосинтеза снижение лейкоцитов крови наблюдалось в 10-е послеоперационные сутки (10,7±0,4×109/л), однако до нормальных величин количество лейкоцитов не достигало. Наибольшая разница между числом лейкоцитов в периферической крови в изучаемых группах формировалась на 7-й день после операции (8,1±0,4 и 13,2±0,3×109/л соответственно при альтернативном и традиционном остеосинтезе).
Более низкое число осложнений в группе с альтернативным остеосинтезом привело к сокращению длительности госпитализации. Продолжительность госпитализации у больных при альтернативном остеосинтезе грудины колебалась от 16 до 21 дня, а при традиционном остеосинтезе – с 17 по 40 день. В среднем при альтернативном остеосин- тезе продолжительность госпитализации составила 18,1± ±1,5 дней, что на 34,6% (p<0,001) было ниже по сравнению группой традиционного остеосинтеза (27,7±2,8 дней).
При альтернативном остеосинтезе наблюдалась сниженная потребность в назначении антибиотиков. Комбинированная антибиотикотерапия была назначена 19 (54,3%) пациентам в отличие от группы традиционного остеосинтеза (47 (94%) больных). При альтернативном остеосинтезе продолжительность антибиотикотерапии составила 7,2±0,5 дней, в то время как при традиционном закрытии раны грудной кости продолжалась 17,1±2,5 дней.
Сокращение сроков госпитализации и снижение объема антибиотикотерапии при альтернативном остеосинтезе грудины снижает экономические затраты на курацию больного, дополняя клиническую эффективность альтернативного остеосинтеза.
Таким образом, при остеосинтезе грудины капроном после срединной стернотомии как способе доступа для выполнения АКШ по сравнению с остеосинтезом стальной проволокой наблюдается меньшее количество инфекционных осложнений в области разреза и средостения, нестабильности грудины. У больных ИБС и ожирением к установленным факторам, способствующим развитию послеоперационный осложнений, в качестве дополнительных патогенных факторов можно отнести изменения водного обмена, инсулиноре-зистентность. Проведение остеосинтеза грудины капроном ведет к сокращению сроков госпитализации больных и снижению объема антибиотикотерапии.
Выводы
-
1. Проведение остеосинтеза грудины монофиламентной полиамидной нитью по сравнению с традиционным способом сопровождается снижением числа инфекций после срединной стернотомии и случаев нестабильности грудины, ограничением воспалительных реакций с развитием лейкоцитоза, сокращением сроков госпитализации больных, снижением объема антибиотикотерапии и выраженности боли в грудине в отдаленный послеоперационный период.
-
2. У больных ИБС после АКШ на фоне коморбидной патологии (ожирения, сахарного диабета) дополнительными факторами риска инфекционных послеоперационных осложнений выступают тип остеосинтеза (капроном или стальной проволокой), изменения водного обмена, инсули-норезистентность.
Список литературы Эффективность методов остеосинтеза грудины после аорто-коронарного шунтирования у больных ишемической болезнью сердца на фоне ожирения
- Вишневский A.A., Рудаков С.С., Миланов О.Н. Хирургия грудной стенки. М.: ВИДАР, 2005. 301 c
- Вишневский А.А., Печетов А.А., Головтеев В.В. Этапное лечение хронического послеоперационного стерномедиастинита//Сборник тезисов научной конференции: «Новые технологии диагностики и лечения в торакальной хирургии. Ярославль, 15-16 октября 2009 г. Ярославль, 2009. С. 39-40
- Лаптева И.М., Адзерихо И.Э., Дергачев А.В., Спринджук М.В. Нестабильность грудины после операций на открытом сердце//Грудная и сердечно-сосудистая хирургия. 2008. № 5. С. 65-70.
- Фаращук Н.Ф. Устройство для определения свободной и связанной воды в биологических тканях//Авторское свидетельство №1442186. Опубл. 8.08.1988.
- Dogan O.F., Demircin M., Duman U., Ozsoy F., Acaroglu E. The use of suture anchor for sternal nonunion as a new approach (Demicin-Dogan technique)//Heart. Surg. Forum. 2005. Vol. 8(5). P. 64-69.
- Franco S., Herrera A.M., Atehortúa M. et al. Use of steel bands in sternotomy closure: implications in high-risk cardiac surgical population//Interact. Cardiovasc. Thorac. Surg. 2009. Vol. 8. P. 200.
- Qualis J., Flórez S., Tamayo E. et al. Risk factors for mediastinitis and endocarditis after cardiac surgery//Asian Cardiovasc. Thorac. Ann.2009. Vol. 17. P. 612.
- Matros E., Aranki S.F., Bayer L.R. et al. Reduction in incidence ofdeep sternal wound infections: random or real?//J. Thorac. Cardiovasc.Surg. 2010. Vol. 139. P. 680.
- Olbrecht V.A., Barreiro C.J., Bonde P.N. et al. Clinical outcomesof noninfectious sternal dehiscence after median sternotomy//Ann.Thorac. Surg. 2006. Vol. 82. P. 902.
- Petzina R., Hoffmann J., Navasardyan A. et al. Negative pressure wound therapy for post-sternotomymediastinitis reduces mortality rate and sternal reinfection rate compared to conventional treatment//Eur. j. Cardiothorac. Surg. 2010. Vol. 38. P. 110.
- Sharma R., Puri D., Panigrahi B.P., Virdi I.S. A modified parasternal wire technique for prevention and treatment of sternal dehiscence//Ann. Thorac. Surg. 2004. Vol. 77(1). P. 210-213.
- Song D.H., Lohman R.F., Renucci J.D., Jeevanandam V., Raman J. Primary sternal plating in high-risk patients mediastinitis//Eur. j. Cardiothorac. Surg. 2004. Vol. 26(2). P. 367-372.


