Эффективность неваскуляризированного аутотрансплантата из гребня подвздошной кости при устранении первичных и вторичных дефектов нижней челюсти
Автор: Жаныбай уулу Амантур, Ешиев А.М., Мамажакып уулу Жаныбай
Журнал: Международный журнал гуманитарных и естественных наук @intjournal
Рубрика: Медицинские науки
Статья в выпуске: 8 (107), 2025 года.
Бесплатный доступ
В статье представлены результаты восстановления костных дефектов нижней челюсти с нарушением её непрерывности методом костной пластики с использованием неваскуляризированного аутотрансплантата из гребня подвздошной кости (АТГПК). Цель исследования – провести клиническую оценку эффективности и определить оптимальные хирургические подходы при применении АТГПК у пациентов с первичными и вторичными дефектами различной локализации и протяжённости. В рамках исследования проведён ретроспективный анализ историй болезни 32 пациентов (12 мужчин и 20 женщин в возрасте от 21 до 67 лет), находившихся на лечении в отделении челюстно-лицевой хирургии Ошской межобластной объединённой клинической больницы в 2015-2018 гг. Оценивались локализация дефекта, причины его возникновения, морфологический тип и конструкция трансплантата (моноили бикортикальный; моноблочный или многоблочный), хирургические аспекты выполнения операции, а также ближайшие и отдалённые результаты лечения. По итогам выполненного исследования получены следующие результаты: первичные дефекты устранены у 23 пациентов (71,9%), вторичные – у 6 (18,8%); первичное приживление трансплантата достигнуто у 28 пациентов (87,5%), частичная резорбция отмечена в 3 случаях (9,4%), полное отторжение – в 1 случае (3,1%); средний срок формирования костного регенерата составил 4,5 ± 0,8 месяца; полное восстановление жевательной функции зафиксировано у 24 пациентов (75,0%), удовлетворительное – у 6 (18,8%), частичное – у 2 (6,2%). Таким образом, использование неваскуляризированного АТГПК является надёжным и высокоэффективным методом реконструкции костных дефектов нижней челюсти. Данный подход позволил достичь хорошие положительных функциональных и эстетических результатов в 95,7% случаев, в удовлетворительное 4,3%, что подтверждает его целесообразность и высокую надёжность при лечении пациентов с подобной патологией.
Нижняя челюсть, костная пластика, неваскуляризированный аутотрансплантат, гребень подвздошной кости, реконструктивная хирургия
Короткий адрес: https://sciup.org/170210879
IDR: 170210879 | DOI: 10.24412/2500-1000-2025-8-204-213
Effectiveness of non-vascularized autologous iliac crest bone graft in the reconstruction of primary and secondary mandibular defects
The article presents the results of mandibular bone defect reconstruction with disruption of bone continuity using non-vascularized autologous iliac crest bone grafts (NCICBG). Objective – to conduct a clinical evaluation of the effectiveness and to determine the optimal surgical approaches for the use of NCICBG in patients with primary and secondary mandibular defects of various localizations and extents. A retrospective analysis was performed of the medical records of 32 patients (12 men and 20 women aged 21 to 67 years) treated in the Department of Maxillofacial Surgery at the Osh Interregional Joint Clinical Hospital from 2015 to 2018. The parameters evaluated included defect localization, etiology, morphological type and design of the bone graft (mono- or bicortical; monoblock or multiblock), surgical aspects of the procedure, as well as short-term and long-term clinical outcomes. Results. Primary defects were reconstructed in 23 patients (71.9%), and secondary defects in 6 patients (18.8%). Primary graft survival was achieved in 28 patients (87.5%), partial resorption was observed in 3 cases (9.4%), and complete graft rejection occurred in 1 case (3.1%). The mean time for bone regeneration was 4.5 ± 0.8 months. Complete restoration of masticatory function was recorded in 24 patients (75.0%), satisfactory restoration in 6 patients (18.8%), and partial restoration in 2 patients (6.2%). Conclusion. The use of NCICBG is a reliable and highly effective method for reconstructing mandibular bone defects. This approach achieved favorable functional and aesthetic outcomes in 95.7% of cases and satisfactory results in 4.3%, confirming its feasibility and high reliability in the treatment of patients with this pathology.
Текст научной статьи Эффективность неваскуляризированного аутотрансплантата из гребня подвздошной кости при устранении первичных и вторичных дефектов нижней челюсти
Пластическая реконструкция дефектов нижней челюсти с восстановлением её непрерывности остаётся одной из ключевых и наиболее сложных задач современной челюстно-лицевой хирургии. Подобные дефекты, как правило, формируются вследствие тяжёлых травматических повреждений (огнестрельных и неогнестрельных), а также после резекций значительных участков кости, выполняемых по поводу распространённых доброкачественных, злокачественных и опухолеподобных процессов. Ещё одной распространённой причиной является хронический диффузный остеомиелит, приводящий к образованию крупных секвестров [1, 2].
В клинической практике для замещения таких дефектов применяются как неваскуляризированные, так и реваскуляризированные аутотрансплантаты, заготовленные из различных донорских зон - гребня подвздошной кости, рёбер, лопатки, а также большой или малой берцовой кости [3, 4]. В течение длительного времени основным материалом для реконструкции нижней челюсти после её резекции оставались аутогенные или аллогенные костные трансплантаты, лишённые кровоснабжения. За этот период были детально разработаны хирургические методики, уточнены показания к их применению и накоплен значительный клинический опыт [5, 6].
Неваскуляризированный аутотрансплантат из гребня подвздошной кости (АТГПК) по морфологическим характеристикам относится к кортикально-губчатому типу с преобладанием губчатого костного компонента. Такая структура обусловливает выраженные остеогенные, остеоиндуктивные и остеокондуктив-ные свойства трансплантата, что обеспечивает высокую биологическую активность в условиях костной регенерации [7]. В ряде исследований были подробно проанализированы ключевые хирургические аспекты применения неваскуляризированных АТГПК, а также оценены клинические результаты костной пластики нижней челюсти с восстановлением её непрерывности, выполненной с использованием данного вида трансплантата.
Тем не менее, проблема полноценного восстановления нижней челюсти остаётся актуальной, особенно в случаях обширных дефектов, сочетающихся с дефицитом мягкотканных структур. В подобных клинических ситуациях задачи комплексного восстановления формы и функции челюсти до настоящего времени не имеют окончательного решения, что определяет необходимость дальнейших исследований и совершенствования существующих хирургических подходов [8-11].
В последние десятилетия принципиально новые перспективы реконструкции обширных дефектов нижней челюсти, сопровождающихся дефицитом мягких тканей, были открыты благодаря внедрению методик реваскуляризации костных аутотрансплантатов в реципи-ентной зоне с использованием микрохирургической техники. Применение микроанастомозов между сосудистыми структурами трансплантата и тканями реципиента позволило обеспечить полноценное кровоснабжение пересаженного фрагмента, что значительно повысило его выживаемость, улучшило функциональные и эстетические результаты, а также расширило показания к проведению реконструктивных вмешательств при сложных клинических ситуациях [12-15].
Цель исследования, на основании клинического анализа результатов костной пластики нижней челюсти с использованием неваскуляризированного аутотрансплантата из гребня подвздошной кости (АТГПК) обосновать эффективность и определить оптимальные хирургические подходы к восстановле- нию её непрерывности при первичных и вторичных дефектах различной локализации и протяжённости.
Материалы и методы исследования
Исследование выполнено на основе ретроспективного анализа архивных данных отделения челюстно-лицевой хирургии Ошской межобластной объединённой клинической больницы за период с 2016 по 2020 гг. В выборку включены взрослые пациенты, которым по клиническим показаниям была проведена костная пластика нижней челюсти с восстановлением её непрерывности с использованием неваскуляризированного аутотрансплантата из гребня подвздошной кости (АТГПК).
Анализ проводился с учётом хирургических аспектов и результатов лечения в зависимости от характера и локализации дефекта нижней челюсти, а также варианта применённой костной пластики. При оценке хирургических особенностей использования АТГПК учитывали: наличие в отмоделированном трансплантате одной или двух кортикальных поверхностей (монокортикального или бикор-тикального типа); количество костных сегментов, из которых формировался трансплантат (моноблочный - из одного цельного фрагмента, либо многоблочный - из двух и более фрагментов подвздошной кости).
За указанный период в отделении было прооперировано 23 пациента, из них 12 (52,2%) мужчин в возрасте от 15 до 46 лет и 11 (47,8%) женщин в возрасте от 19 до 58 лет.
У всех пациентов, подлежащих резекции нижней челюсти, диагноз был предварительно подтверждён морфологически на основании трепанобиопсии патологического очага, при необходимости с пересмотром гистологических препаратов в морфологической лаборатории онкологического диспансера.
Для уточнения локализации и распространённости патологического процесса, определения объёма резекции и выбора метода костной пластики всем пациентам дооперационно проводили рентгенологическое обследование, включая рентгенокомпьютерную томографию с трёхмерной реконструкцией челюстнолицевой области.
Статистическая обработка данных. Полученные результаты были подвергнуты статистическому анализу с использованием пакета программ Statistica 13.0. Стьюдента при нор- мальном распределении и критерия Манна– Уитни при его нарушении. Для анализа категориальных переменных применяли критерий χ² Пирсона или точный критерий Фишера. Статистически значимыми считали различия при p < 0,05.
Результаты исследования
Характеристика и локализация первичных и вторичных дефектов нижней челюсти с нарушением её непрерывности у пациентов, которым была выполнена костная пластика с применением неваскуляризированного аутотрансплантата из гребня подвздошной кости (АТГПК) представлена в таблицы 1.
Таблица 1. Характеристика и локализация дефектов нижней челюсти с нарушением ее непрерывности у пациентов, которым была проведена костная пластика с помощью неваскуляризированного АТГПК
|
Характеристика и локализация дефектов нижней челюсти с нарушением непрерывности нижнечелюстной кости |
Количество пациентов, абс. (% от общего числа) |
|
Первичные костные дефекты |
21 (91,3%) |
|
После резекции кости в области фронтального (подбородочного) и бокового отделов тела нижней челюсти по поводу доброкачественной опухоли или опухолеподобного процесса(адамантиномы) |
16 (69,7%) |
|
После резекции кости в области бокового отдела тела, угла и ветви нижней челюсти без экзартикуляции суставной головки мыщелкового отростка по поводу доброкачественной опухоли (адамантиномы) |
5 (21,7%) |
|
Вторичные костные дефекты |
2 (8,6%) |
|
После резекции кости в области бокового отдела тела, угла и ветви нижней челюсти без экзартикуляции суставной головки мыщелкового отростка по поводу доброкачественной опухоли (адамантиномы). |
1 (4,3%) |
|
После огнестрельного ранения в области бокового отделов тела нижней челюсти |
1 (4,3%) |
Исходя таблицы 1, первичные дефекты устранялись у 21 (91,3%) пациентов. Наиболее частыми показаниями к реконструкции являлись: резекция нижней челюсти по поводу адамантиномы - у 16 больных (69,7%), центральной остеобластокластомы - у 3 пациентов (13,1%) и фиброзной остеодисплазии -у 2 (8,6%) случаев.
Вторичные дефекты нижней челюсти устранены у 2(8,6%) пациентов. В 1 случаях (4,3%) реконструкцию выполняли после ранее проведённой (более чем за 3 года до настоящего вмешательства) резекции нижней челюсти по поводу доброкачественной опухоли (адамантиномы) дефект было восстановлена аутотрасплантант из ребра и последующего отторжения первичного реберного трансплантата. У 1 пациентов (4,3%) вторичные дефекты были следствием огнестрельного ранения тела нижней челюсти.
Забор АТГПК проводился под назотрахеальным наркозом с адекватным восполнением объёма кровопотери. Для сокращения продолжительности операции применялась тактика одновременной работы двух бригад челюстно-лицевых хирургов: одна осуществляла вмешательство в реципиентной зоне, другая - в донорской зоне.
Забор трансплантата выполнялся с учётом трёхмерных размеров дефекта и необходимого запаса тканей для последующей моделировки. Основные этапы забора бикортикаль-ного АТГПК включали: аккуратную отслойку надкостницы и апоневроза мышцы бедра при скелетировании кости; использование низкоскоростных режимов работы бормашины или физиодиспенсера с постоянным охлаждением; выполнение гемостаза на поверхности губчатого вещества оставшейся подвздошной кости преимущественно костными опилками, а не воском; тщательное ушивание надкостницы и апоневроза мышцы бедра в донорской зоне (рис. 1).
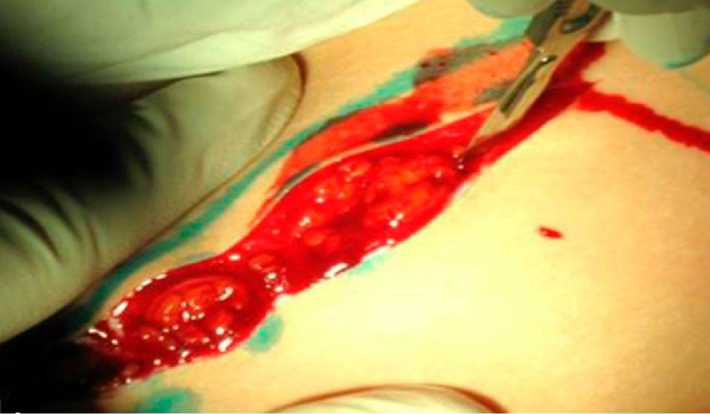
Рис. 1. Оперативный доступ в проекции подвздошной кости
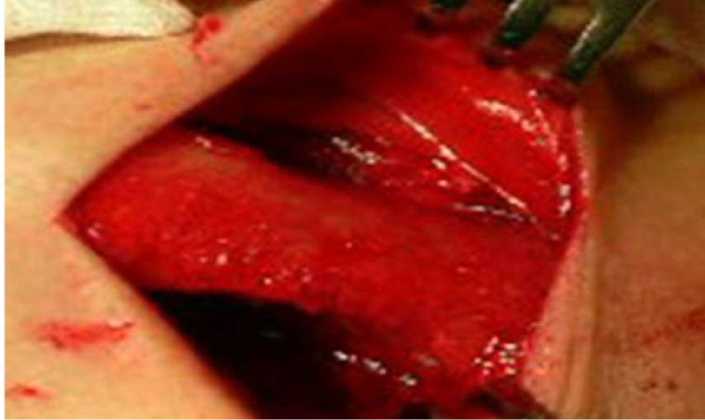
Рис. 2. Скелетирован гребень подвздошной кости
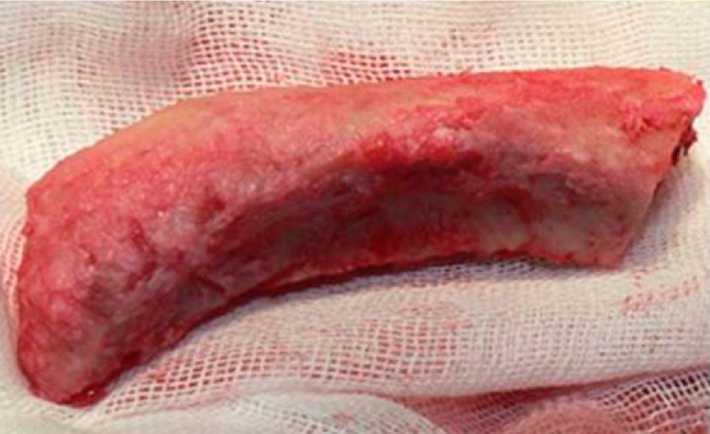
Рис. 3. Трансплантат с бикортикальным слоем
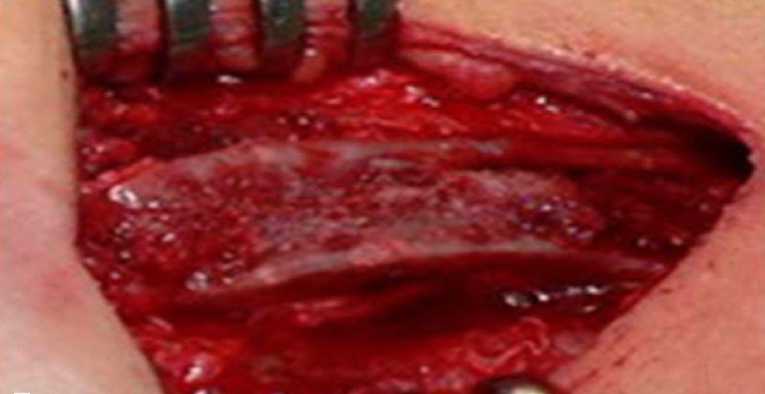
Рис. 4. Гемостаз губчатой поверхности подвздошной кости после забора трансплантата
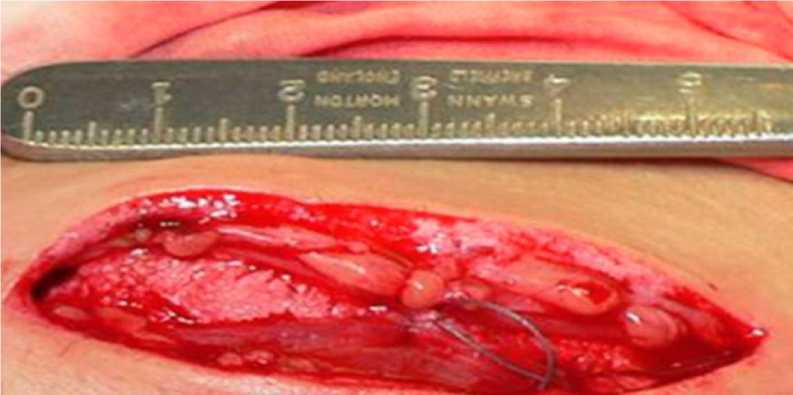
Рис. 5. Ушивание надкостницы в донорской зоне
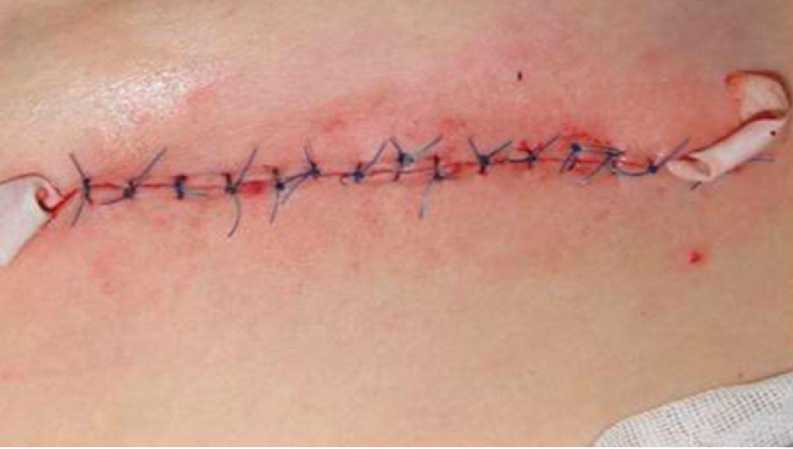
Рис. 6. Зашитая рана в донорской зоне
В раннем послеоперационном периоде у подавляющего большинства пациентов отмечено благоприятное течение раневого процес- са как в реципиентной, так и в донорской зоне. Раны характеризовались чистыми краями, умеренной серозной или серозно- геморрагической инфильтрацией тканей в пределах физиологической нормы и постепенным формированием грануляционной ткани с последующей эпителизацией.
В области реципиента у большинства пациентов наблюдалось адекватное приживление трансплантата с сохранением его стабильного положения и отсутствием признаков воспалительной инфильтрации, нагноения или некротических изменений. Отёчность мягких тканей, возникавшая в первые 3-5 суток после вмешательства, носила транзитор-ный характер и регрессировала на фоне стандартной противоотёчной и противовоспалительной терапии. Болезненные ощущения умеренной интенсивности купировались назначением нестероидных противовоспалительных средств и, при необходимости, анальгетиков.
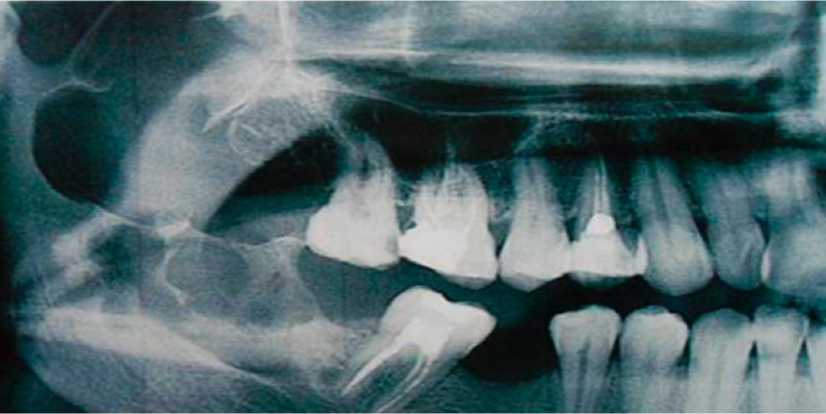
Рис. 7. Предоперационная ортопантомограмма
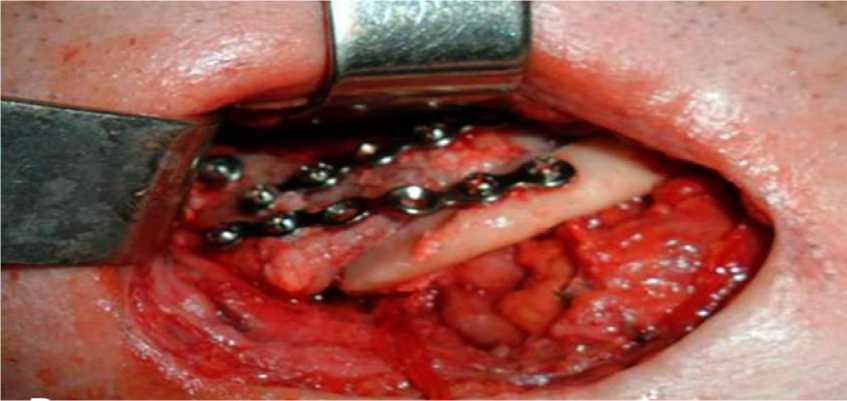
Рис. 8. Отмоделированные два блока монокортикально-губчатого (расщепленного) транс- плантата из гребня подвздошной кости зафиксированы между собой, к реплантированной су- ставной головке и к краю дефекта системой минипластин из титана с восстановлением непре- рывности нижнее челюстной кости
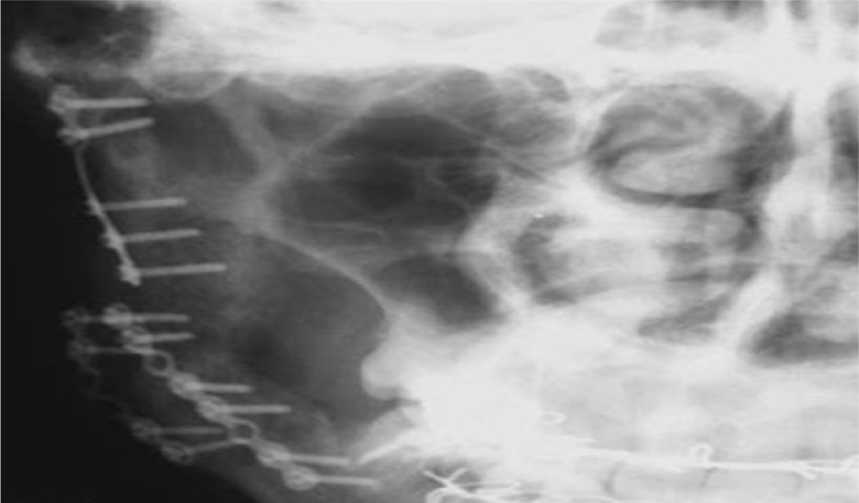
Рис. 9. Послеоперационная контрольная рентгенограмма в прямой проекции зоны восстановленных отделов нижней челюсти с реплантированной суставной головкой ВНЧС
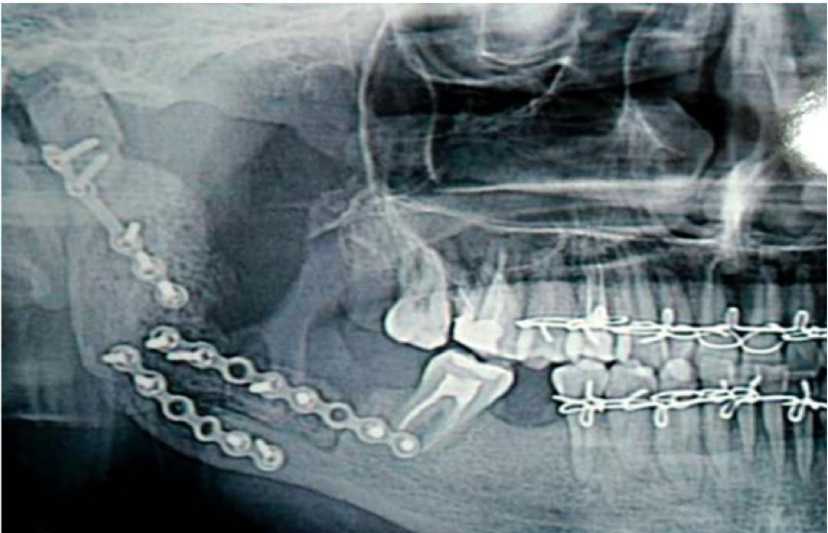
Рис. 10. Послеоперационная контрольная ортопантомограмма зоны восстановленных отделов нижней челюсти с реплантированной суставной головкой ВНЧС
В донорской зоне (область гребня подвздошной кости) отмечалось постепенное восстановление целостности мягких тканей с формированием полноценного послеоперационного рубца. В первые дни после вмешательства наблюдались локальная гиперемия и отёк, не сопровождавшиеся признаками инфекционно-воспалительного процесса. У ряда пациентов регистрировался кратковременный дискомфорт при ходьбе и движении в тазо- бедренном суставе, который полностью исчезал в течение 10-14 суток. Нарушений походки или стойких функциональных ограничений не зафиксировано.
Таким образом, ранний послеоперационный период у большинства пациентов протекал без выраженных осложнений, что свидетельствует о высокой травматологической безопасности применяемой методики и её хорошей переносимости.
Таблица 2. Характеристика пациентов и результаты лечения


