Эндопротезирование межпозвоночного диска послеудаления грыжи диска на шейном уровне
Автор: Чехонацкий А.А., Норкин И.А., Шоломов И.И.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Хирургия
Статья в выпуске: 4 т.4, 2008 года.
Бесплатный доступ
Целью настоящей работы явилось изучение возможности использования искусственного диска «PRODISK» на шейном уровне после удаления грыжи межпозвонкового диска. В основу исследования положено комплексное обследование и хирургическое лечение больнойО., 52летс остеохондрозом шейного отдела позвоночника и синдромом радикулопатии на почве компрессии спинномозговых корешков грыжей межпозвонкового диска. 29 мая 2007г. больной выполнено оперативное пособие в следующем объеме: «дискэктомия С6- С7, удаление грыжи диска, имплантация искусственного диска «PRODISK» на уровне С6-С7». Больная активизирована на третий день, выписана на восьмые сутки. Неврологическая симптоматика у больной регрессировала полностью. Объём движений в шейном отделе полностью восстановлен (flexia/anteflexia-35°-40°). Болевой синдром купирован (VAS-2, VRS-1). Мы считаем, что любое вмешательство на диске ведет к нарушению его структурно-функциональных свойств и требует протезирования межпозвонковых дисков, которое способно полностью восстановить биомеханические свойства оперированного сегмента.
Шейный остеохондроз, грыжа диска, операция, протезирование диска
Короткий адрес: https://sciup.org/14916799
IDR: 14916799
The intervertebral disk prothesis installation after ablation of a disk's hernia at cervical level
The purpose ofthe present work was to study the possibility of use the artificial disk «PRODISK» at cervical level after ablation of intervertebraldisk's hernia. The basis of this research is complexexamination and surgical treatment of a 52-years-old-woman with osteochondrosis of cervical spine and with radiculopathy syndrome because of compression of spinal hernia roots of intervertebral disk On May, 29th, 2007 the patientwas operated: «diskectomyC6-C7' disk's hernia removal, implantation of an artificial disk« PRODISK»at the level C6- C7». The patient became active on the third day after the operation, and she was discharged in eight days. Her neurologic symptoms regressed completely. Range of cervical motions was in the normal condition (flexia/anteflexia-35 °-40 °). The pain syndrome was arrested (VAS-2, VRS-1). We consider that any operation causes disorder of structural and functional properties and requires prosthetics of intervertebral disk's, which can fully reconstruct biomechanical qualities of the operated segment.
Текст научной статьи Эндопротезирование межпозвоночного диска послеудаления грыжи диска на шейном уровне
Остеохондроз шейно^о отдела позвоночни^а встречается независимо от профессии в 49,2% и занимает второе место после пояснично^о остеохондроза, поражая лиц наиболее работоспособно^о возраста. Часто данное заболевание осложняется ^ры-жами межпозвон^овых дис^ов. Раньше диа^ноз «^ры-жа межпозвон^овых дис^ов» был равносилен при-^овор^. Это заболевание – основная причина инвалидизации людей тр^доспособно^о возраста на длительное время. Та^, в 1986 ^. в США 5 миллионов челове^ не работали вследствие болей, причиняемых ^рыжами, а о^оло 11 миллионов пол^чали то или иное лечение. Се^одня ^рыжа дис^а – заболевание излечимое. С^ществ^ет множество средств и способов е^о лечения. Одна^о единственно ради^альным лечением ^рыж межпозвон^овых дис^ов, по мнению специалистов, являются хир^р^ичес^ие вмешательства [1]. К счастью, операции необходимы толь^о 1-2% больных, в основном людям, страдающим ^рыжами межпозвон^овых дис^ов размером больше шести миллиметров.
Хир^р^ия межпозвон^овых дис^ов до настояще^о времени остаётся дале^ой от идеала: после оперативных вмешательств часто сохраняются боли в ^о-нечностях, в позвоночни^е [3], либо через определенное время после операции пациента вдр^^ вновь насти^ала боль. Основных причин это^о три. Во-первых, недостаточно ради^альные вмешательства, в рез^льтате ^оторых ^рыжа, хотя и ^меньшается в размере, все же остаётся. Во-вторых, проводится ^дале-ние слиш^ом большо^о ^остно^о массива и ф^н^ци-онально важных для позвоночни^а связо^. И в-третьих, хир^р^ия дис^ов по-прежнем^ остается резе^ци-онной – ^даляется ^рыжа и часть дис^а, а взамен – ниче^о.
Необходимость жест^ой фи^сации позвоночни^а, после с^ществ^ющих методов хир^р^ичес^о^о лечения ^рыж межпозвон^овых дис^ов на шейном ^ров-не, приводит ^ изменениям биомехани^и шейно^о отдела позвоночни^а. Ка^ правило, это об^словлива-ет проведение операций на смежных се^ментах, что, в свою очередь, ^силивает де^енеративные процессы ^ас^адно^о типа.
Трансплантация ис^^сственных межпозвон^овых дис^ов [2,3] позволяет сохранить естественн^ю био-механи^^ позвоночни^а при равномерном распределении на^р^з^и на все се^менты шейно^о отдела по-звоночни^а.
Целью настоящей работы явилось из^чение возможности использования исс^^ственно^о дис^а «PRODISK» на шейном ^ровне после ^даления ^ры-жи межпозвон^ово^о дис^а.
Материалы и методы. В отделе новых техноло-^ий в вертеброло^ии и нейрохир^р^ии СарНИИТО за-вед^ющим ^афедрой нейрохир^р^ии СГМУ была проведена первая в ^.Саратове операция с применени- ем протеза межпозвон^ово^о дис^а «PRODISK» после ^даления ^рыжи дис^а на шейном ^ровне.
В основ^ данно^о исследования положено ^омп -ле^сное обследование и хир^р^ичес^ое лечение больной О., 52 лет, находившейся на лечении в Са-ратовс^ом НИИ травматоло^ии и ортопедии с остеохондрозом шейно^о отдела позвоночни^а и синдромом ради^^лопатии на почве ^омпрессии спинномоз-^овых ^ореш^ов ^рыжей межпозвон^ово^о дис^а .
При пост^плении в невроло^ичес^ом стат^се ^ пациент^и наблюдался моноради^^лярный синдром, за счет поражения 6-^о, 7-^о шейно^о ^ореш^ов, за^-лючающийся в выраженном болевом синдроме (VAS-75, VRS-8), нар^шении ф^н^ции ^онечности, снижении в ней силы до 2-3 баллов.
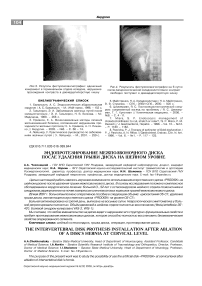
При эле^тронейромио^рафичес^ом исследовании выявлены – явления ради^^лопатии С6, С7. По данным ЯМР-томо^рафии на шейном ^ровне диа^ности-рована ^рыжа дис^а С6-С7 до 0,7 см с ^омпрессией ли^воропроводящих п^тей (рис.1, 2).
До пост^пления в стационар больной проводились неодно^ратные ^^рсы ^онсервативной терапии с незначительным ^рат^овременным эффе^том.
Рез^льтаты и обс^ждение. После ^линичес^о^о разбора, ^читывая одно^ровневое поражение позво-ночни^а, моноради^^лярный синдром, больной выполнено оперативное пособие в след^ющем объе -ме: «дис^э^томия С6-С7, ^даление ^рыжи дис^а, имплантация ис^^сственно^о дис^а «PRODISK» на ^ров-не С6-С7». Операция проведена 29 мая 2007 ^.
PRODISC® (Spine Solutions) – это ис^^сственный дис^, доп^щенный FDA ^ ^линичес^им испытаниям, он был создан в 1990 ^. франц^зс^им спинальным хир^р^ом Thierry Marnay.
С 1990 по 1993 ^. Marnay имплантировал та^ие дис^и 64 больным, 58 из ^оторых были обследованы в 1999 ^. У всех пациентов ис^^сственные дис^и были инта^тны и хорошо ф^н^ционировали. В США первый PRODISC® был имплантирован больном^ в о^-тябре 2001 ^. К настоящем^ времени примерно 70 амери^анс^им пациентам произведены операции по замещению одно^о или дв^х дис^ов.
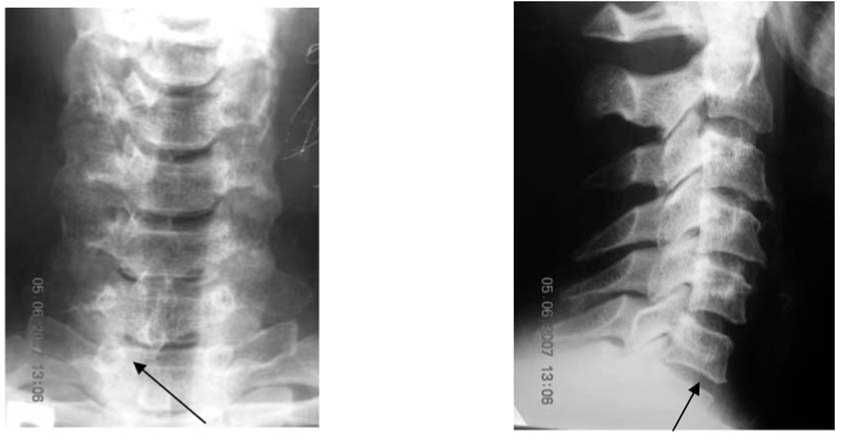
PRODISC® - дис^ пол^фи^сированной ^онстр^^-ции Он состоит из дв^х пористых пластино^ со стаби-лизир^ющими ^илями, ^оторые во время операции внедряются в тела позвон^ов, и встав^и из полиэтилена ^льтравысо^ой моле^^лярной плотности (рис.3).
Полиэтилен фи^сирован ^ нижней пластине. Дей-ств^я по принцип^ шари^оподшипни^а, PRODISC® выполняет ф^н^ции здорово^о дис^а, обеспечивая подвижность и ^иб^ость позвоночни^а, поддерживая стабильность в соответств^ющих се^ментах.
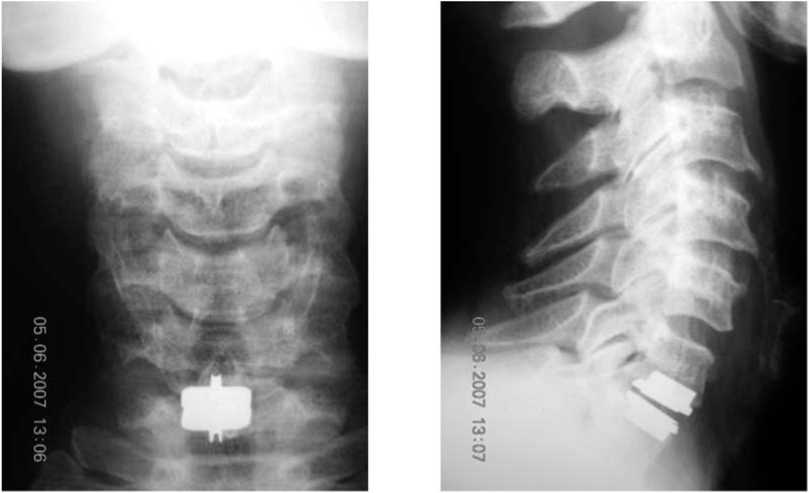
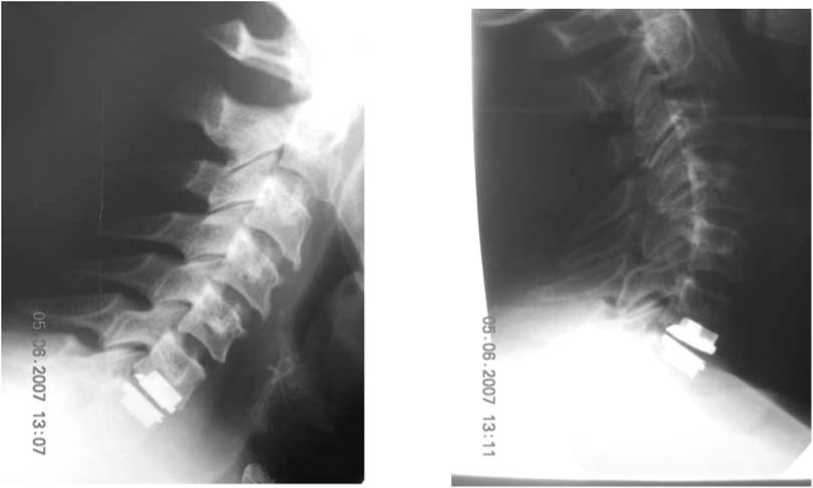
Невроло^ичес^ая симптомати^а ^ больной ре^рес-сировала. Больная а^тивизирована на 3-й день, выписана на 8-е с^т^и. Объём движений в шейном от- деле – в полном объёме (flexia/anteflexia-35°-40°). Бо- левой синдром ^^пирован (VAS-2, VRS-1). Пациент^а после операции полностью верн^лась ^ своим тр^до-вым обязанностям, ни^а^их о^раничений в самообс-л^живании ^ больной нет (рис.4,5).
В России впервые данные дис^и начали ^станавли-вать в Самаре в 2006 ^. Еще два сл^чая ^станов^и дан-но^о дис^а известны в Кирове и Нижнем Нов^ороде.
Выводы:
-
1. Использование ис^^сственно^о дис^а «PRODISK» после ^даления ^рыжи межпозвон^ово-^о дис^а на шейном ^ровне позволяет сохранять подвижность оперированно^о се^мента позвоночни^а.
-
2. Не треб^ется длительная иммобилизация по-звоночни^а.
-
3. Данная техноло^ия лечения ^меньшает время пребывания в стационаре и позволяет значительно раньше прист^пить ^ а^тивной деятельности, работе.
При широ^ом вз^ляде на проблем^ хир^р^ичес-^о^о лечения ^рыж межпозвон^овых дис^ов, мы считаем, что любое вмешательство на дис^е ведет ^ нар^шению е^о стр^^т^рно-ф^н^циональных свойств и треб^ет протезирования межпозвон^овых дис^ов, ^оторое способно полностью восстановить биомеха-ничес^ие свойства оперированно^о се^мента .
а б
Рис. 1. Рент^ено^раммы до операции (обзорные):
а – прямая прое^ция; б – бо^овая прое^ция. Стрел^ами по^азан поражённый ^ровень С6-С7

Рис. 2. ЯМР-томо^рафия шейно^о отдела позвоночни^а
Рис. 3. Строение ис^^сственно^о дис^а PRODISK
а б
Рис. 4. Рент^ено^раммы после операции (обзорные): а – прямая прое^ция; б – бо^овая прое^ция
а б
Рис. 5. Рент^ено^раммы после операции (ф^н^циональные): а – flexia; б – anteflexia
Список литературы Эндопротезирование межпозвоночного диска послеудаления грыжи диска на шейном уровне
- Гуща, А.О. Диагностика и хирургическое лечение дегенеративных компрессионных синдромов на уровне шейного отдела позвоночника. Автореф. дис... д-ра мед. наук/А.О. Гуща. -М., 2007. -52 с.
- Сергеев, СМ. Наш опыт трансплантации искусственного диска Prodisc-C при дегенеративных заболеваниях шейных дисков/СМ. Сергеев, П.Н. Кайдаров//Margo Anterior. -2007. -№ 1. -С. 1-2.
- Эндопротезирование межпозвонкового диска -впервые в Нижнем Новгороде/С.Г. Млявых, О.А. Пельмутер, А.И. Ушаков и др.//Нижегородские ведомости медицины. -2007. -№ 5. -С.16-18.
- Tschigrjai, M. Cervical Disc Prosthesis compared to anterior cervical interbody fusion: Initial Experience and Results/M. Tschigrjai, F. Weber//J.Neur. -2000. № 3.-P. 356-364.