Эндоскопическая диагностика меланомы
Автор: Кувшинов Ю.П., Крыловецкая М.А., Богданова А.О., Козлов Н.А., Комаров И.Г., Комарова В.А., Карасев И.А.
Журнал: Хирургическая практика @spractice
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.9, 2024 года.
Бесплатный доступ
Актуальность. Несмотря на то что меланома кожи относится к числу опухолей визуальных локализаций, ее современную диагностику нельзя считать удовлетворительной. Меланома кожи отличается чрезвычайным разнообразием клинической картины, вариабельностью течения неопластического процесса.Цель. Проанализировать собственный опыт диагностики метастатической меланомы желудочно-кишечного тракта.Материалы и методы. В работе представлены данные эндоскопического и морфологического исследований 29 пациентов, которым диагноз метастатической меланомы с поражением желудочно-кишечного тракта установлен на базе эндоскопического отделения Национального медицинского исследовательского центра онкологии им. Н. Н. Блохина.Результаты. Среди пациентов было 12 (41,3 %) мужчин и 17 (58,6 %) женщин, средний возраст которых составил 50 и 53 года соответственно. Большинство метастатических поражений ЖКТ протекало бессимптомно, лишь у 4 (13,8 %) пациентов заболевание сопровождалось жалобами на затруднение прохождения пищи, в двух случаях (6,9 %) были выявлены эпизоды желудочно-кишечного кровотечения, в семи (24,1 %) источника метастазирования установлено не было. К особенностям проявления метастатических меланом следует отнести нередкое сочетанное поражение пищевода, желудка и двенадцатиперстной кишки. В редких случаях встречается сочетание пигментной и беспигментной форм меланомы.Заключение. Ввиду высокого потенциала регионарного метастазирования, способности к диссеминации по коже, множественного метастазирования в совокупности с возможным отсутствием местного роста, а также бессимптомного течения в органах желудочно-кишечного тракта в стандарт диагностики необходимо включать весь спектр эндоскопических возможностей: эзофагогастродуоденоскопию и колоноскопию с применением всех уточняющих методов осмотра (узкоспектральный режим, осмотр в режиме увеличения, а также их сочетание), взятие биопсийного материала для морфологического, цитологического и иммунногистохимического исследований
Меланома, метастаз меланомы, верхние отделы желудочно-кишечного тракта, эндоскопическая диагностика, эзофагогастродуоденоскопия
Короткий адрес: https://sciup.org/142242584
IDR: 142242584 | УДК: 616.342/.32/.33-006.81-071 | DOI: 10.5922/2223-2427-2024-9-3-6
Endoscopic diagnosis of melanoma
Background. Although skin melanoma is a tumour which can be localised visually, its current diagnosis remains unsatisfactory. Skin melanoma exhibits an extremely diverse clinical presentation and a highly variable progression of the neoplastic process.Aim. To analyze our experience in diagnosing metastatic melanoma of the gastrointestinal tract.Materials and methods. The paper presents data from endoscopic and morphological studies of 29 patients who were diagnosed with metastatic melanoma with lesions of the gastrointestinal tract at the Department of Endoscopy the N. Blokhin National Medical Research Centre of Oncology.Results. Among the patients there were 12 (41.3 %) men and 17 (58.6 %) women, whose average age was 50 and 53 years, respectively, the majority of metastatic lesions of the gastrointestinal tract were asymptomatic, only 4 (13.8 %) patients had the disease accompanied by complaints such as difficulty passing food, in 2 cases (6.9 %) episodes of gastrointestinal bleeding were detected. In 7 (24.1 %) cases, the source of metastasis was not identified. The features of the manifestation of metastatic melanomas include the frequently combined lesions of the oesophagus, stomach and duodenum. In rare cases, there is a combination of pigmented and pigmented forms of melanoma.Conclusion. Given the high potential for regional metastasis, the ability of melanoma to disseminate through the skin, the occurrence of multiple metastases even in the absence of local growth, and its often asymptomatic progression in gastrointestinal organs, the diagnostic protocol should encompass the full spectrum of endoscopic techniques. This includes esophagogastroduodenoscopy and colonoscopy, utilizing advanced methods such as narrow-band imaging, magnification, or a combination of both. Biopsy samples should be taken for morphological, cytological, and immunological analysis. Additionally, comprehensive diagnostic methods such as immunoscopy should be employed.
Текст научной статьи Эндоскопическая диагностика меланомы
To cite this article: Kuvshinov YuP, Krylovetskaya MA, Bogdanova AO, Kozlov NA, Komarov IG, Komarova VA, Karasev IA. Endoscopic diagnosis of melanoma. Surgical practice (Russia). 2024;9(3):60—77. https://dоi. оrg/10.5922/2223-2427-2024-9-3-6
Меланома — одна из злокачественных опухолей, плохо поддающихся лечению и обладающих высоким потенциалом регионарного метастазирования, способностью к дис-семинации по коже, множественному метастазированию даже при отсутствии признаков местного роста [1].
Данная патология составляет от 1 до 4 % всех онкологических заболеваний. В России, по данным А. Д. Каприна с соавт., ежегодно меланомой кожи заболевают свыше 10 200 человек и умирают более 3600 больных [2]. В 2020 г. в структуре онкозаболеваемости доля меланомы кожи у мужчин составила 1,6 %, у женщин — 2 %. По сравнению с 2010 г. эти цифры возросли на 44,36 % у мужчин при среднегодовом темпе прироста 3,57 % и на 27,96 % у женщин при среднегодовом темпе прироста 2,42 %. Темп прироста стандартизованных показателей заболеваемости меланомой кожи в России с 2010 по 2020 г. равен 19,91 %, уступая раку предстательной, щитовидной, поджелудочной желез, печени и злокачественным опухолям полости рта и глотки [2].
Несмотря на то что меланоциты в норме представлены в различных органах (включая слизистые оболочки желудочно-кишечного тракта (ЖКТ), половых путей, мозговые оболочки, сосудистую оболочку глаза и др.), первичная меланома крайне редко может возникнуть в любом из этих органов. Меланома слизистых оболочек (МСО) — довольно редкое заболевание, существенно отличающееся от меланомы, развивающейся на других покровах и частях тела. МСО наиболее опасна тем, что примерно в трети случаев протекает бессимптомно. В остальных случаях пациенты отмечают следующие первые признаки заболевания: изъязвление слизистой оболочки, кровотечения в зоне поражения опухолью, узловатое или макулярное новообразование, которое может иметь различные оттенки — красноватый, коричневый, фиолетовый, черный, серый, белый, впервые отмечаемая боль в области очага меланомы [4].
Цель данной работы — анализ собственного опыта диагностики метастатической меланомы желудочно-кишечного тракта.
Материалы и методы
В НМИЦ онкологии им. Н. Н. Блохина на базе эндоскопического отделения были проанализированы данные эндоскопического и морфологического исследований группы из 29 пациентов, куда входили 12 (41,3 %) мужчин и 17 (58,6 %) женщин, средний возраст которых составил 50 и 53 года соответственно. Данные о первичной локализации опухоли представлены в таблице 1.
Таблица 1. Первичная локализация меланомы у 29 пациентов
Table 1. Primary localisation of melanoma in 29 patients
|
Первичная локализация |
Количество человек |
Доля, % |
|
Без выявленного первичного очага (ВПО) |
7 |
24,1 |
|
Кожа спины |
3 |
10,3 |
|
Кожа туловища |
3 |
10,3 |
|
Пищевод |
2 |
6,8 |
|
Кожа лба |
6 |
20,6 |
|
Кожа надключичной области |
2 |
6,8 |
|
Кожа вульвы |
1 |
3,4 |
|
Кожа бедра |
3 |
10,3 |
|
Меланома хориоидеи глаза |
2 |
6,8 |
Всем пациентам было выполнено комплексное обследование, включающее эзофагогастродуоденоскопию (ЭГДС) с применением всех уточняющих методов осмотра (узкоспектральный режим, осмотр в режиме увеличения, а также их сочетание), сопровождающееся взятием биопсийного материала с целью морфологической верификации диагноза.
Большинство метастатических поражений ЖКТ протекало бессимптомно, лишь у четырех (13,8 %) пациентов заболевание сопровождалось жалобами на затруднение прохождения пищи и в двух случаях (6,9 %) были выявлены эпизоды желудочно-кишечного кровотечения. У остальных 23 (79,3 %) пациентов заболевание протекало бессимптомно. В таблице 2 представлены результаты ЭГДС.
Таблица 2. Локализация метастатического поражения верхних отделов желудочно-кишечного тракта
Table 2. Localisation of metastatic lesions of the upper gastrointestinal tract
|
Метастазирование в ЖКТ |
Количество человек |
Доля, % |
|
Желудок |
10 |
34,4 |
|
Желудок и двенадцатиперстная кишка |
5 |
17,2 |
Окончание табл. 2
|
Метастазирование в ЖКТ |
Количество человек |
Доля, % |
|
Пищевод |
4 |
13,7 |
|
Пищевод и желудок |
4 |
13,7 |
|
Пищевод и двенадцатиперстная кишка |
4 |
13,7 |
|
Двенадцатиперстная кишка |
2 |
6,8 |
Эндоскопическая семиотика
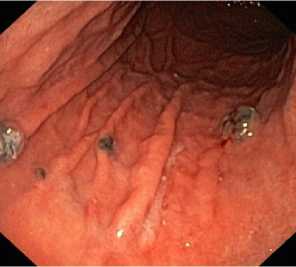
По макроскопическим проявлениям метастатические меланомы можно разделить на две группы: пигментные (25 больных) и беспигментные (4). В подавляющем большинстве встречаются пигментные меланомы, макроскопические варианты которых достаточно вариабельны. Можно выделить милиарную (точечную), бляшковидную, узловую формы [10].
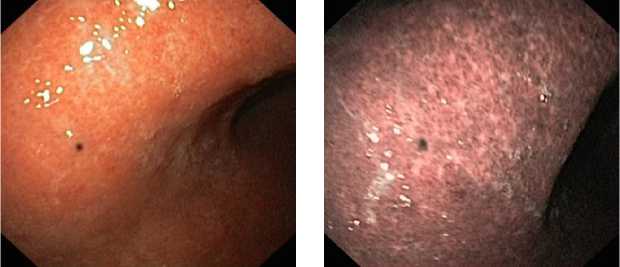
а б
в
Fig 1. The miliary form of melanoma in the stomach: а — inspection in white light: б , в — inspection in the narrow spectral mode (NBI)
Бляшковидная форма может быть выражена в двух вариантах: неизъязвленном и изъязвленном. В первом случае определяется округлой формы слегка возвышающееся образование серо-черного цвета с гладкой поверхностью, которое может быть одиночным или множественным (рис. 2).
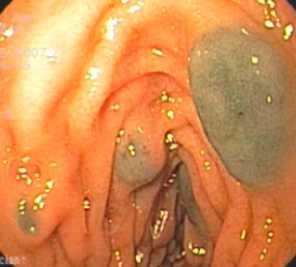
Рис. 2. Бляшковидная форма меланомы с локализацией в двенадцатиперстной кишке. Осмотр в белом свете
-
Fig. 2. Plaque-shaped melanoma in the 12th duodenum examined in white light
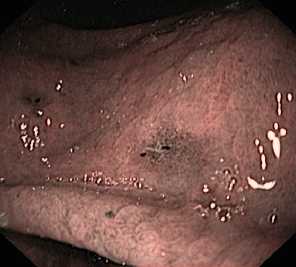
При изъязвленной бляшковидной форме выявляется кольцевидное образование с плоским изъязвлением серо-черного цвета в центральном отделе, которое также может быть одиночным или множественным (рис. 3, 4).
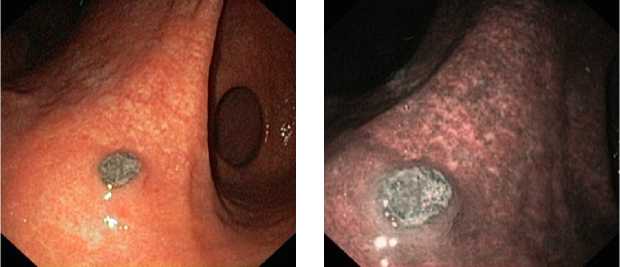
а б
-
Fig. 3. Ulcerated plaque-like form of melanoma in the stomach.
A single lesion. Examination in the standard mode ( а ) and narrow-spectrum mode ( б )
Осмотр в белом свете
-
Fig. 4. Multiple foci of ulcerated plaque melanoma in the stomach.
Examination in white light
Результаты
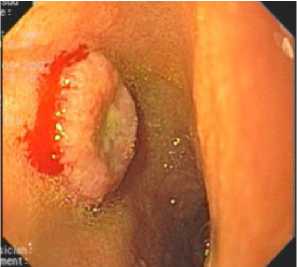
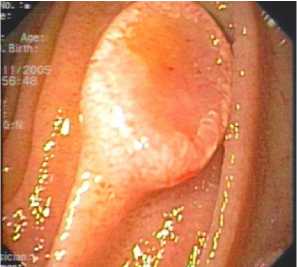
Рис. 5. Бляшковидная форма беспигментной меланомы в двенадцатиперстной кишке. Осмотр в белом свете
Fig. 8. Metastases of breast cancer in the stomach: а — white light examination; б — examination in the narrow spectral mode (NBI)
Описание клинического наблюдения
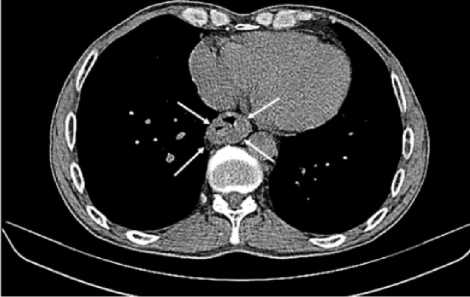
Рис. 9. МСКТ грудной клетки. Метастатическое поражение пищевода (отмечено стрелками)
Fig. 9. Thorax CT. Metastatic lesion of the oesophagus (marked with arrows)
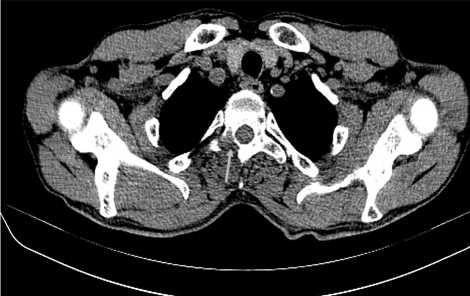
Рис. 10. Метастатическое поражение позвонков, данные КТ (множественные участки повышенной неоднородной структуры отмечены стрелками)
-
Fig. 10. Metastatic lesion of the vertebrae, CT data (multiple areas of increased heterogeneous structure — marked with arrows)
Пациент обратился в НМИЦ онкологии им. Н. Н. Блохина с предварительным диагнозом «опухоль пищевода, метастазы в костях, легких, лоханке левой почки, медиастинальных лимфоузлах» для проведения дальнейшей диагностики и определения тактики лечения.
В рамках общего обследования была выполнена ЭГДС, по результатам которой в среднегрудном отделе пищевода, по задне-правой полуокружности визуализируется экзофитное образование с туберозной поверхностью, неравномерно суживающее просвет пищевода на ⅔. От верхнего полюса экзофитной опухоли на 1,5 см в проксимальном направлении распространяется интрамуральный инфильтрат с расширенными и извитыми сосудами (рис. 11).
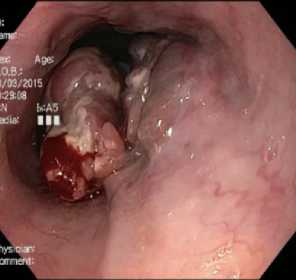
Рис. 11. Экзофитное образование среднегрудного отдела пищевода. Осмотр в белом свете
-
Fig. 11. Exophytic formation of the middle thoracic oesophagus. Examination in white light
В области экзофитного образования определяется поверхностное изъязвление, покрытое фибринозно-некротическим налетом. В краях изъязвления выявлено неопластическое изменение рисунка IPSL 5-го типа по Pitt Pattern (рис. 12).
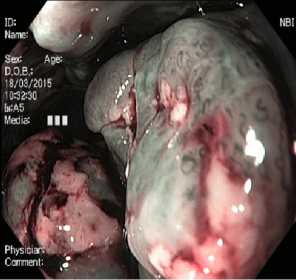
Рис. 12. Неопластические изменения структуры опухоли 5-го типа по Pitt Pattern
Fig. 12. Neoplastic changes in the structure of the tumour type 5 according to the Pit Pattern
Дистальная часть опухоли пищевода определяется на уровне 38 см от резцов и характеризуется отсутствием пигмента (рис. 13).
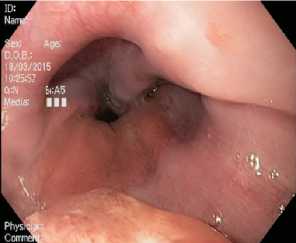
Рис. 13. Дистальная часть опухоли с отсутствием пигмента
Fig. 13. The distal part of the tumour having no pigment
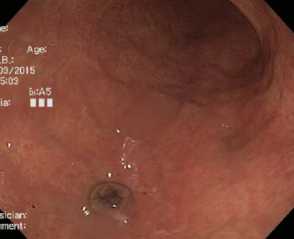
Fig. 14. The flattened tip of the tumour with a large curvature in the middle third of the stomach body. Examination in white light
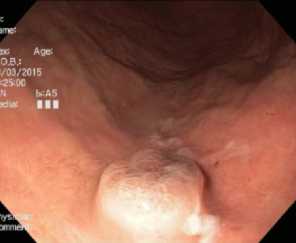
Рис. 15. Нарушение регулярности ямочного рисунка. Осмотр в белом свете
Fig. 15. Disruption of the regularity of the dimple pattern. Examination in white light
В средней трети нисходящего отдела двенадцатиперстной кишки определяется аналогичное бляшковидное образование овальной формы размером около 1,0 см и шириной около 0,8 см, возвышающееся на 0,5 см над уровнем слизистой оболочки при максимальной инсуффляции воздуха. В центре образования определяется поверхностное кратерообразное изъязвление размером 0,7 * 0,4 см, дно которого покрыто детритом (рис. 16).
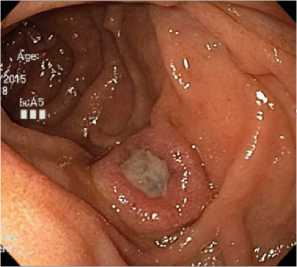
Рис. 16. Бляшковидное образование в средней трети нисходящего отдела двенадцатиперстной кишки с изъязвлением в центре, покрытое фибринозно-некротическим налетом. Осмотр в белом свете
Fig. 16. Plaque-like formation in the middle third of the descending part of the 12th duodenum with ulceration in the centre, covered with fibrinous necrotic plaque. Examination in white light
При детальном осмотре в узкополосном режиме по краям образования отмечается нарушение структуры ямочного и сосудистого рисунков, соответствующих IIIL—IV (по классификации CP) (рис. 17).
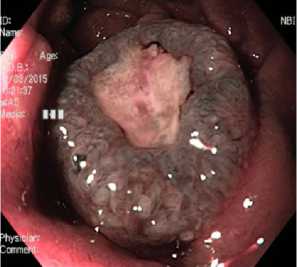
Рис. 17. Нарушение структуры ямочного и сосудистого рисунков.
Осмотр в узкоспектральном режиме (NBI)
-
Fig. 17. Disruption of the structure of the dimple and vascular patterns.
Examination in narrow-spectrum mode (NBI)
На границе между верхним горизонтальным и нисходящим отделами двенадцатиперстной кишки, по медиальной стенке определяется бляшковидное образование диаметром около 0,5 см. В дистальной трети нисходящего отдела двенадцатиперстной кишки выявлено аналогичное образование с выраженной поверхностью, покрытой детритом (рис. 18).
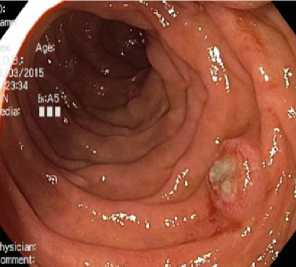
Рис. 18. Аналогичное бляшковидное образование в нижней трети нисходящего отдела двенадцатиперстной кишки. Осмотр в белом свете
-
Fig. 18. A similar plaque formation in the lower third of the descending part of the duodenum. Examination in white light
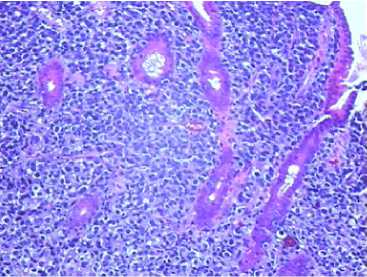
-
Fig. 19. Microscopic examination of the gastric mucosa. Staining with hematoxylin-eosin, magnification × 50. Lamina propria of the gastric mucosa, there is an overgrowth of a malignant epithelial cell tumour replacing the gland
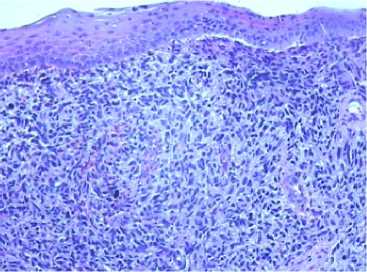
Рис. 20. Микроскопическое исследование слизистой пищевода. Окраска гематоксилин-эозином, увеличение × 50. В биоптате слизистой оболочки пищевода отмечается субэпителиальное разрастание вышеописанной эпителиоидно-клеточной опухоли
Fig. 20. Microscopic examination of the oesophageal mucosa. Hematoxylin-eosin staining, × 5 0 magnification. A biopsy of the oesophagal mucosa shows a subepithelial overgrowth of the abovedescribed epithelioid cell tumour
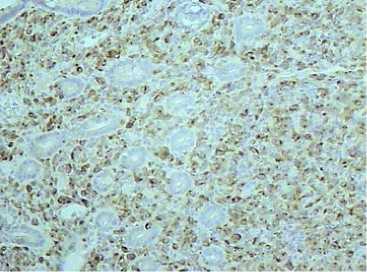
Fig. 21. Microscopic examination of a stomach tumour. Immunoperoxidase reaction with an antibody to melanin A, × 50 magnification. In the gastric biopsy, tumour cells diffusely express Melan-A
Учитывая распространенность опухолевого процесса, пациенту было назначено паллиативное лечение, а с целью купирования болевого синдрома проведен курс лучевой терапии на область L1—S1 разовой очаговой дозой 4 Гр до суммарной очаговой дозы 24 Гр в сочетании с дегидратационной терапией — с положительным обезболивающим эффектом.
Обсуждение
По данным зарубежных авторов, меланома ЖКТ в большинстве случаев является вторичным поражением. Поражение ЖКТ в основном диагностируется на аутопсии, а ин-травитальное обнаружение очагов меланомы в органах ЖКТ составляет 2—5 % от всех случаев поражения ЖКТ [12]. При аутопсии пациентов с прогрессирующей меланомой частота метастазов в ЖКТ составила 44 %, среди которых наиболее распространенными локализациями поражения были тонкая кишка (36 %), толстая кишка (28 %) и желудок (23 %) [13—15]. Редчайшие случаи выявления метастазов меланомы отмечались в желчном пузыре [16].
Заключение
Учитывая сохраняющуюся тенденцию к редкому выявлению поражения ЖКТ меланомой, целесообразно включать в обследование тотальное эндоскопическое исследование органов желудочно-кишечного тракта (эзофагогастродуоденоскопия (ЭГДС), колоноскопия (КС) и видеокапсульная эндоскопия) для пациентов с подтвержденным диагнозом меланомы.
Список литературы Эндоскопическая диагностика меланомы
- Блинов Н. Н., Константинова М. М. Меланома кожи. Факторы риска и прогноза. Onconews. 2004;(4):2-4.
- Каприн О. В., Старинский В. В., Петрова Г. В. Злокачественные новообразования в России в 2021 году (заболеваемость и смертность). М., МНИОИ им. П. А. Герцена - филиал ФГБУ «НМИРЦ» Минздрава России. 2021.
- Nambisan RN. Early metastatic patterns and survival in malignant melanoma. J. Surg. Oncol. 1987;34(4):248-252. https://doi.org/10.1002/jso.2930340407
- Branisteanu DC, Bogdanici CM, Branisteanu DE, Maranduca MA, Zemba M, Balta F, Branisteanu CI, Moraru AD. Uveal melanoma diagnosis and current treatment options (Review). Exp Ther Med. 2021 Dec;22(6):1428. https://doi.org/10.3892/etm.2021.10863
- Ihde JK, Coit DG. Melanoma metastatic to stomach, small bowel, or colon. American Journal of Surgery. 1991 Sep;162(3):208-211. https://doi.org/10.1016/0002-9610(91)90070-t
- Reintgen DS, Thompson W, Garbutt J, Seigler HF. Radiologic, endoscopic, and surgical considerations of melanoma metastatic to the gastrointestinal tract. Surgery. 1984 Jun;95(6):635-639.
- Kohoutova D, Worku D, Aziz H, Teare J, Weir J, Larkin J. Malignant Melanoma of the Gastrointestinal Tract: Symptoms, Diagnosis, and Current Treatment Options. Cells. 2021 Feb 5;10(2):327. https://doi.org/10.3390/cells10020327
- Namikawa T, Hanazaki K. Clinicopathological features and treatment outcomes of metastatic tumors in the stomach. Surg Today. 2014 Aug;44(8):1392-1399. https://doi.org/10.1007/s00595-013-0671-9
- Vukmirovic F, Vukmirovic M, Vukmirovic I. Multiple Simultaneos Metastases of Malignant Melanoma in the Stomach, Small and Large Intestine. Macedonian Journal of Medical Sciences. 2013 Mar 15;6(1):56-58. https://doi.org/10.3889/MJMS.1857-5773.2012.0269
- Поляков В. Г., Шишков Р. В. Клинические рекомендации по диагностике и лечению меланомы у детей и подростков. Общероссийский союз общественных объединений ассоциация онкологов России проект. 2014.
- Пирогов С. С., Соколов В. В., Каприн А. Д., Соколов Д. В., Волченко Н. Н., Карпова Е. С., Сухин Д. Г., Погорелов Н. Н., Зайцев А. М. Метастатическое поражение желудка при меланоме кожи: возможности мультимодальной эндоскопической диагностики. Экспериментальная и клиническая гастроэнтерология. 2017;8(144):79-86.
- Bobos M. Histopathologic classification and prognostic factors of melanoma: a 2021 update. Ital J Dermatol Venerol. 2021 Jun;156(3):300-321. https://doi.org/10.23736/S2784-8671.21.06958-3
- Patel JK, Didolkar MS, Pickren JW, Moore RH. Metastatic pattern of malignant melanoma. A study of 216 autopsy cases. Am J Surg. 1978 Jun;135(6):807-810. https://doi.org/10.1016/0002-9610(78)90171-x
- Marak JR, Kumar T, Dwivedi S, Verma S. Primary malignant melanoma of the small bowel: A case report. Radiol Case Rep. 2024 Jan 6;19(3):1215-1221. https://doi.org/10.1016/j.radcr.2023.12.005
- Wang S, Ling L, Xu C, Tang G. Primary malignant melanoma of the small intestine. Am J Med Sci. 2022 Nov;364(5):e12-e14. https://doi.org/10.1016/j.amjms.2022.06.014
- Marone U, Caracò C, Losito S, Daponte A, Chiofalo MG, Mori S, Cerra R, Pezzullo l, Mozzillo N. Laparoscopic cholecystectomy for melanoma metastatic to the gallbladder: is it an adequate surgical procedure? Report of a case and review of the literature. World J Surg Oncol. 2007;(5):141. https://doi.org/10.1186/1477-7819-5-141


