Эндоскопическое лечение обструктивных осложнений брахитерапии
Автор: Мартов А.Г.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Рак предстательной железы, рак почки
Статья в выпуске: 2-3, 2011 года.
Бесплатный доступ
Рак предстательной железы, брахитерапия, осложения брахотерапии, эндоскопическое лечение, турп
Короткий адрес: https://sciup.org/142187846
IDR: 142187846
Endoscopic treatment of postbrachytherapy obstructive complications
Текст статьи Эндоскопическое лечение обструктивных осложнений брахитерапии
ЭКСПЕРИМЕНТАЛЬНАЯ И КЛИНИЧЕСКАЯ УРОЛОГИЯ №2-3 2011
ЭКСПЕРИМЕНТАЛЬНАЯ И КЛИНИЧЕСКАЯ УРОЛОГИЯ №2-3 2011 ки мочеиспускания после брахитерапии составляет от 5 до 22% случаев по данным разных авторов при достаточном количестве проведенных исследований (Terk, 1998; Vijverberg, 1993).
Интересно отметить, что по результатам масштабных исследований выявлена корреляция наступления расстройств мочеиспускания с показателем IPSS, объемом остаточной мочи, размером предстательной железы, Qmax. При этом никакой корреляции не выявлено с возрастом пациента, со стадией Т, с суммой баллов по Глисону, проводимой неоадъювантной лучевой и гормонотерапией, а также видом вводимого изотопа и количеством зерен (Wehle М. et al., 2004).
В зависимости от исходного IPSS величивается частота острой задержки мочеиспускания после выполнения брахитерапии. Так, при IPSS менее 10 острая задержка мочеиспускания развивается в 2%. Методы коррекции обструктивной осложненной брахитерапии:
-
1. Интермиттирующая катетеризация, бужирование уретры + α-блокаторы.
-
2. Троакарная цистостомия.
-
3. Внутренняя уретротомия.
-
4. Имплантация простатического стента.
-
5. Трансуретральная инцизия простаты (шейки мочевого пузыря).
-
6. Трансуретральная резекция простаты.
Последние два метода лечения являются более радикальными и их выполнение не очень желательно. Это связано с тем, что при удалении тканей удаляются зерна препарата и снижается эффективность самого метода. Также при резекции и коагуляции тканей еще более нарушается их кровоснабжение, что значительно повышает вероятность развития осложнений. И, наконец, заживление так называемой облученной раны значительно затруднено. Отсюда период безопасности выполнения ТУР простаты – не менее 6-8 ме-
Частота ОЗМ после брахитерапии
|
автор |
кол-во больных |
частота ОЗМ (%) |
|
Blasko (1995) |
196 |
7 |
|
Vijverberg (1993) |
46 |
22 |
|
Wallner (1996) |
92 |
14 |
|
Storey (1999) |
206 |
11 |
|
Terk (1998) |
251 |
5 |
|
Radge (2000) |
152 |
10 |
|
Merrick (2000) |
170 |
6 |
|
Benoit (2000) |
1409 |
14,5 |
|
Machtens (2002) |
452 |
8,5 |
сяцев после брахитерапии (Stone N., Stock R., 2002).
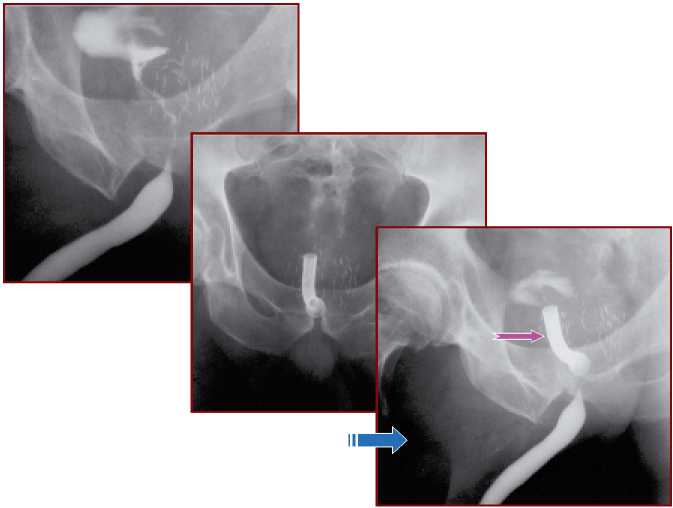
Что касается имплантации простатического стента при острой задержке мочеиспускания – «идеальная» профилактика нарушения оттока мочи (рисунок 1). Необходимо добиться отсутствия контакта с внешней средой, а значит, снижения потенциального риска инфекционно-воспалительных осложнений. Имплантация простатического стента – довольно простая процедура. Выполняется уретроскопия, имплантируется тот или иной вид стента. В частности, довольно широко применяется биорастворимый полигликоле-
Рисунок 1. Клинический случай: больной С., 68 лет, 3 недели после брахитерапии, ХЗМ, установлен простатический стент «Memokath»
Уретрограмма через 7 мес. после установки стента «Memokath»
вый стент, который имеет определенную скорость растворения и поддерживает заданный просвет простатической уретры в течение шести месяцев. Имплантация простатического стента – также один из способов лечения поздних осложнений. В данном случае не удаляются радиоактивные зерна, невысокий риск недержания мочи. Однако вновь возникает проблема неэффективности вследствие наличия средней доли. Также возможен риск миграции протеза в случае короткой задней уретры. Кроме того, подобное лечение достаточно дорогостоящее.
Поздние осложнения после в
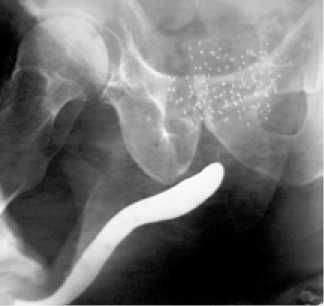
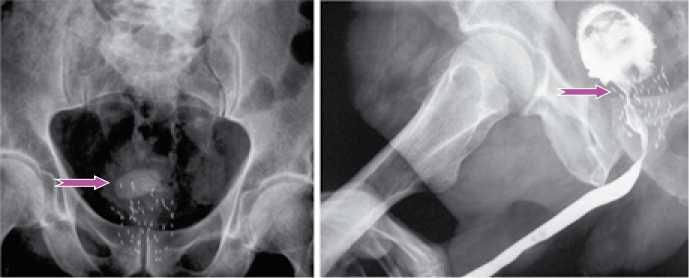
Рисунок 2а. Клинический случай: больной Г., 72 лет, 1 год после брахитерапии, облитерация уретры
аб
Рисунок 3. Клинический случай: больной П., 72 лет. 6 лет после брахитерапии, склероз шейки мочевого пузыря, камень мочевого пузыря – цистолитотрипсия + лазерная инцизия простаты
брахитерапии (более 12 месяцев после операции) – это уже более выраженные расстройства мочеиспускания. К ним относятся (Stone N., Stock R., 2002):
-
• расстройства мочеиспускания 3 степени – 29% к 12 месяцам, 14% – к 24 месяцам;
-
• недержание мочи – 5-6%;
-
• недержание мочи после ТУР простаты – 13%;
-
• гематурия – 1-2%;
-
• стриктура уретры – 1-2%;
-
• проктит – 1-3%;
-
• эректильная дисфункция – 4-14% по классификации, третьей степени.
Частота ТУР после брахитера-
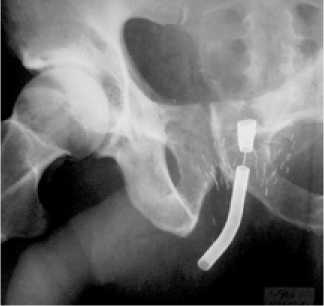
Рисунок 2б. Выполнена реканализация бульбозного отдела уретры с установкой эндопротеза
Porges Urospiral 3
пии – от нуля и практически до 9% случаев (Storey, 1999; Wallner, 1996).
Трансуретральная резекция после брахитерапии имеет свои особенности. Прежде всего, к ним относятся:
-
• удаление средней доли, «паллиативная» ТУР;
-
• щадящее удаление апикальных тканей для профилактики недержания мочи;
-
• минимальная коагуляция тканей.
Трансуретральная инцизия простаты после брахитерапии является потенциально менее опасным осложнением, так как:
-
• практически не удаляются зерна;
-
• практически нет риска недержания мочи.
Однако, возможна неэффективность при формировании клапана в виде средней доли. Но, используя электрохирургию или гольмиевый лазер можно восстановить адекватный отток мочи, не нарушая воздействия интерстициального лечения рака предстательной железы.
Одним из самых сложных поздних осложнений брахитерапии являются стриктуры уретры (рисунок 2) и склероз простаты (шейки мочевого пузыря). Это осложнение обычно проявляется сочетанием обструктивной и выраженной ир-ритативной симптоматики, и вовлечением наружного и внутреннего сфинктера. Все это сопровождается длительной дизурией после эндоскопической коррекции, что обусловлено не самой эндоскопической операцией, а выраженной гиперактивностью детрузора.
При лечении поздних осложнений брахитерапии применяются различные эндоскопические виды лечения:
-
• внутренняя уретротомия;
-
• реканализация уретры;
-
• трансуретральная инцизия простаты (шейки мочевого пузыря);
-
• трансуретральная резекция простаты (шейки мочевого пузыря);
-
• эндопротезирование простаты (уретры);
-
• цистолитотрипсия (рисунок 3);
-
• эндокоагуляция свищей уретры.
ВЫВОДЫ


