Эндоваскулярное лечение многоуровневых поражений брахиоцефальных артерий у асимптомных пациентов: серия клинических случаев
Автор: А.Г. Ванюркин, А.В. Соболева, Н.В. Сусанин, Ю.К. Белова, В.А. Соловьев, М.А. Чернявский
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Случаи из клинической практики
Статья в выпуске: 4 т.26, 2022 года.
Бесплатный доступ
Цель. Проанализировать результаты полной эндоваскулярной реваскуляризации сонных артерий при тандемном поражении общей и внутренней сонных артерий у асимптомных пациентов, продемонстрировать тактику выполнения эндоваскулярного вмешательства. Методы. В период с 2017 по 2022 г. в клинике сосудистой и гибридной хирургии НМИЦ им. В.А. Алмазова выполнили эндоваскулярное лечение двухуровневого поражения брахиоцефальных артерий 23 пациентам. Средний возраст больных 71,3 года. У 11 пациентов очаги локализовались в левых общей и внутренней сонных артериях, у 7 — в правых общей и внутренней сонных артериях, у 5 — в брахиоцефальном стволе и правой внутренней сонной артерии. Все пациенты были бессимптомными с пораженной стороны. Результаты. Все процедуры завершили успешной имплантацией стентов. Технического успеха достигли в 100 % случаев. Осложнений, связанных с местом доступа (гематома, диссекция, кровотечение), не выявили. Периоперационная смертность составила 0 %. Остаточных стенозов не наблюдалось. В послеоперационном периоде у двух пациентов развились неврологические нарушения. У первого возникли признаки неврологического дефицита в ипсилатеральном бассейне (4 балла по шкале NIHSS, 1-я степень по шкале Рэнкин). У второго после процедуры возникла умеренная афазия с дизартрией (2 балла по шкале NIHSS, 1-я степень по шкале Рэнкин). Средний период пребывания в стационаре составил четыре дня. Двум пациентам через два года после вмешательства потребовалась реинтервенция в виде повторной ангиопластики стента внутренней сонной артерии по поводу рестеноза в стенте. Заключение. Результаты лечения серии пациентов с тандемным поражением брахиоцефальных артерий свидетельствуют об эффективности полной эндоваскулярной реваскуляризации с хорошими непосредственными результатами.
Атеросклероз, брахиоцефальная артерия, многоуровневое поражение, клинический случай, стеноз
Короткий адрес: https://sciup.org/142235622
IDR: 142235622 | DOI: 10.21688/1681-3472-2022-4-52-59
Endovascular treatment of multilevel brachiocephalic artery lesions in asymptomatic patients: a case series
Objective: To evaluate the outcomes of complete endovascular carotid revascularization in asymptomatic patients with tandem lesions of common carotid arteries (CCA) and internal carotid arteries (ICA) and to demonstrate the endovascular technique. Methods: Endovascular treatment of two-level brachiocephalic artery lesions was performed in 23 patients at the Almazov National Medical Research Centre from 2017 to 2022. The mean age of the patients was 71.3 years. The lesions were localized in the left CCA and ICA in 11 patients, in the right CCA and ICA in 7 patients, and in the brachiocephalic trunk and right ICA in 5 patients. All patients were asymptomatic on the affected side. Results: Completed with successful stent implantation, all the procedures were effective, with no complications at the access site (hematoma, dissection, bleeding) and no perioperative mortality or residual stenoses. Postoperative neurological disorders developed in two patients including ipsilateral neurological symptoms (NIHSS score 4, Rankin score 1) in one of them and moderate aphasia and dysarthria NIHSS score 2, Rankin score 1) in the other. Brain MSCT showed signs of ischemic stroke that did not require any additional surgical treatment in the second patient. Following the rehabilitation, the neurological symptoms regressed. The mean hospital stay was 4 days. Two years after the intervention two patients required reintervention, i.e. repeat angioplasty of the ICA stent, due to in-stent restenosis. Conclusion: The outcomes in a series of patients with tandem brachiocephalic artery lesions indicate the efficacy of complete endovascular intervention with good short-term results.
Текст статьи Эндоваскулярное лечение многоуровневых поражений брахиоцефальных артерий у асимптомных пациентов: серия клинических случаев
А.Г. Ванюркин, А.В. Соболева, Н.В. Сусанин, Ю.К. Белова, В.А. Соловьев, М.А. Чернявский,
Ишемический инсульт входит в число ведущих проблем системы здравоохранения развитых стран и основных причин инвалидности и смертности населения в мире [1; 2]. Ежегодная смертность от инсульта в России — одна из наиболее высоких в мире (175 случаев на 100 тыс. населения в год). Доля острых нарушений мозгового кровообращения в структуре общей смертности в нашей стране составляет 21,4 % [3]. Результаты популяционных исследований свидетельствуют, что около 10–15 % тромбоэмболических инсультов возникают вследствие 50–99%-го стеноза экстракраниального сегмента внутренней сонной артерии (ВСА) [4]. Атеросклероз сосудов дуги аорты, особенно бифуркации общей сонной артерии (ОСА), является главной причиной ишемических инсультов, составляя примерно 20 % всех инсультов. Представленные данные проанализированы в крупных контролируемых рандомизированных исследованиях, основным критерием включения в которые являлось одноуровневое поражение брахиоцефальных артерий [5]. Помимо этого, существует группа пациентов с многоуровневым поражением артерий, которые больше подвержены риску ишемического инсульта [6; 7], а тактика их ведения остается предметом дискуссий. Многоуровневое поражение брахиоцефальных артерий характеризуется сочетанием гемодинамически значимого (более 70 %) стеноза ВСА и стеноза ОСА либо брахиоцефального ствола.
Частота изолированного поражения ОСА или брахиоцефального ствола (БЦС) колеблется в пределах 0,5–6,4 % [8]. Распространенность тандемного поражения составляет 4,8 % [9]. Данный вид поражения все чаще диагностируется благодаря распространению и доступности неинвазивных методов исследования, таких как мультиспиральная компьютерная и магнитно-резонансная томография. Нередко являясь случайной находкой в рам- ках подготовки пациента к хирургическому вмешательству, тандемное поражение брахиоцефальных артерий — сложная задача для лечащего врача. По локализации стенотическое поражение каротидной бифуркации может сочетаться с очаговым поражением устья ОСА или БЦС, поражением средней трети ОСА, либо возникать в виде диффузного поражения, сливающегося воедино со стенозом бифуркации.
Определение тактики и выбор оптимального метода реваскуляризации напрямую зависят от опыта хирурга, наличия в медицинском учреждении условий для выполнения как эндоваскулярных вмешательств, так и гибридных методов лечения. Также важен мультидисциплинарный подход, предполагающий участие кардиолога, сосудистого и рентген-эндоваскулярного хирурга. При данной патологии необходимо выполнять полную реваскуляризацию, чтобы избежать осложнений после этапного лечения: тромбоза после каротидной эндартерэктомии либо церебральной эмболизации после стентирования ОСА/БЦС [10]. Эндоваскулярное лечение как изолированный метод вмешательства или часть гибридного метода безопасно и дает положительные результаты, поэтому заменило «открытые» экстраанатомические реконструкции на брахиоцефальных артериях. Цель данной статьи — проанализировать результаты полной эндоваскулярной реваскуляризации сонных артерий при тандемном поражении ОСА и ВСА у асимптомных пациентов, продемонстрировать тактику выполнения эндоваскулярного вмешательства.
Методы
В период с 2017 по 2022 г. в клинике сосудистой и гибридной хирургии НМИЦ им. В.А. Алмазова эндоваскулярное лечение двухуровневого поражения брахиоцефальных артерий получили
Табл. 1. Ангиографические характеристики поражения
|
Показатель |
Пациенты, n (%) |
|
|
Левые общая и внутренняя сонные артерии |
11 (48) |
|
|
Сторона поражения |
Правые общая и внутренняя сонные артерии |
7 (30) |
|
Брахиоцефальный ствол и правая внутренняя сонная артерия |
5 (22) |
|
|
Устье брахиоцефального ствола/общей сонной артерии |
4 (17) |
|
|
Уровень поражения |
Средний сегмент общей сонной артерии |
12 (52) |
|
Общая сонная артерия + каротидная бифуркация |
7 (30) |
|
|
Контралатеральная окклюзия |
10 (43) |
|
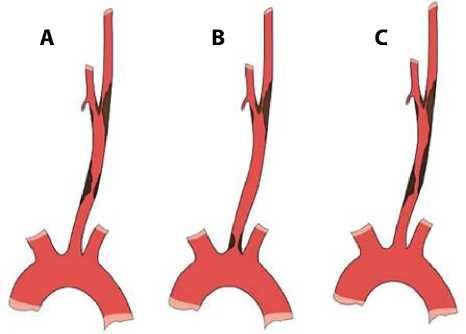
Рис. 1. Варианты сочетаний стеноза каротидной бифуркации: со стенозом общей сонной артерии на уровне средней трети (A); со стенозом устья общей сонной артерии либо брахиоцефального ствола (B); со стенозом общей сонной артерии в виде протяженного стеноза (C)
23 пациента: 17 мужчин и 6 женщин. Средний возраст — 71,3 года. У 11 пациентов каротидный стеноз составлял более 70 % по шкале ESCT и локализовался в левых ОСА и ВСА, у 7 — в правых ОСА и ВСА, у 5 — в БЦС и правой ВСА (табл. 1). Все пациенты асимптомные с пораженной стороны.
В рамках предоперационной подготовки больным выполняли ультразвуковое дуплексное сканирование и мультиспиральную компьютерную томографию – ангиографию. Во всех случаях ипсилатеральный стеноз ВСА был более 70 %, так же как стеноз ОСА или брахиоцефального ствола.
В 12 случаях стеноз ОСА локализовался в среднем сегменте (рис. 1A), в 4 случаях стеноз левой ОСА и БЦС локализовался в устье (рис. 1B), в 7 случаях атеросклеротическое поражение имело пролонгированный характер, вовлекающий поражение ОСА и ВСА (рис. 1C). Контралатеральная окклюзия ВСА наблюдалась у 10 пациентов.
Стоит отметить пожилой возраст пациентов и их коморбидное состояние: мультифокальный характер атеросклеротической болезни, вовлекающий как коронарное русло, так и артериальный бассейн нижних конечностей, дислипидемию, сахарный диабет, курение и хроническую обструктивную болезнь легких (табл. 2). Мультифокальное поражение артерий атеросклерозом можно считать следствием вовлечения в процесс как каротидной бифуркации, так и ОСА или БЦС. Однако небольшое количество пациентов в группе, отсутствие крупных рандомизированных исследований не позволяют подтвердить эту гипотезу.
Табл. 2. Исходная характеристика пациентов
|
Переменная |
Пациенты, n = 23 |
|
Возраст, лет |
71,3 ± 5,0 |
|
Мужской пол, n (%) |
17 (74) |
|
Сопутствующие патологии и факторы риска |
|
|
Ишемическая болезнь сердца, n (%) |
18 (78) |
|
Хроническая сердечная недостаточность, n (%) |
17 (74) |
|
Фракция выброса менее 30 %, n (%) |
8 (34) |
|
Сахарный диабет, n (%) |
15 (65,2) |
|
Чрескожная транслюминальная ангиопластика коронарных артерий, n (%) |
14 (60,8) |
|
Аортокоронарное шунтирование, n (%) |
6 (26) |
|
Гипертоническая болезнь, n (%) |
21 (91) |
|
Дислипидемия, n (%) |
16 (69,5) |
|
Перенесенное острое нарушение мозгового кровообращения в анамнезе (более 6 месяцев) на ипсилатеральной стороне, n (%) |
12 (52) |
|
Курение, n (%) |
17 (73,9) |
|
Хроническая обструктивная болезнь легких 3–4-й степени по GOLD, n (%) |
7 (30) |
|
Показатель по шкале EuroSCORE II, баллов |
11 ± 2 |
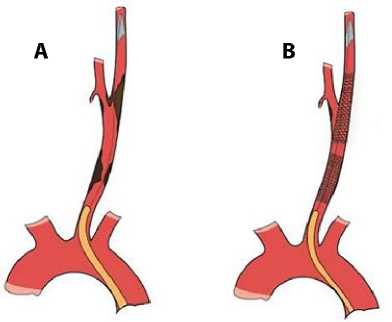
Рис. 2. Этапы стентирования сонной артерии при поражении средней трети: установка системы противоэмбо-лической защиты (A); последовательная имплантация стентов во внутреннюю и общую сонные артерии (B)
Выбор эндоваскулярного метода лечения был обусловлен в первую очередь степенью тяжести сопутствующего заболевания, ограничивающей применение эндотрахеальной анестезии и выполнение «открытого» доступа к бифуркации ВСА. Помимо этого, оценивали анатомию ОСА, уровень стеноза и его степень. Семь из 23 пациентов имели хроническую обструктивную болезнь легких 3–4-й степени по GOLD, 8 — сниженную фракцию выброса (менее 30 % по данным эхокардиографии), 7 — пролонгированное атеросклеротическое поражение по данным мультиспиральной компьютерной томографии – ангиографии (табл. 1). Для снижения риска церебральной эмболии во время процедуры на эндоваскулярное вмешательство отбирали пациентов с каротидным стенозом на уровне средней трети ОСА (рис. 1A), а также при протяженной атеросклеротической бляшке, вовлекающей ОСА с переходом на ВСА (рис. 1С). При устьевом поражении ОСА/БЦС (рис. 1B), а также при критических стенозах сонных артерий предпочтение отдавали гибридному методу лечения.
Эндоваскулярное лечение тандемных стенозов проводят поэтапно: катетеризируют ОСА либо БЦС, выполняют селективную ангиограмму, устанавливают систему противоэмболической защиты и последовательно проводят ангиопластику со стентированием сонных артерий.
Все пациенты перед эндоваскулярным вмешательством получали двойную антитромбоцитарную терапию в объеме 100 мг ацетилсалициловой кислоты в сутки и нагрузочной дозы клопидогреля 300 мг до операции. Процедуры выполняли под местной анестезией, во время операции внутривенно вводили 5 000 ед. гепарина. Во всех случаях использовали трансфеморальный доступ. В 19 случаях пациентам со стенозом ОСА на уровне дистальной и средней трети выполняли катетеризацию артерии с установкой интродьюсера 7 Fr непосредственно перед стенозом по системе проводник – катетер. Далее проводили селективную ангиографию, после которой устанавливали систему противоэмболической защиты во ВСА (рис. 2). Имплантировали стенты во ВСА и ОСА последовательно по стандартной методике (рис. 3). При стентировании ОСА предпочтение отдавали баллонорасширяемым стентам. Их выбор в позиции БЦС и ОСА обусловлен более точной и контролируемой установкой, а также преимуществом перед нитиноловыми стентами в виде более выраженной центробежной силы [11].
При более проксимальном расположении бляшки ОСА для придания устойчивости интродьюсеру в наружную сонную артерию дополнительно заводили периферический проводник диаметра 0,014" до установки системы дистальной защиты. Данная система позволяла придать жесткость и стабильность интродьюсеру при заведении и имплантации стента в общую сонную артерию (рис. 4A, 4B).
Рис. 3. Варианты атеросклеротического поражения устья общей сонной артерии и ее бифуркации: стеноз устья левой общей сонной артерии в сочетании с критическим стенозом левой внутренней сонной артерии (A); стеноз левой общей сонной артерии в сочетании со стенозом левой внутренней сонной артерии (B)
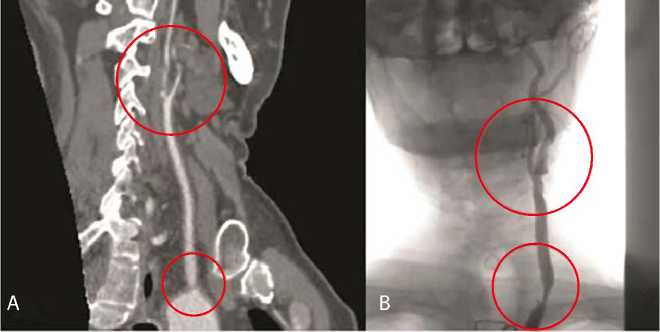
Рис. 4. Этапы эндоваскулярного вмешательства при устьевом поражении общей сонной артерии и ее бифуркации: последовательное заведение проводника в наружную сонную артерию, установка системы противоэмболической защиты (A); имплантация баллонорасширяемого стента в устье левой общей сонной артерии по системе проводник – проводник (B);
проведение интродьюсера через ранее установленный стент по устойчивой системе проводник – проводник – катетер в каротидной бифуркации, удаление проводника из наружной сонной артерии (C); стентирование внутренней сонной артерии по стандартной методике (D)
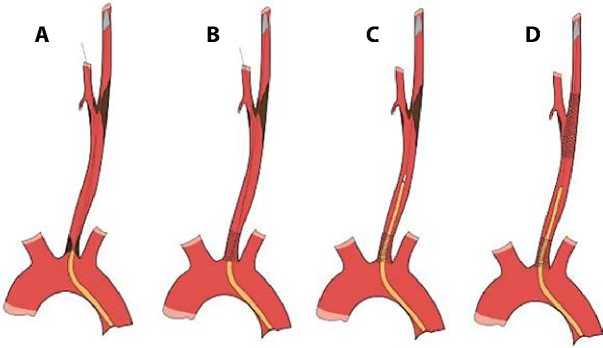
Особого внимания заслуживает устьевое поражение ОСА или БЦС, так как при манипуляциях во время процедуры может развиться дистальная церебральная эмболия фрагментами бляшки. Чтобы свести к минимуму риск осложнений, в 4 случаях первично катетеризировали устье ОСА, заводили периферический проводник диаметра 0,014" в наружную сонную артерию для придания системе устойчивости. Далее интродьюсер по системе проводник – катетер подводили к устью ОСА, катетер извлекали, а во ВСА проводили и устанавливали систему противоэмболической защиты (рис. 4A).
По системе двойных проводников в ОСА имплантировали баллонорасширяемый стент (рис. 4B). По системе проводник – проводник – катетер интро-дьюсер проводили через ранее имлантированный стент к бифуркации сонной артерии. Проводник из наружной сонной артерии вместе с катетером удаляли, а установку стента во ВСА осуществляли по стандартной методике (рис. 4C, 4D). Во ВСА по умолчанию устанавливали стент с закрытой ячейкой. Длину и диаметр стента определяли интраоперационно по данным ангиографии непосредственно перед установкой. Во время манипуляций при таком поражении следует соблюдать максимальную осторожность, так как при выраженном кальцинозе дуги аорты и ее ветвей есть риск дистальной эмболии фрагментами атеросклеротической бляшки. Для снижения риска таких пациентов направляли на гибридный метод вмешательства при отсутствии противопоказаний.
Все стенты постдилатировали с использованием соответствующих баллонных катетеров. Во всех случаях для предотвращения брадикардии при ангиопластике внутривенно вводили 0,5–1,0 мг атропина. После процедуры пациенты получали двой- ную антитромбоцитарную терапию в течение 6 мес. с последующей монотерапией ацетилсалициловой кислотой.
Результаты
Все процедуры завершили успешной имплантацией стентов. Технического успеха достигли в 100 % случаев. Осложнений, связанных с местом доступа (гематома, диссекция, кровотечение), не выявили. Периоперационная смертность составила 0 %. Остаточных стенозов не наблюдалось. Неврологический статус всех пациентов в пред- и послеоперационном периоде оценивал врач-невролог. У 2 больных (8,6 %) в раннем послеоперационном периоде развились неврологические нарушения. У первого возникли признаки неврологического дефицита в ипсилатеральном бассейне (4 балла по шкале NIHSS, 1-я степень по шкале Рэнкин). При контрольной мультиспиральной компьютерной томографии – ангиографии: зона стентирования без тромбоза, кровоток по экстра-/интракраниальным ветвям не лимитирован. По данным мультиспираль-ной компьютерной томографии головного мозга очаг ишемии не обнаружили. На фоне регресса неврологической симптоматики пациента выписали из стационара на 8-й день после операции. У второго больного после процедуры возникла умеренная афазия с дизартрией (2 балла по шкале NIHSS, 1-я степень по шкале Рэнкин). По данным мульти-спиральной компьютерной томографии головного мозга выявили ишемический инсульт головного мозга, не требующий дополнительного хирургического вмешательства. На фоне восстановительного лечения достигли регресса неврологической симптоматики. Среднее пребывание в стационаре составило 4 ± 1 дня. В послеоперационном периоде пациентам проводили ультразвуковое исследование зон реконструкции, определяли характер кровотока в области имплантированных стентов, а также характеристики кровотока. После выписки больные наблюдались у сосудистого хирурга НМИЦ им. В.А. Алмазова амбулаторно. Двум пациентам через 2 года после вмешательства потребовалась реинтервенция в виде повторной ангиопластики стента ВСА баллоном с лекарственным покрытием по поводу рестеноза стента. За трехлетний период наблюдения таких осложнений, как ипсилатеральная транзиторная ишемическая атака, острое нарушение мозгового кровообращения, острый инфаркт миокарда и смерть, связанная с вмешательством, не наблюдалось.
Обсуждение
Многоуровневые стенозы брахиоцефальных артерий — редкая патология, однако благодаря развитию методов компьютерной визуализации они диагностируются все чаще. Тандемное поражение представляет большую опасность, если его вовремя не обнаружить. Так, например, при попытках катетеризации сонных артерий есть риск вызвать дистальную церебральную эмболию во время грубых манипуляций на дуге аорты [12]. Также после каротидной эндартерэктомии существенно возрастает риск тромбоза при наличии плохого притока на фоне проксимального стеноза ОСА или брахиоцефального ствола [10].
Тандемные стенозы можно лечить разными способами. «Открытое» хирургическое вмешательство, сочетающее срединную стернотомию с эндартерэктомией из устья БЦС либо ОСА с последующей каротидной эндартерэктомией, имеет серьезный периоперационный риск для пациента [13]. Так, G.M. Risty и соавт. оценили результаты лечения 8 больных, которым выполнили одномоментную каротидную эндартерэктомию с каротидно-подключичным шунтированием или каротидно-подключичной транспозицией [13]. Два из восьми пациентов после вмешательства перенесли инсульт. По данным обзора литературы, в котором проанализированы результаты лечения 140 пациентов с двухуровневым поражением брахиоцефальных артерий, перенесших одномоментную каротидную эндартерэктомию с каротидно-подключичным шунтированием или каротидно-подключичной транспозицией, частота развития периоперационного инсульта составила 4,73 % [13].
Развитие эндоваскулярных методик существенно уменьшило данный риск. Сегодня используют два способа лечения тандемных поражений брахиоцефальных артерий: полную эндоваскулярную реваскуляризацию и гибридное лечение (каротидную эндартерэктомию и эндоваскулярное вмешательство на проксимальном сегменте) [14].
C. DeCarlo и соавт. на основании крупного регистра проанализировали и сравнили результаты эндоваскулярного и гибридного лечения двухуровневых поражений брахиоцефальных артерий [14]. По данным регистра, за 15-летний период прооперировали 1 433 асимптомных пациента. Гибридное вмешательство перенесли 638 пациентов, полную эндоваскулярную реваскуляризацию — 795. Периоперационный инсульт составил 3,6 % в группе гибридного вмешательства, 3,9 % в группе эндоваскулярного. При этом авторы не указывают на существенную разницу в развитии острого нарушения мозгового кровообращения и смерти в краткосрочном и отдаленном периодах.
Расширяя возможности лечения асимптомных пациентов с рассматриваемой патологией, мы представляем собственный опыт эндоваскулярного лечения данной когорты больных. Причинами выбора эндоваскулярного подхода являлись ранее перенесенное облучение шеи, высокая бифуркация ОСА, ранее перенесенная ипсилатеральная каротидная эндартерэктомия, а также высокий хирургический риск по шкале EuroSCORE II (11 ± 2) (табл. 2). Помимо этого, основной задачей при выборе метода реваскуляризации тандемных поражений является оценка уровня стеноза проксимального поражения. Так, при дистальном положении бляшки или поражении на уровне средней трети ОСА (рис. 1A, 1C) при катетеризации артерии риск дистальной эмболизации меньше.
Полная эндоваскулярная реваскуляризация тандемных поражений технически сложна: катетеризация стеноза ОСА и БЦС при атеросклеротически измененной стенке аорты сопряжена с высоким риском интраоперационных осложнений. Анализ результатов лечения представленной группы показал, что два пациента, которые перенесли нарушение мозгового кровообращения в послеоперационном периоде, имели именно устьевой характер поражения ОСА, что, вероятно, и явилось причиной дистальной эмболии при попытках выполнить катетеризацию артерий.
В связи с редкостью данной патологии и малым количеством пациентов сложно определить, какой из методов лечения наиболее приемлемый и безопасный в зависимости от локализации поражения. Усовершенствование катетеров, систем защиты от дистальной эмболии, грамотная предоперационная подготовка пациента, а также повышение мастерства оперирующего хирурга позволяют эффективно и безопасно эндоваскулярно оперировать пациентов с тандемным поражением брахиоцефальных артерий. Для обоснования результатов необходимы более масштабные исследования представленной группы больных.
Заключение
Полная эндоваскулярная реваскуляризация — эффективный и выполнимый метод лечения пациентов с тандемным поражением брахиоцефальных артерий, который дает удовлетворительные непосредственные результаты и расширяет возможности сосудистого хирурга.
Список литературы Эндоваскулярное лечение многоуровневых поражений брахиоцефальных артерий у асимптомных пациентов: серия клинических случаев
- Медико-демографические показатели Российской Федерации в 2012 году: стат. справ. Минздрава России. М., 2013. 180 c. Medical and demographic indicators of the Russian Federation in 2012. Statistical Reference by the Ministry of Health of the Russian Federation. Moscow, 2013. 180 p. (In Russ.)
- Benjamin E.J., Muntner P., Alonso A., Bittencourt M.S., Callaway C.W., Carson A.P., Chamberlain A.M., Chang A.R., Cheng S., Das S.R., Delling F.N., Djousse L., Elkind M.S.V., Ferguson J.F., Fornage M., Jordan L.Ch., Khan S.S., Kissela B.M., Knutson K.L., Kwan T.W., Lackland D.T., Lewis T.T., Lichtman J.H., Longenecker C.T., Loop M.Sh., Lutsey P.L., Martin S.S., Matsushita K., Moran A.E., Mussolino M.E., O'Flaherty M., Pandey A., Perak A.M., Rosamond W.D., Roth G.A., Sampson U.K.A., Satou G.M., Schroeder E.B., Shah S.H., Spartano N.L., Stokes A., Tirschwell D.L., Tsao C.W., Turakhia M.P., VanWagner L.B., Wilkins J.T., Wong S.S., Virani S.S., American Heart Association Council on Epidemiology and Prevention Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics-2019 update: a report from the American Heart Association. Circulation. 2019;139(10):e56-e528. PMID: 30700139. https://doi.org/10.1161/CIR.0000000000000659
- Клинические рекомендации по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками / Под ред. проф. Л.В. Стаховской. М.: МЕДпресс-информ, 2017. 198 с. Stakhovskaya L.V., editor. Clinical guidelines for the management of patients with ischemic stroke and transient ischemic attacks. Moscow: MEDpress-Inform; 2017. 198 p. (In Russ.)
- Рекомендации ЕОК/ЕОСХ по диагностике и лечению заболеваний периферических артерий 2017. Российский кардиологический журнал. 2018;(8):164-221. https://doi.org/10.15829/1560-4071-2018-8-164-221 2017 ESC guidelines on the diagnosis and treatment of peripheral arterial diseases, in collaboration with the European society for vascular surgery (ESVS). Russian Journal of Cardiology. 2018;(8):164-221. (In Russ.) https://doi.org/10.15829/1560-4071-2018-8-164-221
- Halliday A., Bulbulia R., Bonati L.H., Chester J., Cradduck-Bamford A., Peto R., Pan H.; ACST-2 Collaborative Group. Second asymptomatic carotid surgery trial (ACST-2): a randomised comparison of carotid artery stenting versus carotid endarterectomy. Lancet. 2021;398(10305):1065-1073. PMID: 34469763; PMCID: PMC8473558. https://doi.org/10.1016/S0140-6736(21)01910-3
- Levien L.J., Benn C.A., Veller M.G., Fritz V.U. Retrograde balloon angioplasty of brachiocephalic or common carotid artery stenoses at the time of carotid endarterectomy. Eur J Vasc Endovasc Surg. 1998;15(6):521-527. PMID: 9659888. https://doi.org/10.1016/s1078-5884(98)80113-5
- Чернявский М.А., Гусев А.А., Чернова Д.В., Ярков И.В., Гордеев М.Л. Этапное лечение многоуровневого поражения брахиоцефальных артерий в сочетании с коронарной и клапанной патологией сердца. Ангиология и сосудистая хирургия. 2018;24(2):165-171. Chernyavsky M.A., Gusev A.A., Chernova D.V., Yarkov I.V., Gordeev M.L. Staged treatment of a multilevel lesion of brachiocefalic arteries in combination with coronary and valvular pathology of the heart. Angiology and Vascular Surgery. 2018;24(2):165-171. (In Russ.)
- Przewlocki T., Kablak-Ziembicka A., Pieniazek P., Musialek P., Kadzielski A., Zalewski J., Kozanecki A., Tracz W. Determinants of immediate and long-term results of subclavian and innominate artery angioplasty. Catheter Cardiovasc Interv. 2006;67(4):519-526. PMID: 16547924. https://doi.org/10.1002/ccd.20695
- Modarai B., Ali T., Dourado R., Reidy J.F., Taylor P.R., Burnand K.G. Comparison of extra-anatomic bypass grafting with angioplasty for atherosclerotic disease of the supra-aortic trunks. Br J Surg. 2004;91(11):1453-1457. PMID: 15386319. https://doi.org/10.1002/bjs.4751
- Wang J., Paritala P.K., Mendieta J.B., Gu Y., Raffel O.C., McGahan T., Lloyd T., Li Z. Carotid bifurcation with tandem stenosis — a patient-specific case study combined in vivo imaging, in vitro histology and in silico simulation. Front Bioeng Biotechnol. 2019;7:349. PMID: 31824937; PMCID: PMC6879432. https://doi.org/10.3389/fbioe.2019.00349
- Van de Weijer M.A.J., Vonken E.J.P.A., de Vries J.-P.P.M., Moll F.L., Vos J.A., de Borst G.J. Technical and clinical success and long-term durability of endovascular treatment for atherosclerotic aortic arch branch origin obstruction: evaluation of 144 procedures. Eur J Vasc Endovasc Surg. 2015;50(1):13-20. PMID: 26021529. https://doi.org/10.1016/j.ejvs.2015.03.058
- DeCarlo C., Tanious A., Boitano L.T., Mohebali J., Stone D.H., Clouse W.D., Conrad M.F. Simultaneous treatment of common carotid lesions increases the risk of stroke and death after carotid artery stenting. J Vasc Surg. 2021;74(2):592-598.e1. PMID: 33545307. https://doi.org/10.1016/j.jvs.2020.12.089
- Risty G.M., Cogbill T.H., Davis C.A., Lambert P.J. Carotid-subclavian arterial reconstruction: concomitant ipsilateral carotid endarterectomy increases risk of perioperative stroke. Surgery. 2007;142(3):393-397. PMID: 17723892. https://doi.org/10.1016/j.surg.2007.03.014
- DeCarlo C., Tanious A., Boitano L.T., Mohebali J., Stone D.H., Clouse W.D., Conrad M.F. Hybrid and total endovascular approaches to tandem carotid artery lesions have similar short- and long-term outcomes. Ann Vasc Surg. 2021;76:20-27. PMID: 33831532. https://doi.org/10.1016/j.avsg.2021.02.027


