Этнокультуральные особенности пограничных психических расстройств с пароксизмальными состояниями неэпилептического генеза в общемедицинской сети Республики Саха (Якутия)
Автор: Винокуров Евгений Вячеславович, Собенников Василий Самуилович
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Этнопсихиатрия
Статья в выпуске: 6 (81), 2013 года.
Бесплатный доступ
Представлен комплексный анализ данных клинического и экспериментально-психологического изучения пограничных психических расстройств с пароксизмальными состояниями неэпилептического генеза в аспекте оценки соматизации, диссоциации, депрессии и тревоги, а также алекситимии среди пациентов общесоматической сети, представителей основных (якутской и славянской) этнических групп населения Республики Саха (Якутия). Установлены более высокий уровень соматизации на додиагностическом этапе, низкая обращаемость за специализированной психиатрической помощью и более позднее начало адекватной терапии в якутской группе по сравнению со славянской.
Паническое расстройство, соматоформные расстройства, психогенные пароксизмальные состояния неэпилептического генеза, этнокультуральные особенности
Короткий адрес: https://sciup.org/14295697
IDR: 14295697 | УДК: 616.89-06:616
Ethnocultural peculiarities of borderline mental disorders with paroxysmal non-epileptic conditions in general medical settings in the Republic of Sakha (Yakutia)
A comparative analysis of the data of clinical and experimental psychological research of psychogenic paroxysmal nonepileptic conditions in patients of Yakut and Slavic ethnicity has been conducted in general medical settings. The aims of the study were to compare patients of Yakut and Slavic ethnicity on measures of anxiety, depression, somatization, dissociation, and alexithymia. Greater somatizations at a pre-admission stage, a lower rate of professional help-seeking and delaying treatment were reported in the Yakut group than the Slavic group.
Текст научной статьи Этнокультуральные особенности пограничных психических расстройств с пароксизмальными состояниями неэпилептического генеза в общемедицинской сети Республики Саха (Якутия)
ETHNOCULTURAL PECULIARITIES OF BORDERLINE MENTAL DISORDERS WITH PAROXYSMAL NONEPILEPTIC CONDITIONS IN GENERAL MEDICAL SETTINGS IN THE REPUBLIC OF SAKHA (YAKUTIA). Vinokurov E. V., Sobennikov V. S. Irkutsk State Medical University of Ministry of Healthcare and Social Development of the Russian Federation. 664003, Irkutsk, Krasnogo Vostaniya Street., 1. A comparative analysis of the data of clinical and experimental psychological research of psychogenic paroxysmal nonepileptic conditions in patients of Yakut and Slavic ethnicity has been conducted in general medical settings. The aims of the study were to compare patients of Yakut and Slavic ethnicity on measures of anxiety, depression, somatization, dissociation, and alexithymia. Greater somatizations at a pre-admission stage, a lower rate of professional help-seeking and delaying treatment were reported in the Yakut group than the Slavic group. Key words: panic disorder, somatoform disorders, psychogenic paroxysmal non-epileptic conditions, somatization, dissociation, alexithymia, ethnocultural characteristics.
В клинической психиатрии пограничные психические расстройства с пароксизмальными состояниями неэпилептического генеза (ППР с ПСНГ) представляют форму соматизированных нарушений, отличающуюся выраженными трудностями как своевременной, адекватной диагно- стической оценки, так и выбора терапии. Несмотря на то что в рамках атеоретического подхода, в соответствии с МКБ-10, данные состояния в большей части случаев квалифицируются как панические (ПР) или диссоциативные (конверсионные) расстройства (ДКР), их патогенез не может быть сведен к некоему однозначному механизму. Очевидно, он связан со сложной многоуровневой системой, включающей влияние конституционально-личностных, ситуативных, а также социокультуральных влияний. Подтверждением этого является выраженный полиморфизм клинических проявлений данных состояний, включающих коморбидное сочетание соматоформных, конверсионных, тревожных и депрессивных нарушений.
В последнее время для наиболее полного понимания особенностей развития пограничной психической патологии исследователи все чаще обращаются к методологии транскультуральной психиатрии и аддиктологии, что особенно актуально в многонациональной России [1—6]. В период радикальных социальных преобразований появились возможности для расширения комплексных междисциплинарных исследований актуальной проблемы психического здоровья коренного населения восточного региона страны [7, 8, 10].
Культура устанавливает способы категоризации состояний здоровья и болезни, атрибуции заболеваний, выражения соматического или психосоциального дистресса, культурно адекватного поведения, направленного на поиск помощи. Культуральные факторы служат превращению эмоциональных и физиологических отклонений в паттерн, узнаваемый субъектом и его окружением, в том числе созависи-мым [9, 11]. Представление симптомов системе здравоохранения также находится под влиянием культуры, так как пациенты избирательны относительно того, что предъявлять врачу. Они выбирают элементы словесного описания, которые, по их мнению, уместны и культурально приемлемы. Например, среди населения азиатских стран отмечена более низкая распространенность панического расстройства (ПР). Так, диагностика ПР в течение года составляет: 0,2 % – в Китае [12], 0,2 % – в Южной Корее [13], 0,5 % – в Японии [14], тогда как в США этот показатель составляет 2,1 % [14], в странах Европы – 1,8 % [16]. В США показатели распространенности ПР ниже среди латиноамериканцев (кроме пуэрториканцев), афроамериканцев и американцев азиатского происхождения, чем среди белых американцев, но не латиноиспанского происхождения [15].
Кросскультуральные исследования выявили различия в частоте специфических симптомов ПА среди пациентов различной этнической принадлежности, существование культурно специ- фических эквивалентов пароксизмальной тревоги, не соответствующих критериям ПР МКБ-10 и DSM-IV, разницу в представлениях о нормальной физиологии и патологии [17]. Клинические проявления ПР, по мнению исследователей, могут отражать содержание катастрофических когниций, в различных этнических группах. Например, среди афроамериканцев чаще встречаются парестезии в структуре панических атак (ПА) и страх осложнений диабета [17].
Наиболее противоречивые данные касаются взаимосвязи соматизации, алекситимии и культуральных факторов. Гипотеза культурных «идиом дистресса» Kleinman (1982) предполагает, что соматизация является потенциально адаптивным способом выражения дистресса [18]. Ее адаптивный потенциал зависит от культурного контекста. В западной культуре, где важность личного выбора, независимости и ответственности перевешивает ценность группового консенсуса, открытое выражение эмоциональных переживаний функционально и санкционировано, соматизация дистресса, напротив, дезадаптивна [18]. В закрытых коллективистских культурах, таких как Китай, психические расстройства стигматизированы, открытое выражение эмоционального дистресса неприемлемо [19]. Согласно гипотезе культурных «идиом дистресса», соматизация предпочтительна в культурах, где ценится косвенное выражение дистресса, основные эффекты связывают с сублимацией и улучшением социальной поддержки [19]. Другие объяснения сводятся к предположению, что пациенты незападных культур менее способны выражать эмоциональный дистресс, так как им не хватает языковых возможностей для обозначения эмоциональных состояний [19].
Таким образом, существует мнение, что соматизация, представляя менее адаптивный стиль атрибуции психических расстройств, характерна для азиатских культур, тогда как у представителей западной культуры доминирует более адаптивный стиль атрибуции – «психологизация» [21]. Действительно, результаты многих исследований свидетельствуют о распространенности соматизации в азиатских странах [18, 22, 23], чему сопутствуют и более высокие показатели алекситимии [24, 25]. При этом следует учитывать, что большинство подобных исследований включает пациентов специализированного звена медицинской помощи. В аспекте транскультуральной психиатрии требуется различать исследования, проводимые в привычной социальной среде, в первичном медицинском звене и в специализированных медицинских учреждениях.
Известно, что феномен соматизации не ограничивается контингентом психиатрических пациентов. По результатам популяционного исследо- вания, проведенного в США, от 4 до 20 % населения страдают от наличия как минимум 4 псев-досоматических симптомов одновременно [26]. Пациенты-«соматизаторы» характеризуются значительным числом визитов к врачам первичного звена и медицинских обследований, с нередким последующим ухудшением психического состояния [19]. В странах с высокой распространенностью соматизации (Китай, Тайвань), напротив, подчеркивается ее адаптивное значение, как в общей популяции, так и среди психиатрических пациентов [19, 22]. Кроме того, рядом исследований выявлено общее преобладание «соматиза-торов» среди пациентов с пограничными психическими расстройствами, вне зависимости от этнической принадлежности [19, 27].
Цель : клиническая и экспериментальнопсихологическая оценка уровня соматизации, диссоциации, депрессии и тревоги, а также алекситимии у пациентов общесоматической сети с наличием пограничных психических расстройств с пароксизмальными состояниями неэпилептического генеза (ППР с ПСНГ) среди представителей основных (якутской и славянской) этнических групп населения Республики Саха (Якутия)
Материал и методы. Применялся клинический метод, дополненный оценкой с использованием клинических шкал тревоги HAM-A, депрессии HDRS, алекситимии TAS-20, диссоциации DES, соматизации SOMS, а также экспериментально-психологической методики СМИЛ. Статистическая обработка осуществлялась с использованием пакета Statistica 6.0.
Исследование выполнено на кафедре психиатрии и медицинской психологии Иркутского ГМУ, на базе поликлиник № 1, № 5 и станции скорой медицинской помощи (Якутск), Якутского республиканского центра экстренной медицинской помощи.
Объектом исследования являлись пациенты общесоматической сети. Всего изучен 101 случай (66 женщин и 35 мужчин, средний возраст 33,4±10,0 года). Испытуемые были распределены в две группы. В первую группу включили 53 пациента якутской национальности, в том числе 20 мужчин (38 %) и 33 женщины (62 %). Средний возраст 33,5±10,7 года. Из них в браке состояли 59 % (31 пациент). Имели высшее образование 34 % (18 больных), 66 % были профессионально заняты (35 человек). В группу сравнения вошло 48 пациентов славянской национальности, из них 15 мужчин (31 %) и 33 женщины (69 %), средний возраст 33,2±9,1 года. В браке состояли 67 % (32 пациента), 31 % имели высшее образование (15 больных), 69 % были профессионально заняты (33 человека). Сформированные группы были сопоставимы и не имели статистически значимых различий по социально-демографическим показателям.
Обсуждение результатов. В большинстве случаев (87 – 86 %) ПСНГ квалифицировали как панические атаки (ПА). При этом у 8 пациентов (3 женщины и 5 мужчин) диагностировали паническое расстройство (ПР), у 31 (18 женщин и 13 мужчин) – паническое расстройство с агорафобией (ПРА), у 36 (24 женщины и 12 мужчин) – паническое расстройство с агорафобией и депрессией (ПРА+Д), у 12 (все женщины) – соматоформное расстройство в сочетании с депрессией (СФР+Д). В 14 случаях (14 %) ПСНГ оценивали как пароксизмальноподобные состояния в структуре конверсионно-диссоциативных нарушений, из них у 5 (4 женщины и 1 мужчина) диагностировались диссоциативные (конверсионные) расстройства (ДКР), у 9 (5 женщин и 4 мужчины) – посттравматическое стрессовое расстройство (ПТСР). Средний возраст (mean+SD) с диагностикой ПР составил 41,5±4,7 года, с ПРА – 29,8±6,5 года, с ПРА+Д – 38,1±12,4 года, с СФР+Д – 30,1±3,6 года, с ДКР – 25,2±4,1 года, с ПТСР – 28,5±8,4 года.
Приблизительно в половине случаев (57 – 56 %) обнаруживались соматические заболевания. С наибольшей частотой выявлялись деформирующие дорсопатии и спондилопатии (38 случаев), заболевания из категории «другие болезни сердца» МКБ-10 (пролапс митрального клапана, предсердно-желудочковая блокада первой степени, безопасные аритмии и др.) – 25 случаев, гипертоническая болезнь – 19. В зависимости от этнической принадлежности установлено некоторое преобладание представленности панического расстройства, ко-морбидного с агорафобией и депрессией, а также гипертонической болезни среди пациентов славянской группы и посттравматического стрессового расстройства среди пациентов якутской группы, однако различия не достигали статистически значимого уровня.
Согласно анамнестическим данным, в период, за несколько лет предшествующий клинической манифестации ПСНГ, у всех пациентов выявлялись болезненные эпизоды с явлениями вегетативной дисфункции, отдельными конверсионными симптомами, неглубокими аффективными колебаниями (средний возраст начальных расстройств 29,8±8,9 года), что определяло обращения в ЛПУ. На этом этапе лишь 22 % больных получили консультацию психиатра, при этом представители якутского этноса реже обращались за консультативной психиатрической помощью (9 и 35 %, р<0,01).
Применение клинических шкал и опросников позволило установить превышение нормативных значений показателей по шкалам тревоги HAM-A, депрессии HDRS, диссоциации DES и алекситимии TAS-20, характерное для всей изученной группы больных ППР с ПСНГ, без достоверных различий между этническими группами (табл. 1).
Таблица 1
Показатели шкал тревоги (HAM-A), депрессии (HDRS), диссоциации (DES), алекситимии (TAS-20), методики СМИЛ в обследованных группах пациентов с ПСНГ
|
Показатель |
Якуты (n=53) |
Славяне (n=48) |
||
|
Mean |
SD |
Mean |
SD |
|
|
HAM-A |
20,3 |
5,3 |
20,1 |
4,8 |
|
HDRS |
13,9 |
4,0 |
13,7 |
3,7 |
|
DES |
14,7 |
7,1 |
13,8 |
5,1 |
|
TAS-20 |
62,5 |
4,4 |
61,9 |
3,7 |
|
MMPI 1 |
71,4 |
7,1 |
69,9 |
6,8 |
|
MMPI 2 |
75,8 |
8,7 |
74,5 |
8,3 |
|
MMPI 3 |
72,4 |
8,2 |
71,8 |
7,1 |
|
MMPI 6 |
61,6 |
8,7 |
61,2 |
7,5 |
|
MMPI 7 |
76,0 |
8,1 |
74,8 |
6,5 |
|
MMPI 8 |
70,3 |
7,6 |
69,4 |
7,2 |
|
MMPI 9 |
54,9 |
4,1 |
56,3 |
5,3 |
Более выраженные различия в представленности изучаемых параметров обнаружены в зависимости от клинической группировки ППР с ПСНГ.
Рисунок 1 иллюстрирует показатели клинических шкал тревоги HAM-A, депрессии HDRS, диссоциации DES, факторов шкалы алексити-мии TAS-20 (DIF, DDF, EOT) в группах больных, дифференцированных в соответствии с клиническими особенностями: 1) преимущественно тревожные (ПР и ПРА); 2) с наличием депрессии (ПРА±Д и СФР±Д); 3) преимущественно диссоциативные (ДКР±ПТСР). Сравнительный анализ выявил, что при тревожных, сомато-формных расстройствах в сочетании с депрессией (ПРА±Д, СФР±Д) и диссоциативных расстройствах (ДКР, ПТСР) показатели шкалы тревоги HAM-A значимо не различались (23,1±3,3 и 23,8±1,5 балла соответственно) и оказались достоверно выше, чем при «собственно» тревожных расстройствах (ПР, ПРА) (15,3±2,1 балла). Аналогично показатели шкалы депрессии HDRS при тревожных, соматоформных расстройствах, коморбидных с депрессией (ПРА±Д, СФР±Д) (16,7±1,2 балла), и диссоциативных расстройствах (ДКР, ПТСР) (16,7±1,4 балла) достоверно превосходили показатели при тревожных расстройствах (ПР, ПРА) (9,2±1,3 балла) (p<0,05).
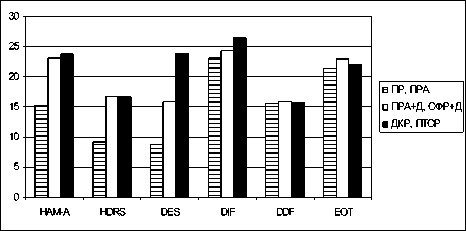
Рис. 1. Показатели клинических шкал тревоги HAM-A, депрессии HDRS, диссоциации DES, факторов шкалы алекситимии TAS-20 (DIF, DDF, EOT) в клинических группах пациентов с ПСНГ
Применение опросника алекситимии TAS-20 позволило выявить симптомокомплекс алекси-тимии, характерный для всей выборки (62,2±4,1 балла). Суммарные показатели шкалы алекси-тимии TAS-20 при диссоциативных расстройствах (ДКР, ПТСР) (64,4±4,7 балла) и тревожных, соматоформных расстройствах с депрессией (ПРА±Д, СФР±Д) (63,2±3,5 балла) также оказались достоверно выше, чем при тревожных расстройствах (ПР, ПРА) (60,1±3,7 балла). Анализ показателей трех составляющих алек-ситимии выявил достоверное различие только по фактору «затруднения в идентификации и различении чувств и телесных сенсаций» (DIF). Наиболее высокие показатели фактора DIF зарегистрированы при диссоциативных расстройствах (ДКР, ПТСР) (26,5±1,2 балла). При тревожных, соматоформных расстройствах с депрессией (ПРА±Д, СФР±Д) показатели фактора DIF (24,3±1,8 балла) оказались достоверно выше, чем при тревожных расстройствах без депрессии (ПР, ПРА) (23,1±1,4 балла). Таким образом, клинические варианты значимо отличались по эмоционально-сенситивному фактору алекситимии, но не по когнитивному. Сравнительный анализ показателей диссоциативных переживаний с помощью шкалы DES у пациентов с ПСНГ обнаружил, что при диссоциативных расстройствах (ДКР, ПТСР) показатели (23,9±4,6 балла) достоверно выше, чем в других группах. В то время как при тревожных, со-матоформных расстройствах с депрессией (ПРА±Д, СФР±Д) (15,9±3,4 балла) показатели оказались значимо выше, чем при тревожных расстройствах без депрессии (8,7±3,3 балла).
Методика СМИЛ позволяет не только сравнить обследованные группы, но и верифицировать характерные личностные детерминанты, свойственные обследованным пациентам с ПСНГ.
Результаты анализа свидетельствуют, что профиль шкал достоверности во всех изученных группах в рамках допустимого разброса значений, однако разница между показателями шкал F и K выявляла тенденцию к драматизации имеющихся проблем. Это можно соотнести с выраженной тревожностью и потребностью в помощи. Усредненный профиль СМИЛ всей выборки (101 пациент) характеризовался превышением усредненных показателей (70Т) по шкалам «сверхконтроля», «пессимистичности», «эмоциональной лабильности» и «тревожности», остальные базисные шкалы – 56Т и выше. Подобный профиль СМИЛ свидетельствует о дезадаптации личности, сопровождающейся тревогой, склонностью к иррациональным страхам, пессимизмом, неустойчивой самооценкой, соматизацией переживаний, «бегством в болезнь».
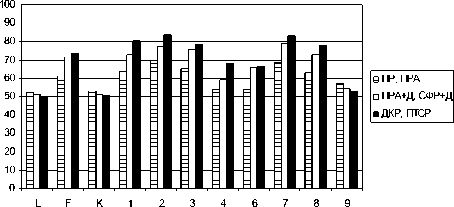
Рис 2. Показатели шкал СМИЛ в клинических группах пациентов с ПСНГ
Рисунок 2 иллюстрирует общую для обеих этнических групп тенденцию роста показателей шкал СМИЛ в клинических группах в ряду: тревожные расстройства (ПР, ПРА), тревожные и соматоформные расстройства, коморбидные с депрессией (ПРА+Д, СФР+Д), диссоциативные расстройства (ДКР, ПТСР).
Усредненный профиль СМИЛ пациентов с ПР, ПРА локализовался в нормативных пределах (менее 70Т). Характеризовался подъемом, достигающим 65Т, по шкалам «невротической триады» и шкале «тревожности». Клинические группы тревожных, соматоформных расстройств с депрессией (ПРА+Д, СФР+Д) и диссоциативных расстройств (ДКР, ПТСР) имели достоверно более высокие показатели базисных шкал, чем группа тревожных расстройств без депрессии (ПР, ПРА). «Плавающие» усредненные профили СМИЛ свидетельствовали о выраженном стрессе и дезадаптации личности. Профиль СМИЛ пациентов с ПРА+Д, СФР+Д характеризовался превышением усредненных показателей (75Т) по шкалам «пессимистичности», «эмоциональной лабильности», «тревожности» и превышением (70Т) по шкалам «сверхконтроля», «индивидуалистично-сти», при этом показатели шкалы «пессимистичности» оказались выше других шкал невротической триады. Диссоциативные расстройства (ДКР, ПТСР) характеризовались достоверно более высокими показателями по шкалам «сверхконтроля», «пессимистичности», «импульсивности», «тревожности» и «индивидуа-листичности», чем тревожные, соматоформные расстройства с депрессией (ПРА+Д, СФР+Д). Усредненный профиль СМИЛ пациентов с ДКР, ПТСР также характеризовался превышением усредненных показателей (80Т) по шкалам «сверхконтроля», «пессимистичности» и «тревожности», превышением (75Т) по шкалам «эмоциональной лабильности» и «индивидуа-листичности».
Опросник соматизации SOMS включает список из 53 симптомов соматоформных расстройств. При проведении сравнительного анализа были исключены урогенитальные симптомы, которые имеют гендерные различия. Шкала
SOMS-2 позволяет оценить выраженность соматизации в течение 2 лет, шкала SOMS-7 – выраженность соматизации в течение недели накануне исследования. Также был проведен сравнительный анализ показателей частоты отдельных соматоформных симптомов в обследованных этнических группах. Результаты анализа представлены в таблице 2.
Таблица 2
Показатели частоты отдельных соматоформных симптомов и шкал опросника соматизации SOMS в обследованных группах пациентов с ПСНГ
|
Показатель |
Якуты (n=53) |
Славяне (n=48) |
p |
||
|
Mean |
SD |
Mean |
SD |
||
|
SOMS-2 |
11,0 |
6,8 |
8,9 |
5,0 |
0,07 |
|
SOMS-7 |
21,2 |
9,3 |
19,1 |
8,5 |
|
|
n |
% |
n |
% |
||
|
Болевые симптомы |
|||||
|
Головные боли |
33 |
62 % |
22 |
46 % |
0,09 |
|
Боли в животе |
27 |
51 % |
19 |
40 % |
|
|
Боли в спине |
35 |
66 % |
27 |
56 % |
|
|
Боли в конечностях |
31 |
58 % |
21 |
44 % |
|
|
Боли, дискомфорт в груди |
35 |
66 % |
35 |
73 % |
|
|
Желудочно-кишечные симптомы |
|||||
|
Тошнота |
29 |
55 % |
23 |
48 % |
|
|
Метеоризм |
26 |
49 % |
22 |
46 % |
|
|
Изжога |
16 |
30 % |
17 |
35 % |
|
|
Снижение аппетита |
27 |
51 % |
24 |
50 % |
|
|
Неприятный вкус во рту |
19 |
36 % |
19 |
40 % |
|
|
Вегетативные симптомы |
|||||
|
Сильное сердцебиение |
52 |
98 % |
46 |
96 % |
|
|
Затруднения в дыхании |
36 |
68 % |
41 |
85 % |
<0,05 |
|
Потливость |
43 |
81 % |
37 |
77 % |
|
|
Ощущение волн жара |
46 |
87 % |
39 |
81 % |
|
|
Сухость во рту |
26 |
49 % |
22 |
46 % |
|
|
Повышенная утомляемость |
42 |
79 % |
36 |
75 % |
|
|
Псевдоневрологические симптомы |
|||||
|
Головокружение |
48 |
91 % |
42 |
88 % |
|
|
Парестезии |
33 |
62 % |
31 |
65 % |
|
|
Снижение слуха |
8 |
15 % |
6 |
13 % |
|
|
Снижение остроты зрения или двоение |
11 |
21 % |
12 |
25 % |
|
|
Слабость в ногах |
5 |
9 % |
3 |
6 % |
|
В целом показатели соматизации оказались выше в якутской группе. При этом если различие показателей по шкале SOMS-7 в якутской и славянской группах не имело статистической достоверности (21,2±9,3 и 19,1±8,5), то различия показателей по шкале SOMS-2 (11,0±6,8 и 8,9±5,0) приближались к статистической значимости (p=0,07). Таким образом, с учетом длительности заболеваний в обследованной выборке (3,6±3,3 года) показатели шкал соматизации опросника SOMS могут свидетельствовать о большей выраженности соматизации у пациентов в якутской группе, чем в славянской группе в манифестный период психических расстройств с ПСНГ. В то же время при обращении в ЛПУ (период проведения исследования) уровень соматизации между этническими группами существенно не различался. Сравнительный анализ показал, что среди пациентов славянской национальности достоверно чаще (р<0,05) регистрировался такой симптом, как «затрудне- ния в дыхании». Следует отметить большую частоту болевых симптомов («головные боли», «боли в животе, спине, конечностях») в якутской группе, чем в славянской, за исключением «боли, дискомфорта в груди». В зависимости от принадлежности к этническим группам значимых различий в распространенности остальных желудочно-кишечных, вегетативных и псевдо-неврологических симптомов в период проведения исследования не выявлено.
Заключение. В данном исследовании не выявлены существенные различия в представленности и феноменологии соматизированных нарушений в структуре пограничных состояний с ПСНГ в период обращения пациентов в ЛПУ среди представителей традиционных культур (якутский этнос) и «западной» (славянский этнос) Республики Саха (Якутия). Общая тенденция в клиническом выражении патологических состояний с ПСНГ, вероятно, отражает фактор аккультурации. В большинстве случаев ПСНГ в обеих этнических группах могут быть квалифицированы как панические и паникоподобные состояния в структуре ПР, ПРА и СФР. Гораздо реже ПСНГ являются выражением диссоциативных и конверсионных нарушений в рамках ДКР, ПТСР. Ассоциация тревожных, сомато-формных расстройств с депрессией характеризуется большей выраженностью психопатологических нарушений. На уровне тенденции определено в зависимости от нозологической принадлежности, что среди представителей якутского этноса ПСНГ наблюдаются чаще в структуре ПТСР, а славянского – панического расстройства в сочетании с агорафобией и депрессией, при наличии более высокой частоты коморбидной гипертонической болезни. В то же время среди представителей якутского этноса выявлены более высокие показатели соматизации на этапе заболевания, предшествующем обращению в ЛПУ, а также распространенность болевых симптомов определенной локализации. У данной группы больных с ПСНГ также установлена низкая обращаемость за специализированной психиатрической помощью и более поздние сроки начала адекватной терапии. Выявленные особенности вполне согласуются с представлением о различиях в стилях атрибуции психических расстройств представителями «восточных» и «западных» культур. Полученные результаты следует учитывать при организации помощи пациентам с пограничными расстройствами с ПСНГ на территориях с полиэтническим, европейско-азиатским составом населения.


