К механизму гипервентиляционного синдрома у ликвидаторов последствий аварии на Чернобыльской АЭС
Автор: Поровский Ярослав Витальевич, Алифирова В.М., Аксенов М.М., Тетенев Ф.Ф.
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Экологическая психиатрия
Статья в выпуске: 5 (68), 2011 года.
Бесплатный доступ
С целью изучения механизма гипервентиляционного синдрома (ГВС) у 19 ликвидаторов последствий аварии на Чернобыльской АЭС (ЧАЭС), подвергшихся внешнему относительно кратковременному облучению (в среднем 154,0±12,0 мГр), через 10-14 лет проведены клиническое обследование, магнитно-резонасная томография головного мозга, электронейромиографическое исследование двигательных нервов и морфологическое исследование терминальных нервных проводников в кожно-мышечном биптате. Установлено, что при отсутствии изменений функции аппарата внешнего дыхания повреждение глиального компонента может быть ведущим механизмом, приводящим к развитию ГВС и сопряженного симптомокомплекса психических, неврологических и соматических расстройств.
Ликвидаторы аварии на чернобыльской аэс, отдаленные последствия, гипервентиляционный синдром, механизм, нейроглия
Короткий адрес: https://sciup.org/14295530
IDR: 14295530 | УДК: 616.24-008.4:613.648.4:614.876
Mechanism of hyperventilation syndrome in liquidators of consequences of the Chernobyl nuclear power plant accident
To study the mechanism of hyperventilation syndrome in 19 Chernobyl accident liquidators affected by external irradiation of relatively short duration (average 154,0±12,0 mGy) after 10 to 14 years conducted a clinical examination, magnetic resonant scan of the brain, electroneuromyographic study of motor nerve terminal and morphological study of nerve agents in the skin-muscle biopsies. It is established that in the absence of changes in the function of external breathing apparatus damage of glial component may be a key mechanism leading to the development of the dual hyperventilation syndrome and symptom of mental, neurological and somatic disorders.
Текст научной статьи К механизму гипервентиляционного синдрома у ликвидаторов последствий аварии на Чернобыльской АЭС
Введение. Гипервентиляционный синдром (ГВС) наблюдают у 6—11 % пациентов общей практики, в 5 % случаев он имеет только органическую, в 60 % – только психогенную природу, в остальных случаях регистрируется сочетание этих факторов [1]. В пульмонологии рекомендуется различать понятия «гипервентиляция» и «гипервентиляционный синдром» [1]. Термин «гипервентиляция» применим к тем ситуациям, когда увеличение минутного объема дыхания служит компенсаторной реакцией системы дыхания при некоторых физиологических (мышечная работа, пребывание на высокогорье) и ряде патологических состояний, в частности недостаточности внешнего дыхания различной природы.
Наличие одышки, увеличение минутного объема дыхания выявлено нами при обследовании 117 ликвидаторов последствий аварии (ЛПА) на ЧАЭС [2], в последующем у 70 из них установлено снижение РаСО 2 артериальной крови [3]. Данные изменения не сопровождались существенными обструктивными и рестриктивными нарушениями функции аппарата внешнего дыхания (АВД) (по результатам спирографии, боди-плезмографии, кривой «поток–объем», показателей механики дыхания), в связи с чем сформулирована гипотеза о регуляторных нарушениях вентиляционной функции легких, как о причине ГВС в этой группе больных.
В литературе обсуждаются возможные нарушения в пейсмекерном механизме генерации ритма дыхательным центром при развитии ГВС, аномалии центральных хеморецепторов, изменения в рецепторном аппарате легких, токсическое воздействие на центральные структуры головного мозга или небольшое поражение проводящих путей в спинном мозге [1, 4]. По мнению автора, органическая природа регистрируемых психических нарушений при дозах менее 10 Гр считается маловероятной; при облучении, напротив, более чувствительны и имеют более четкое морфологическое проявление реакции миелина, глиальных клеток в различных зонах мозга [5]. Исследованиями установлена близкая функциональная связь между одышкой и болью, патофизиологически объединяющая их важная роль нарушений афферентных, эфферентных и центральных механизмов [6]. В механизмах хронического болевого синдрома у ЛПА на ЧАЭС предполагаются нарушения на уровне надсегментарной и сегментарной регуляции, вовлечение в патологический процесс, помимо надсегментарного вегетативного аппарата, висцеральных вегетативных образований [7]. Установлена значительная распространенность дисфункции сенсорного и моторного звеньев периферической нервной системы у ЛПА на ЧАЭС, а также периферической нервной системы у операторов АЭС.
Большинство исследований, посвященных ГВС, проводилось пульмонологами с целью его дифференциальной диагностики от органических заболеваний легких. Изучались в основном показатели легочного газообмена и другие проявления дыхательных расстройств. В последние годы в связи с тем, что ГВС часто встречается в структуре клинических проявлений пациентов с психическими расстройствами, неврологических больных, большой интерес к данному синдрому проявляют психиатры и неврологи. Общеклинический аспект ГВС у ЛПА на ЧАЭС мало изучен, несмотря на то что он встречается у них в 1,7 раза чаще, чем в группе соматических больных [8].
Учитывая приведенные теоретические предпосылки о возможном изменении структур, обеспечивающих адекватную информацию высших центров о состоянии исполнительных органов, обратную связь, представляется актуальным, кроме оценки клинической картины, детальное исследование у ЛПА на ЧАЭС соматовисце-ральных периферических нервных проводников, осуществляющих паттерн дыхания и гомеостатическую функцию дыхательного центра.
Цель исследования: установить у ЛПА на ЧАЭС с ГВС психический и неврологический статус, основные функциональные параметры нервной системы (возбудимость, раздражимость и проводимость) и морфологическое состояние периферических терминальных нервов в био-птате кожно-мышечного лоскута.
Материалы и методы. Группу ЛПА на ЧАЭС составили 19 мужчин в возрасте от 38 до 61 (в среднем 44,6±1,3 года), находившихся в клинике пропедевтики внутренних болезней в 1996—2000 гг. с диагностированным ГВС. Все ЛПА на ЧАЭС в конце 1986, в 1987 и 1988 гг. выполняли разную по характеру и длительности работу (в среднем 3,2±0,9 месяца) в 30километровой зоне ЧАЭС. Паспортизированная поглощенная доза относительно кратковременного внешнего γ-облучения колебалась от 80,1 до 250,0 мГр (в среднем 154,0±12,0 мГр).
В исследование включены ЛПА на ЧАЭС, которые прошли обследование в отделении пограничных состояний НИИПЗ СО РАМН. Клиническая характеристика непсихотических (пограничных) психических расстройств проводилась согласно диагностическим критериям МКБ-10 (класс V, «Психические расстройства и расстройства поведения»). Группа органических психических расстройств образована нозологическими рубриками, которые соответствовали диагностическим критериям психических расстройств ранее используемой МКБ-9, включая рубрики: невротические расстройства и неврозоподобные состояния экзогенной этиологии, обусловленные соматическими заболеваниями, другие непсихотические расстройства вследствие сосудистых заболеваний.
В терапевтической клинике в качестве основной патологии у ЛПА на ЧАЭС диагностированы: болезни органов кровообращения (гипертоническая болезнь) – у 10 (52,6 %), заболевания органов ЖКТ (эрозивный гастрит) – у 5 (26,3 %), нервной системы (хроническая ишемия головного мозга) – у 2 (21,1 %). Все ЛПА на ЧАЭС были «безусловным курильщиками» табака. Индекс курения составил в среднем 14,9±3,8 пачка/лет. При отсутствии симптомов поражения легких они были отнесены к пациентам в состоянии предболезни, имеющим сопутствующую ХОБЛ 0 стадии.
Группу сравнения составили не подвергавшиеся облучению курящие мужчины (средний возраст 46,3±1,2 года): 17 (64 %) мужчин с гипертонической болезнью и 8 (36 %) мужчин с хронической ишемией головного мозга.
Ликвидаторам последствий аварии на ЧАЭС и пациентам группы сравнения проведено исследование неврологического статуса с минимальной оценкой психического состояния по шкале MMSE (Folstein M. F., Folsten S. E., 1975), позволяющей оценить состояние когнитивных функций (кратковременной и оперативной памяти, способности к концентрации внимания, понимания обращенной речи, восприятия речи на слух и в письменном виде, праксиса) и квалифицировать уровень их нарушения.
Нейровизуализация структур головного мозга с помощью магнитно-резонансной томографии (МРТ) проведена у 13 ЛПА на ЧАЭС. Оценивали размеры ликворосодержащих емкостей головного мозга (боковые желудочки, третий желудочек, мостомозжечковые углы), интенсивность ликвора и белого вещества, по существующей методике (Холин А. В., 2000).
Ведущие составляющие функционирования нервной системы (возбудимость, раздражимость и проводимость) изучались электроней-ромиографическим методом (ЭНМГ) с помощью аппарата «MG-440» фирмы «Микромед» (Венгрия) по общепринятой методике (Бадалян Л. О., Скворцова И. Л., 1968). Исследовались n. n. mediani dexter et sinister, n. n. peroneus dexter et sinister. Оценивали величину порога возбудимости, амплитуду М-ответа и скорость проведения импульса (СПИ) по двигательным волокнам предплечья (n. medianus) и на уровне голени (n. peroneus).
Морфологическое исследование нервных проводников и их терминальных структур проводилось в образце кожно-мышечного лоскута, полученного при биопсии в области задней поверхности голени в хирургической клинике у 9 ЛПА на ЧАЭС с их информированного согласия. Гистологические срезы импрегнировали азотнокислым серебром по Бильшовскому–Грос.
Статистическую обработку данных проводили с помощью пакета программ «Statistica for Windows 6.0» (StatSoft Ins., США). Вычисляли среднее арифметическое выборочной совокупности (M), ошибку среднего арифметического (m). Достоверность различий средних величин между группами проводили с помощью теста для независимых выборок Манна–Уитни. При анализе качественных признаков использовался критерий хи-квадат (χ2). Различия считали статистически значимыми при р<0,05.
Результаты и обсуждение. В результате обследования в отделении пограничных состояний НИИПЗ СО РАМН у всех ликвидаторов диагностированы непсихотические психические расстройства органического регистра. У 11 пациентов установлено органическое астеническое расстройство, у 4 – органическое аффективное, у 1 – органическое тревожное, у 3 – органическое расстройство личности. Для ликвидаторов было характерно наличие астенических, аффективных (чаще депрессивных и дистимических) нарушений, а также интеллектуально-мнестических расстройств. Почти во всех случаях присутствовали агрипнические (диссомниче-ские) нарушения.
Астенический синдром проявлялся в широком диапазоне от простых астенических реакций до выраженных астенических расстройств (чувство общей слабости, состояние раздражительной слабости, повышенной возбудимости и истощаемости, утомляемость, разбитость, непродуктивность в деятельности, постоянная головная боль, вялость, постоянное ощущение повышенной утомляемости при умственной и физической работе, тревога с наличием психологически понятных переживаний, нарушения сна, тоскливость, не доходящая до степени депрессии).
Астеноневротическая симптоматика характеризовалась, помимо указанных расстройств, раздражительностью, аффективной лабильностью, более отчетливым снижением работоспособности и выраженностью соматовегетатив-ных расстройств. При возникновении астенои-похондрического синдрома присоединялись фиксация на признаках плохого самочувствия, опасения за свою жизнь.
Депрессивные проявления обнаруживали непосредственную связь с психогенными, конфликтными ситуациями, оказавшимися «непосильными» для личности. В последующем актуальность ситуационных переживаний утрачивалась и усиливалась тенденция к инертности аффективных реакций, а также их более заметному фазовому характеру.
Тревожное расстройство характеризовалось наличием постоянного чувства тревоги, страхов без определенной связи с чем-либо. Психовегетативный синдром проявлялся долгим засы- панием, частыми пробуждениями, укорочением продолжительности сна, зябкостью кистей и стоп, онемением, чувства «ползания мурашек», гипестезией, потливостью кистей и стоп.
При интеллектуально-мнестическом синдроме наблюдались нарушения интеллекта, эмоционально-волевой сферы и в меньшей степени памяти. Нарушения интеллекта проявлялись неспособностью больных к приобретению новых знаний и навыков. В первую очередь это отражалось на недавно полученной информации, в то время как профессиональные знания и автоматизированные поступки и действия сохранялись. Отмечались недержание эмоций, слабодушие, взрывчатость (эксплозивность), быстрая истощаемость.
При неврологическом обследовании у всех пациентов были выявлены легкие когнитивные нарушения, которые соответствовали 24—27 баллам по шкале MMSE. Результаты опроса показали, что в группе ЛПА на ЧАЭС субъективные расстройства в виде головной боли выявлялись у всех ликвидаторов (100 %), головокружение – у 14 (74 %), общая слабость – у 11 (58 %), парестезии – у 8 (42 %), повышенная зябкость и потливость конечностей – у 5 (26 %), судороги в икроножных мышцах – у 8 (42 %), что было чаще у пациентов группы сравнения, где головная боль присутствовала у 18 (72 %) (χ2=4,41; p=0,0358), головокружение – у 9 (36 %) (χ2=6,64; p=0,0132), общая слабость – у 7 (28 %) (χ2=3,99; p=0,0458), парестезии – у 2 (8 %) (χ2=7,15; p=0,0075), повышенная зябкость и потливость конечностей – у 1 (4 %) (χ2=4,56; p=0,0326), судороги в икроножных мышцах – у 0 (0 %) (χ2=10,19; p=0,0014) при отсутствии различий в выраженности нарушений когнитивных способностей и эпизодов пароксизмальных состояний.
При неврологическом осмотре ЛПА на ЧАЭС общий гипергидроз выявлялся у 11 (58 %) ликвидаторов, положительная ортостатическая проба – у 9 (47 %), расстройства чувствительности дистального типа – у 9 (47 %), положительные симптомы натяжения – у 7 (37 %), болезненность при пальпации точек выхода периферических нервов – у 6 (32 %), проявления пирамидного синдрома – у 14 (74 %), неустойчивость в позе Ромберга – у 6 (32 %), что было чаще, чем у пациентов группы сравнения, где общий гипергидроз был у 4 (16 %) (χ2=8,43; p =0,0037), положительная ортостатическая проба – у 4 (16 %) (χ2=5,10; p=0,0239), расстройства чувствительности дистального типа – у 2 (8 %) (χ2=8,92; p=0,0028), положительные симптомы натяжения – у 2 (8 %) (χ2=5,52; p=0,0188), болезненность при пальпации точек выхода периферических нервов – у 2 (8 %) (χ2=4,03; p=0,0446), проявления пирамидного синдрома – у 11 (44 %) (χ2=3,88; p=0,0490), не- устойчивость в позе Ромберга – у 2 (8 %) (χ2=4,03; p=0,0446) при отсутствии различий в частоте выявлений стойкого дермографизма.
Анализ результатов МРТ головного мозга у ЛПА на ЧАЭС и пациентов группы сравнения показал увеличение у ликвидаторов размеров тела правого бокового желудочка (1,28±0,37 против 0,63±0,10 см; p<0,05), признаки ликвородинамических изменений в виде усиления интенсивности сигнала ликвора (1374,71±104,14 против 1259,17±134,75 отн. ед.; p<0,01), при отсутствии различий в размерах других ликворосодержащих пространств (передних и задних рогов правого бокового желудочка, показателей левого бокового желудочка, правого и левого мостомозжечкового углов, поперечника, длин-ника третьего желудочка) и подкорковых структур, интенсивности белого вещества.
При ЭНМГ-исследовании n. medianus и n. perioneus справа и слева статистически значимых различий в показателях у ЛПА на ЧАЭС и группе сравнения выявлено не было. При сравнении порога возбудимости и амплитуды М-ответа n. medianus и n. perioneus одной стороны, асимметрии также обнаружено не было, поэтому в данном случае приведены показатели при исследовании n. medianus dexter.
У ЛПА на ЧАЭС выявлено повышение порога возбудимости (74,5±2,9 mA) по отношению к пациентам группы сравнения (41,4±1,3 mA, p<0,001), снижение амплитуды М-ответа (75,5±3,5 и 112,4±6,4 Мкв; р<0,001) и снижение СПИ по двигательным волокнам (32,5±1,3 и 64,8±2,1 м/сек; р<0,001).
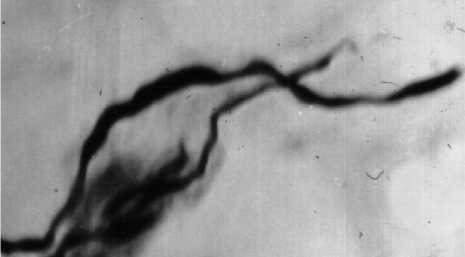
Рис 1. Сетчатый слой кожи голени ЛПА на ЧАЭС
Примечание. Паспортизированная доза облучения 112,4 мГр. Неодинаковой величины утолщения и гиперимпрегнация осевого цилиндра миелинового нервного волокна. Бильшовски–Грос. Ув. 600.
При изучении импрегнированных азотнокислым серебром срезов в большинстве нервных проводников сетчатого слоя дермы у ликвидаторов отмечались признаки раздражения в виде усиления тинкториальных свойств проводников, наличие дисхромии неодинаковой величины и формы утолщений и единичных наплывов нейроплазмы по ходу многих волокон.
Между утолщениями имели место истончения осевых цилиндров, близкие к нарушению их целостности, участки разволокнения нейро-фибриллярного аппарата (рис. 1).
Все описанные изменения со стороны нервных волокон в основном касались нервных проводников миелинового типа.
Гипервентиляционные расстройства ассоциируются с проявлениями тревожнофобических состояний, чаще всего рассматриваются в структуре генерализованного тревожного расстройства, а также в структуре невротических и обусловленных стрессом расстройств [9]. При этом функция системы контроля над вентиляцией нарушается корковыми влияниями.
Оценка клинических проявлений психических расстройств у ЛПА на ЧАЭС большинством исследователей является неоднозначной. Высказывается мнение о преимущественно нерадиационном характере возникающих нарушений или о роли сочетанного воздействия психогенных и малых доз ионизирующего излучения на формирование психоорганического синдрома. По данным литературы, на раннем этапе после аварии квалификация выявленных психопатологических нарушений производилась на синдромальном уровне в связи с отсутствием разработанных критериев нозологической диагностики данных расстройств у участников ЛПА на ЧАЭС. Чаще других на данном этапе встречался астенический синдром. В последующем в целом структура синдромальных расстройств изменилась за счет нарастания различной степени выраженности «органического оттенка» симптоматики (изменения памяти, внимания, мышления), что очевидно, является следствием динамики психопатологических расстройств, связанной с радиационным воздействием и прогрессированием соматической патологии.
Для пациентов в нашем исследовании было характерно наличие выраженных астенических, аффективных нарушений, а также интеллекту-ально-мнестических расстройств. Практически у всех встречались агрипнические (диссомни-ческие), цефалгические нарушения, что характерно в целом для ликвидаторов, проживающих в Томской области [10].
В практике невролога в качестве самостоятельной неврологической патологии ГВС, гипервентиляционные расстройства рассматриваются в результате дисфункции вегетативной нервной системы и /или гипоталамической области (гипоталамичексие кризы, вегетативные пароксизмы), нарушений церебрального кровотока и метаболизма мозга [9]. К настоящему времени, несмотря на большое число публикаций, посвященных исследованию состояния нервной системы у ЛПА на ЧАЭС, причины наблюдаемых отклонений также являются пред- метом дискуссии [5]. Увеличение интенсивности сигнала ликвора при облучении связывают с нарушением сосудистой проницаемости и, как следствие, с повышенным выходом жидкости и белков плазмы в периваскулярное пространство, развитием межуточного отека [11].
Нами не выявлено различий в выраженности нарушений когнитивных функций в группе ЛПА на ЧАЭС и группе сравнения. Другими авторами также не всегда обнаруживалась зависимость когнитивных нарушений от выраженности наружной атрофии, не наблюдалось полного соответствия между нейровизуализационной картиной и клиническими стадиями дисциркуляторной энцефалопатии у ЛПА на ЧАЭС. Патоморфологической основой гетерогенности нейровизуализационных изменений и морфологической основой клинических проявлений, по мнению авторов, может быть не только поражение собственно кортикального слоя серого вещества, но и вовлечение в патологический процесс субкортикальных структур – белого вещества и базальных ганглиев, приводящих к развитию синдрома разобщения [12].
Клинические и ЭНМГ-признаки поражения периферической нервной системы у ЛПА на ЧАЭС выявлены как в нашем исследовании, так и приведены в других работах [13]. Повышение порога возбудимости, установленное в нашем исследовании, может указывать на наличие патологических изменений, блокирующих восприятие части важных для организма внешних и внутренних сигналов. Снижение амплитудных характеристик нерва может привести к тому, что «адресат» одно из последующих звеньев в осуществлении нормального ответа получит сигнал ниже порогового, в конечном итоге нарушится формирование адекватного ответа. Снижение проводимости может быть связано с нарушением функционирования аксонов или демиелинизацией нервного волокна обеспечивающих своевременную совокупность ответных реакций различных структур центральной нервной системы и периферической нервной системы.
Данные морфологического исследования терминальных нервных окончаний в биоптате кожно-мышечного лоскута у ЛПА на ЧАЭС с ГВС в доступной нам литературе отсутствуют. Результаты исследования в радиобиологии свидетельствуют, что наибольшей радиочувствительностью обладают зрительная и соматосенсорная (включая соматовисцеральную) афферентные системы. Эти системы имеют также наибольшее информационное значение.
Сложность анатомо-физиологической организации соматовисцеральной чувствительности и двигательной активности определяет чрезвычайную гетерогенность характера и места приложения действия альтернирующих факторов, вызывающих количественные и качественные изменения. В основе проводниковых форм нарушения может лежать, прежде всего, патология периферических нервов, спинальных ганглиев, задних корешков спинного мозга в случаях развития невритов, невром, ишемии, гипоксии, травмы, сдавления указанных структур, демиелинизация нервных волокон.
Дыхание, как важнейшая функция жизнеобеспечения организма, регулируется одновременно вегетативной и соматической нервными системами. Центр регуляции автоматического дыхания – это соматовегетативный центр. Важную роль играет состояние афферентного нейрона, обеспечивающего адекватную информацию высших центров о состоянии исполнительных органов, обратную связь. Предлагается вместо термина «дыхательный центр» говорить о системе центральной регуляции дыхания, которая включает в себя структуры коры головного мозга, определенные зоны и ядра промежуточного, среднего, продолговатого мозга, варолиева моста, нейроны шейного и грудного отделов спинного мозга, центральные и периферические хеморецепторы, а также механорецепторы органов дыхания [14]. Это предполагает рассматривать механизм ГВС не только в связи с изменением пейсмекерной активности нейронов продолговатого мозга, но и как следствие изменения любой из структур, осуществляющих центральный механизм регуляции дыхания.
Патогенез отсроченных структурных лучевых изменений нервной системы у ЛПА на ЧАЭС, по видимому, в большей степени связан с поражением клеток нейроглии, так как по сравнению с нейронами они не только обладают большей радиочувствительностью, но и популяция их более чем в 10 раз превышает популяцию нейронов. Нейроглия представлена в ЦНС олигоден-рдоцитами, астроцитами, микроглией, а в периферической нервной системе – шванновскими клетками.
Роль психогенного фактора у ЛПА на ЧАЭС, вероятно, была значимой на ранних этапах по-слеаварийных работ. В дальнейшем психогенные воздействия перестали играть столь очевидную роль, и в клиническом аспекте наиболее важным стал появившийся «органический» оттенок психической симптоматики, неврологических нарушений и изменений в афферентной системе ввода сенсорной информации, ответственной за двигательную функцию центральной регуляции дыхания. При этом изменения миелиновой оболочки, клеток нейроглии, вероятно, являются основной мишенью при воздействии ионизирующего излучения, тем самым подтверждая отмеченную рядом авторов их высокую радиочувствительность [5, 11, 15].
Заключение. Для ЛПА на ЧАЭС с ГВС через 10—14 лет после участия в поставарийных работах характерно наличие непсихотических психических расстройств органического регистра. В 57,9 % случаев (11 пациентов) диагностировано органическое астеническое расстройство, в 21,0 % (4 пациента) – органическое аффективное, в 5,3 % (1 пациент) – органическое тревожное, в 15,8 % (3 человек) – органическое расстройство личности. Неврологическое обследование выявило у них рассеянную неврологическую симптоматику с преобладанием цефалгического, вестибуло-атактического, астенического синдромов и симптомов сенсорной полиневропатии. При МРТ головного мозга визуализировались признаки ликвородинамических изменений в виде расширения тела правого бокового желудочка и усиления интенсивности ликвора при отсутствии различий в размерах остальных ликворосодержащих пространств и проявлений корковой атрофии. ЭНМГ-методом исследования периферических двигательных нервов выявлен смешанный тип поражения – аксональный и демиелинизирующий.
Результаты морфологического исследования нервных проводников в биоптате кожномышечного лоскута выявили гиперимпрегнацию проводников, наличие по ходу некоторых нервов варикозных утолщений или единичных наплывов нейроплазмы, изменения которые относятся преимущественно к дистрофическим – «явлениям раздражения». Эти изменения в большей степени выявлялись в нервных проводниках миелинового типа. При отсутствии изменений функции АВД повреждение глиального компонента может быть ведущим механизмом, приводящим к нарушению функциональных связей между старой и новой корой, формированию гипервентиляционного синдрома, возникновению сопряженного симптомо-комплекса психических, неврологических и соматических расстройств.


