Качество жизни после реваскуляризации миокарда у пациентов, перенесших острый коронарный синдром в период пандемии COVID-19, по данным проспективного наблюдения
Автор: Клинкова Ася Станиславовна, Каменская О.В., Логинова И.Ю., Чернявский А.М., Ломиворотов В.В.
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Приобретенные пороки сердца
Статья в выпуске: 4 т.25, 2021 года.
Бесплатный доступ
Цель. Изучить качество жизни и влияние различных факторов на его параметры в отдаленном периоде после реваскуляризации миокарда у больных ишемической болезнью сердца, перенесших острый коронарный синдром, на фоне пандемии COVID-19. Методы. Обследовали 658 больных ишемической болезнью сердца с острым коронарным синдромом в возрасте 66,4 ± 4,3 года. Из них 600 выполнили чрескожное коронарное вмешательство, 58 - коронарное шунтирование в условиях искусственного кровообращения. Через 6 мес. с помощью опросника SF-36 оценивали качество жизни больных, используя многофакторный регрессионный анализ, выявляли факторы, влияющие на его параметры. Результаты. Суммарный показатель физического благополучия пациентов снижен (
Covid-19, качество жизни, реваскуляризация миокарда
Короткий адрес: https://sciup.org/142230809
IDR: 142230809 | DOI: 10.21688/1681-3472-2021-4-64-75
Quality of life after myocardial revascularisation in patients with acute coronary syndrome during the coronavirus disease 2019 pandemic: a prospective observational study
Aim. To study the quality of life and how it is influenced by different factors in the long term after myocardial re-vascularisation in patients with coronary artery disease who had acute coronary syndrome during the coronavirus disease 2019 (COVID-19) pandemic. Methods. We examined 658 patients with coronary artery disease and acute coronary syndrome (mean age 66.4 ± 4.3 years). Percutaneous coronary intervention (600 patients) and coronary artery bypass grafting with cardio-pulmonary bypass (58 patients) were performed. Six months after myocardial re-vascularisation, we assessed patients' quality of life using the SF-36 questionnaire. We identified factors that affect the quality of life using multivariate regression analysis. Results. After myocardial revascularisation, the patients had a reduced overall indicator of physical health (
Текст научной статьи Качество жизни после реваскуляризации миокарда у пациентов, перенесших острый коронарный синдром в период пандемии COVID-19, по данным проспективного наблюдения
Цитировать: Клинкова А.С., Каменская О.В., Логинова И.Ю., Чернявский А.М., Ломиворотов В.В. Качество жизни после реваскуляризации миокарда у пациентов, перенесших острый коронарный синдром в период пандемии COVID-19, по данным проспективного наблюдения. Патология кровообращения и кардиохирургия. 2021;25(4):64-75.
А.С. Клинкова, О.В. Каменская, И.Ю. Логинова, А.М. Чернявский, В.В. Ломиворотов,
Острый коронарный синдром (ОКС) — одно из самых распространенных сердечно-сосудистых заболеваний. Последствия ОКС снижают качество жизни, способствуют росту инвалидизации и смертности среди лиц с сердечно-сосудистой патологией, повышают экономические затраты в медико-социальной сфере [1; 2]. Поскольку все больше пациентов подвергаются реваскуляризации миокарда, актуально изучение качества жизни больных ишемической болезнью сердца (ИБС), перенесших чрескожную транслюминальную коронарную ангиопластику или коронарное шунтирование [3].
Пандемия новой коронавирусной инфекции (COVID-19) поставила множество задач перед здравоохранением во всем мире [4; 5]. В 2020 г. в Российской Федерации зарегистрировано более 4 млн случаев COVID-19, из них более 100 тыс. — летальные [6]. В условиях напряженной эпидемиологической обстановки больные ИБС с ОКС наименее защищены, так как нуждаются в экстренной реваскуляризации миокарда. Помимо клинических факторов, COVID-19 затрагивает различные аспекты качества жизни таких пациентов, поэтому актуально изучение качества жизни и влияния различных факторов на физическое и эмоциональное состояние больных ИБС, перенесших ОКС, в отдаленном периоде после реваскуляризации миокарда на фоне пандемии COVID-19.
Цель — изучить качество жизни и влияние различных факторов на его параметры в отдаленном периоде после реваскуляризации миокарда у больных ИБС, перенесших ОКС, на фоне пандемии COVID-19.
Методы
В исследование включили 658 пациентов с ОКС на фоне ИБС, поступивших для экстренной реваскуляризации миокарда в ФГБУ «НМИЦ им. ак. Е.Н. Мешалкина» Минздрава России с апреля по сентябрь 2020 г. Работа проведена в соответствии со стандартами надлежащей клинической практики и принципами Хельсинкской декларации. Исследование одобрено этическим комитетом ФГБУ «НМИЦ им. ак. Е.Н. Мешалкина» Минздрава России (протокол № 691-КИ от 25.08.2020 г.). До включения у всех участников получено письменное информированное согласие.
Критерий включения — реваскуляризация миокарда по экстренным показаниям у больных ИБС с ОКС. Критерий исключения — отсутствие показаний к экстренной реваскуляризации миокарда.
Средний возраст больных составил 66,4 ± 4,3 года. Реваскуляризацию миокарда выполняли в виде чрескожной транслюминальной коронарной ангиопластики или коронарного шунтирования в условиях искусственного кровообращения. Показания к хирургическому лечению, вид и технику вмешательства определяли согласно рекомендациям по реваскуляризации миокарда Европейского общества кардиологов (англ. European Society of Cardiology) и Европейской ассоциации кардиоторакальной хирургии (англ. European Association for Cardio-Thoracic Surgery) [7]. Для чрескожной транслюминальной коронарной ангиопластики применяли стенты с лекарственным покрытием. При коронарном шунтировании в качестве графтов использовали внутреннюю грудную или лучевую артерии, аутовену.
Диагноз «острый инфаркт миокарда» устанавливали с учетом клинико-инструментальных данных, уровня кардиоспецифических маркеров в крови. На коронароангиографии определяли локализацию и степень поражения коронарного русла. Количество баллов по анатомической шкале тяжести поражения коронарного русла SYNTAX рассчитывали с помощью онлайн-калькулятора (https://www. .
У всех больных собрали эпидемиологический анамнез, провели термометрию, экспресс-тест на COVID-19 (результат в течение 24 ч), рентгенографию органов грудной клетки, клинический анализ крови. Диагноз COVID-19 подтверждали с использованием полимеразной цепной реакции на вирус SARS-CoV-2, материал получали с помощью мазка из носо- и ротоглотки. Ведение и оперативное лечение больных осуществляли с соблюдением противоэпидемического режима (отдельная палата для пациента, изолированная операционная, раздельные палаты реанимации и интенсивной терапии, средства индивидуальной защиты, дезинфекция). В течение первых часов госпитализации больным проводили реваскуляризацию миокарда, поэтому результаты теста на COVID-19 получали после вмешательства. Пациентов с подтвержденным COVID-19 после операции переводили в изоляционный блок и при стабилизации состояния направляли в профильное инфекционное медучреждение с рекомендациями по кардиоваскулярной терапии. Лечение по поводу COVID-19 осуществляли согласно документу Министерства здравоохранения Российской Федерации «Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» версии 4-8 [8]. Медицинскую документацию для больных, направленных в инфекционное медучреждение, получали по электронной почте.
В госпитальном периоде фиксировали послеоперационные осложнения, инфицирование и форму течения COVID-19, летальность. В раннем и отдаленном периодах с помощью телефонного опроса и электронных каналов связи собирали документально подтвержденную информацию о новых случаях COVID-19 и сопутствующих осложнениях, неблагоприятных сердечнососудистых событиях, повторной реваскуляризации миокарда, оперативных вмешательствах, летальном исходе в течение 6 мес. после операции.
Через 6 мес. после реваскуляризации миокарда у всех больных ИБС, перенесших ОКС, оценивали качество жизни с помощью опросника SF-36 (англ. SF-36 Health Survey) [9]. Пункты опросника сгруппированы в восемь шкал: 1) физическое функционирование (англ. Physical Functioning, PF) — степень, в которой состояние здоровья ограничивает выполнение обычных физических нагрузок (самообслуживание, ходьба, подъем по лестнице, переноска тяжестей и так далее); 2) ролевое физическое функционирование (англ. Role-Physical Functioning, RP) — влияние физического состояния на ролевое функционирование (работу, повседневную деятельность); 3) интенсивность боли (англ. Bodily Pain, BP) — интенсивность боли и ее влияние на способность заниматься повседневной деятельностью; 4) общее состояние здоровья (англ. General Health, GH) — оценка больным своего состояния в настоящий момент; 5) жизненная активность (англ. Vitality, VT) — ощущение себя полным сил и энергии или, напротив, обессиленным; 6) социальное функционирование (англ. Social Functioning, SF) — степень, в которой физическое или эмоциональное состояние ограничивает социальную активность (общение); 7) ролевое эмоциональное функционирование (англ. Role-Emotional, RE) — степень, в которой эмоциональное состояние мешает выполнению работы или другой повседневной деятельности; 8) психическое здоровье (англ. Mental Health, MH) — настроение (депрессия, тревога, общий показатель положительных эмоций). Первые 4 шкалы отражают физический компонент здоровья, последующие 4 — психологический, формируя 2 суммарных показателя благополучия: физическое (англ. Physical Component Summary, PCS) и душевное (англ. Mental Component Summary, MCS). Показатели шкал варьируют от 0 до 100 баллов. В связи с острым состоянием больных и необходимостью соблюдать противоэпи-демиологический режим анкетирование до операции не проводили.
Статистический анализ
Статистический анализ выполняли с помощью пакета программ Statistica 6.1 (StatSoft Inc., США). Нормальность распределения проверяли методом Шапиро – Уилка. Параметры, соответствующие нормальному распределению, представляли в виде среднего значения ± стандартное отклонение. Непрерывные количественные переменные — в виде медианы и интерквартильного размаха (25-го и 75-го процентилей). С помощью многофакторного регрессионного анализа оценивали факторы, которые могли повлиять на различные параметры качества жизни в отдаленном периоде после реваскуляризации миокарда, вычисляли стандартизованный коэффициент регрессии (β). Учитывали переменные, для которых статистическая значимость при однофакторном анализе была меньше 0,1. Анализировали исходные характеристики больных: пол, возраст, сопутствующую патологию, сердечно-сосудистые события в анамнезе (острый инфаркт миокарда, инсульт), перенесенные операции, степень поражения коронарного русла по шкале SYNTAX, ОКС с подъемом сегмента ST и без него, фракцию выброса левого желудочка, фракционное изменение площади правого желудочка, наличие работы до госпитализации. Также в анализ включали инфицирование и степень тяжести течения COVID-19, другие осложнения в раннем послеоперационном периоде. В отдаленном периоде анализировали сердечно-сосудистые события, повторную реваскуляризацию миокарда, оперативные вмешательства. Достоверными принимали значения при p < 0,05.
Результаты
Исходная клиническая характеристика больных представлена в табл. 1. В исследуемую когорту включили пациентов старше 65 лет, 67,2 % — мужчины. По данным электрокардиографии, у 76 % не зарегистрирован подъем сегмента ST. Среднее время до реваскуляризации миокарда от начала болевого синдрома — 2 сут., от поступления в стационар — 7 ч. У 41 % больных зарегистрировали нестабильную стенокардию, у 59 % — острый инфаркт миокарда. Наиболее частотные сопутствующие патологии — ожирение (41 %), сахарный диабет 2-го типа (24 %), фибрилляция предсердий (20 %). Около 60 % ранее перенесли реваскуляризацию миокарда, в основном в виде чрескожной транслюминальной коронарной ангиопластики.
Табл. 1. Исходная клинико-функциональная характеристика больных ишемической болезнью сердца с острым коронарным синдромом
Примечание. Данные представлены как M ± SD, Me [Q1–Q3], n (%).
В табл. 2 приведены интраоперационные данные, ного русла по шкале SYNTAX составило 27,5 [21–31] осложнения в ближайшем (30 дней) и отдаленном балла, в подгруппе чрескожной транслюминаль-(6 мес.) периодах. ной коронарной ангиопластики — 12 [8–17] баллов
Чрескожную транслюминальную коронарную ан- (p < 0,001).
гиопластику выполнили 600 (91,2 %) больным, ко- Наиболее частотное сердечно-сосудистое ослож-ронарное шунтирование в условиях искусствен- нение в ближайшем послеоперационном перио-ного кровообращения — 58 (8,8 %). В подгруппе де — фибрилляция предсердий. COVID-19 выявили коронарного шунтирования поражение коронар- у 34 пациентов (5,2 %), из них у 16 (47,1 %) развилась
Табл. 2. Интраоперационные данные, осложнения в раннем и отдаленном периодах после реваскуляризации миокарда у больных ишемической болезнью сердца, перенесших острый коронарный синдром
|
Показатель |
Значение |
|
Интраоперационные данные, n = 658 |
|
|
Первичная реваскуляризация миокарда, n (%) |
265 (40,3) |
|
Чрескожная транслюминальная коронарная ангиопластика, n (%) |
600 (91,2) |
|
Коронарное шунтирование, n (%) |
58 (8,8) |
|
Количество стентов, n |
1 [1–1] |
|
Количество шунтов, n |
2 [2–3] |
|
Неполная реваскуляризация коронарного русла, n (%) |
256 (38,9) |
|
Ранний послеоперационный период, n = 658 |
|
|
Фибрилляция предсердий, n (%) |
34 (5,2) |
|
Нефатальный острый инфаркт миокарда, n (%) |
0 |
|
Нефатальный инсульт, n (%) |
2 (0,3) |
|
Энцефалопатия, n (%) |
7 (1,1) |
|
Сердечная недостаточность, n (%) |
15 (2,3) |
|
Сердечно-легочная недостаточность, n (%) |
5 (0,8) |
|
Дыхательная недостаточность, n (%) |
17 (2,6) |
|
Всего инфицированных |
34 (5,2) |
|
Бессимптомное течение |
6 (17,6) |
|
COVID-19, n (%) Средняя степень тяжести без пневмонии |
12 (35,3) |
|
Двусторонняя полисегментарная пневмония с поражением |
16 (47,1) |
|
легочной ткани 20–75 % |
|
|
госпитальная |
0 |
|
Летальность, n (%) |
5 (0,8) |
|
в раннем послеоперационном периоде |
|
|
Отдаленный послеоперационный период, n = 649 |
|
|
Всего |
41 (6,3) |
|
Поэтапная |
24 (58,5) |
|
Чрескожная транслюминальная ко- Рестеноз / реокклюзия |
7 (17,1) |
|
ронарная ангиопластика, n (%) |
|
|
Ретромбоз |
3 (7,3) |
|
Прогрессирование атеросклеротического процесса |
7 (17,1) |
|
Коронарное шунтирование в условиях искусственного кровообращения, n (%) |
4 (0,6) |
|
Нефатальный инфаркт миокарда, n (%) |
1 (0,2) |
|
Нефатальный инсульт, n (%) |
4 (0,6) |
|
Реваскуляризация периферических сосудов, n (%) |
2 (0,3) |
|
Реваскуляризация внутренней сонной артерии, n (%) |
6 (0,9) |
|
Протезирование аортального клапана, n (%) |
3 (0,5) |
|
Всего операций, n (%) |
56 (8,6) |
|
Всего |
36 (5,5) |
|
Бессимптомное течение |
7 (19,4) |
|
Новые случаи COVID-19, n (%) Средняя степень тяжести без пневмонии |
8 (22,2) |
|
Двусторонняя полисегментарная пневмония с поражением легочной ткани 20–75 % |
21 (58,3) |
|
отдаленная |
7 (1,1) |
|
Летальность, n (%) общая (госпитальный, ранний послеоперационный и отдаленный периоды) |
12 (1,8) |
Примечание. Данные представлены как Me [Q1–Q3] или n (%).
Качество жизни в отдаленном периоде после реваскуляризации миокарда у пациентов с ишемической болезнью сердца, перенесших острый коронарный синдром, согласно опроснику SF-36 (n = 649)
ыллаб ,инзиж овтсеча
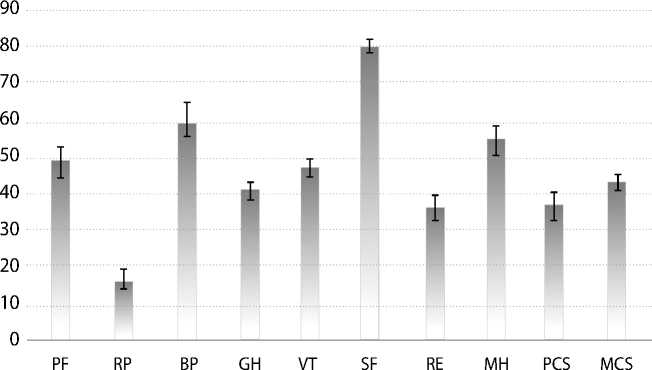
Примечание. PF (англ. Physical Functioning) — физическое функционирование;
RP (англ. Role-Physical Functioning) — ролевое функционирование; BP (англ. Bodily Pain) — интенсивность боли;
GH (англ. General Health) — общее состояние здоровья; VT (англ. Vitality) — жизненная активность;
SF (англ. Social Functioning) — социальное функционирование;
RE (англ. Role-Emotional) — ролевое эмоциональное функционирование; MH (англ. Mental Health) — психическое здоровье;
PCS (англ. Physical Component Summary) — суммарный показатель физического благополучия;
MCS (англ. Mental Component Summary) — суммарный показатель душевного благополучия.
двусторонняя полисегментарная пневмония. В подгруппе чрескожной транслюминальной коронарной ангиопластики зарегистрировали 24 (4 %) случая COVID-19, в том числе 2 (8,3 %) с пневмонией. В подгруппе коронарного шунтирования эти показатели соответственно 10 (17,2 %) и 8 (80 %). Высокая доля пневмонии после коронарного шунтирования, вероятнее всего, связана с сопряженными патофизиологическими механизмами влияния искусственного кровообращения и COVID-19 на организм пациента (нарушения в системе гемостаза, воспалительный ответ при прохождении крови через поверхности контура аппарата искусственного кровообращения, нарушение тонуса микрососудов и перфузии тканей). COVID-19 усугубляет воспалительные процессы, опосредованные регуляторными молекулами — цитокинами, активизирующими синтез острофазных белков и медиаторов воспаления.
В госпитальном периоде летальности не зарегистрировали, в ближайшем послеоперационном (30 дней) — 0,8 % (n = 5). В 4 случаях причиной смер- ти были осложнения пневмонии, ассоциированной с COVID-19 (легочно-сердечная недостаточность), у 1 пациента развился повторный острый инфаркт миокарда.
За время наблюдения из исследования выбыли 9 человек, с которыми не удалось связаться по телефону. Таким образом, через 6 мес. доля охваченных пациентов составила 98,6 %. За это время зарегистрировали 1 нефатальный острый инфаркт миокарда и 4 нефатальных инсульта. Повторную реваскуляризацию миокарда провели 6,9 % пациентов, из них 91,1 % — чрескожную транслюминальную коронарную ангиопластику.
В отдаленном послеоперационном периоде новые случаи инфицирования COVID-19 выявили у 36 (5,5 %) больных. За весь период наблюдения количество заболевших составило 70 (10,8 %), из них пневмония развилась у 37 (52,9 %).
Общая летальность — 1,8 % (n = 12). В 7 случаях (58,3 %) причиной смерти стали осложнения COVID-19, 2 (16,7 %) — острый инфаркт миокарда, 2 (16,7 %) — прогрессирование онкологического
Табл. 3. Факторы, влияющие на показатели качества жизни в отдаленном периоде после реваскуляризации миокарда у пациентов с ишемической болезнью сердца, перенесших острый коронарный синдром (n = 649)
На рисунке представлены показатели качества жизни больных в отдаленном периоде после реваскуляризации миокарда. В отдаленном периоде среди физических параметров качества жизни значительно снижены (< 20 баллов) показатели влияния физического состояния на выполнение работы и повседневную деятельность (RP). Оценка пациентами общего состояния здоровья (GH) снижена (41 балл). Наибольшее значение (> 60 баллов) достигнуто по интенсивности боли (BP), что характеризует невыраженный и непостоянный характер болевого синдрома в отдаленном периоде. В группе параметров, отражающих ментальный компонент здоровья, наиболее низкие значения (< 40 баллов) выявили по влиянию эмоционального состояния на выполнение работы или другой дея- тельности (RE). Невысокие значения (< 50 баллов) отметили по жизненной активности и энергетическому потенциалу (VT).
Анализ суммарных значений шкал показал, что через 6 мес. после реваскуляризации миокарда у исследуемой когорты больных наиболее снижен (< 40 баллов) физический аспект здоровья (PCS). Суммарный показатель ментального компонента (MCS) выше физического (p < 0,002), но не превышает 50 баллов, что отражает средний уровень душевного благополучия у данных пациентов.
Чтобы выявить предикторы изменения параметров качества жизни, провели многофакторный регрессионный анализ (табл. 3).
На низкий уровень ролевого функционирования (RP) повлияло наибольшее количество факторов: сахарный диабет 2-го типа, ожирение и наличие работы до операции. Последний предиктор — положитель- ный. На остальные физические параметры качества жизни негативно влияли хроническая ишемия нижних конечностей, инсульт в анамнезе, сердечная недостаточность в раннем послеоперационном периоде, COVID-19. Заражение коронавирусной инфекцией снижало показатели общего состояния здоровья. На суммарный показатель физического благополучия (PCS) негативно действовали ожирение и инсульт в анамнезе, позитивно — наличие работы до реваскуляризации.
На параметры, составляющие психологический аспект здоровья, отрицательно влияли сахарный диабет 2-го типа, инсульт и чрескожная транслюминальная коронарная ангиопластика в анамнезе, COVID-19. Последний независимо от тяжести течения снижал социальное функционирование (SF) и эмоциональный фон больных (MH). На суммарный показатель душевного благополучия (MCS) негативно влияли чрескожная транслюминальная коронарная ангиопластика в анамнезе и сахарный диабет 2-го типа.
Таким образом, COVID-19 у больных ИБС, перенесших ОКС, в отдаленном периоде после реваскуляризации миокарда оказал негативное влияние на физические (оценка общего состояния здоровья) и в большей степени психоэмоциональные параметры здоровья (общение, наличие депрессии, повышенной тревожности). Сопутствующий сахарный диабет 2-го типа, ожирение, инсульт и чрескожная транслюминальная коронарная ангиопластика в анамнезе снижали суммарные показатели физического и душевного благополучия. Наличие работы до реваскуляризации миокарда положительно воздействовало на физический аспект качества жизни.
Обсуждение
Несмотря на эпидемиологическую обстановку в связи с пандемией COVID-19, задачами кардиохирургических центров при экстренной реваскуляризации миокарда у больных ОКС остаются оказание своевременной высокотехнологической медицинской помощи, снижение смертности, увеличение продолжительности жизни и улучшение ее качества [10].
В текущем исследовании когорта больных ИБС, перенесших ОКС, представлена пациентами старше 65 лет. Это связано с ростом относительного и абсолютного числа лиц пожилого и старческого возраста в популяции многих стран, а также усовершенствованием методов реваскуляризации миокарда, которые позволяют значительно снизить ограничения по возрасту [11]. У пожилых пациентов, в особенности с ОКС, на прогноз заболевания и качество жизни существенно влияет ряд гериатрических синдромов. Один из них — старческая астения, или «хрупкость» (англ. frailty), — увеличивает уязвимость пациентов к различным стрессовым факторам из-за кумулятивного снижения функционирования разных резервно-адаптационных физиологических систем. До 80 % больных, перенесших ОКС, имеют астенический синдром [12–14].
Другой немаловажный аспект — коморбидность. Частота артериальной гипертензии, сахарного диабета 2-го типа, ожирения, хронической болезни почек и сердечной недостаточности значительно повышается с возрастом, что может увеличить риск неблагоприятного исхода у пациентов с ИБС, в том числе острыми формами [15]. В нашем исследовании средний показатель индекса коморбидности составил 5 баллов. При этом гипертоническую болезнь имели более 95 % больных, ожирение — 41 %, сахарный диабет 2-го типа — 24 %. Более половины ранее перенесли острый инфаркт миокарда и реваскуляризацию миокарда.
Третий фактор — психическое здоровье и эмоциональное благополучие. У больных возможна скрытая депрессия, которой не всегда уделяют должное внимание [16]. Для пациентов, перенесших ОКС, в отдаленном периоде после реваскуляризации миокарда наиболее важен уровень качества жизни, так как они хотят сохранить функциональную независимость, иметь возможность социального общения, осуществлять активную физическую деятельность и самостоятельно удовлетворять личностные потребности [17].
В настоящем исследовании пациенты в отдаленном периоде имели сниженный (< 40 баллов) суммарный показатель физического благополучия (PCS) и средний (< 50 баллов) — душевного благополучия (MCS). Среди физических параметров качества жизни низкий уровень (< 20 баллов) выявлен по влиянию физического состояния на повседневную и трудовую деятельность (RP). Снижена (в пределах 40 баллов) оценка больным своего общего состояния здоровья (GH). Среди психологических параметров здоровья снижено влияние эмоционального состояния на выполнение работы и повседневной деятельности (RE). Эти изменения объясняются тем, что больные пожилого возраста имеют описанные выше гериатрические синдромы (старческая астения, мультиморбидность, эмоциональная нестабильность), неблагоприятные сердечно-сосудистые события в анамнезе. При этом только 21 % больных до реваскуляризации миокарда занимались трудовой деятельностью.
В исследуемой когорте пациентов ведущими факторами, ограничивающими суммарный показатель физического благополучия (PCS) после реваскуляризации миокарда, являются ожирение и инсульт в анамнезе. О.В. Каратаева и соавт. с помощью опросника SF-36 выявили, что ожирение отрицательно влияет на многие физические компоненты здоровья у больных с артериальной гипертензией [18]. M. Tang и соавт. установили взаимосвязь инсульта в анамнезе у пожилых пациентов с ИБС со снижением уровня качества жизни, но по психологическому компоненту здоровья [16]. В нашем исследовании наличие работы до реваскуляризации миокарда у больных, перенесших ОКС, ассоциировано с ростом физического благополучия, что, вероятно, обусловлено исходно лучшими резервно-адаптационными возможностями данных пациентов.
На суммарный показатель психического благополучия (MCS) негативно влияли сопутствующий сахарный диабет 2-го типа и чрескожная транслюминальная коронарная ангиопластика в анамнезе. В общей популяции при изучении взаимосвязи между сахарным диабетом 2-го типа и психоэмоциональными расстройствами выявлено, что уровень тревожности значительно выше у мужчин и женщин, страдающих сахарным диабетом 2-го типа [19]. В исследовании N.O. Pertseva и L.O. Khrustaliova группа больных ИБС с сахарным диабетом 2-го типа, нуждавшаяся в реваскуляризации миокарда, характеризовалась более высоким уровнем реактивной тревожности в сравнении с группой без сахарного диабета 2-го типа [20]. Таким образом, данные других авторов и результаты нашего исследования показали, что сахарный диабет 2-го типа со сложным режимом контроля и лечения, множественными соматическими проявлениями, острыми и хроническими осложнениями оказывает негативное влияние на эмоциональный фон различных пациентов.
По данным J.C. Van den Berge и соавт., которые опросили 1055 больных ИБС с помощью опросника SF-36 через 6 мес. после чрескожной транслюминальной коронарной ангиопластики, пожилой возраст и предшествующая реваскуляризация миокарда негативно влияют на физические и ментальные параметры качества жизни [21]. В нашей работе у пациентов, перенесших ОКС, чрескожная транслюминальная коронарная ангиопластика в анам- незе повлияла только на психологический аспект здоровья в отдаленном периоде после реваскуляризации миокарда.
Связанные с пандемией COVID-19 ограничение социальной активности, информационная перегруженность увеличивают вероятность проявлений повышенной тревожности и психологического стресса [22]. В исследуемой когорте больных COVID-19 независимо от тяжести течения инфекционного процесса негативно влиял на оценку общего состояния здоровья, социальную активность (общение) и эмоциональный фон (повышенная тревожность, депрессия) в отдаленные сроки после реваскуляризации миокарда. Наибольшую тревожность у них вызывала вероятность повторно инфицироваться данным заболеванием. На суммарные показатели физического и душевного благополучия заражение COVID-19 не оказало негативного влияния.
Ограничения
В связи с острым состоянием пациентов, которые ожидали реваскуляризации миокарда в ближайшие часы после госпитализации, и необходимостью соблюдать противоэпидемиологический режим на фоне пандемии COVID-19 анкетирование по опроснику SF-36 до операции не проводили.
Заключение
Больные ИБС, перенесшие ОКС, в отдаленном периоде после реваскуляризации миокарда на фоне пандемии COVID-19 характеризуются сниженными показателями физического компонента здоровья и средними показателями психологического аспекта здоровья согласно опроснику SF-36. Ведущими факторами, ограничивающими суммарный показатель физического благополучия, являются ожирение и инсульт в анамнезе. На суммарный показатель психического благополучия негативно влияли сопутствующий сахарный диабет 2-го типа и чрескожная транслюминальная коронарная ангиопластика в анамнезе. В отдаленном периоде инфицирование COVID-19 независимо от тяжести течения инфекционного процесса отрицательно влияло на оценку общего состояния здоровья, социальную активность (общение) и эмоциональный фон (повышенная тревожность, депрессия). На суммарные показатели физического и душевного благополучия заражение COVID-19 не влияло.
Список литературы Качество жизни после реваскуляризации миокарда у пациентов, перенесших острый коронарный синдром в период пандемии COVID-19, по данным проспективного наблюдения
- Benjamin EJ., Muntner P., Alonso A., Bittencourt M.S., Callaway C.W., Carson A.P., Chamberlain A.M., Chang A.R., Cheng S., Das S.R., Delling F.N., Djousse L., Elkind M.S.V., Ferguson J.F., Fornage M., Jordan L.C., Khan S.S., Kissela B.M., Knutson K.L., Kwan T.W., Lackland D.T., Lewis T.T., LichtmanJ.H., Longenecker C.T., Loop M.Sh., Lutsey P.L., Martin S.S., MatsushitaK.,MoranA.E.,MussolinoM.E., O'Flaherty M.,PandeyA., PerakA.M., RosamondW.D., Roth G.A., Sampson U.K.A., Satou G.M., Schroeder E.B., Shah S.H., Spartano N.L., Stokes A.D.,Tirschwell L., Tsao C.W., Turakhia M.P., VanWagner L.B., Wilkins J.T., Wong S.S., Virani S.S., American Heart Association Council on Epidemiology and Prevention Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics-2019 update: A report from the American Heart Association. Circulation. 2019;139(10):e56-e528. PMID: 30700139. https:// doi.org/10.1161/cir.0000000000000659
- Бойцов С.А., Проваторов С.И. Сердечно-сосудистые заболевания в Российской Федерации: основные составляющие смертности и направления профилактики. Вестник Росздравнадзора. 2018;5:12-18. [Boytsov S.A., Provatorov S.I. Cardiovascular diseases in the Russian Federation: the main components of mortality and directions of prevention. Vestnik Roszdravnadzora. 2018;5:12-18. (In Russ.)]
- Погосова Н.В., Юферева Ю.М., Соколова О.Ю. Качество жизни больных тремя формами ишемической болезни сердца: состояние проблемы, методы оценки, взаимосвязь с психологическим статусом и прогностическое значение. Профилактическая медицина. 2015;18(6):97-104. [Pogosova N.V., lufereva Iu.M., Sokolova O.Iu. Quality of life in patients with three forms of coronary heart disease: status of the problem, assessment methods, relationship to psychological status, and prognostic value. Profilakticheskaya meditsina = The Russian Journal of Preventive Medicine. 2015;18(6):97-104. (In Russ.)] https://doi.org/10.17116/ profmed201518697-104
- Авдеев С.Н., Царева Н.А., Мержоева З.М., Трушенко Н.В., Ярошецкий А.И. Практические рекомендации по кисло-родотерапии и респираторной поддержке пациентов с COVID-19 на дореанимационном этапе. Пульмонология. 2020;30(2):151-163. [Avdeev S.N.,Tsareva N.A., Merzhoeva Z.M., Trushenko N.V., Yaroshetskiy A.I. Practical guidance for oxygen treatment and respiratory support of patients with COVID-19 infection before admission to intensive care unit. Pulmonologiya. 2020;30(2):151-163. (In Russ.)] https://doi. org/10.18093/0869-0189-2020-30-2-151-163
- Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 10 (08.02.2021). Режим доступа: https://static-0.minzdrav.gov.ru/system/attachments/ attaches/000/054/588/original/Временные МР COVID-19 %28v.10%29-08.02.2021 %281%29.pdf [Interim guidelines. Prevention, diagnosis and treatment of new coronavirus infection (COVID-19). Version 10 (08.02.2021). Available from: https://static-0.minzdrav.gov.ru/system/attachments/ attaches/000/054/588/original/Временные МР COVID-19 %28v.10%29-08.02.2021 %281%29.pdf (In Russ.)]
- World Health Organization. Coronavirus Disease 2019 (COVID-19) Situation Report - 189. Available from: https:// www.who.int/docs/default-source/coronaviruse/situation-reports/20200727-covid-19-sitrep-189.pdf?sfvrsn=b93a6913 2
- Рекомендации ESC / EACTS по реваскуляризации миокарда 2018. Российский кардиологический журнал. 2019;(8):151-226. [2018 ESC / EACTS guidelines on myocardial revascularization. Russian Journal of Cardiology. 2019;(8):151-226. (In Russ.)] https://doi.org/10.15829/1560-4071-2019-8-151-226
- Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 8 (03.09.2020). Режим доступа: https://static-0.minzdrav.gov.ru/system/attachments/ attaches/000/051/777/original/030902020 COVID-19 v8.pdf [Interim guidelines. Prevention, diagnosis and treatment of new coronavirus infection (COVID-19). Version 8 (03.09.2020). Available from: https://static-0.minzdrav.gov.ru/system/ attachments/attaches/000/051/777/original/030902020 COVID-19 v8.pdf (In Russ.)]
- Wong G. SF-12 and SF-36 Health Survey. In: Gu D., Dupre M., editors. Encyclopedia of Gerontology and Population Aging. Cham: Springer; 2019. pp. 1-4. https://doi.org/10.1007/978-3-319-69892-2 426-1
- Намитоков А.М., Ишевская О.П., Фетисова В.И., Космачё-ва Е.Д., Порханов В.А. Основные подходы к диагностике и лечению острого коронарного синдрома во время пандемии новой коронавирусной инфекции COVID-19. Обзор литературы. Российский кардиологический журнал. 2020;25(4):3854. [Namitokov A.M., Ishevskaya O.P., Fetisova V.I., Kosmacheva E.D., Porkhanov V.A. Diagnosis and treatment of acute coronary syndrome during the novel coronavirus infection COVID-19 pandemic. Russian Journal of Cardiology. 2020;25(4):3854. (In Russ.)] https://doi.org/10.15829/1560-4071-2020-3854
- Рыжкова Ю.Д., Канарейкина Е.В., Атабегашвили М.Р., Константинова Е.В., Гиляров М.Ю. Острый коронарный синдром у пожилых: особенности ведения пациентов. Клиницист. 2019;13(1-2):19-26. [Ryzhkova Yu.D., Kanareykina E.V., Atabegashvili M.R., Konstantinova E.V., Gilyarov M.Yu. Acute coronary syndrome in elderly: aspects of patient management. The Clinician. 2019;13(1-2):19-26. (In Russ.)] https://doi.org/10.17650/1818-8338-2019-13-1-2-19-26
- Dou Q., Wang W., Wang H., Ma Y., Hai Sh., Lin X., Liu Y., Zhang X., Wu J., Dong B. Prognostic value of frailty in elderly patients with acute coronary syndrome: A systematic review and meta-analysis. BMC Geriatr. 2019;19(1):222. PMID: 31416442; PMCID: PMC6694517. https://doi.org/10.1186/s12877-019-1242-8
- Uchmanowicz I., Lisiak M., Wleklik M., Gurowiec P., Katuzna-Oleksy M. The relationship between frailty syndrome and quality of life in older patients following acute coronary syndrome. Clin Interv Aging. 2019;14:805-816. PMID: 31190767; PMCID: PMC6511650. https://doi.org/10.2147/cia.s204121
- Liguori I., Russo G., Bulli G., Curcio F., Flocco V., Galizia G., Della-Morte D., Gargiulo G., Testa G., Cacciatore F., Bonaduce D., Abete P. Validation of "(fr)AGILE": a quick tool to identify multidimensional frailty in the elderly. BMC Geriatr. 2020;20(1):375. PMID: 32993569; PMCID: PMC7526099. https://doi.org/10.1186/s12877-020-01788-1
- Гиляров М.Ю., Желтоухова М.О., Константинова Е.В., Мукси-нова М.Д., Мурадова Л.Ш., Нестеров А.П., Удовиченко А.Е. Особенности лечения острого коронарного синдрома у пожилых: опыт Городской клинической больницы № 1 им. Н.И. Пирогова. Рациональная фармакотерапия в кардиологии. 2017;13(2):164-170. [Gilyarov M.Yu., Zheltoukhova M.O., Konstantinova E.V., Muksinova M.D., Muradova L.S., Nesterov A.P., Udovichenko A.E. Treatment characteristics of acute coronary syndrome in elderly patients: practice of N.I. Pirogov City Clinical Hospital № 1. Rational Pharmacotherapy in Cardiology. 2017;13(2):164-170. (In Russ.)] https://doi.org/10.20996/1819-6446-2017-13-2-164-170
- Tang M., Wang S.-H., Li H.-L., Chen H., Sun X.-Y., Bian W.-W., Sheng J., Ma Sh.-J. Mental health status and quality of life in elderly patients with coronary heart disease. PeerJ. 2021;9:e10903. PMID: 33643714; PMCID: PMC7896500. https://doi.org/10.7717/peerj.10903
- Susca M., Copotoiu M., Popoviciu H., Szoke Z., Bajka B., Benedek I., Benedek T. Quality of life after coronary revascularization in patients with acute myocardial infarction. Journal of Interdisciplinary Medicine. 2016;1(1):51-54. https:// doi.org/10.1515/jim-2016-0011
- Каратаева О.В., Панова Е.И., Цыпленкова Н.С., Морозова Е.П. Влияние ожирения на качество жизни у мужчин трудоспособного возраста с артериальной гипертензией. Архивъ внутренней медицины. 2015;(1):41-45. [Karataeva O.V., Panova E.I., Cyplenkova N.S., Morozova E.P. The effect of obesity on the quality of life in workinq-aqe men with arterial hypertension. The Russian Archives of Internal Medicine. 2015;(1):41-45. (In Russ.)]
- Aswath M., Madhusoodan R. Diabetes mellitus and anxiety -Are they correlated? Int J Pharm Bio Sci. 2018;9(2):263-265. https://doi.orq/10.22376/iipbs.2018.9.2.b263-265
- Pertseva N.O., Khrustaliova L.O. Influence of diabetes mellitus type 2 on manifestation of anxiety in patients with myocardial revascularization. The Pharma Innovation Journal. 2018;7(3):148-152.
- Van den Berqe J.C., Dulfer K., Utens E.M.W.J., Hartman E.MJ., Daemen J., van Geuns R.J., van Domburq R.T. Predictors of subjective health status 10 years post-PCI. Int J Cardiol Heart Vasc. 2016;11:19-23. PMID: 28616521; PMCID: PMC5441316. https://doi.orq/10.1016/Uicha.2016.03.011
- Мосолов С.Н. Проблемы психического здоровья в условиях пандемии COVID-19. Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(5):7-15. [Mosolov S.N. Problem of mental health in the situation of COVID-19 pandemic. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova = S.S. Korsakov Journal of Neurology and Psychiatry. 2020;120(5):7-15. (In Russ.)] https://doi. orq/10.17116/inevro20201200517


