Кахексия и ее влияние на ближайшие результаты хирургического лечения пациентов с резектабельным раком желудка
Автор: Лядов В.К., Болдырева Т.С., Гамаюнов С.В., Загайнов В.Е., Киселев Н.М., Климин С.А., Галкин В.Н.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Оригинальные исследования. Вопросы онкохирургии
Статья в выпуске: 2 т.15, 2025 года.
Бесплатный доступ
Введение: Рак желудка является одним из самых распространенных злокачественных новообразований, у многих пациентов требует агрессивного комбинированного лечения, которое сопровождается высокой частотой развития осложнений. Актуальным представляется поиск независимых предикторов развития послеоперационных осложнений и летальных исходов, коррекция которых потенциально могла бы улучшить результаты лечения. Целью данного исследования является оценка прогностической роли кахексии как предиктора развития осложнений в хирургии рака желудка. Материалы и методы: В ретроспективно-проспективное исследование были включены данные о результатах хирургического лечения 144 пациентов, оперированных по поводу рака желудка с 2019 по 2023 гг. на базе 4 онкологического отделения ГБУЗ «ГКБ имени С. С. Юдина ДЗМ» и ГАУЗ НО НИИКО «Нижегородский областной клинический онкологический диспансер». Кахексию в соответствии с международными консенсусными критериями диагностировали при наличии потери массы тела ≥ 5 % от исходной за 6 месяцев до момента начала лечения либо при снижении массы тела ≥ 2 % и наличии саркопении или ИМТ < 20 кг / м2. Для оценки наличия саркопении использовали пороговые значения скелетно-мышечного индекса Prado: 52,4 см2 / м2 для мужчин и 38,5 см2 / м2 для женщин, а также Martin: 41 см2 / м2 для женщин и 43 см2 / м2 для мужчин при ИМТ 25 кг / м2 и 53 см2 / м2 при ИМТ 25 кг / м2. Оценивали частоту развития ранних послеоперационных осложнений в течение 30 дней после выполнения хирургического вмешательства по критериям Клавьен – Диндо, а также показатель 90-дневной летальности. Результаты: У 57 из 144 пациентов (39,5 %) на дооперационном этапе была диагностирована кахексия. Раковая кахексия была более распространена при III стадии заболевания (42,1 % против 24,1 %, p = 0,023), а также среди больных с саркопенией (как измеренной по массе скелетной мускулатуры, 49,1 % против 18,3 %, р < 0,001, так и подтвержденной динамометрической оценкой, 14,3 % против 0 %, р = 0,006). Согласно результатам многофакторного анализа, кахексия оказалась независимым предиктором развития послеоперационных осложнений (ОШ = 2,208, 95 % ДИ 1,051–4,638, p = 0,036) и инфекций области хирургического вмешательства (ИОХВ) (ОШ = 3,916, 95 % ДИ 1,146–13,3874, p = 0,029). Показатель 90-дневной послеоперационной летальности был значимо выше в группе пациентов с кахексией (10,5 % против 2,3 %, p = 0,039). Выводы: Данное исследование демонстрирует, что раковая кахексия является перспективным предиктором развития осложнений в хирургии рака желудка. Коррекция кахексии на дооперационном этапе может способствовать снижению числа послеоперационных осложнений.
Рак желудка, кахексия, саркопения, гастрэктомия
Короткий адрес: https://sciup.org/140310763
IDR: 140310763 | DOI: 10.18027/2224-5057-2025-042
Cachexia and its impact on early postoperative results in patients with resectable gastric cancer
Background: Gastric cancer (GC) is one of the most common malignancies which requires aggressive combined treatment with a high incidence of complications. The search for modifiable risk factors or predictors of complications’ development is ongoing. We aimed to investigate the prognostic value of cachexia in patients with resectable GC. Materials and methods: A multi-center retro-prospective cohort study included data of 144 GC patients who underwent potentially curative gastrectomy between 2019 and 2023. Cachexia and sarcopenia were diagnosed according to the most recent consensus definitions. Сachexia was defined according to the international consensus criteria as the loss of ≥ 5 % of weight in 6 months or the loss of 2 % body weight in the presence of sarcopenia or BMI < 20 kg / m2. To assess the presence of sarcopenia we used Prado criteria (52.4 cm2 / m2 for men and 38.5 cm2 / m2 for women) and Martin criteria (41 cm2 / m2 for women and 43 cm2 / m2 for men with a BMI 25 kg / m2 and 53 cm2 / m2 with a BMI 25 kg / m2) for L3 skeletal-muscle index. The 30-day incidence of postoperative complications and 90-day mortality were evaluated. Results: There were 57 (39.5 %) patients with cachexia. Cachexia was more prevalent in patients with TNM stage III (42.1 % vs 24.1 %, p = 0.023) and sarcopenic patients (measured by skeletal muscle mass, 49.1 % vs. 18.3 %, p < 0.001, as well as dynamometry, 14.3 % vs. 0 %, p = 0.006). Multivariate analysis revealed that cachexia was a significant predictor of postoperative complications (ОR = 2.208, 95 % CI 1.051–4.638, p = 0.036) and surgical site infection (OR = 3.916, 95 % CI 1.146–13.3874, p = 0.029). The 90-day mortality rate was higher among patients with cachexia (10.5 % vs. 2.3 %, p = 0.039). Conclusion: Preoperative cachexia is a potentially modifiable predictor of complications after gastric cancer surgery which may help to identify high-risk patients for proactive multimodal рrehabilitation.
Текст научной статьи Кахексия и ее влияние на ближайшие результаты хирургического лечения пациентов с резектабельным раком желудка
МАТЕРИАЛЫ И МЕТОДЫ
Характеристика пациентов
Критерии включения пациентов в исследование
Критерии невключения пациентов
-
1. Отказ пациента или его законного представителя от участия в исследовании или хирургического лечения
-
2. Предшествующее в течение последних 3 месяцев хирургическое лечение по поводу этого или иного
-
3. Наличие отдаленных метастазов
-
4. Функциональный статус по шкале ECOG ≥ 3
-
5. Наличие соматического или инфекционного заболевания в состоянии декомпенсации
-
6. Беременность или кормление грудью.
заболевания, за исключением диагностической лапароскопии
Основные демографические и клинические данные пациентов представлены в таблице 1.
Таблица 1. Клиническая характеристика пациентов
Table 1. Clinical characteristics of patients
|
Показатель |
Результат |
|
Клинические стадии I–II, n (%) |
94 (65,3) |
|
Клиническая стадия III, n (%) |
45 (31,2) |
|
Клиническая стадия IVA * , n (%) |
5 (3,5) |
|
Патоморфологическая стадия I–II, n (%) |
89 (63,1) |
|
Патоморфологическая стадия III, n (%) |
55 (38,1) |
|
Мужской пол, n (%) |
90 (62,5) |
|
Возраст, лет (среднее ± стандартное отклонение) |
66,6 ± 10,2 |
|
Статус ECOG, n (%) |
|
|
0–1 |
137 (95,1) |
|
2 |
7 (4,8) |
|
Индекс коморбидности Чарлсон, |
|
|
балл (медиана (ИКР)) |
5 (2–9) |
|
ИМТ, кг/м 2 (медиана (ИКР)) |
27,1 (17,3–46,6) |
|
НАПХТ, n (%) |
90 (62,5) |
|
Гистологический тип, n (%) |
|
|
Аденокарцинома низкой степени |
|
|
злокачественности (low grade) |
81 (56,25) |
|
Аденокарцинома высокой степени |
|
|
злокачественности (high grade) |
44 (30,5) |
|
Перстневидноклеточный рак |
19 (13,2) |
|
Доступ, n (%) |
|
|
Лапароскопия |
47 (32,6) |
|
Лапаротомия |
97 (67,4) |
|
Объем операции, n (%) |
|
|
ДРЖ |
74 (51,4) |
|
ПРЖ |
7 (4,8) |
|
Гастрэктомия |
50 (34,7) |
|
Комбинированные операции |
13 (9) |
|
Длительность операции, мин (медиана (ИКР)) |
240 (115–465) |
|
Кровопотеря, мл (медиана (ИКР)) |
100 (0–600) |
|
Послеоперационный койко-день, |
|
|
сут (медиана (ИКР)) |
9 (2–62) |
* У 5 (3,5 %) пациентов опухоль распространялась на соседние органы (селезенку, поджелудочную железу, поперечную ободочную кишку или печень), в связи с чем, согласно 8-й редакции классификации TNM, они были отнесены к клинической IVА стадии. Патоморфологически у этих пациентов определена стадия IIIC.
Предоперационное обследование
Пациентам после установления диагноза проводилось стандартное предоперационное обследование согласно актуальным российским клиническим рекомендациями [10]. Для оценки значимости сопутствующей патологии использовался индекс коморбидности Чарлсон, который рассчитывался как сумма баллов, соответствующих тем или иным заболеваниям [11].
Оценка кахексии проводилась до операции с использованием критериев EPCRC (Fearon, 2011) [7]:
-
1. Потеря массы тела ≥ 5% от исходной за 6 месяцев до момента начала лечения
-
2. Потеря массы тела ≥ 2% при наличии саркопении
-
3. Потеря массы тела ≥ 2% при ИМТ < 20 кг / м 2 .
Саркопения диагностировалась при одномоментном снижении мышечной силы и массы скелетной мускулатуры [12]. Наличие функционального дефицита (низкая переносимость физической нагрузки) требовалось для подтверждения наличия у пациента тяжелой саркопении.
Для измерения мышечной силы использовался показатель силы захвата руки, который измерялся при помощи кистевого электронного динамометра ДМЭР-150–0,5 (Производитель — АО «Тулиновский приборостроительный завод «ТВЕС», Россия). Оценка выполнялась за сутки до операции. Измерение проводилось трижды каждой рукой в сидячем положении пациента. При этом предплечье было частично согнуто в локтевом суставе (от 90 до 120 градусов), запястный сустав находился в нейтральном положении. Наибольшее значение принималось за показатель силы захвата руки. Использовались пороговые значения: 27 кг для мужчин и 16 кг для женщин [13].
Переносимость физической нагрузки оценивалась по скорости ходьбы с помощью теста ходьбы на 400 м, при
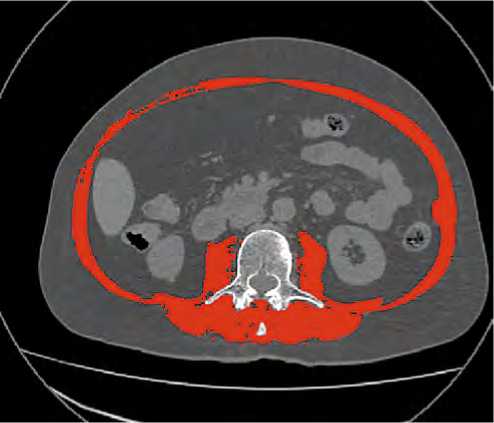
Рисунок 1. Пример оценки площади скелетной мускулатуры на уровне L3
Figure 1. Example of assessment of skeletal muscle area at L3 level этом каждого пациента просили пройти 20 кругов по 20 м. Тест считался выполненным в случае завершения ходьбы в течение 6 минут [14].
Масса скелетной мускулатуры оценивалась по аксиальному срезу МСКТ на уровне 3 поясничного позвонка (L3) с помощью специализированного программного обеспечения SliceOmatic, ver. 6 (TomoVision, Канада) (рис. 1).
Использовался диапазон единиц Хаунсфилда (HU) для скелетной мускулатуры от 150 до –29 HU. За единицу измерения показателя массы скелетной мышечной ткани применялся скелетно-мышечный индекс (СМИ), который рассчитывался как отношение показателя площади скелетной мускулатуры на уровне L3 позвонка к квадрату роста пациента (м 2 ) (см 2 /м 2 ). Для оценки наличия саркопении использовались пороговые значения 52,4 см 2 /м 2 для мужчин и 38,5 см 2 /м 2 для женщин, разработанные Prado и соавт. для когорты онкологических пациентов с ожирением [15]. Кроме того, использовали адаптированные для пациентов с различной массой тела критерии Martin и соавт., которые были разработаны для пациентов «западной» популяции: 41 см 2 /м 2 для женщин и 43 см 2 /м 2 для мужчин при ИМТ< 25 кг/м 2 и 53 см 2 /м 2 при ИМТ > 25 кг/м 2 [16].
Хирургическое лечение
Оценка послеоперационных результатов
Оценивали число ранних (в течение 30 дней после выполнения хирургического вмешательства) послеоперационных осложнений по критериям Клавьен–Диндо а также 30- и 90-дневную летальность. К послеоперационным осложнениям легкой степени относились осложнения I/II степени по Клавьен–Диндо, не требовавшие инвазивных подходов к лечению, к тяжелым — все осложнения, требовавшие инвазивных манипуляций для лечения. Дополнительно оценивали частоту инфекций в области хирургического вмешательства (ИОХВ).
Статистический анализ
Количественные переменные были представлены в значении медианы и диапазона значений, качественные переменные — в числах и процентах. Для количественных
(параметрических) данных оценка статистической значимости проводилась с помощью t-критерия Стьюдента, для непараметрических данных использовался U-критерий Манна–Уитни. Для поиска различий в выборках по качественным характеристикам использовался критерий χ 2 . При проверке гипотез различия признавали статистически значимыми при значении p < 0,05. Для оценки влияния кахексии на ближайшие результаты хирургического лечения использовался многофакторный анализ (метод логистической регрессии). Значение p < 0,05 считалось статистически значимым. Статистический анализ был выполнен с использованием статистики SPSS версии 23.0.
Таблица 2. Характеристика состава тела и функционального статуса пациентов Table 2. Characteristics of body composition and functional status of patients
|
Показатель |
Результат |
|
СМИ, см 2 /м 2 (медиана (ИКР)) |
50,6 (22,2–79,6) |
|
Сила захвата руки, кг (медиана (ИКР)) |
32 (16–60,5) |
|
Время ходьбы 400 м, мин (медиана (ИКР)) |
5,4 (3,19–10,5) |
|
Саркопения (Prado), n (%) |
44 (30,5%) |
|
Саркопения (Martin), n (%) |
36 (25%) |
|
Саркопения (Prado + динамометрия), n (%) n = 85 |
5 (5,8%) |
|
Саркопения (Martin + динамометрия), n (%) n = 85 |
1 (0,69%) |
|
Тяжелая саркопения (Prado + динамометрия + ходьба), n (%) n = 85 |
1 (0,69%) |
|
Тяжелая саркопения (Martin + динамометрия + ходьба), n (%) n = 85 |
0 |
СМИ — скелетно-мышечный индекс
РЕЗУЛЬТАТЫ
Характеристика пациентов
Всего в исследование было включено 144 пациента (90-мужчины, 54-женщины, средний возраст — 66,6 ± 10,2 лет). У 57 (39,5 %) пациентов была выявлена кахексия.
Между группами (с кахексией и без кахексии) статистически значимо различались только показатели стадии заболевания (среди больных с III cтадией заболевания распространенность кахексии была выше и составила 42,1% против 24,1%, p = 0,023) и распространенности саркопении (как по массе скелетной мускулатуры, 49,1% против 18,3%, р < 0,001, так и подтвержденной с помощью динамометрии саркопении, 14,3% против 0%, р = 0,006). По остальным показателям (пол, возраст, индекс коморбидности Чарлсон, статус ECOG, наличие предшествующей НАПХТ, гистологический тип и локализация опухоли, объем хирургического вмешательства, доступ, кровопотеря, продолжительность операции) среди групп (с кахексией и без кахексии) не было выявлено статистически значимых различий (p > 0,005).
Анализ ближайших послеоперационных результатов
В таблице 3 представлены ближайшие послеоперационные результаты.
Для выявления факторов, связанных с ближайшими послеоперационными результатами, были применены однофакторный и многофакторный регрессионный анализ. Для однофакторного анализа были отобраны такие показатели, как возраст, пожилой возраст (60–75 лет), старческий возраст (> 75 лет), пол, ИМТ, ИМТ < 18,5 кг/м 2 , СМИ, наличие ожирения, наличие коморбидности, индекс коморбидности Чарлсон, индекс коморбидности Чарлсон (≥ 5), проведение НАПХТ, наличие кахексии, наличие саркопении (вероятной по силе скелетной мускулатуры и подтвержденной
Таблица 3. Послеоперационные результаты в зависимости от наличия кахексии
Table 3. Postoperative results depending on the presence of cachexia
|
Результаты |
Все пациенты (n = 144) |
Кахексия (n = 57) |
Без кахексии (n = 87) |
p |
|
Все осложнения, n (%) |
51 (35,4) |
27 (47,3) |
24 (27,5) |
0,015 |
|
Легкие осложнения, n (%) (Клавьен–Диндо I–II) |
21 (14,6) |
10 (17,5) |
11 (12,6) |
0,415 |
|
Тяжелые осложнения, n (%) (Клавьен–Диндо III–IV) |
30 (20,8) |
17 (29,8) |
13 (14,9) |
0,032 |
|
ИОХВ, n (%) |
14 (9,7) |
9 (15,7) |
5 (5,7) |
0,047 |
|
Несостоятельность анастомоза, n (%) |
12 (8,3) |
8 (14) |
4 (4,6) |
0,045 |
|
30-дневная летальность, n (%) |
5 (3,5) |
5 (8,7) |
0 |
0,006 |
|
90-дневная летальность, n (%) |
8 (5,5) |
6 (10,5) |
2 (2,3) |
0,039 |


