Киста Бейкера: данные литературы, клинические результаты комбинированной лазерной облитерации кист большого размера
Автор: Лычагин А.В., Ян Янбинь, Гаркави А.В., Иванников С.В., Явлиева Р.Х., Липина М.М., Гончарук Ю.Р., Петров П.И.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 2 (44), 2021 года.
Бесплатный доступ
Введение. Киста Бейкера (КБ) явялется распространенным полиэтиологическим заболеванием, характерирующимся наличием мягкоэластического образования в медиальном отделе подколенной ямки между внутренней головкой икроножной и полуперепончатой мышц, которое оказывает существенное влияние на качество жизни пациентов. Консенсус в хирургическом лечении КБ не достигнут, у каждого метода есть свои недостатки, осложнения и риск рецидива. Применение лазерных технологий позволило проводить лечение малоинвазивно и эффективно, однако при больших размерах кист прямого воздействия лазера только на стенки образования оказалось недостаточно. В связи с чем возникла необходимость в модификации метода, а именно комбинированном прямом лазерном воздействии как на стенки кисты, так и на соустье. Цель. Улучшить результаты лечения пациентов с КБ больших размеров, посредством применения и внедрения в клиническую практику комбинированной методики лазерной облитерации. Материалы и методы. Проанализированы результаты лечения 11 пациентов с КБ, прооперированных с декабря 2019 по сентябрь 2020г, в возрасте от 37 до 67 лет. Всем пациентам выполнена лазерная облитерация КБ с использованием аппарата ЛСП-ИРЭ-Полюс, длина волны 1,56 мкм 5 ВТ в непрерывном режиме под УЗ-контролем. Проводилось анкетирование до операции, через 3 и 6 месяцев после операции с помощью следующих шкал и опросников: ВАШ, индекс Лекена, WOMAC и KOOS. Результаты. Средний возраст (M±σ) составил 55.18±9.06, средний рост — 177.91 ± 10.08 см, средний вес — 92± 12.79 кг, ИМТ в среднем — 29,08 ± 3.28. Статистически значимое улучшение по шкалам ВАШ, WOMAC, Лекена, KOOS отмечалось уже к 3 месяцу послеоперационного наблюдения. Достигнутые результаты сохранились и к 6 месяцу после операции. Интенсивность боли также уменьшилась через 3 месяца после операции на 50%, а к 6 месяцу приблизилась к минимальному значению. При анализе результатов по индексу Лекена улучшение по показателю “активность” на 50% достигнуто уже к 3 месяцу после операции, а к 6 месяцу - на 90%, по сравнению с исходными данными. Выводы. Полученные результаты позволяют предположить возможность внедрения данной методики в клиническую практику с многообещающими результатами. Однако, работа имеет недостатки: небольшая выборка и отсутствие длительного периода наблюдения. Для более убедительных выводов и достоверной оценки эффективности выбранной методики хирургического лечения КБ необходимо продолжение работы и анализ большего количества результатов, и длительное наблюдение.
Киста Бейкера, лазерная облитерация, артроскопическая хирургия
Короткий адрес: https://sciup.org/142227541
IDR: 142227541 | УДК: 616.76 | DOI: 10.17238/issn2226-2016.2021.2.12-21
Baker's cyst: literature data, clinical results of combined laser obliteration of large cysts
Baker's cyst (BС) is a common polyetiological disease characterized by the presence of a soft-elastic formation in the medial part of the popliteal fossa between the inner head of the calf and semipereminal muscles, which has a significant impact on the quality of life of patients. As literature shows, there is no consensus in the surgical treatment of BС, each method has its shortcomings, complications and risk of relapse. The use of laser technology allowed treatment in a minimally invasive and effective manner, but in large cysts direct laser exposure only to the walls of the mass was insufficient. Therefore, it became necessary to modify the method, namely, a combined direct laser treatment of both cyst walls and the junction Goal. Improve the results of treatment of patients with large-sized BС through the use and implementation of laser technologies in clinical practice. Materials and methods. The results of treatment of 11 patients with CB operated on from December 2019 to September 2020, aged 37 to 67 years. All patients underwent laser obliteration of the BС using the LSP-IRE-Polyus device, 1.56 μm wavelength 5VT in continuous mode under ultrasound control. The survey was conducted before the operation, 3 and 6 months after the operation using the following tools: VAS, Leken index, WOMAC and KOOS questionnaires. Results. The average age (M±s) was 55.18±9.06, average height - 177.91 ± 10.08 cm, average weight - 92 ± 12.79 kg, BMI - average 29.08 ± 3.28. Statistically significant improvement on the VAS, WOMAC, Leken, and KOOS scales was observed by 3 months of postoperative follow-up. The achieved results were preserved by 6 months after the operation. The pain intensity also decreased by 50% 3 months after the operation, and by 6 months it was close to the minimum value. When analyzing the results for the Leken index, an improvement in the “activity” indicator by 50% was achieved by 3 months after surgery, and by 6 months - by 90%, compared to the initial data. Conclusions. The results obtained suggest the possibility of introducing this technique into clinical practice with promising results. However, the work has drawbacks: a small sample and the absence of a long observation period. For more convincing conclusions and a reliable assessment of the effectiveness of the chosen method of surgical treatment of BС, it is necessary to continue working and analyze more results and long-term follow-up.
Текст научной статьи Киста Бейкера: данные литературы, клинические результаты комбинированной лазерной облитерации кист большого размера
Подколенная киста (ПК) – одно из наиболее распространенных заболеваний коленного сустава и составляет, примерно, 25% от общего числа [1]. Впервые обнаружена Р. Адамсом, как один из признаков хронического синовита при ревматоидном артрите, далее детально описана У. М. Бейкером, в честь кого и получила свое название - киста Бейкера (КБ) [2-6].
Эпидемиология
Кисты Бейкера чаще возникают у взрослых в возрасте от 35 до 70 лет и обнаруживаются на 38% снимков магнитно-резонансной томографии (МРТ) исследуемого коленного сустава [7, 8]. Распространенность обычно увеличивается с возрастом и становится максимальной после 50 лет [7, 9]. В разных популяциях КБ страдают от 3,4 до 38% человек [10].
В ортопедической практике в 94% случаев КБ выявляется при лечении уже имеющихся в анамнезе пациента заболеваний коленного сустава, таких как разрыв мениска и передней крестообразной связки, ревматоидный артрит, остеоартрит [8, 11].
Этиология и патогенез
Механизм образования КБ уже достаточно изучен и неоднократно описан, как результат гиперпродукции синовиальной жидкости при различной внутрисуставной патологии или системных заболеваниях [8, 12]. Их образование обусловлено повышением внутрисуставного давления с дальнейшей эвакуацией в икроножно-полуперепончатую сумку [1]. Одним из дополнительных факторов, способствующих развитию КБ является такая анатомическая особенность, как соустье, которое, по мнению многих исследователей, имитирует односторонний клапанный механизм, позволяющий синовиальной жидкости только поступать из сустава в бурсу, а из бурсы жидкость обратно в сустав попасть уже не может [13-16]. Из-за существования такого механизма сумка продолжает увеличиваться при наличии провоцирующих факторов (различная внутрисуставная патология) и редко исчезает самостоятельно, если этот фактор не устранен. Отсутствие способности кисты к самопродукции синовиальной жидкости подтверждает данное предположение. Так, Kongmalai et al, по результатам проведенного гистологического исследования, показали, что стенки сумки — это резервуар для хранения, без способности к собственному производству синовиальной жидкости, так как они не содержат секретирую- щих синовиальных клеток [17]. W. Rauschning считает, что даже при отсутствии соустья, можно обнаружить истончение капсулы и описать кисту, как элементарную грыжу синовиальной оболочки [15].
Роль сопутствующей внутрисуставной патологии в развитии КБ бесспорна. Saylik et al. при анализе данных 103 пациентов с КБ описали различные внутрисуставные патологии. Так, повреждение внутреннего мениска отмечено у 73,6%, наружного мениска у 19,4%, суставного хряща на медиальном мыщелке бедренной кости у 66,9%, хондромаляция надколенника у 43,5%, разрыв передней крестообразной связки (ПКС) у 8,7% [18]. Rupp et al. также отметили положительную корреляцию развития КБ и повреждение мениска у 70% пациентов, а с дегенеративными изменениями суставного хряща у 85% [19]. К аналогичному заключению пришли и Sansone et al – 94 % КБ диагностированы у пациентов с различными внутрисуставными изменениями [20]. Помимо внутрисуставной патологии, причинами вторичной КБ могут быть физические нагрузки и системные заболевания [14,19,21-24]. Существует мнение, что при хроническом синовите, вероятность формирования кист больших размеров или многокамерной структуры возрастает [25].
КБ могут быть и первичными. Первичные КБ, в большинстве случаев, встречаются у детей, обычно бессимптомны, не связаны с полостью сустава и не коррелируют с наличием синовита. При данном типе кист сопутствующая внутрисуставная патология практически отсутствует [26]. По различным данным распространенность составляет 2,4-6,3 % [27, 28].
Диагностика
Жалобы, физическое обследование
На ранней стадии заболевания КБ редко влияет на функцию коленного сустава и проявляется дискомфортом в подколенной ямке. При увеличении размеров кисты может быть ограничение объема движений, болезненность в подколенной области, дискомфорт и отечность [21,24,29]. При осмотре подколенной ямки определяется образование мягкоэластичной консистенции, нередко с флюктуацией. При физической нагрузке симптомы становятся более интенсивными (Рисунок 1) [30]. Для дифференциации кисты Бейкера от других подколенных образований, таких как аневризмы подколенной артерии, ганглии, адвентициальные кисты и опухоли, применяют тест Фуше (Foucher): при полном разгибании стенки кисты становятся плотными, при сгибании – размягчаются. Это возникает из-за сдавления кисты между медиальной головкой икроножной и полупере-пончатой мышц при разгибании колена, и ослаблении давления при сгибании [31].
Инструментальная диагностика
Клинический диагноз КБ требует дополнительной объективизации для разработки тактики и стратегии индивидуального ведения пациента. Стандартное обследование пациентов с подозрением на КБ или подколенные кисты включает рентгенографию, ультразвуковое исследование (УЗИ) и магнитно-резонансную томографию.
Рентгенография коленного сустава в 2-х проекциях - простой и доступный метод диагностики. Данный вид инструментального исследования необходим при предоперационном планировании и позволяет определить стадию поражения коленного сустава при остеоартрозе (ОА), наличие признаков хондромато-за сустава, различные деформации, оценить необходимость их хирургической коррекции [32].
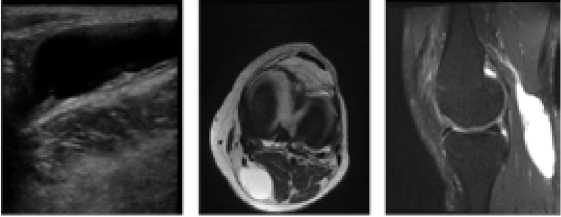
УЗИ – безопасный, информативный и недорогой метод диагностики (Рисунок 1А). Позволяет оценить размер кисты, ее связь с соседними мышцами, сухожилиями и сосудисто-нервным пучком, наличие свободных тел внутри кисты или разделение ее септами на камеры и т.д. УЗИ выявляет КБ почти в 100% случаев [33], однако метод малочувствителен к наличию внутрисуставных повреждений [34].
МРТ – золотой стандарт в диагностике КБ (Рисунок 1B,1C) [35]. Данный метод диагностики позволяет не только оценить размеры и содержимое КБ, но и оценить объем внутрисуставных повреждений и провести дифференциальную диагностику КБ [36, 37].
две
Рисунок 1: А- УЗИ кисты Бейкера, B- МРТ коленного сустава, T2-взвешенное изображение (аксиальная проекция), C- МРТ коленного сустава, протон-взвешенное изображение с подавлением сигнала от жировой ткани (PD-TSE-FS) (сагиттальная проекция).
Лечение
Под консервативным лечением часто подразумевается пункция кисты, введение глюкокортикоидов (ГК), физиотерапевтическое лечение [13, 38]. Частота рецидивов при таких методах лечения достаточно высока и составляет 58–71%. Если киста Бейкера приводит к снижению качества жизни, предшествующее консервативное лечение не дает положительного эффекта – показано хирургическое лечение [19, 39, 40].
В настоящее время хирургические методы лечения включают: иссечение стенки кисты Бейкера; обработку соустья и восстановление внутрисуставных повреждений.
Иссечение стенок КБ. Подобные операции достаточно травматичны [19, 41], послеоперационная рана в области подколенной ямки склонна к длительному заживлению [42, 43], осложнения в виде гипертрофических или келоидных рубцов, формирование спаек с подлежащими тканями, что в итоге может привести к контрактуре сустава [19,44]. К тому же нередки рецидивы кисты. Частота рецидивов при таких методах лечения достаточно высока и составляет 40-63% [39, 45]. Также стоит отметить, что в подколенной области находится сосудисто-нервный пучок и существует риск его интраоперационного повреждения [39, 40].
Обработка соустья и восстановление внутрисуставных повреждений. В настоящее время, все большую популярность приобретает артроскопический метод лечения КБ, который позволяет избежать большинства осложнений, связанных с открытыми методиками, и имеет низкий риск рецидивов заболевания по сравнению с консервативными методами лечения [46]. Данный малотравматичный метод позволяет как устранить внутрисуставную патологию, так и обработать соустье под контролем зрения. Предполагается, что при лечении внутрисуставной патологии КБ купируются самостоятельно. Rupp и соавторы [19] в своем исследовании показали противоположное. Была выполнена артроскопическая санация 16 пациентам, при этом обработка соустья не проводилась ни в одном случае. Хороший результат отмечен у 5 пациентов из 16, а у 11 зафиксирован рецидив КБ. Тем самым можно предположить, что только артроскопическая санация без обработки соустья КБ, может оказаться недостаточной. JY Wang, S. Ko, J. Ahn, T Ohishi и Wu LC et al считают, что необходимо иссекать синовиальный клапан с расширением соустья кисты (около 5 мм), а по возможности обрабатывать еще и кистозный мешок, чтобы однонаправленный ток становился двунаправленным [34,43,44,47,48]. Jiang и соавторы дополнительно к этой методике через заднемедиальный портал проводили иссечение стенок КБ. Обе команды сообщили о хороших результатах лечения, рецидивов не отмечено [49].
Другие исследователи полагают, что подколенные кисты лучше устранять путем эндоскопического закрытия сообщения с кистой. С. П. Миронов с соавторами описали, что в тех случаях, когда соустье кисты удается хорошо визуализировать, его необходимо коагулировать под артроскопическим контролем; такой подход позволяет достичь хороших результатов лечения и сократить количество рецидивов кисты Бейкера до 7,8% [41]. V. Calvisi с соавторами предлагают восстанавливать целостность заднего отдела капсулы сустава путем ушивания соустья, без удаления стенок бурсы [57].
Однако, мнения об эффективности артроскопической методики с ушиванием соустья достаточно противоречивы, кто-то и вовсе не рекомендует его применение совместно с дебридмен-том полости кисты в клинической практике [8]. Много споров ведется относительно технологии дебридмента полости и резекции стенок кисты. Резекция стенок без ушивания соустья может служить дополнительным фактором риска развития рецидива, однако, безусловно, на определенное время позволяет купировать имевшуюся симптоматику [51]. Kongmalai и соавторы отметили, что стенки КБ не содержат секретирующих синовиальных клеток и, следовательно, резецировать их не обязательно [17]. Ko и соавторы показали, что частота рецидивов кисты не связана с кистозным мешком. Однако, и по этому поводу остается еще много дискуссий [43]. Так, например, N. Snir и соавторы предлагают после артроскопической санации коленного сустава выполнять открытое иссечение кистозного мешка, а в случае хорошей визуализации еще и резецировать синовиальный клапан [18, 52].
Несмотря на то, что уже предложено множество методик по лечению КБ, ни одна из них не считается лучшей, а многочисленные ретроспективные и проспективные исследования имеют низкий уровень доказательности [6]. Одним из наиболее утвердительных и доказанных является мнение, что соустье кисты должно быть обязательно ушито.
Лазерная облитерация — один из новых методов лечения больных с КБ, выполняемый под местной тумесцентной анестезией. Чернядьев С.А [53] с соавторами считают оправданным метод лазер-индуцированной термотерапии. Принцип метода заключается в способности лазерного излучения вызывать денатурацию коллагена посредством термокоагуляции соустья прямым лазерным излучением. В результате коагуляции тканей стенки кисты происходит облитерация ее соустья и полости [53, 54] и, как следствие, устранение симптоматики, минимизация риска разрыва и рецидива КБ [55].
По данным проведенной научно-исследовательской работы и анализа результатов лечения 36 пациентов, при размере КБ в диапазоне от 1 до 5 см по длине (объемом не более 10 см3) она может удаляться с помощью лазерной облитерации. А для полноценной лазерной облитерации рекомендуется излучение длиной 1560 нм, мощностью 8 Вт, с линейной плотностью 110-150 Дж на сантиметр длины кисты. Методика позволяет добиться облитерации КБ с сохранением результата в течение года и рецидивом в 11,1 % случаев [56].
Для визуализации и обеспечения безопасности манипуляции применяется УЗ-контроль. Крочек И. В. с соавторами [57] рекомендует метод внутриполостной лазерной облитерации КБ под УЗИ-контролем для широкого применения. Используется лазерное излучение с длиной волны 1,56 мкм, мощностью излучения от 3,5 до 5,0 Вт в непрерывном режиме. Данная технология, по мнению авторов, проста и малотравматична, имеет низкий уровень осложнений в сочетании с высокой удовлетворенностью пациентов результатами лечения. Жиляков А.В. и соавторы также предлагают метод лазер-индуцированной термокоагуляции больших многокамерных КБ (длина волн 1,47 мкм при мощности 10 Вт) и считают этот метод безопасным с возможностью выполнения в лечебных учреждениях любого уровня [58, 59].
Хотя данная методика и малотравматична, она не исключает возможность осложнений. Слабое место - кожные покровы, вероятность повреждения которых возможна, вследствие затрудненной, в некоторых случаях, визуализацией [60, 61]. В связи с чем рекомендовано контролировать и избегать миграцию торца световода в рабочем состоянии за пределы наружного фиброзного кольца кисты [61].
Несмотря на вышеупомянутые положительные характеристики, описаны и недостатки метода, связанные с отсутствием четкой прописанной программы с заданными условиями воздействия, что не позволяет прогнозировать возможный результат. Сложность прогнозирования манипуляции, также обусловлена структурой кисты и различными размерами полостей в каждом конкретном случае. Стенки кисты состоят не только из коллагена, а также из жиров и иногда минералов, с определенными коэффициентами поглощения, теплопроводности и теплоемкости, влияющих как на процесс коагуляции, так и на процесс некроза [62]. Температура необратимой коагуляции коллагена стенки кисты составляет 68,1°С, а жировой - 71,3°С. При этом удельная теплоемкость стенки кисты в полтора раза выше теплоемкости окружающей ее жировой ткани, что обосновывает возможность лазер-индуцированной термокоагуляции. Рецидивы кист и неэффективность методики возможны в случаях исходного среднего объема 29,01 ± 2,6 см3, когда полная коагуляция образования — 16,05 ± 1,5 см3 (р=0,012). Таким образом, облитерация кист происходит только в случаях идеального контакта внутренней поверхности с нагретым теплоносителем [59].
Учитывая большой процент рецидивов и низкую эффективность методики у кист большого размера, нами предложена модификация существующей методики лазерной облитерации, для кист объемом более 29,01 ± 2,6 см3. Суть модификации состоит в комбинированном прямом воздействии, как на стенки кисты, так и на соустье. Воздействие на соустье – обязательная часть манипуляции.
По предварительной гипотезе, дополнительное воздействие на соустье должно улучшить эффективность лечения, минимизировав риск неполной облитерации, которая может возникнуть именно при больших размерах кист [59].
Для оценки результатов предложенного метода проведено пилотное клиническое исследование.
Материалы и методы. Проанализированы результаты лечения 11 пациентов, прооперированных с декабря 2019 по сентябрь 2020 г, в возрасте от 37 до 67 лет.
Все пациенты, включенные в исследование, предварительно заполнили информированное согласие. Данное исследование одобрено локальным этическим комитетом (№34-20).
Всем пациентам выполнена комбинированная лазерная облитерация КБ с использованием аппарата ЛСП-ИРЭ-Полюс, длина волны 1,56 мкм 5 ВТ, непрерывный режим, прямое воздействие.
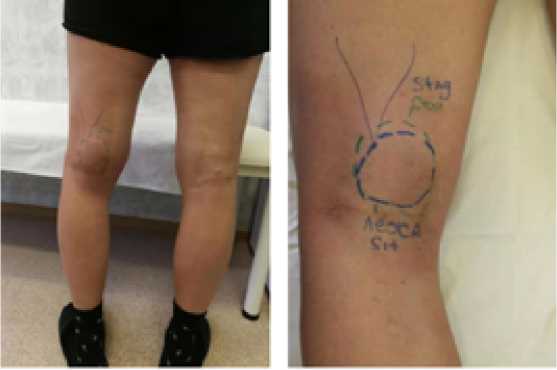
Операции выполнялись под контролем УЗИ, после предварительной разметки (Рисунок 2).
Все операции были выполнены под местной тумесцентной анестезией (лидокаин 0.1% 10 мл) и УЗ-контролем, который позволял добиться хорошей визуализации и обеспечить достаточные условия для выполнения необходимых хирургических манипуляций (Рисунок 3). В послеоперационном периоде рекомендована дозированная нагрузка на оперированную ногу в течение 3 недель.
Предоперационная диагностика и оценка результатов лечения в динамике.
До операции всем пациентам, помимо клинического обследования и стандартной предоперационной подготовки, проводи- лись МРТ, УЗИ оперированного сустава и анкетирование. Оценка результатов хирургического лечения в динамике проводилась при помощи УЗИ через 6 месяцев после операции, а также посредством анкетирования, через 3, 6 месяцев после операции.
А О
Рисунок 2. А- Предварительная разметка КБ у пациента в положении стоя (зеленым цветом), В- предварительная разметка КБ у пациента в положении лежа (синим цветом).
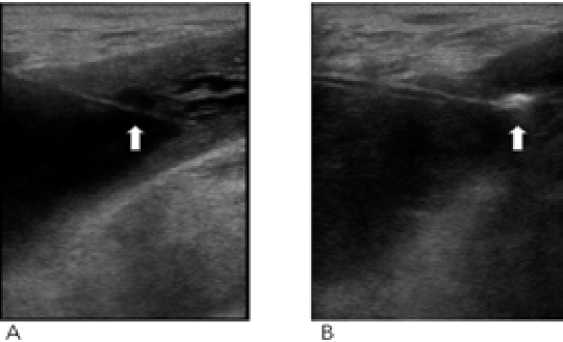
Рисунок 3 A: В полость кисты введен лазерный торцевой световод (Стрелка).
В: Под УЗИ-контролем выполнена лазерная облитерация кисты; место облитерации обозначено стрелкой.
На МРТ определяли следующие показатели: длина, ширина, высота (в мм), объём (в см3) кисты [63].
На УЗИ определяли размер кисты: малая (менее 1см); средняя (1-5 см); крупная (более 5см). Проводилась визуализация соустья (четкая; сомнительная). Оценивались эхогенность стенок кисты (гипоэхогенная; гиперэхогенная); наличие включений (есть, нет), расстояние до сосудисто-нервного пучка (менее 1 см; более 1 см) [56].
Для оценки показателей качества жизни и функции оперированного сустава, проводилось анкетирование при помощи опросников ВАШ, WOMAC, Лекена, KOOS - до операции, а также в динамике, через 3 и 6 месяцев после операции.
Боль в суставе определялась по 10-балльной визуально-аналоговой шкале ВАШ, где 0 баллов – боли нет, 10 баллов – макси- мальная боль. Баллы были распределены следующим образом: нет боли (0–0.5 баллов), слабая боль (0.5–4.4 баллов), умеренная боль (4.5–7.4 баллов), сильная боль (7.5–10 баллов).
Опросник WOMAC (Western Ontario and McMaster Universities Osteoarthritis Index, Индекс Университета западного Онтарио и Университета МакМастера при остеоартрите) использовался для оценки качества жизни пациентов и суммарного индекса боли. Опросник включает 26 вопросов с выбором 5 вариантов ответов: «нет», «легкая», «умеренная», «тяжелая», «невыносимая» и оценивался по шкале от 1 до 5 баллов. При показателях больше 38 баллов, результат считался неудовлетворительным, при 29-38 баллах- удовлетворительным, 15-28 баллах – хорошим и 0-14 баллах отличным [64].
Индекс Лекена использовали для оценки тяжести гонартро-за. Опросник состоит из трех блоков: 1 - боль или дискомфорт; 2 - максимальная дистанция ходьбы (max); 3 - повседневная активность. Максимальная сумма баллов шкалы - 24 балла. Степень тяжести: отсутствует (0 баллов), легкая (1-4 балла), средняя (5-7 баллов), тяжёлая (8-10 баллов), очень тяжёлая (11-13 баллов), чрезвычайно тяжелая (≥14 баллов) [65].
Опросник KOOS (Knee Injury and Osteoarthritis Outcome Score lk2.1) предназначен для оценки функции коленного сустава [66] и включает такие показатели, как симптомы, боль, физическая активность, спортивная активность и качество жизни. Представляет собой процентную оценку от 0 до 100, где 0 означает крайние проблемы, а 100 - отсутствие проблем.
Методы статистической обработки
Статистическая обработка материала проводилась с использованием пакета статистического анализа данных MedCalc 19.5.2 for Windows (MedCalc, Belgium). Информация, содержащаяся в протоколах, вводилась в компьютер вручную, после чего проведена программная и визуальная проверка данных на полноту, допустимые диапазоны, логические и медицинские взаимосвязи. Нормальность распределения количественных данных оценивалась с помощью критерия Шапиро-Уилка и анализа гистограмм. Были рассчитаны минимальные (min) и максимальные (max) значения, среднее значение (M), стандартного отклонения от среднего арифметического значения (σ). Средние значения в работе представлялись в форме М±σ. Для сравнения количественных показателей в динамике был использован W-критерий Вилкоксона. Статистически значимыми считались различия между показателями при уровне вероятности р <0,05.
Результаты
Средний возраст пациентов (M ±σ ) составил 55.18 ± 9.06, средний рост — 177.91 ± 10.08 см, средний вес — 92± 12.79 кг, ИМТ в среднем — 29,08 ± 3.28.
Размеры кисты по данным МРТ: средняя длина — 62.09±19.63 мм, ширина — 26.64±8.41 мм, высота —22.82±6.54 мм, средний объем —40.06±35.06 см3.
По данным УЗ-исследования КБ крупных размеров выявлена у 8 больных, среднего размера – у 3. У всех пациентов было четко визуализировано соустье, отсутствовали внутриполостные включения (хондральные тела) и расстояние до сосудисто-нервного пучка составило более 1 см. Гиперэхогенность стенок кисты отмечена у 10 пациентов и гипоэхогенность – у 1.
Хирургическое лечение выполнено 11 пациентам. После оперативного лечения не было выявлено инфекционных и тромбоэмболических осложнений.
Результаты оценки показателей качества жизни и функции коленного сустава по данным анкетирования представлены в Таблице 1.
Таблица 1
Результаты статистического анализа опросников
|
Опросник |
n |
до операции |
через 3 м |
через 6 м |
|
ВАШ,(Балл) |
11 |
5.73±1.79 |
2.91±1.45* |
1.59±0.66* |
|
WOMAC, (Балл) |
11 |
40.46±18.35 |
21.82±11.74* |
15.46±8.47* |
|
Лекена, (Балл) |
||||
|
Общий |
11 |
11.5±5.89 |
6.86±4.35* |
5.27±4.23* |
|
Боль |
11 |
4.55±2.42 |
3.55±1.75* |
2.36±1.75* |
|
MAX* |
11 |
3.46±2.25 |
2.09±1.58* |
1.82±1.47* |
|
Активность |
11 |
3.5±1.76 |
1.41±1.34* |
0.68±0.75* |
|
KOOS (%) |
||||
|
Общий |
11 |
41.91±17.36 |
62.82±14.85* |
69.55±12.01* |
|
Симптомы |
11 |
52.64±16.06 |
71.18±18.47* |
74.64±13.34* |
|
Боль |
11 |
53.91±21.88 |
74±13.21* |
80.46±9.2* |
|
Сложность |
11 |
53.46±21.96 |
75.09±12.8* |
80.36±10.71* |
|
Спорт |
11 |
27.27±21.61 |
47.27±24.43* |
53.64±22.37* |
|
Качество жизни |
11 |
22.27±13.84 |
47.27±19.98* |
57.18±17.13* |
*Различия статистически достоверны, при p <0.05; МАХ-максимальная дистанция ходьбы
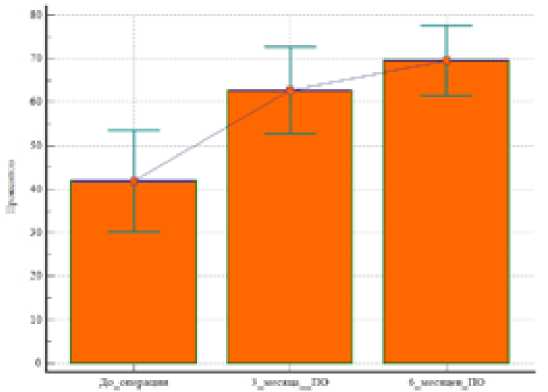
Рисунок 4 – Динамика средних суммарных показателей по шкале KOOS (%), p <0.05. ПО- после операции.
Баллы по шкале ВАШ были распределены следующим образом: нет боли (0–0.5 баллов), слабая боль (0.5–4.4 баллов), умеренная боль (4.5–7.4 баллов), сильная боль (7.5–10 баллов). В опроснике WOMAC при показателях больше 38 баллов, результат считался неудовлетворительным, при 29-38 баллах-удовлетворительным, 15-28 баллах – хорошим и 0-14 баллах отличным [64]. Степень тяжести по индексу Лекена: отсутствует (0 баллов), легкая (1-4 балла), средняя (5-7 баллов), тяжёлая (8-10 баллов), очень тяжёлая (11-13 баллов), чрезвычайно тяжелая (≥14 баллов) [65].
Как видно из Таблицы 1, статистически значимое улучшение по шкалам ВАШ, WOMAC, Лекена, KOOS отмечено к 3 месяцу после операции. Достигнутые результаты сохранились к 6 месяцу после операции. Так, например, по шкале KOOS (Рисунок.4), общая оценка функции коленного сустава увеличилась с 41.91±17.36 до 62.82±14.85 баллов к 3 месяцам после операции (p=0,001), данный показатель сохранился к 6 месяцу после операции и составил 69.55±12.01 баллов. Дополнительного лечения (пункция, инъекции ГКС) не требовалось.
Интенсивность боли также уменьшилась к третьему месяцу после операции на 50%, а к 6 месяцу приблизилась к минимальному значению (Рисунок 5).
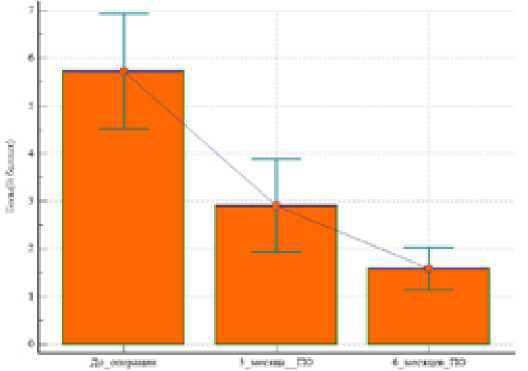
Рисунок 5 – Динамика средних суммарных показателей по шкале ВАШ, (в баллах), p <0.05. ПО- после операции.
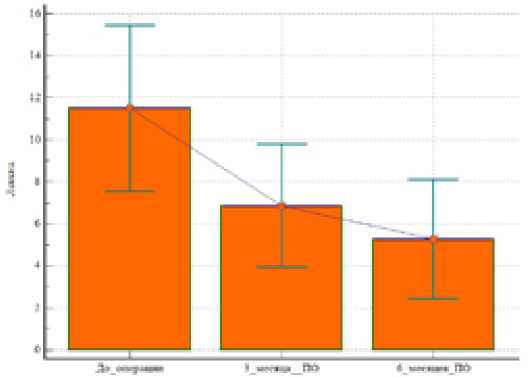
Рисунок 6 – Динамика средних суммарных показателей по индексу Лекена, (в баллах), p <0.05. ПО- после операции.
При анализе результатов по индексу Лекена, обращает на себя внимание показатель активности. 50% улучшение достигнуто также уже к 3 месяцу после операции, а к 6 месяцу на 90%, по сравнению с исходными данными, p <0.05 (Рисунок 6)
Обсуждение
КБ развивается на фоне различных видов внутрисуставной патологии. Miller et al. [35] оценили 400 МРТ коленного сустава и проанализировали сопутствующие КБ патологии. В 80,5% случаев КБ сопровождается разрывом внутреннего мениска, в 31% – разрывом ПКС. В 76,6% случаев выявлен выраженный синовит коленного сустава и в 68 % – дегенеративные изменения коленного сустава. Saylik et al. также выявили у 73,6% пациентов повреждение внутреннего мениска, наружного мениска у 19,4%, суставного хряща на медиальном мыщелке бедренной кости у 66,9%, хондромаляцию надколенника у 43,5%, разрыв ПКС у 8,7% [18]. К аналогичному заключению пришли и Sansone V et al. – у 94% пациентов с КБ были диагностированы различные внутрисуставные изменения [20].
Malinowski K et al предполагают, что механизм образования КБ обусловлен повышением внутрисуставного давления с дальнейшей эвакуацией в икроножно-полуперепончатую сумку [1]. Односторонний клапанный механизм – один из дополнительных факторов, способствующих развитию КБ. Он позволяет синовиальной жидкости поступать из сустава в бурсу, а из бурсы в сустав жидкость обратно попасть не может [13-16]. Сумка продолжает увеличиваться при различной внутрисуставной патологии и редко исчезает самостоятельно, если эта патология не устранена. Kongmalai et al пришли к выводу, что стенки сумки — это резервуар для хранения без способности к продукции синовиальной жидкости [17].
Несмотря на многочисленные споры о возможных методах лечения КБ, очевидным остается тот факт, что основной целью является улучшение качества жизни пациентов [67]. В случае неэффективности консервативной терапии пациентам рекомендовано хирургическое лечение [19,39,40].
Открытая операция по удалению КБ сопряжена с длительным заживлением [42, 43], риском осложнений в виде гипертрофических или келоидных рубцов и формированием спаек с прилежащими тканями [19, 44], высоким риском рецидива кисты (40-63%) [39, 45]. Предпочтение отдается артроскопическому вмешательству из-за возможности симультанного устранения внутрисуставных патологических изменений, связанных с кистой Бейкера. Rupp и соавторы [19] предполагают, что при лечении внутрисуставной патологии происходит обратное развитие КБ, но они считают недостаточно эффективной артроскопическую санацию без обработки соустья КБ. S. Ko, J. Ahn et al обнаружили, что иссечение синовиального клапана с расширением соустья кисты дает хороший результат [34,43,44,47,48]. Jiang и соавторы получили хорошие результаты после иссечения стенок КБ через заднемедиальный портал, рецидивов выявлено не было [49]. Gu и Guo описали двойные заднемедиальные рабочие порталы [55, 56]. Другие исследователи полагают, что соустье кисты должно быть обязательно ушито. Calvisi V с соавторами предлагают артроскопически ушивать ворота КБ, оставляя кистозный мешок интактным [50]. С. П. Миронов с соавторами провели коагуляцию соустья под артроскопическим контролем, что позволило достичь хороших результатов лечения и сократить количество рецидивов кисты Бейкера до 7,8% [41].
Один из новых методов лечения больных с КБ – лазерная облитерация под УЗ-контролем. Данная методика обладает низким уровнем осложнений, является безопасной и малотравматичной [56-59]. Наше исследование показало статистически значимое снижение боли, улучшение функции коленного сустава и качества жизни пациентов при применении комбинированной лазерной облитерации стенок кисты и соустья у кист большого размера. J. S. Kim et al сообщили о хорошем результате в течение года, рецидив был выявлен в 11,1 % случаев [56]. Жиляков А. В. и соавторы считают, что этот метод может быть широко применим [59]. Однако, трудно прогнозировать результат данного метода из-за отсутствия четкого протокола лечения.
Структура и размер кист, количество полостей, расположение кисты и затрудненная визуализация также влияют на исход оперативного лечения [60, 61]. Рецидивы кист возможны у пациентов с КБ большого размера [59].
Выводы
Комбинированная лазерная облитерация эффективна в лечении КБ больших размеров. Применение данного метода позволило снизить болевой синдром, улучшить объем движений и качество жизни пациентов. Полученные в нашей работе данные позволяют рекомендовать данную методику в клинической практике. Для оценки выживаемости выбранного метода лечения требуется более длительный срок наблюдения.
Финансирование: исследование не имело спонсорской поддержки
Funding: the study had no sponsorship
Список литературы Киста Бейкера: данные литературы, клинические результаты комбинированной лазерной облитерации кист большого размера
- Malinowski K, Hermanowicz K, Góralczyk A, et al. Possible Approaches to Endoscopic Treatment of Popliteal Cysts: From the Basics to Troublesome Cases[J]. Arthrosc Tech. 2019;8(4): e375-e382. Published 2019 Mar 11. doi: 10.1016/j.eats.2018.11.015
- Hayashi, Roemer FW, Dhina z, er al. Longitudinal assessment of cystlike lesions of the knee and their relation to radiographic osteoarthritis and MRI -detected effusion and synovitis in patients with knee pain[J]. Arthritis Res Ther, 2010, 12: R172 doi: 10.1186/ar3132
- Б.В. Камшилов, В.Д. Макушин, О.К. Чегуров, Синовиальные кисты подколенной области: этиология, патогенез, диагностика и лечение. Гений Ортопедии 2003 г. № 2, 108-115. [B.V. Kamshilov, V.D. Makushin, O.K. Chegurov, Sinovial›nye kisty podkolennoi oblasti: ehtiologiya, patogenez, diagnostika i lechenie. Genii Ortopedii 2003 g. № 2, 108-115.]
- Baker WM (1877) On the formation of the synovial cysts in the leg in connection with disease of the knee joint. St Barth Hosp Rep 13:245–261
- Papadakis, M. Popliteal cyst before William Baker: first report in the Galenic Corpus [J]. Acta Chir Belg. – 2017. – Vol. 117(2). – Р. 131-134. – Doi: 10.1080/00015458.2017.1289734
- Zhou XN, Li B, Wang JS, Bai LH. Surgical treatment of popliteal cyst: a systematic review and meta-analysis[J]. J Orthop Surg Res. 2016; 11:22. Published 2016 Feb 15. doi:10.1186/s13018-016-0356-3
- Picerno V, Filippou G, Bertoldi I, Adinolfi A, Di Sabatino V, Galeazzi M, Frediani B. Prevalence of Baker’s cyst in patients with knee pain: an ultrasonographic study. Reumatismo. 2014 Mar 14;65(6):264-70.
- Frush TJ, Noyes FR. Baker’s Cyst: Diagnostic and Surgical Considerations. Sports Health. 2015;7(4):359-365. doi:10.1177/1941738113520130
- Clark G.B. Literature Review: Popliteal (Baker’s) Cysts of the Knee // Journal of Prolotherapy. – 2010. – Vol. 2. – P. 396–399.
- Мухомор А. И, Н. Н. Колотилов, В. Н. Ковальчук, И. И. Бужава, В. Е. Челышева. Лучевая диагностика кисты Бейкера (обзор литературы и клиническое наблюдение. Актуальные проблемы клинической и профилактической медицины. 2016; 4 (1):13-18. [Mukhomor A. I, N. N. Kolotilov, V. N. Koval’chuk, I. I. Buzhava, V. E. Chelysheva. Luchevaya diagnostika kisty Beikera (obzor literatury i klinicheskoe nablyudenie. Aktual’nye problemy klinicheskoi i profilakticheskoi meditsiny. 2016; 4 (1):13-18]
- Leib AD, Roshan A, Foris LA, Varacallo M. Baker’s Cyst. 2020 Jul 17. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. PMID: 28613525.
- Martí-Bonmatí L, Mollá E, Dosdá R, Casillas C, Ferrer P. MR imaging of Baker cysts --prevalence and relation to internal derangements of the knee. MAGMA. 2000 Jul;10(3):205-10. doi: 10.1007/BF02590647. PMID: 10873212.
- Bandinelli F. Fedi R, Generini S, et al. Longitudinal ultrasound and clinical follow-up of Baker`s cysts injection with steroids in knee osteoarthritis [J]. Clin Rheumatol, 2012,31(4):727-731. doi: 10.1007/s10067-011-1909-9
- Sanchez JE, Conking N, Labropoulos N. Compression syndromes of the popliteal neurovascular bundle due to Baker cyst [J]. J Vasc Surg, 2011,54(6):1821-1829. doi: 10.1016/j.jvs.2011.07.079
- Rauschning W. Anatomy and function of the communication between knee joint and popliteal bursae[J]. Ann Rheum Dis,1980,39(4)354-358. doi: 10.1136/ard.39.4.354.
- Jayson MI, Dixon AS. Valvular mechanisems in juxtaarticular cysts [J]. Ann Rheum Dis,1970, 29(4):415-420. doi: 10.1136/ard.29.4.415.
- Kongmalai P, Chernchujit B. Arthroscopic treatment of popliteal cyst: a direct posterior portal by inside-out technique for intracystic debridement [J]. Arthrosc Tech,2015,4(2):e143-148. doi: 10.1016/j.eats.2014.12.002
- Saylik M, Gokkus K. Treatment of baker cyst, by using open posterior cystectomy and supine arthroscopy on recalcitrant cases (103 knees) [J]. BMG Musculoskelet Disord, 2016,17(1):435. doi: 10.1186/s12891-016-1291-5.
- Rupp S, Seil R, Jochum P, et al. Popliteal cysts in adults. Prevalence, associated intra-articular lesions, and results after arthroscopic treatment[J]. Am J sports Med, 2002,30(1) :112-115. doi: 10.1177/03635465020300010401.
- Sansone V, de Ponti A, Paluello GM, del Maschio A. Popliteal cysts and associated disorders of the knee. Critical review with MR imaging[J]. Int Orthop. 1995;19(5):275-9. doi: 10.1007/BF00181107.
- Johnson LL,van Dyk GE, Johnson CA, et al. The popliteal bursa (Baker’s cysts): an arthroscopic perspective and the epidemiology[J]. Arthroscopy, 1997,13(1): 66-72. doi: 10.1016/s0749-8063(97)90211-5.
- Nakamae A, Deie M, Yasumoto M, Kobayashi K, Ochi M. Synovial cyst formation resulting from nonabsorbable meniscal repair devices for meniscal repair[J]. Arthroscopy. 2004 Jul;20 Suppl 2:16-9. doi: 10.1016/j.arthro. 2004.04.014.
- Surendran S, Park SE, Lee HK, Kim HL, Gopinathan P, Han CW. Haemorrhagic synovial cyst of the posterior cruciate ligament: a case report[J]. Knee. 2007 Jan;14(1):55-8. doi: 10.1016/j.knee.2006.09.005. Epub 2006 Nov 17.
- Handy JR. Popliteal cysts in adults: a review[J]. Semin Arthritis Rheum, 2001, 31(2):108-118. doi: 10.1053/sarh.2001.27659.
- Billières J, Lascombes P, Peter R. Kystes poplités: approches étiologique et thérapeutique [Popliteal cysts: etiologic and therapeutic approach]. Rev Med Suisse. 2014 May 28;10(432):1211-5. French. PMID: 24964531.
- Jawaid A, Amjad N, Arif K. Ruptured Baker’s Cyst in a 15-Year Boy[J]. J Coll Physicians Surg Pak. 2018 Jun;28(6): S135-S136. doi: 10.29271/jcpsp. 2018.06. S135.
- De Maeseneer M, Debaere C, Desprechins B, et, al. Popliteal cysts in children: Prevalence, appearance and associate defindings at MR imaging [J]. Arthroscopy, 1999,15:368-372. doi: 10.1007/s002470050659.
- Seil R, Rupp S, Jochum P, et al. The popliteal (Baker’s cyst): an arthroscopic perspective and the epidemiology [J]. Arthroscopy, 2002, 30:112-115.
- Bryan RS, DiMichele JD, Ford GL Jr. Popliteal cysts. Arthrography as an aid to diagnosis and treatment[J]. Clin Orthop Relat Res, 1967,50:203-208.
- Mauro CS, McGough RL 3rd, Rao UN. Angiomyomatous hamartoma of a popliteal lymph node: an unusul cause of posterior knee pain[J]. Ann Diagn Pathol, 2008,12 (5):372-374 doi: 10.1016/j.anndiagpath.2007.01.010
- Canoso JJ, Goldsmith MR, Gerzof SG, Wohlgethan JR. Foucher’s sign of the Baker’s cyst[J]. Ann Rheum Dis. 1987 Mar;46(3):228-32. doi: 10.1136/ard.46.3.228.
- Singh S, Neelakandan K, Sood C, Krishnan J. Disseminated synovial chondromatosis of the knee treated by open radical synovectomy using combined anterior and posterior approaches[J]. J Clin Orthop Trauma. 2014 Sep;5(3):157-60. doi: 10.1016/j.jcot.2014.07.005. Epub 2014 Aug 7.
- Ward EE, Jacobson JA, Fessell DP, et al. Songraphic detection of Baker`s cysts: comparison with MR imaging [J]. AJR Am J Roentgenol, 2001,2:373-380 doi: 10.2214/ajr.176.2.1760373.
- Wang JY, Wang K, Yuan T, Liu P, Zhang M. Diagnosis and therapy of popliteal cyst[J]. Zhongguo Gu Shang. 2019 Feb 25;32(2):181-185. Chinese. doi: 10.3969/j.issn.1003-0034.2019.02.018.
- Miller TT, Staron RB, Koenigsberg T, et al. MR imaging of Baker’s cysts: association with internal derangement, effusion, and degenerative arthropathy[J]. Radiology,1996,201(1):247-250. doi: 10.1148/radiology. 201.1.8816552.
- Shor NA, Andreeva IV. A Baker cyst: pathogenesis, diagnosis, treatment[J]. Klin Khir. 2012 Jan;(1):62-3. Russian. PMID: 22642093.
- Torreggiani WC, Al-Ismail K, Munk PL, Roche C, Keogh C, Nicolaou S, Marchinkow LP. The imaging spectrum of Baker’s (Popliteal) cysts[J]. Clin Radiol. 2002 Aug;57(8):681-91. doi: 10.1053/crad.2001.0917.
- Шушарин А.Г., Половинка М.П., Морозов В.В. Новый способ лечения синовита и кисты Бейкера у пациентов с ревматоидным артритом. Международный журнал прикладных и фундаментальных исследований. 2012;(4):61-62. [Shusharin A.G., Polovinka M.P., Morozov V.V. Novyi sposob lecheniya sinovita i kisty Beikera u patsientov s revmatoidnym artritom. Mezhdunarodnyi zhurnal prikladnykh i fundamental’nykh issledovanii. 2012;(4):61-62]
- Rauschning W., Lindgren P.G. The clinical significance of the valve mechanism in communicating popliteal cysts. Arch. Orthop. Trauma Surg. 1979;(95):251-256. doi: 10.1007/BF00389694.
- Rauschning W., Lindgren P.G. Popliteal cysts (Baker’s cysts) in adults. I. Clinical and roentgenological results of operative excision. Acta Orthop. Scand. 1979; 50:583-591. doi: 10.3109/17453677908989808.
- Миронов С.П., Орлецкий А.К., Николаев К.А. Современные подходы к диагностике и лечению кист подколенной области. Кремлевская медицина. Клинический вестник. 2005;(2):44-47. [Mironov S.P., Orletskii A.K., Nikolaev K.A. Sovremennye podkhody k diagnostike i lecheniyu kist podkolennoi oblasti. Kremlevskaya meditsina. Klinicheskii vestnik. 2005;(2):44-47]
- Cho J.H. Clinical results of direct arthroscopic excision of popliteal cyst using a posteromedial portal. Knee Surgery&Related Research. 2012;24(4):235– 240 doi: 10.5792/ksrr.2012.24.4.235.
- Ko S., Ahn J. Popliteal cystoscopic excisional debridement and removal of capsular fold of valvular mechanism of large recurrent popliteal cyst[J]. Arthroscopy. 2004; 20:37-44. doi: 10.1016/j.arthro.2003.10.017.
- Ahn JH, Ko SH. Arthroscopic shaving cystectomy of popliteal cyst[J]. J Korean Orthop Assoc,2002,37:364-368.
- Yang B, Wang F, Lou Y, Li J, Sun L, Gao L, Liu F. A comparison of clinical efficacy between different surgical approaches for popliteal cyst[J]. Orthop Surg Res. 2017 Oct 25;12(1):158. doi: 10.1186/s13018-017-0659-z.
- Herman A.M., Marzo J.M. Popliteal cysts: A current review. Orthopedics. 2014;37: e678–e684
- Ohishi T, Takahashi M, Suzuki D, Fujita T, Yamamoto K, Ushirozako H, Banno T, Matsuyama Y. Treatment of popliteal cysts via arthroscopic enlargement of unidirectional valvular slits[J]. Mod Rheumatol. 2015 Sep;25(5):772-8. doi: 10.3109/14397595.2015.1008779.
- Wu LC, Zhou HB, Zhang C, Chen L, Liu CL. [Therapeutic effects of internal drainage by expanding arthroscopic gastrocnemius-semimembranosus bursa and cyst wall resection for the treatment of 41 patients with popliteal cysts[J]. Zhongguo Gu Shang. 2017 Apr 25;30(4):304-308. Chinese. doi: 10.3969/j.issn.1003-0034.2017.04.004.
- Jiang J, Ni L. Arthroscopic internal drainage and cystectomy of popliteal cyst in knee osteoarthritis[J]. J Orthop Surg Res. 2017 Nov 23;12(1):182. doi: 10.1186/s13018-017-0670-4.
- Calvisi V., Lupparelli S., Giuliani P. Arthroscopic allinside suture of symptomatic Baker’s cysts: A technical option for surgical treatment in adults. Knee Surg. Sports Trauma tol. Arthrosc. 2007; 15:1452-1460. doi: 10.1007/s00167-007-0383-z.
- He R, Guo L, Yang L, Chen GX, Duan XJ, Luo CF. Knee arthroscopic resection of articular capsule valvular treat popliteal cysts[J]. Zhonghua Wai Ke Za Zhi. 2013 May 1; 51(5):417-20 Chinese. PMID: 23958164.
- Snir N., Hamula M., T. Wolfson, Sherman O. Popliteal cyst excision using open posterior approach after arthroscopic partial medial meniscectomy. Arthroscopy Techn. 2013; 2(3): 295-298. doi: 10.1016/j.eats.2013.04.001
- Чернядьев С.А., Аретинский В.Б., Сивкова Н.И. Методы лучевой диагностики в динамическом контроле эффективности лазер-индуцированной термотерапии кисты Бейкера. Вестник рентгенологии и радиологии | Journal of Radiology and Nuclear Medicine | 2019 | Том 100 | №4 | 222–228 [Chernyad›ev S.A., Aretinskii V.B., Sivkova N.I. Metody luchevoi diagnostiki v dinamicheskom kontrole ehffektivnosti lazer-indutsirovannoi termoterapii kisty Beikera. Vestnik rentgenologii i radiologii | Journal of Radiology and Nuclear Medicine | 2019 | Tom 100 | №4 | 222–228]
- Широков, К. В. Особенности строения коленного сустава при кисте Бейкера / К. В. Широков // Актуальні питання теоретичної та клінічної медицини : збірник тез доповідей V Міжнародної науково-практичної конференції студентів та молодих вчених, м. Суми, 20-21 квітня 2017 р. / Відп. за вип. М.В. Погорєлов. – Суми : СумДУ, 2017. – С. 101[Shirokov, K. V. Osobennosti stroeniya kolennogo sustava pri kiste Beikera / K. V. Shirokov // Aktual’nі pitannya teoretichnoї ta klіnіchnoї meditsini : zbіrnik tez dopovіdei V Mіzhnarodnoї naukovo-praktichnoї konferentsії studentіv ta molodikh vchenikh, m. Sumi, 20-21 kvіtnya 2017 r. / Vіdp. za vip. M.V. Pogorєlov. – Sumi : SuMDU, 2017. – S. 101]
- Ruptured popliteal cyst diagnosed by ultrasound before evaluation for deep vein thrombosis / J. S. Kim, S. H. Lim, B. Y. Hong, S. Y. Park // Annals of rehabilitation medicine. – 2014. – Vol. 38. – №. 6. – P. 843-846
- Коробова НЮ. Лазерная облитерация кисты Бейкера. Дис. кан. мед. Наука. Екатеринбург, 2015[Korobova NYU. Lazernaya obliteratsiya kisty Beikera. Dis. kan. med. Nauka. Ekaterinburg, 2015]
- Крочек И.В., Сергийко С.В., Привалов В.А., Шумилин И.И., Шекунова Ю.Г., Анчугова А.Е. Внутриполостная лазерная облитерация кист Бейкера под ультразвуковой навигацией. Вестник экспериментальной и клинической хирургии 2018; 11: 4: 256-263. DOI: 10.18499/2070-478X-2018- 11-4-256-263. [Krochek I.V., Sergiiko S.V., Privalov V.A., Shumilin I.I., Shekunova Yu.G., Anchugova A.Y. Intracavitary Laser Obliteration of Baker Cyst under Ultrasonic Navigation. Journal of experimental and clinical surgery 2018; 11: 4: 256- 263. DOI: 10.18499/2070- 478X-2018-11-4-256-263]
- Чернядьев С.А., Аретинский В.Б., Сивкова Н.И., Жиляков А.В., Коробова Н.Ю. Определение эффективного режима лазерного излучения для коагуляции стенки кисты Бейкера в эксперименте ex-vivo. Journal journal of experimental and clinical surgery Tom XI, 2 2018. 119-125 [Chernyad’ev S.A., Aretinskii V.B., Sivkova N.I., Zhilyakov A.V., Korobova N.YU. Opredelenie ehffektivnogo rezhima lazernogo izlucheniya dlya koagulyatsii stenki kisty Beikera v ehksperimente ex-vivo. Journal journal of experimental and clinical surgery Tom XI, 2 2018. 119-125]
- Жиляков А.В. Метод программируемой лазер-индуцированной термокоагуляции больших многокамерных кист Бейкера (экспериментально-клиническое исследование) Дис. док. мед. Наука. Екатеринбург 2020. 211. [Zhilyakov A.V. Metod programmiruemoi lazer-indutsirovannoi termokoagulyatsii bol’shikh mnogokamernykh kist Beikera (ehksperimental’noklinicheskoe issledovanie) Dis. dok. med. Nauka. Ekaterinburg 2020. 211]
- Соколов А.Л., Лядов К.В., Луценко М.М. Лазерная облитерация вен для практических врачей. М.: Медпрактика-М, 2011.136 с. [Sokolov A.L., Lyadov K.V., Lutsenko M.M. Lazernaya obliteratsiya ven dlya prakticheskikh vrachei. M.: Medpraktika-M, 2011.136 p]
- Чернядьев С.А., Аретинский В.Б., Жиляков А.В., Коробова Н.Ю., Кутепов С.М. Осложнение лазер-индуцированной термотерапиикисты Бейкера // Гений ортопедии. 2020. Т. 26, № 1. С. 95-98. DOI 10.18019/1028-4427-2020-26-1-95-98 [Chernyad’ev S.A., Aretinskii V.B., Zhilyakov A.V., Korobova N.YU., Kutepov S.M. Oslozhnenie lazer-indutsirovannoi termoterapiikisty Beikera // Genii ortopedii. 2020. T. 26, № 1. S. 95-98. DOI 10.18019/1028-4427-2020-26-1-95-98]
- Урина, Л. К. Комплексная диагностика патологии опорно-двигательного аппарата на первичном этапе диагностики / Л. К. Урина, Ю. В. Ищук, Ю.А. Миронова // Радіологічний вісник. – 2013. – № 3. –C. 26–34 [Urina, L. K. Kompleksnaya diagnostika patologii oporno-dvigatel’nogo apparata na pervichnom ehtape diagnostiki / L. K. Urina, YU. V. Ishchuk, YU.A. Mironova // Radіologіchnii vіsnik. – 2013. – № 3. –C. 26–34]
- Чернядьев С.А., Аретинский В.Б., Сивкова Н.И., Жиляков А.В., Коробова Н.Ю., Блинов В.С., Гребенев Е.А. Оценка особенностей кист Бейкера по данным магнитно-резонансной томографии и их корреляция с возрастом пациентов. Вестник рентгенологии и радиологии. 2020;101(3):155-162. [Chernyad’ev S.A., Aretinskii V.B., Sivkova N.I., Zhilyakov A.V., Korobova N.YU., Blinov V.S., Grebenev E.A. Otsenka osobennostei kist Beikera po dannym magnitno-rezonansnoi tomografii i ikh korrelyatsiya s vozrastom patsientov. Vestnik rentgenologii i radiologii. 2020;101(3):155-162.]
- А.А. Иржанский, Т.А. Куляба, Н.Н. Корнилов. Валидация и культурная адаптация шкал оценки исходов заболеваний, повреждений и результатов лечения коленного сустава WOMAC, KSS и FJS-12. Traumatology and orthopedics of Russia.2018.N2. Vol.24. 70-79. [A.A. Irzhanskii, T.A. Kulyaba, N.N. Kornilov. Validatsiya i kul’turnaya adaptatsiya shkal otsenki iskhodov zabolevanii, povrezhdenii i rezul’tatov lecheniya kolennogo sustava WOMAC, KSS i FJS-12. Traumatology and orthopedics of Russia. 2018.N2. Vol.24. 70-79]
- Союз Реабилитологов России. Методические рекомендации для Пилотного проекта.2015-2016, с 71-72. [Soyuz Reabilitologov Rossii. Metodicheskie rekomendatsii dlya Pilotnogo proekta.2015-2016, s 71-72.]
- Validation and reliability of Russian version of KOOS G. Golubev, A. Baranenko, Chair of trauma and orthopaedics, sport medicine and rehabilitation, Rostov State Medical University, Russia. 2017.11.


