Клиническая характеристика пациентов с COVID-19, поступающих в отделение интенсивной терапии. Предикторы тяжелого течения
Автор: Клыпа Татьяна Валерьевна, Бычинин Михаил Владимирович, Мандель Ирина Аркадьевна, Андрейченко Сергей Александрович, Минец Андрей Иванович, Колышкина Надежда Александровна, Троицкий Александр Витальевич
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 2 т.11, 2020 года.
Бесплатный доступ
Обоснование. Одной из серьезных задач в рамках пандемии COVID-19 стало оказание эффективной помощи пациентам самой тяжелой категории - пациентам реанимационного профиля. Клинический портрет типичного больного в отделении интенсивной терапии COVID-центров очень схож в различных странах, но ключ к улучшению результатов лечения крайне тяжелых больных еще не найден. В настоящий момент в отделении реанимации ФГБУ ФНКЦ ФМБА России пролечено более 160 больных. На 16 мая 2020 года летальность в отделении реанимации и интенсивной терапии по законченным случаям составляла 48,9%, летальность среди больных на ИВЛ - 57,9%. Цель - выявить возможные предикторы тяжелого течения пневмонии, вызванной вирусом SARS-CoV-2, и описать общие характеристики пациентов, госпитализированных в отделение реанимации и интенсивной терапии COVID-центра ФГБУ ФНКЦ ФМБА России. Методы. В статье описаны клинические, лабораторные и инструментальные данные 70 больных, госпитализированных в отделение реанимации и интенсивной терапии, выявлены предикторы тяжелого течения пневмонии, вызванной вирусом SARS-CoV-2. Результаты. Определен вклад ряда факторов в развитие тяжелого течения заболевания и риска неблагоприятного исхода: мужской пол, возраст старше 70,5 лет, исходная лимфоцитопения менее 0,98×109/л, нейтрофильно-лимфоцитарное соотношение более 7,75, уровень D-димера более 0,85 мкг/мл, IL6 более 184,7 пг/мл, прокальцитонин более 0,22 нг/мл, гипергликемия более 9 ммоль/л, а также признаки повреждения миокарда (высокочувствительный тропонин Т более 22 пг/мл, данные ЭхоКГ), наличие вторичной бактериальной инфекции и тяжелый гиповитаминоз D (менее 9,9 нг/мл). Приведено патофизиологическое обоснование вклада каждого из факторов в развитие тяжелого течения заболевания. Заключение. Клинические характеристики пациентов меняются с ходом пандемии. Влияет на это и изменение подходов к лечению, и новые открытия в области патофизиологии заболевания. Выделенные предикторы тяжелого течения заболевания частично являются модифицируемыми, и в наших силах на них повлиять, возможно, добившись при этом улучшения результатов лечения наиболее тяжелой категории пациентов с COVID-19.
Вирусная пневмония, коронавирус, тяжелое течение, факторы риска
Короткий адрес: https://sciup.org/143172655
IDR: 143172655 | DOI: 10.17816/clinpract34182
Clinical characteristics of patients admitted to an ICU with COVID-19. Predictors of the severe disease
Background. Providing an efficient care to the patients of the most severely affected category - ICU patients - has become one of the serious problems appearing in the COVID-19 pandemics. A typical patient’s clinical portrait in ICUs of COVID centers is very similar in different countries, however, the key to improve the treatment results for critically ill patients has not yet been found. Currently, 160 patients have been treated in the ICU of the FRCC of the FMBA of Russia. To May 16, 2020, the lethality in the ICU was 48.9% by the closed cases, the lethality among the patients on ventilation was 57.9%. The aim of the study is to identify predictors of the severe pneumonia caused by the SARS-CoV-2 virus, and to describe the clinical characteristics of patients admitted to an intensive care unit of the COVID-center of the Federal Research Clinical Center of FMBA of Russia. Methods. In this report, we describe the clinical, laboratory and instrumental data of 70 patients admitted to the ICU, and discuss the found predictors of the severe COVID-19 pneumonia course. Results. The following factors have been determined which contribute to the development of the severe course of the disease and to the risk of the unfavorable outcome: male gender, age older than 70.5 years, initial lymphocytopenia of lower than 0.98×109/l, neutrophil to lymphocyte ratio of higher than 7.75, D-dimer level of higher than 0.85 µg/ml, IL-6 of higher than 184.7 pg/ml, procalcitonin of higher than 0.22 ng/ml, hyperglycemia of higher than 9 mmol/l, signs of myocardial damage (high-sensitive troponin Т of higher than 22 pg/ml, echocardiography data), signs of the presence of a secondary bacterial infection and a severe vitamin D deficiency (lower than 9.9 ng/ml). The pathophysiological basics for the contribution of each factor to the severe course of the disease are provided. Conclusions. Clinical features of the patients change in course of pandemia. These influenced by changes in treatment approaches and new discoveries in disease pathophysiology. Above mentioned predictors of severe course of disease is partly modifiable and we are able to influence them and perhaps achieve better results in treatment of severe patients with COVID-19
Текст научной статьи Клиническая характеристика пациентов с COVID-19, поступающих в отделение интенсивной терапии. Предикторы тяжелого течения
анимационных пациентов многих стран мира [4–6, 8, 9]. В целом «портрет» типичного больного в отделении интенсивной терапии COVID-центров очень схож в различных мировых публикациях, но, к сожалению, ключ к решению проблемы — улучшению результатов лечения крайне тяжелых больных — еще не найден. Достаточно очевидным является тот факт, что патогенетическими звеньями тяжелого течения новой коронавирусной инфекции являются гипериммунная реакция в ответ на вирусную инвазию, эндотелиальная дисфункция и гиперкоагуляционный синдром, которые приводят к тяжелым нарушениям гомеостаза, распространенному ми-крососудистому тромбозу, дыхательной недостаточности и тяжелой полиорганной дисфункции.
Возможно, объединение усилий, увеличение количества проанализированных наблюдений,
а также выявление новых предикторов тяжелого течения заболевания поможет добиться улучшения результатов лечения.
Цель исследования — выявить предикторы тяжелого течения пневмонии, вызванной вирусом SARS-CoV-2, и описать общие характеристики пациентов, госпитализированных в отделения реанимации и интенсивной терапии COVID-центра ФГБУ ФНКЦ ФМБА России.
МЕТОДЫ
Дизайн исследования
Проспективное обсервационное исследование.
Критерии соответствия
Больные в отделении реанимации и интенсивной терапии (ОРИТ) соответствовали в среднем
характеристике общей популяции населения или не имели достаточной степени обследования на догоспитальном этапе. Многие из пациентов до настоящего заболевания практически не обращались за регулярной медицинской помощью.
Условия проведения
Представлены данные 70 пациентов, полученные при поступлении в отделение реанимации ФГБУ ФНКЦ ФМБА России, в настоящий момент перепрофилированного под центр лечения COVID-19 на 400 стационарных коек. Работа центра началась с 6 апреля 2020 года.
Описание медицинского вмешательства
С целью понимания общего «портрета» пациентов с тяжелым течением вирусной пневмонии мы проанализировали все доступные нам клинико-лабораторные и инструментальные данные больных при поступлении в ОРИТ.
Всем пациентам проводился мониторинг состояние кардио-респираторной системы при помощи мониторов Carescape B850 (General Electric, США) и BeneViwe T8 (Mindray, Китай). Регистрировали следующие параметры: ЭКГ, частоту сердечных сокращений, частоту дыханий, артериальное давление, SpO2.
Всем пациентам проводили дуплексное исследование вен нижних конечностей и стандартное трансторакальное эхокардиографическое исследование ультразвуковым аппаратом Vivid 7 pro фирмы General Electric (США). Компьютерную томографию проводили на приборе Aquilion 64 (Toshiba, Япония).
Анализировали показатели газового состава крови, водно-электролитного и кислотно-щелочного состояния общепринятыми лабораторными методами с помощью автоматического газоанализатора АBL800FLEX (Radiometr, Дания). Клинический анализ крови проводили при помощи автоматического гематологического анализатора RUBY фирмы Abbott Laboratories (США). Определение концентрации креатинина плазмы, общего билирубина, альбумина, АСТ, АЛТ, С-реактивного белка выполняли на биохимическом анализаторе фирмы Architect 8000 (Abbott Laboratories, США). Уровень 25-OH витамин D исследовали с помощью автоматического иммуно-химического анализатора ARCHITECT i 2000SR фирмы Abbott Laboratories (США). Определение высокочувствительного тропонина T, прокальцитонина, интерлейкина 6 выполнялось электрохемилюминес-
центным методом на приборе COBAS e 411 (Roche Diagnostics, Щвейцария). Диагностику системы гемостаза, включая показатели D-димера, проводили на автоматическом коагулометрическом анализаторе ACLTOP 300 CTS (США).
Искусственную вентиляцию легких проводили на аппаратах Hamilton G5 и Hamilton C2 (Hamilton Medical, Швейцария), Engstrom CareStation (General Electric, США), Pulmonetic ltv 1200 (CareFusion/ Viasys, США), Puritan Bennett 840 и Puritan Bennett 980 (Medtronic/Covidient, США). Высокопоточную килородотерапию проводили с помощью аппарата AIRVO-2 (Fisher & Paykel Healthcare, Новая Зеландия). Дыхательный объем устанавливали из расчета 6 мл/кг, частоту дыхания — 12–22/мин, инспираторную фракцию кислорода и уровень положительного давления в конце выдоха подбирали индивидуально по параметрам биомеханики дыхания и корректировали по динамике состояния пациента и газового состава крови.
Статистический анализ
Статистический анализ проводили с помощью программы SPSS (версия 23, IBM, США). Данные представлены в виде абсолютных значений (частота в процентах), среднего (±стандартное отклонение) либо медианы (25–75-й процентили) в зависимости от типа и распределения данных. Анализ различий между группами после проверки нормальности распределения (тест Колмогорова–Смирнова) проводили с использованием t-критерия Стьюдента, U-критерия Манна–Уитни, критерия χ 2 и точного критерия Фишера. Дискриминационная способность и достоверность прогностических возможностей факторов риска развития неблагоприятного исхода заболевания оценивали с помощью ROC-анализа. По ROC-кривым сравнивали диагностическую значимость выявленных межгрупповых различий анамнестических данных, лабораторных показателей и инструментальных исследований. Рассчитывали чувствительность и специфичность для каждого фактора риска. Двустороннее значение р <0,05 считали статистически значимым.
РЕЗУЛЬТАТЫ
Участники исследования
Изучены клинические, лабораторные и инструментальные данные 70 больных, госпитализированных в ОРИТ ФГБУ ФНКЦ ФМБА России. При анализе распределения больных по возрасту об-
<линическая’2п20
п эакти ка Том 11 №2
Рис. 1. Распределение больных отделений реанимации и интенсивной терапии ФГБУ ФНКЦ ФМБА России по возрасту
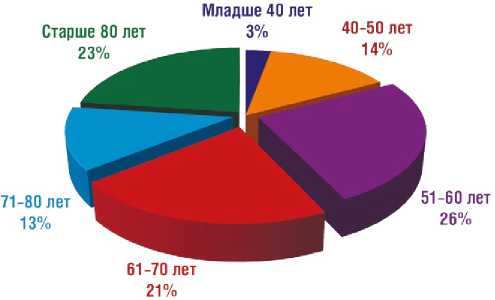
ращает на себя внимание минимальное количество пациентов младше 40 лет. Основные возрастные группы наблюдаемых пациентов были представлены лицами 50–60 и старше 80 лет (рис. 1).
Средний возраст больных составил 66 лет, средний индекс массы тела повышенный (28 кг/ м2), соотношение мужчин и женщин равное. Пациенты поступили в стационар примерно на 7-е сутки от манифестации заболевания и на фоне резкого ухудшения состояния были госпитализи- рованы в отделение реанимации в первые трое сут после госпитализации. У 93% были подтверждены данные о наличии SARS-CoV-2 методом полимеразной цепной реакции. Многие больные имели сопутствующие заболевания — ишемическую болезнь сердца, артериальную гипертензию, сахарный диабет и т.д. (табл. 1). Небольшую часть больных составляли пациенты с заболеваниями легких в анамнезе, онкологические больные и пациенты с хроническим заболеванием почек. Курильщиков среди пациентов было меньше среднестатистических показателей.
В полученных результатах лабораторных данных обращают на себя внимание признаки выраженной системной воспалительной реакции: значительное повышение С-реактивного белка, интерлейкина (interleukin, IL) 6 и прокальцитонина на фоне значимой лимфоцитопении. При анализе коагулограммы отмечались признаки коагулопатии (значимое повышение D-димера и гиперфибриногенемия). Кроме того, были значительно повышены острофазные белки — ферритин, высокочувствительный тропонин Т; наблюдалась пограничная норме гипоальбуминемия. Также обращает на себя внимание выраженный дефицит витамина D у всей
Таблица 1
Демографическая характеристика пациентов ( n =70)
|
Показатель |
Значение |
|
Возраст, лет |
66 (±15) |
|
Индекс массы тела, кг/м2 |
28,0 (26,6–30,9) |
|
Мужчины/женщины |
35/35 |
|
Время от начала заболевания до поступления в ОРИТ, сут |
7 (5–10) |
|
Время от поступления в стационар до перевода в ОРИТ, сут |
1 (0–3) |
|
Лабораторно ПЦР-подтвержденный SARS-CoV-2, n (%) |
65 (93) |
|
Ишемическая болезнь сердца, n (%) |
20 (28,6) |
|
Артериальная гипертензия, n (%) |
40 (57,1) |
|
Прием ингибиторов ангиотензинпревращающего фермента, n (%) |
20 (28,6) |
|
Хроническая болезнь почек, n (%) |
1 (1,4) |
|
Заболевания печени, n (%) |
2 (2,9) |
|
Сахарный диабет, n (%) |
20 (28,6) |
|
Заболевания легких, n (%) |
7 (10) |
|
Цереброваскулярные заболевания, n (%) |
9 (12,9) |
|
Онкологические заболевания, n (%) |
4 (5,7) |
|
Курение, n (%) |
4 (5,7) |
Примечание. ОРИТ — отделение реанимации и интенсивной терапии, ПЦР — полимеразная цепная реакция.
когорты пациентов в тяжелом состоянии. Присутствуют умеренные признаки печеночного повреждения, подтвержденные повышением печеночных ферментов (табл. 2). Остальные лабораторные показатели находились в пределах референсных (нормальных) значений.
У всех больных дыхательная недостаточность проявлялась снижением насыщения крови кислородом, медиана составила 86%. Большинство больных имели массивное (3–4-й степени) поражение легочной ткани по данным компьютерной томографии (КТ) (табл. 3). По данным эхокардиографии (ЭхоКГ), которую мы выполняли всем пациентам в рамках первичного скрининга, отметили умеренно сниженную фракцию изгнания левого желу- дочка (ФИЛЖ) и повышенное давление в легочной артерии (ДЛА). Признаков перегрузки правого желудочка не выявлено. У 71,4% больных отметили признаки гиповолемии, у 14% выявили тромбозы различных вен нижних конечностей.
Находились в прон-позиции1 не менее 16 ч/ сут 46 (65,7%) пациентов, 19 (27%) больных получали лечение с использованием высокопоточной кисло-родотерапии, 14 (20%) из них в дальнейшем были подключены к аппарату ИВЛ. У 60% пациентов
Таблица 2
Лабораторные данные пациентов ( n =70)
|
Характеристика |
Значение |
Референсные значения |
|
Гемоглобин, г/л |
135 (±19) |
110–170 |
|
Лейкоциты, хЮ9/л |
7,9 (5,6–10,0) |
4–9 |
|
Тромбоциты, х 10 9 /л |
219 (±74) |
120–380 |
|
Лимфоциты, х 10 9 /л |
0,9 (0,6–1,1) |
1,2–3 |
|
Нейтрофилы, х 10 9 /л |
6,5 (4,3–8,9) |
1,7–7,7 |
|
Нейтрофильно-лимфоцитарное соотношение |
8,1 (5,1–13,0) |
95% здоровых взрослых людей имеют соотношение в пределах 0,78–3,53 |
|
Фибриноген, г/л |
5,1 (±1,4) |
2–4 |
|
D-димер, мкг/мл |
0,62 (0,4–1,88) |
0,02–0,5 |
|
Сывороточный уровень калия, ммоль/л |
3,9 (±0,6) |
3,8–5,3 |
|
Сывороточный уровень натрия, ммоль/л |
137 (134–139) |
136–152 |
|
Сывороточный уровень глюкозы, ммоль/л |
6,9 (5,4–8,7) |
3,9–6,4 |
|
Сывороточный уровень альбумина, г/л |
35 (±5) |
35–50 |
|
Уровень высокочувствительного тропонина Т, пг/мл |
17,5 (7,3–32,8) |
до 14 |
|
Сывороточный уровень креатинина, мкмоль/л |
90 (63–109) |
53–97 |
|
Сывороточный уровень билирубина, мкмоль/л |
11 (8–16) |
3,4–17,1 |
|
С-реактивный белок, мг/л |
139 (102–200) |
до 5 |
|
Прокальцитонин, нг/мл |
0,2 (0,1–0,4) |
до 0,05 |
|
АСТ, Ед/л |
42 (31–57) |
5–31 |
|
АЛТ, Ед/л |
28 (21–47) |
5–31 |
|
Сывороточный уровень ферритина, нг/мл |
806 (456,4–1392,5) |
15–160 |
|
Сывороточный уровень витамина D, нг/мл |
12 (9–15) |
25–80 |
|
Интерлейкин 6, пг/мл |
97 (37–201) |
до 7 |
Примечание. Жирным шрифтом выделены отклонения от нормы. АСТ — аспартатаминотрансфераза, АЛТ — аланинаминотрансфераза.
<линическая’2п20 п эакти ка Том 11 №2
во время ИВЛ нам пришлось применять миорелаксацию для возможности обеспечить необходимые режимы аппаратного дыхания (табл. 4). Мы придерживались тактики ранней пункционно-дилатационной трахеостомии для снижения необходимости в седации, максимально возможной ранней активизации и облегчения проведения туалета полости рта.
После проведенного нами анализа первых 70 пациентов госпитализация продолжалась, и на настоящий момент в нашем ОРИТ уже пролечено более 160 больных с соответствующими ежедневными коррекциями в данных по летальности. На
16 мая 2020 года летальность в ОРИТ по законченным случаям составляла 48,9%, летальность среди больных на ИВЛ — 57,9%, при этом ряд клинических наблюдений является еще незаконченным и об окончательных цифрах летальности говорить преждевременно.
На следующем этапе анализа мы сравнили исходные данные больных, которым в последующем потребовалась ИВЛ, и тех, чье состояние позволяло проводить лечение с сохраненным самостоятельным дыханием. Был выявлен ряд значимых отличий между этими группами больных (табл. 5). В группе ИВЛ было достоверно больше мужчин,
Таблица 3
Данные инструментальных методов исследования пациентов ( n =70)
|
Характеристика |
Значение |
|
SpO2 при поступлении в ОРИТ, % |
86 (83–88) |
|
Поражение легких по данным КТ, степень 0, n (%) |
5 (7,1) |
|
Поражение легких по данным КТ, степень 1, n (%) |
2 (2,9) |
|
Поражение легких по данным КТ, степень 2, n (%) |
6 (8,6) |
|
Поражение легких по данным КТ, степень 3, n (%) |
28 (40) |
|
Поражение легких по данным КТ, степень 4, n (%) |
29 (41,4) |
|
Ударный объем, мл |
54 (46–60) |
|
ФИЛЖ, % |
55 (53–57) |
|
ДЛА сист., мм рт.ст. |
35 (29–41) |
|
КСО ЛЖ, мл |
42 (35–48) |
|
КДО ЛЖ, мл |
97 (82–108) |
|
Коллабирование нижней полой вены более 50%, n (%) |
50 (71,4) |
|
Пациенты с тромбозами вен нижних конечностей, n (%) |
10 (14,3) |
Примечание. SpO2 — насыщение капиллярной крови кислородом, ОРИТ — отделение реанимации и интенсивной терапии, КТ — компьютерная томография; ФИЛЖ — фракция изгнания левого желудочка, ЛЖ — левый желудочек, ДЛА — давление в легочной артерии, КСО — конечно-систолический объем, КДО — конечно-диастолический объем.
Таблица 4
Респираторная поддержка у пациентов в отделении реанимации и интенсивной терапии ( n =70)
|
Характеристика |
Значение |
|
Пациенты в прон-позиции, n (%) |
46 (65,7) |
|
Высокопоточная кислородотерапия, n (%) |
19 (27,1) |
|
Продолжительность высокопоточной кислородотерапии, сут |
2 (1–5) |
|
ИВЛ, n (%) |
46 (65,7) |
|
Время от поступления в ОРИТ до начала ИВЛ, сут |
2 (1–3) |
|
Время от начала ИВЛ до трахеостомии, сут |
2 (2–3) |
|
Необходимость миорелаксации, n (%) |
28 (60,9) |
Примечание. ИВЛ — искусственная вентиляция легких, ОРИТ — отделение реанимации и интенсивной терапии.
Таблица 5
Показатели пациентов с применением ИВЛ и без ее использования
|
Показатель |
Группа без ИВЛ, n =24 |
Группа ИВЛ, n =46 |
р |
|
Возраст, лет |
62 (±15) |
67 (±14) |
0,197 |
|
Индекс массы тела, кг/м2 |
27,8 (20,3–30,8) |
28,2 (26,6–31,2) |
0,606 |
|
Мужской пол, n (%) |
7 (29,2%) |
28 (60,9%) |
0,012* |
|
Время в стационаре до поступления в ОРИТ, сут |
1 (0–3) |
1 (0–3) |
0,907 |
|
Время от начала заболевания до поступления в ОРИТ (сут) |
7 (5–8) |
7 (6–10) |
0,113 |
|
Сопутствующая патология, n (%) |
|||
|
Ишемическая болезнь сердца |
7 (29,2) |
13 (28,3) |
0,937 |
|
Артериальная гипертензия |
16 (66,7) |
24 (52,2) |
0,245 |
|
Прием ингибиторов АПФ |
7 (29,2) |
13 (28,3) |
0,937 |
|
Хроническая болезнь почек |
0 (0) |
1 (2,2) |
0,467 |
|
Заболевания печени |
0 (0) |
2 (4,3) |
0,300 |
|
Сахарный диабет |
5 (20,8) |
15 (32,6) |
0,301 |
|
Заболевания легких |
2 (8,3) |
5 (10,9) |
0,737 |
|
Цереброваскулярные заболевания |
5 (26,3) |
4 (14,3) |
0,304 |
|
Онкологические заболевания |
3 (12,5) |
1 (2,2) |
0,077 |
|
Курение |
1 (4,2) |
3 (6,5) |
0,687 |
|
Лабораторные данные |
|||
|
Гемоглобин, г/л |
136 (±17) |
134 (±20) |
0,715 |
|
Лейкоциты, хЮ9/л |
8,0 (5,2–9,3) |
7,7 (5,6–11,3) |
0,612 |
|
Тромбоциты, х 10 9 /л |
229 (±77) |
213 (±73) |
0,404 |
|
Лимфоциты, х 10 9 /л |
1,0 (0,8–1,2) |
0,8 (0,5–1,0) |
0,013* |
|
Нейтрофилы, х 10 9 /л |
6,3 (3,8–8,2) |
6,5 (4,5–10,4) |
0,383 |
|
Нейтрофил-лимфоцитарное соотношение |
5,8 (3,9–11,8) |
9,2 (6,3–14,6) |
0,019* |
|
Фибриноген, г/л |
4,6 (±1,2) |
5,3 (±1,5) |
0,083 |
|
D-димер, мкг/мл |
0,40 (0,29–0,68) |
0,95 (0,57–2,31) |
0,001* |
|
Калий, ммоль/л |
3,9 (±0,6) |
3,9 (±0,6) |
0,808 |
|
Натрий, ммоль/л |
138 (135–141) |
137 (134–139) |
0,152 |
|
Глюкоза, ммоль/л |
5,4 (5,0–7,7) |
7,4 (6,1–9,3) |
0,002* |
|
Альбумин, г/л |
36 (±4) |
34 (±5) |
0,346 |
|
Высокочувствительный тропонин Т, пг/мл |
9,0 (5,8–25,2) |
20 (10,6–34) |
0,115 |
|
Креатинин, мкмоль/л |
74 (63–98) |
92 (64–114) |
0,180 |
|
Билирубин, мкмоль/л |
10 (7–16) |
13 (9–16) |
0,156 |
|
С-реактивный белок, мг/л |
116 (86,8–159) |
155 (114–206) |
0,069 |
|
Прокальцитонин, нг/мл |
0,2 (0,1–0,3) |
0,2 (0,1–0,9) |
0,207 |
|
Аспартатаминотрансфераза, Ед/л |
40 (30–61) |
44 (32–53) |
0,799 |
|
Аланинаминотрансфераза, Ед/л |
26 (17–46) |
29 (22–50) |
0,201 |
|
Ферритин, нг/мл |
600 (404–1010) |
900 (536,4–1708) |
0,165 |
<линическая’2п20
п эакти ка Том 11 №2
у них отмечались более выраженная лимфопения и более высокие значения нейтрофильно-лимфоцитарного соотношения. Значимо более высокими были уровни D-димера и глюкозы крови при поступлении в ОРИТ. У больных, в дальнейшем переведенных на ИВЛ, была выявлена тенденция к более высокому уровню С-реактивного белка и более низким показателям насыщения крови кислородом по данным пульсоксиметрии. Этим пациентам чаще применяли прон-позицию для улучшения оксигенации.
Похожие результаты мы получили при изучении исходных показателей групп умерших и выздоровевших больных. Мы сделали акцент на анализе показателей, собранных при поступлении больных в ОРИТ, поскольку динамика показателей в процессе лечения зависит от многих факторов, что требует анализа большего числа наблюдений. Известно, что в более поздний период могут присоединяться вторичная бактериальная инфекция, повторные цитокиновые кризы, полиорганная дисфункция. В целом анализ данной сложной патологии требует отдельного изучения, направленного на оценку динамики состояния пациентов под влиянием различных протоколов лечения.
Умершие больные были старше, среди них было больше мужчин. В лабораторных анализах у них были более выраженная лимфопения, более высокие уровни D-димера, глюкозы и прокальцитонина. Также у них отметили тяжелый гиповитаминоз D, более высокие значения тропонина Т на фоне более выраженных нарушений сердечной функции по данным ЭхоКГ (табл. 6).
Компьютерная томография грудной клетки играет важную роль в диагностике и оценке в динамике вирусной пневмонии COVID-19. Недавние исследования сообщили о случаях с исходно отрицательными анализами на SARS-CoV-2, но типичными результатами КТ, большинство из них оказались положительными после повторных тестов [10]. В настоящее время для классификации поражения легочной ткани по данным КТ принята «Эмпирическая» визуальная шкала (примерный объем уплотненной легочной ткани в обоих легких) от 0 до 4, что соответствует 0–100% поражения легочной ткани [11].
Нами выявлены клинические и лабораторные данные, соответствующие разному объему поражения легочной ткани по КТ-картине. Так, у больных с КТ 3–4-й степени были достоверно выше уровни аланинаминотрансферазы, ферритина
Таблица 5. Окончание
|
Показатель |
Группа без ИВЛ, n =24 |
Группа ИВЛ, n =46 |
р |
|
Витамин D, нг/мл |
13,0 (10,2–15,1) |
11,0 (8,4–15,0) |
0,333 |
|
Интерлейкин 6, пг/мл |
74,0 (36,5–166,3) |
98,0 (38,5–209,5) |
0,475 |
|
SpO2 при поступлении в ОРИТ, % |
88 (85–90) |
86 (82–88) |
0,068 |
|
Поражение легких (КТ 3–4), n (%) |
19 (79,2) |
38 (82,6) |
0,725 |
|
Ударный объем, мл |
53 (43–56) |
55 (47–60) |
0,267 |
|
ФИЛЖ, % |
56 (54–58) |
55 (53–57) |
0,324 |
|
ДЛА сист., мм рт.ст. |
33 (29–38) |
35 (29–44) |
0,374 |
|
КСО ЛЖ, мл |
41 (35–44) |
42 (35–50) |
0,264 |
|
КДО ЛЖ, мл |
94 (80–97) |
100 (88–118) |
0,120 |
|
Коллабирование нижней полой вены более 50%, n (%) |
20 (83,3) |
30 (65,2) |
0,111 |
|
Пациенты с тромбозами вен нижних конечностей, n (%) |
3 (12,5) |
7 (15,2) |
0,758 |
|
Высокопоточная кислородотерапия, n (%) |
5 (20,8) |
14 (30,4) |
0,391 |
|
Прон-позиция, n (%) |
10 (41,7) |
36 (78,3) |
0,002* |
Примечание. * — р <0,05. SpO2 — насыщение капиллярной крови кислородом, ОРИТ — отделение реанимации и интенсивной терапии, АПФ — ангиотензинпревращающий фермент, ЛЖ — левый желудочек, КТ 3–4 — поражение легочной ткани 3–4-й степени по данным компьютерной томографии, ФИЛЖ — фракция изгнания левого желудочка, ДЛА — давление в легочной артерии, КСО — конечно-систолический объем, КДО — конечно-диастолический объем.
|
Таблица 6 Сравнение показателей пациентов в зависимости от исхода (выписанные и умершие) |
||||
|
Показатель |
Выписанные, n =27 |
Умершие, n =28 |
р |
|
|
Возраст, лет |
62 (±15) |
74 (±13) |
0,003* |
|
|
Индекс массы тела, кг/м2 |
29,4 (25,1–31,3) |
27,8 (26,5–31,3) |
0,747 |
|
|
Мужской пол, n (%) |
8 (29,6) |
17 (60,7) |
0,021* |
|
|
Лимфоциты, хЮ9/л |
1,0 (0,8–1,2) |
0,7 (0,4–1,0) |
0,023* |
|
|
Нейтрофильно-лимфоцитарное соотношение |
5,8 (4,0–11,4) |
11,0 (7,1–16,9) |
0,003* |
|
|
D-димер, мкг/мл |
0,40 (0,30–0,90) |
1,8 (0,77–2,61) |
0,001* |
|
|
Глюкоза, ммоль/л |
5,8 (5,0–7,0) |
7,6 (6,5–9,8) |
0,004* |
|
|
Альбумин, г/л |
36 (±5) |
33 (±5) |
0,050 |
|
|
Высокочувствительный тропонин Т, пг/мл |
11,0 (6,0–25,6) |
30,0 (19,0–80,0) |
0,009* |
|
|
Креатинин, мкмоль/л |
76 (63–98) |
97 (72–148) |
0,055 |
|
|
Прокальцитонин, нг/мл |
0,181 (0,073–0,300) |
0,350 (0,169–1,103) |
0,019* |
|
|
Витамин D, нг/мл |
13,5 (10,0–16,2) |
9 (7,4–11,5) |
0,005* |
|
|
SpO2 при поступлении в ОРИТ, % |
88 (86–90) |
86 (83–88) |
0,057 |
|
|
ФИЛЖ, % |
57 (55–58) |
55 (51–56) |
0,019* |
|
|
ДЛА сист., мм рт.ст. |
35 (29–38) |
40 (30–47) |
0,045* |
|
|
ИВЛ, n (%) |
4 (14,8) |
28 (100) |
<0,001* |
|
Примечание. * — р <0,05. SpO2 — насыщение капиллярной крови кислородом, ОРИТ — отделение реанимации и интенсивной терапии, ФИЛЖ — фракция изгнания левого желудочка, ДЛА — давление в легочной артерии, ИВЛ — искусственная вентиляция легких.
|
и С-реактивного белка по сравнению с КТ 1–2-й На основании выявленных достоверных различий степени, при этом они были значимо моложе по ряду факторов были рассчитаны их значимости и имели выше фракцию изгнания левого желудочка и предиктивная способность в определении риска (табл. 7). развития неблагоприятного исхода заболевания: Таблица 7 Характеристика больных в зависимости от КТ-картины легких ( n =70) |
|||
|
Показатель |
КТ 1–2 ( n =13) |
КТ 3–4 ( n =57) |
р* |
|
Возраст, лет |
77 (65–85) |
62 (54–74) |
0,032 |
|
ФИЛЖ, % |
54 (30–56) |
56 (54–58) |
0,015 |
|
Тропонин Т, пг/мл |
27 (12,9–33,8) |
16,7 (7,0–32,0) |
0,329 |
|
Ферритин, мкг/л |
522 (256,5–650) |
900 (470,3–1716) |
0,010 |
|
D-димер, мкг/мл |
0,8 (0,61–2,08) |
0,57 (0,33–1,8) |
0,243 |
|
Аланинаминотрансфераза, Ед/л |
23 (17–26,5) |
30 (22; 52) |
0,018 |
|
С-реактивный белок, мг/л |
108 (45,9–150,5) |
148 (109,6–206) |
0,034 |
|
Интерлейкин 6, пг/мл |
174 (86,3–613,15) |
85 (36–198,1) |
0,155 |
|
Нейтрофильно–лейкоцитарный индекс |
6,2 (3,4–12,4) |
8,7 (5,2–13,04) |
0,284 |
|
SpO2, % |
86 (78–88) |
87 (83,3–88) |
0,399 |
|
Прокальцитонин, нг/мл |
0,19 (0,03–0,27) |
0,2 (0,085–0,40) |
0,349 |
Примечание. * — р <0,05. КТ — компьютерная томография, ФИЛЖ — фракция изгнания левого желудочка, SpO2 — насыщение капиллярной крови кислородом.
клиническая; 20
Том 121 № 0 2
-
• возраст : площадь под кривой (area under curve, AUC) 0,71 [0,56; 0,86], p =0,014; пороговое значение, или «точка отсечения» (cut off), — 70,5 лет (чувствительность 74%; специфичность 65%);
-
• тропoнин Т : AUC 0,74 [0,56; 0,89], p =0,005; cut off 22 пг/мл (чувствительность 74%; специфичность 65%);
-
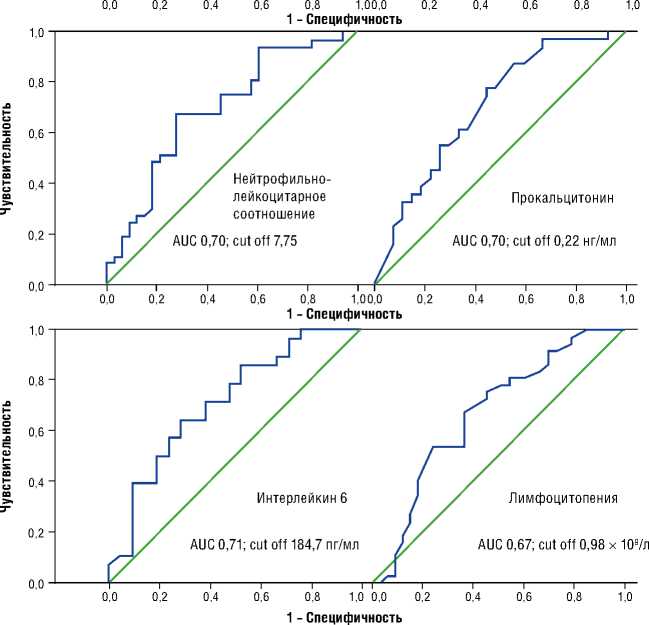
• нейтрофильно-лейкоцитарное соотношение :
AUC 0,70 [0,58; 0,82], p =0,004; cut off 7,75 (чувствительность 68%; специфичность 73%);
-
• D-димер : AUC 0,773 [0,64; 0,91], p =0,001; cut off 0,85 мкг/мл (чувствительность 76%; специфичность 65%);
-
• прокальцитонин : AUC 0,70 [0,56; 0,84], p =0,009; cut off 0,22 нг/мл (чувствительность 74%; специфичность 56%);
-
• интерлейкин 6 : AUC 0,713 [0,57; 0,86], p =0,011; cut off 184,7 пг/мл (чувствительность 86%; специфичность 48%);
-
• лимфоцитопения : AUC 0,67 [0,54; 0,80], p =0,014; cut off 0,98 х 10 9 /л (чувствительность 76%; специфичность 54%);
-
• гиповитаминоз D : AUC 0,69 [0,52; 0,86]; р =0,044; cut off 9,9 нг/мл (чувствительность 82%; специфичность 56%); рис. 2.
ОБСУЖДЕНИЕ
Клиническая характеристика поступающего в ОРИТ среднестатистического пациента с тяжелой дыхательной недостаточностью, вызванной COVID-19, выглядит следующим образом: это больные пожилого возраста (со значимой долей
Рис. 2. Прогностическое значение возраста, уровня тропонина Т, нейтрофильно-лейкоцитарного соотношения, D-димера, прокальцитона, интерлейкина 6, лимфоцитопении в определении риска развития неблагоприятного исхода заболевания
1,0
0,8
0,6
0,4
D-димер
AUC 0,77; cut off 0,85 мкг/мл
Возраст AUC 0,71; cut off 70,5 года
Тропонин Т AUC 0,74; cut off 22 пг/мл
Тропонин Т Возраст Опорная линия
0,2
0,0
пациентов старческого возраста), с повышенной массой тела, сопутствующей патологией, явно недооцененной на догоспитальном этапе. Большое количество больных пожилого и старческого возраста описывается практически во всех аналогичных публикациях, что особенно ярко проявилось у итальянских коллег, хотя очевидно, что число заболевших данной категории в их случае связано, в первую очередь, с высокой продолжительностью жизни в Италии [9].
Подавляющее большинство исследователей указывают на пагубное влияние ожирения на течение и прогноз SARS-CоV2 [12, 13]. Наши данные подтвердили наличие ожирения у большинства больных, однако мы не можем рассматривать этот фактор как предиктор тяжелого течения и летальности, так как различия между группами не достигли статистической достоверности. Однако влияние ожирения на течение заболевания, безусловно, имеется. И объясняется это не только затрудненной механикой дыхания, но и глубокими предсуще-ствующими нарушениями метаболизма, иммунитета и гормональной активности пациентов данной категории [14].
Все поступившие в ОРИТ больные страдали тяжелой гипоксемией , так как в силу ограниченности мест в реанимации среднетяжелые пациенты получали лечение в условиях коечных отделений. В нашей клинике критериями для перевода больных в ОРИТ является невозможность поддерживать насыщение крови кислородом более 90% любыми доступными в коечных отделениях средствами — ингаляция О2 через маску в прон-пози-ции в сочетании с тахипное и явно повышенными затратами организма на работу дыхания. Такая тактика принятия решения о переводе в ОРИТ не выглядит оптимальной, но, к сожалению, является общепринятой в мировой практике при пандемии COVID-19 в силу вынужденных обстоятельств [15, 16]. Помимо этого учитываются наличие высокой лихорадки (более 39°С), нестабильность гемодинамики и критерии значимого ухудшения состояния больного в течение последних суток по совокупности симптомов.
Самыми яркими находками при анализе первичного состояния больных наиболее тяжелой категории явились значимые отклонения в лабораторных данных, выбранных в том числе на основании результатов наших зарубежных коллег [5, 17]. Для большей части пациентов были характерны лим-фоцитопения и повышенное нейтрофильно-лим- фоцитарное соотношение, что свидетельствует о значимом угнетении иммунного ответа, а в некоторых публикациях даже расценивается как предиктор летального исхода в различных клинических ситуациях [18].
Все в большем количестве последних публикаций обсуждают проявления и клиническую значимость гиперкоагуляции у больных с COVID-19 [5, 19, 20]. Наши данные полностью подтверждают это — как лабораторно, так и клинически. В данной статье мы не представляем результаты тромбоэластографии, но повышение уровней фибриногена и D-димера также подтверждают клиническую картину гиперкоагуляционного синдрома, который манифестирует развитием периферических тромбозов и косвенными признаками тромбоэмболического синдрома. В некоторых работах мы встретили указание на ключевой вклад в патогенез дыхательной недостаточности при SARS-CоV-2 состояния гиперкоагуляции, который заключается в тромбозе микроциркуляторного русла малого круга, которое сложно диагностировать стандартными прижизненными методами [21]. Умеренно выраженная легочная гипертензия как следствие изменения микроциркуляторного русла малого круга может быть выявлена у многих пациентов. Безусловно, состояние гиперкоагуляции при SARS-CоV-2 развивается на фоне нескольких патологических составляющих, которые становятся единым мощным процессом, поражающим все органы и системы. В их основе лежит эндотелиальная дисфункция, активация мощных воспалительных каскадов и активация свертывающей системы крови [22, 23].
По данным ЭхоКГ на этапе поступления больных в ОРИТ мы можем отметить признаки гиповолемии , что проявляется коллабированием нижней полой вены и низкими значениями конечно-диастолического объема левого желудочка сердца, обусловленными длительным периодом интоксикации и отсутствием адекватной гидратации в дореанимационном периоде. Однако нужно быть достаточно осторожными с трактовкой данного состояния, оценив, помимо состояния нижней полой вены, наполнение правого и левого желудочков. Активная регидратация таких пациентов может быть опасна в рамках концепции рестриктивной стратегии инфузионной терапии, поскольку может вызвать гиперволемию интерстиция легких и ухудшить тем самым легочную функцию [24–27].
<линическая’2п20 п эакти ка Том 11 № 2
Особого внимания заслуживает негативное влияние гипергликемии на течение заболевания и его прогноз. И в данном случае, когда речь идет о больных в критическом состоянии, мы считаем, что именно стрессовая гипергликемия, развивающаяся у больных без верифицированного на догоспитальном этапе сахарного диабета, является наиболее опасной и ухудшает течение основного заболевания. Частота развития гипергликемии у пациентов, находящихся в критическом состоянии, достигает более 90% [28]. Течение пневмонии, вызванной новым коронавирусом, подтверждает эти данные, так как подавляющее большинство обсуждаемых больных имеют выраженную гипергликемию на протяжении всего времени пребывания в ОРИТ и нуждаются в постоянной ее коррекции путем инфузии инсулина [28, 29].
Установлено, что гипергликемия является значимым стимулом развития воспалительного ответа и увеличения выработки цитокинов [30], которые в свою очередь вызывают эндотелиальную дисфункцию и увеличивают прокоагулянтную активность [31]. Выраженность лейкоцитарной дисфункции коррелирует со степенью гипергликемии [32], эти изменения приводят к снижению бактерицидной активности крови. Многочисленные исследования подтвердили, что уровень гликемии коррелирует с госпитальной летальностью, которая достигает 42,5% при превышении значения 17 ммоль/л у пациентов, находящихся в ОРИТ, независимо от профиля больных и тяжести состояния по АРАСНЕ-II2 [33, 34]. Таким образом, гипергликемия является одним из важных звеньев патофизиологического процесса, будучи взаимно связанной с гиперпродукцией провоспалительных цитокинов, эндотелиальной дисфункцией и гиперкоагуляцией.
При выявлении предикторов тяжелого течения SARS-CоV-2 было определено достоверное влияние гиповитаминоза D. Следует отметить, что влияние сниженного уровня витамина D было ранее доказано при анализе особенностей течения критических состояний различного генеза [35, 36]. Результатами ряда исследований, проведенных у пациентов в отделениях реанимации, продемонстрировано, что недостаточность витамина D ассоциируется с риском развития неблагоприятных исходов, таких как смерть, органная недоста- точность, длительность ИВЛ, увеличение частоты вентиляторассоциированной пневмонии и развитие сепсиса [37–39]. M. Shojaei и соавт. [40] выявили, что у больных с сепсисом дефицит витамина D достоверно коррелировал с летальностью. У данной категории пациентов дефицит встречался в 60% случаев. Гиповитаминоз D ассоциируется с развитием гриппа, респираторного синцитиального вируса, туберкулеза [41, 42].
Для витамина D характерны различные механизмы действия, которые влияют на риск развития инфекции и смерти: это воздействие на клеточный и гуморальный иммунитет, усиление экспрессии генов витамин D-зависимых антимикробных пептидов и стимуляция выработки антиоксидантов [39]. За счет регуляции как провоспалительных, так и противовоспалительных цитокинов витамин D уменьшает «цитокиновый шторм», что становится особенно актуальным в рамках рассматриваемой патологии [43, 44]. Кроме этого, описано влияние витамина D на систему гемостаза и выявлена корреляция недостаточности витамина D с повышенным риском тромбозов [45].
Значимость различий уровня высокочувствительного тропонина Т на фоне более низкой фракции изгнания левого желудочка и более выраженной легочной гипертензии в группах выживших и умерших пациентов, скорее всего, может быть объяснена вариантом повреждения миокарда 2-го типа на фоне интоксикации, гипертермии и полиор-ганной недостаточности. Не исключается также прямое повреждающее воздействие вируса, вызывающее картину миокардита, что коррелирует со снижением фракции изгнания левого желудочка в группе наиболее тяжелых больных [46–48].
Выявленные достоверные отличия в уровнях С-реактивного белка и прокальцитонина на фоне высокого IL6 в группе больных с неблагоприятным прогнозом объяснимы, так как свидетельствуют о более выраженной степени системного воспалительного ответа и возможном вторичном бактериальном инфицировании, что отягощает течение вирусного заболевания [17, 49].
В рамках обсуждения полученных нами данных о распределении больных по степеням тяжести согласно объему поражения легочной ткани по данным компьютерной томографии хотелось бы отметить, что при COVID-19 метод КТ выходит на ведущее место в диагностике, и часто диагноз SARS-CоV-2-пневмонии формулируется только по типичной КТ-картине, даже при отсутствии лабораторного подтверждения. Многие авторы сообщили о фактически полном совпадении подтвержденной методом полимеразной цепной реакции COVID-19 и характерных признаков вирусной пневмонии по данным КТ [50, 51]. Чувствительность КТ в диагностике COVID-19 составила 97 и 98% [52], однако это подтверждается далеко не всеми публикациями. Мы в своей практической работе, безусловно, ориентируемся на данные КТ как при постановке диагноза, так и при оценке эффективности проводимого лечения. В нашем исследовании при массивном поражении легочной ткани закономерно более высокими были маркеры воспаления.
ЗАКЛЮЧЕНИЕ
Клиническая характеристика типичного пациента с COVID-19 тяжелого течения, поступающего в ОРИТ: больной пожилого возраста с повышенной массой тела, недооцененной на догоспитальном этапе сопутствующей патологией, тяжелой дыхательной недостаточностью, умеренной легочной гипертензией на фоне снижения фракции изгнания левого желудочка, лимфоцитопенией и повышенным нейтрофильно-лимфоцитарным соотношением, повышенными уровнями фибриногена, D-димера, глюкозы и ферритина сыворотки крови, высокочувствительного тропонина Т, С-реактивно-го белка, прокальцитонина, IL6 и сниженным уровнем витамина D в сыворотке крови.
Предикторами тяжелого течения и развития неблагоприятного исхода заболевания являются мужской пол; возраст старше 70,5 лет; исходная лимфоцитопения менее 0,98 х 10 9 /л; повышенные нейтрофильно-лимфоцитарное соотношение (>7,75), уровни D-димера (>0,85 мкг/мл), IL6 (>184,7 пг/мл), прокальцитонина (>0,22 нг/мл), гипергликемия >9 ммоль/л; признаки повреждения миокарда (высокочувствительный тропонин Т >22 пг/мл, данные ЭхоКГ); признаки вторичной бактериальной инфекции; тяжелый гиповитаминоз D (<9,9 нг/мл).
В заключение хотелось бы отметить, что с ходом пандемии несколько меняются клинические характеристики больных: безусловно, на это влияет и изменение подходов к лечению и новые открытия в области патофизиологии заболевания — все эти процессы являются очень динамичными, как и сама пандемия, и, возможно, через несколько недель или месяцев мы найдем пути улучшения результатов лечения наиболее тяжелой категории больных COVID-19.
ИСТОЧНИК ФИНАНСИРОВАНИЯ
Работа выполнена при финансовой поддержке ФМБА России (НИОКР 20.003.20.800).
Список литературы Клиническая характеристика пациентов с COVID-19, поступающих в отделение интенсивной терапии. Предикторы тяжелого течения
- Guan WJ, Ni ZY, Hu Y, et al. Clinical characteristics of Coronavirus disease 2019 in China. N Engl J Med. 2020;382(18):1708-1720. DOI: 10.1056/NEJMoa2002032
- Yang X, Yu Y, Xu J, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med. 2020;8(5):475-481. DOI: 10.1016/S2213-2600(20)30079-5
- Wang D, Hu B, Hu C, et al. Clinical Characteristics of 138 hospitalized patients with 2019 novel Coronavirus-infected pneumonia in Wuhan, China. JAMA. 2020;323(11):1061-1069. DOI: 10.1001/jama.2020.1585
- Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395(10223):497-506. DOI: 10.1016/S0140-6736(20)30183-5
- Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020;395(10229):1054-1062. DOI: 10.1016/S0140-6736(20)30566-3
- Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020;395(10223):507-513.
- DOI: 10.1016/S0140-6736(20)30211-7
- Phua J, Weng L, Ling L et al. Intensive care management of coronavirus disease 2019 (COVID-19): challenges and recommendations. Lancet Respir Med. 2020;8(5):506-517.
- DOI: 10.1016/S2213-2600(20)30161-2
- Lazzerini M, Putoto G. COVID-19 in Italy: momentous decisions and many uncertainties. Lancet Glob Health. 2020;8(5):e641-e642.
- DOI: 10.1016/S2214-109X(20)30110-8
- Onder G, Rezza G, Brusaferro S. Case-fatality rate and characteristics of patients dying in relation to COVID-19 in Italy. JAMA. 2020.
- DOI: 10.1001/jama.2020.4683
- Huanhuan Liu, Fang Liu, Jinning Li. Clinical and CT imaging features of the COVID-19 pneumonia: focus on pregnant women and children. J Infect. 2020;80(5):e7-e13.
- DOI: 10.1016/j.jinf.2020.03.007
- Министерство здравоохранения Российской Федерации. Временные методические рекомендации Минздрава России "Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)", версия 6 от 28.04.2020. Доступно по: https://static-3.rosminzdrav.ru/system/attachments/attaches/000/049/881/original/COVID19_recomend_v4.pdf. Ссылка активна на 15.05.2020.
- Stefan N, Birkenfeld AL, Schulze MB, Ludwig DS. Obesity and impaired metabolic health in patients with COVID-19. Natur Rev Endocrinol. 2020;1-2.
- DOI: 10.1038/s41574-020-0364-6
- Petrilli CM, Jones SA, Yanget J, al. Factors associated with hospitalization and critical illness among 4,103 patients with COVID-19 disease in New York City. Posted Content. 2020. 10.1101/ 2020.04.08.20057794.
- DOI: 10.1101/2020.04.08.20057794
- Simonnet A, Chetboun M, Poissy J, et al. High prevalence of obesity in severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2) requiring invasive mechanical ventilation. Obesity. 2020.
- DOI: 10.1002/oby.22831
- Anesi GL. Coronavirus disease 2019 (COVID-19): Critical care and airway management issues. Available from: https://www.uptodate.com/contents/coronavirus-disease-2019-covid-19-critical-care-and-airway-management-issues.
- Maves RC, Downar J, Dichter JR, et al. Triage of scarce critical care resources in COVID-19 an implementation guide for regional allocation: an expert panel report of the task force for mass critical care and the American college of chest physicians. chest. 2020;S0012-3692(20)30691-7.
- DOI: 10.1016/j.chest.2020.03.063
- Ruan Q, Yang K, Wang W, et al. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China. Int Care Med. 2020;46(5):846-848.
- DOI: 10.1007/s00134-020-05991-x
- Бахчоян М.Р., Космачева Е.Д., Славинский А.А. Индекс соотношения нейтрофилов к лимфоцитам как предиктор неблагоприятного прогноза у пациентов с сердечной недостаточностью некоронарогенной этиологии // Клиническая практика. - 2017. - №3. - С. 48-53.
- Spiezia L, Boscolo A, Poletto F, et al. COVID-19-related severe hypercoagulability in patients admitted to intensive care unit for acute respiratory failure. Thromb Haemost. 2020.
- DOI: 10.1055/s-0040-1710018
- Tang N, Bai H, Chen X, et al. Anticoagulant treatment is associated with decreased mortality in severe coronavirus disease 2019 patients with coagulopathy. J Thromb Haemost. 2020;18(5):1094-1099.
- DOI: 10.1111/jth.14817
- Ciceri F, Beretta L, Scandroglio AM, et al. Microvascular COVID-19 lung vessels obstructive thromboinflammatory syndrome (MicroCLOTS): an atypical acute respiratory distress syndrome working hypothesis. Crit Care Resusc. 2020.
- Zhang W, Zhao Y, Zhang F, et al. The use of anti-inflammatory drugs in the treatment of people with severe Coronavirus disease 2019 (COVID-19): the perspectives of clinical immunologists from China. Clin Immunol. 2020;214:108393.
- DOI: 10.1016/j.clim.2020.108393
- Madjid M, Safavi-Naeini P, Solomon SD, Vardeny O. Potential effects of Coronaviruses on the cardiovascular system a review. JAMA Cardiology. 2020.
- DOI: 10.1001/jamacardio.2020.1286
- Alhazzani W, Møller MH, Arabiet YM, et al. Surviving sepsis campaign: guidelines on the management of critically ill adults with Coronavirus disease 2019 (COVID-19). Int Care Med. 2020;46(5):854-887.
- DOI: 10.1007/s00134-020-06022-5
- Ярошецкий А.И., Грицан А.И., Авдеев С.Н., и др. Диагностика и интенсивная терапия острого респираторного дистресс-синдрома (Клинические рекомендации общероссийской общественной организации "Федерация анестезиологов и реаниматологов") // Анестезиология и реаниматология (Медиа сфера). - 2020. - №2. - С. 5-39.
- DOI: 10.17116/anaesthesiology20200215
- Еременко А.А. Инфузионно-трансфузионная терапия при критических состояниях. В кн.: Трансфузиология: национальное руководство / Под ред. А.А. Рагимова. - М.: ГЭОТАР-Медиа, 2018. - 536 с.
- Liu Z, Cummins C, Blake L, Meads C. The Space Glucose Control system for managing blood-glucose in critically ill patients in intensive care. Medtech innovation briefing. Published: 16 December 2014. Available from: https://www.researchgate.net/publication/298317600_The_Space_GlucoseControl_system_for_managing_blood-glucose_in_critically_ill_patients_in_intensive_care.
- Marcovecchio ML, Chiarelli F. The effects of acute and chronic stress on diabetes control. Sci Signal. 2012;5(247):pt10.
- DOI: 10.1126/scisignal.2003508
- Lazzeri C, Bevilacqua S, Ciappi F, Pratesi C. Glucose metabolism in cardiovascular surgery. HSR Proc Intensive Care Cardiovasc Anesth. 2010;2(1):19-26.
- Rybka J. [Glycaemia control in critically ill patients is justified and effective. (In Czech).] Vnitr Lek. 2010;56(9 Suppl):977-987.
- Undurti N. Das metabolic syndrome pathophysiology: the role of essential fatty acids. John Wiley & Sons; 2010. 268 p.
- Haga KK, McClymont KL, Clarke S, et al. The effect of tight glycaemic control, during and after cardiac surgery, on patient mortality and morbidity: a systematic review and meta-analysis. J Card Surg. 2011;6:3.
- DOI: 10.1186/1749-8090-6-3
- Van den Berghe G, Wouters P, Weekers F, et al. Intensive insulin therapy in critically ill patients. N Engl J Med. 2001;345(19):1359-1367.
- DOI: 10.1056/NEJMoa011300
- Клыпа Т.В., Орехова М.С., Забросаева Л.И. Гипергликемия критических состояний // Сахарный диабет. - 2015. - T.18. - №1. - С. 33-41. [Klypa TV, Orehova MS, Zabrosaeva LI. Hyperglycaemia in criticaly ill patients. Diabetes mellitus. 2015;18(1):33-41. (In Russ).]
- DOI: 10.14341/DM2015133-41
- Greiller CL, Martineau AR. Modulation of the immune response to respiratory viruses by vitamin D. Nutrients. 2015;7(6):4240-4270.
- DOI: 10.3390/nu7064240
- Du RH, Liang LR, Yang CQ, et al. Predictors of mortality for patients with COVID-19 pneumonia caused by SARS-CoV-2: a prospective cohort study. Eur Respir J. 2020;55(5):2000524.
- DOI: 10.1183/13993003.00524-2020
- Panarese A, Shahini E. Letter: Covid-19, and vitamin D. Aliment Pharmacol Ther. 2020;51(10):993-995.
- DOI: 10.1111/apt.15752
- Herr C, Shaykhiev R, Bals R. The role of cathelicidin and defensins in pulmonary inflammatory diseases. Expert Opin Biol Ther. 2007;7(9):1449-1461.
- DOI: 10.1517/14712598.7.9.1449
- Rondanelli M, Miccono A, Lamburghini S, et al. Self-care for common colds: the pivotal role of vitamin D, vitamin C, zinc, and echinacea in three main immune interactive clusters (physical barriers, innate and adaptive immunity) involved during an episode of common colds-practical advice on dosages and on the time to take these nutrients/botanicals in order to prevent or treat common colds. Evid Based Complement Alternat Med. 2018;5813095.
- DOI: 10.1155/2018/5813095
- Shojaei M, Sabzeghabaei A, Barhagh HV, Soltani S. The correlation between serum level of vitamin D and outcome of sepsis patients; a cross-sectional study. Arch Acad Emerg Med. 2019;7(1):e1.
- Berry DJ, Hesketh K, Power C, Hyppönen E. Vitamin D status has a linear association with seasonal infections and lung function in British adults. Br J Nutr. 2011;106(9):1433-1440.
- DOI: 10.1017/S0007114511001991
- Cannell JJ, Vieth R, Umhau JC. Epidemic influenza and vitamin D. Epidemiol Infect. 2006;134(6):1129-1140.
- DOI: 10.1017/S0950268806007175
- Khare D, Godbole NM, Pawar SD. Calcitriol [1, 25[OH]2 D3] pre- and post-treatment suppresses inflammatory response to influenza a (H1N1) infection in human lung A549 epithelial cells. Eur J Nutr. 2013;52(4):1405-1415.
- DOI: 10.1007/s00394-012-0449-7
- Parlak E, Erturk A, Cag E. The effect of inflammatory cytokines and the level of vitamin D on prognosis in Crimean-Congo hemorrhagic fever. Int J Clin Exp Med. 2015;8(10):18302-18310.
- Mohammad S, Mishra A, Ashraf MZ. Emerging role of vitamin D and its associated molecules in pathways related to pathogenesis of thrombosis. Biomolecules. 2019;9(11):649.
- DOI: 10.3390/biom9110649
- Clerkin KJ, Fried JA, Raikhelkar J, et al. Coronavirus disease 2019 (COVID-19) and cardiovascular disease. Circulation. 2020;141(20):1648-1655.
- DOI: 10.1161/CIRCULATIONAHA.120.046941
- Doyen D, Moceri P, Ducreux D, et al. Myocarditis in a patient with COVID-19: a cause of raised troponin and ECG changes. Lancet. 2020;395(10235):1516.
- DOI: 10.1016/S0140-6736(20)30912-0
- Guo T, Fan Y, Chen M, et al. Association of cardiovascular disease and myocardial injury with outcomes of patients hospitalized with 2019-coronavirus disease (COVID-19). JAMA Cardiol. 2020.
- Shi S, Qin M, Shen B, et al. Association of cardiac injury with mortality in hospitalized patients with COVID-19 in Wuhan, China. JAMA Cardiol. 2020;e200950.
- DOI: 10.1001/jamacardio.2020.0950
- Fang Y, Zhang H, Xie J, et al. Sensitivity of chest CT for COVID-19: comparison to RT-PCR. Radiology. 2020:200432.
- DOI: 10.1148/radiol.2020200432
- Ai T, Yang Z, Hou H, et al. Correlation of chest CT and RT-PCR testing in coronavirus disease 2019 (COVID-19) in China: a report of 1014 cases. Radiology. 2020:200642.
- DOI: 10.1148/radiol.2020200642
- Hope MD, Raptis CA, Henry TS. Chest computed tomography for detection of Coronavirus disease 2019 (COVID-19): don't rush the science. Ann Intern Med. 2020;M20-1382.
- DOI: 10.7326/M20-1382


