Клинические особенности синдрома Рейтера у детей
Автор: Саякбеков Кадырбек Саякбекович, Саатова Гули Миррахматовна, Маймерова Гульзат Шаршенбековна
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 5 т.6, 2020 года.
Бесплатный доступ
Изучены клинические особенности суставного синдрома и внесуставных проявлений при синдроме (болезни) Рейтера у детей. Синдром Рейтера в детском возрасте имеет некоторые особенности течения и развития болезни. В детском возрасте характерна асимметричность поражений суставов нижних конечностей с ранним вовлечением в процесс мелких суставов стоп, возможной гиперемией кожи над пораженными суставами, интенсивными болями, редким вовлечением в процесс тазобедренных суставов, поясничного отдела позвоночника и одностороннего сакроилеита. Внесуставные проявления протекали часто стерто, а порой вообще не определялись. Не исключены рецидивы и хроническое течение.
Короткий адрес: https://sciup.org/14116236
IDR: 14116236 | УДК: 616.72-002-053.2 | DOI: 10.33619/2414-2948/54/17
Clinical features of Reiter's syndrome in children
The clinical features of articular syndrome and extra-articular manifestations in children with Reiter’s syndrome (illness) were studied. Reiter’s syndrome in childhood has some features of the course and development of the disease. In childhood, asymmetry of lesions of the joints of the lower extremities with early involvement of small feet joints in the process, possible flushing of the skin over the affected joints, intense pain, rare involvement in the process of the hip joints, lumbar spine and unilateral sacroiliitis is characteristic. Extraarticular manifestations proceeded often erased, and sometimes were not determined at all. Relapses and a chronic course are not excluded.
Текст научной статьи Клинические особенности синдрома Рейтера у детей
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.72-002-053.2
-
H. Reiter впервые дал подробное описание синдрома, возникающего после острого кишечного заболевания (дизентерия) и характеризующегося триадой: уретритом (цистит, простатит), конъюнктивитом и артритом [1]. В детском возрасте в связи с особенностями клинических проявлений, стертостью клинической симптоматики, неизученностью этиопатогенетических особенностей, более правомочно название не болезнь, а синдром Рейтера.
Наиболее частой причиной этого синдрома у детей является инфекционная диарея, хотя в связи с тем, что в настоящее время наблюдается более ранняя половая активность, начиная с 13–14 лет, можно ожидать и половой путь заражения. Дизентерийную форму могут вызывать Shigella или Salmonella, а возможно и другие возбудители кишечных инфекций [2].
Клиника синдрома Рейтера (СР) у детей отличается большим разнообразием и характеризуется сочетанным поражением мочеполовых органов, опорно–двигательного аппарата, глаз и нередко кожи и слизистых оболочек. Несмотря на то, что симптоматика СР подробно описана многими авторами, до сих пор нет единого мнения относительно частоты, выраженности, последовательности, времени возникновения отдельных симптомов, их продолжительности, а также исходов. Вместо или кроме отдельных симптомов триады могут появляться поражения кожи и слизистых оболочек, кишечника, нервной системы, сердечнососудистой и других систем, причем их диагностическая ценность многими клиницистами рассматривается по-разному. По данным клиницисты ставящие диагноз только при наличии классической триады или тетрады симптомов, приводят сведения отличающиеся от данных авторов, которые допускают установление диагноза лишь на основании двух признаков [3–5]. Поэтому анализ литературных данных, касающийся клинической картины БР, несколько затруднен.
Многообразие клинических проявлений БР, недостаточная изученность по данным литературы особенностей клинической картины в детском возрасте, определили необходимость настоящего исследования [6–7].
Материал и методы исследования
Под нашим наблюдением находилось 40 детей, больных синдромом Рейтера (28 мальчиков и 12 девочек). Соотношение мальчиков и девочек, среди заболевших составило 2, 3:1. Было проведено комплексное клиническое, иммунологическое, иммуногенетическое и рентгенологическое обследование. Степень общей активности у детей определялась в соответствии с Методическими рекомендациями [8–9]. Местная активность суставного синдрома определялась в соответствии с клинико-лабораторными критериями [10]. Оценка местной активности была дополнена по цитологической картине синовиальной жидкости [11].
В соответствии с поставленными задачами исследования, с особой тщательностью изучено состояние периферических и осевых суставов, состояние и функция позвоночника (с помощью специальных проб и приемов), сакроилеальных сочленений, малоподвижных суставов (грудино–ключичные, грудино–реберные).
Выраженность суставного синдрома оценивалась по Визуальной аналоговой шкале (ВАШ): индекс Ричи, ACR-счет болезненных суставов, ACR-счет припухших суставов, индекс Лансбури, LEE, рекомендованные Е. Л. Насоновым, Н. В. Чичастовой, Г. Р. Имаметдиновой (2001) по материалам Европейского комитета по Международным Клиническим испытаниями [12].
Осанка, функциональные возможности, степень болевых ощущений определялись с помощью специальных проб и приемов. Специфические пробы для выявления ранних и скрытых поражений позвоночника и осевых суставов выполнены по рекомендациям А. А. Яковлевой (1996) и В. М. Чепой (1990) [9, 13].
Результаты исследования
Первые признаки заболевания возникли в возрасте до 5 лет — у 5 больных, до 9 лет — у 8, от 9 до 13 — у 14 больных, и старше 13 лет — у 13 больных.
Длительность болезни у 77,5% обследованных была до 6 месяцев, причем у 62,5% больных — до 3 месяцев. У детей, как правило, наблюдалась энтероколитическая форма СР, резвившаяся после диареи через 14–30 дней.
Синдром Рейтера характеризовался типичной триадой признаков: конъюнктивит, уретрит, артрит. В 5 случаях отмечалось также кератодермия стоп и поражение внутренних органов.
У 34 больных заболевание началось остро, у остальных — подостро.
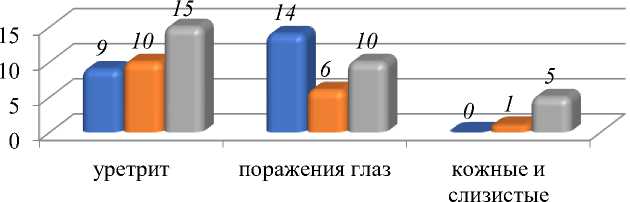
Уретрит, выявлен у 34 больных, почти в 1,5 раза чаще после появления первых признаков артрита (Рисунки 1–2). Поражение глаз отмечалось у 30 больных детей, причем чаще еще до появления первых признаков артрита. Признаки поражения кожи (сыпь, кератодермия) и слизистых оболочек (баланит) установлены крайне редко (6 больных) и преимущественно после развития основных клинических признаков болезни.
проявления
и до артрита
< одновременно с артритом
< после артрита
А
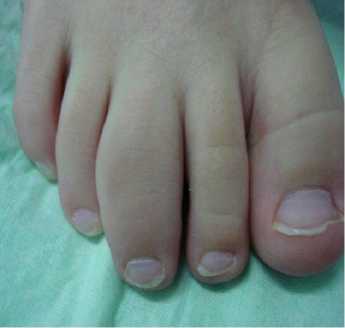
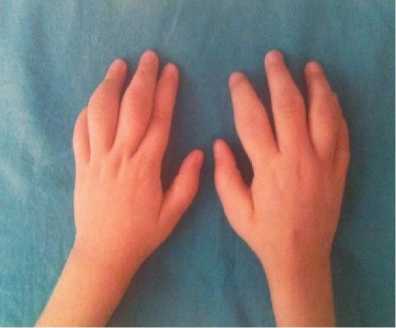
Рисунок 2. Дактилит «сосискообразная» деформация пальцев кистей рук и ног: А — III пальца стопы; Б — III, IV пальцев левой и II, IV пальцев правой кисти, поражение проксимального межфалангового III и I пястно–фалангового суставов правой кисти.
Рисунок 1. Частота и последовательность развития основных клинических проявлений при СР у детей.
Б
У 5 больных были обнаружены все 4 патогномоничных признака заболевания (артрит, уретрит, конъюнктивит, энтерит) и у 20 — 3 признака (артрит, уретрит, конъюнктивит и (или) кожно-слизистый синдром). У 4-х больных с триадой признаков первым признаком болезни был артрит, у 3-х конъюнктивит и уретрит, у 2- уретрит, у 3-х конъюнктивит; у 4-х больных конъюнктивит возник одновременно с артритом, в 2-х случаях одновременно возникли все три признака, у двух больных отмечалась триада симптомов (артрит, конъюнктивит, слизистый синдром) без признаков уретрита и мочевого синдрома) (Рисунок 3).
У 15 (37,5%) больных диагноз СР был установлен на основании обнаружения 2-х основных признаков: из них у 6 больных — признаков артрита и конъюнктивита, у 9 — артрита и уретрита.
Начало заболевания у 85% больных было острым с подъемом температуры у 26 больных. В разгар болезни у 25% больных обнаруживались повторные подъемы температуры на фоне атаки суставного синдрома. Симптомы интоксикации были значительными. Уретрит и дизурические симптомы отмечались у 34 больных, причем у 55% больных — в начале болезни и у 62,5% — в разгар. У мальчиков признаки уретрита были более ярко выраженными, чем у девочек, у последних он протекал стерто
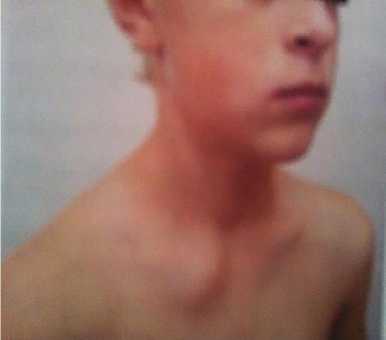
Рисунок 3. Характер внесуставных изменений у детей с синдромом Рейтера.
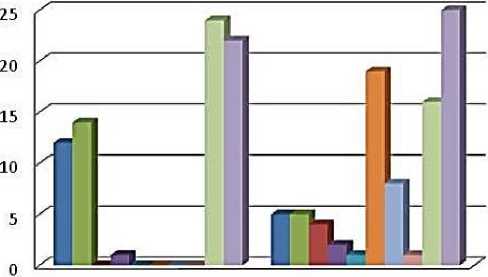
■ Субфебрилитет в Лихорадка
■ Кератодермия
■ Баланит
□ Тендинит
■ Лимфаденопатия
■ Увел имение печени
■ Увеличениеселезенки в Поражение глаз
■ Уретрит и симптомы дизурии
Начало
Разгар
Рисунок 4. Экссудативные изменения в правом грудино–ключичном сочленении.
Поражение глаз отмечалось у 30 больных. Из них у 25 — кратковременные и затяжные признаки конъюнктивита, у 4-х больных глазные симптомы начались с конъюнктивита, а в динамике диагностирован увеит. У одного больного с самого начала установлен увеит. Среди обследованных больных отмечалось поражение кожи в виде кератодерматита у 4 больных и слизистой оболочки в виде баланита у 2 больных детей. Изменения возникли преимущественно через 4–8 недель после появления первых признаков болезни (Рисунки 3– 4).
Среди наших больных тендинит ахиллового сухожилия выявлен у 3 больных (Рисунок 5).
Вовлечение в процесс органов РЭС было установлено в разгар болезни преимущественно среди больных с высокой активностью заболевания. Лимфаденопатия отмечалась у 19 больных, преимущественно 1 степени, увеличение печени — у 8 больных, причем до 1 см — у 5 больных, край селезенки пальпировался в одном случае.
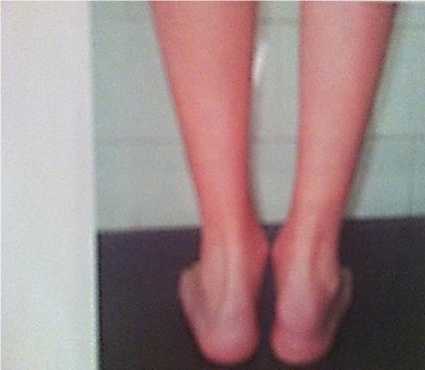
Рисунок 5. Энтезит в области бугра правой пяточной кости.
Энтеральные симптомы среди наших больных выявлялись в 27,5% случаях. Кишечные расстройства были кратковременными и не связаны с шигеллезом. Они предшествовали другим симптомам СР или сочетались с ними.
У обследованных нами больных с СР в большинстве случаев суставной синдром был представлен артритом, реже артральгиями (13 детей). Артрит был постоянным и ведущим симптомом и обнаруживался у всех больных. У 18 из 40 обследованных суставной синдром развился после появления глазных и (или) дизурических симптомов: у 9 больных в течение недели, у 7 — в течение 1 месяца, у 2 — более, чем через 1 месяц. У 16 больных суставной синдром возникал одновременно с другими признаками заболевания, но оставался ведущим в клинике СР. У 6 больных суставной синдром предшествовал появлению других признаков заболевания: у 2 — за 1 неделю, у 3 — за 1 месяц, у одного — более 1 месяца.
Из 27 больных с признаками артрита в дебюте болезни, острая атака отмечалась у 24 больных, у 3 — артрит развивался постепенно (Рисунки 6–7).
Поражение опорно–двигательного аппарата в дебюте заболевания в большинстве случаев носило характер олигоартрита, реже моноартрита, и лишь у 4 больных — полиартрита.
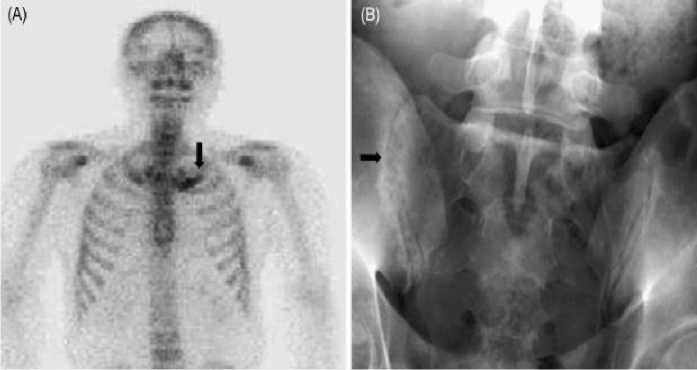
Рисунок 6. Рентгенологическая картина осевого скелета (А) и костей таза у ребенка (Б) с синлромом Рейтера.
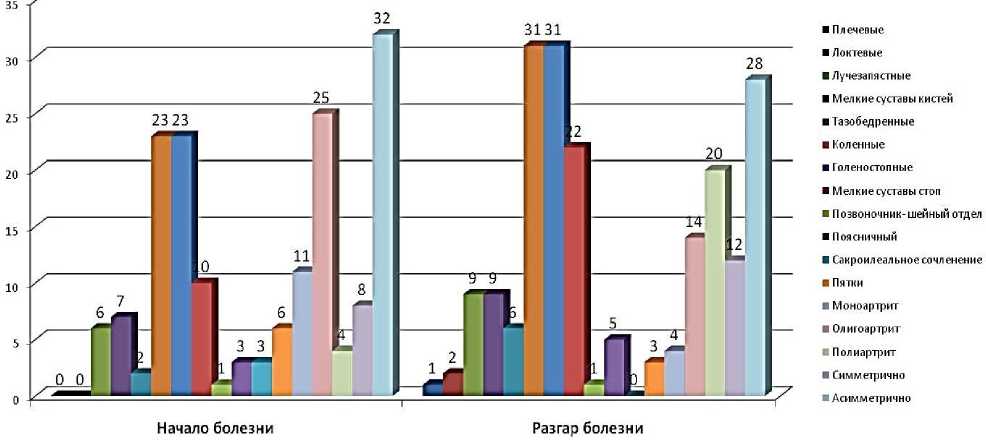
Рисунок 7. Локализация поражений суставов и позвоночника на различных этапах развития синдрома Рейтера у детей.
Артрит преимущественно асимметричный с вовлечением в процесс суставов ног: коленных, голеностопных, плюснефаланговых и межфаланговых суставов стоп. В 4–5 раз реже поражались суставы рук: лучезапястные, пястно-фаланговые и межфаланговые суставы кистей (Рисунок 2А). У двух детей в дебюте отмечалось поражение тазобедренных суставов. Поражений грудино–ключичных и грудино–реберных сочленений наблюдалось в 15 случаев (Рисунок 4). Поражение поясничного отдела позвоночника (7,5%) и сакроилеального сочленения (7,5%) было не редким (Рисунок 6). Клинически спондилит проявлялся болями в пояснице, ягодичных мышцах, с иррадиацией в бедро, пах. Сакроилеит во всех случаях односторонний без признаков прогрессирования, был слабо выраженным с тенденцией к обратному развитию.
У 95% больных артрит в дебюте был резко выраженным с экссудативным компонентом воспаления. Практически у всех больных отмечалась припухлость. Боли в суставах выраженные, у 15% больных сопровождались развитием болевой контрактуры. Развитие экссудативных реакций сопровождалось вовлечением в процесс периартикулярных тканей и выпотом в полость сустава (5%).
У 5 больных в дебюте болезни выявлялось покраснение кожи над пораженными суставами, нередко с цианотичным оттенком. Пораженные суставы пальцев стоп и кистей рук имели вид «сосисок» (Рисунок 2).
Сильные боли в пятках, обусловленные подпяточным или ахиллобурситом, испытывали в дебюте 6 больных (15%). Боли отличались упорством, резистентностью к лечению, и у 3-х сохранялись в разгар болезни.
В разгар болезни у половины обследованных больных отмечался полиартрит и реже олигоартрит. Асимметричность суставного синдрома явно доминировала (Таблица). Сохранялось преимущество в поражении суставов ног коленных, голеностопных, мелких суставов стоп (55%), и увеличивалась вероятность вовлечения в процесс лучезапястных суставов и кистей рук. У 6 больных наблюдалось одностороннее поражение тазобедренных суставов.
Олигоартикулярный вариант суставного синдрома характеризовался преимущественно поражением мелких суставов стоп. При полиартрите включались в процесс суставы верхних конечностей. У 5 больных наряду с поражением периферических суставов имелись слабые боли в поясничном отделе позвоночника. Они, как правило, носили локальный характер, ограничивались 1–2 позвонками. Поражение илеосакрального сочленения в разгар болезни нами не отмечено в том числе при целенаправленном осмотре.
Таблица.
УРОВЕНЬ ИММУНОГЛОБУЛИНОВ И КОМПЛЕМЕНТАРНОЙ АКТИВНОСТИ ПРИ БОЛЕЗНИ РЕЙТЕРА У ДЕТЕЙ (M±m)
|
Иммунологические показатели |
Болезнь Рейтера |
Здоровые дети |
||
|
сыворотка |
Синовиальная жидкости |
сыворотка |
Синовиальная жидкости |
|
|
Иммуноглобулины G |
19,2±2,3 |
16,03±3,9 |
11,5±0,04 |
1,47±0,48 |
|
Иммуноглобулины A |
2,15±0,4 |
1,62±0,32 |
1,48±0,06 |
0,13±0,07 |
|
Иммуноглобулины M |
1,81±0,20 |
1,13±0,18 |
1,04±0,04 |
— |
|
ЦИК |
1,38±0,43 |
0,27±0,04 |
69,37±11,8 |
|
Суставной синдром в разгар болезни протекал по типу периартрита (75%), реже тяжелого артрита. У 45% больных отмечалась значительная доля пролиферативного компонента воспаления. Признаки острого воспаления — припухлость, местное повышение температуры, гиперемия, боль сохранялись. У 25% больных обнаруживался выпот в полости сустава. Нарушения подвижности суставов были обусловлены болевой контрактурой. Лишь у одного больного с полиартритом при длительности болезни более 3 лет отмечалась стойкая контрактура голеностопного сустава. Мышечную атрофию мы наблюдали в 2 случаях при длительности болезни более 6 месяцев.
Исходы синдрома с Рейтера у детей разнообразны. У 20 обследованных больных длительность первой атаки артрита сохранялась в течение от 1 до 3 месяцев, у 12 (30%) больных артрит протекал менее продолжительно — от 2 до 4 недель, у 5 (13%) больных явления артрита купировались быстро, в течение 1 недели. В редких случаях (3 больных) артрит приобретал с самого начала подострый, затяжной характер течения и длился более 3 месяцев. В этот период процесс поражал новые суставы, сохранялись лабораторные признаки активности. В дальнейшем симптомы болезни стихали.
У 23 (65%) больных единственное обострение суставного синдрома закончилось выздоровлением, у 11 (28%) больных отмечалось 2 атаки суставного синдрома, у 2 (5%) — 3 атаки, и у 4 (10%) — 4 атаки.
Длительное наблюдение за детьми с БР показало, что у 33 больных изменения в суставах полностью исчезли без остаточных явлений, из них у 13 больных процесс протекал с редкими обострениями. В 4-х случаях артрит принял в разгар болезни затяжное течение, из них у 2 как хронический артрит и у 2 — рецидивирующий. У больных с хроническим течением БР связь с первичным урогенитальным очагом инфекции была не столь явной, что послужило основанием для ошибочной диагностики РА. В обоих случаях суставной синдром характеризовался полиартритом симметричным и асимметричным с вовлечением в процесс мелких суставов стоп, тазобедренных суставов, позвоночника, болями в пятках, длительным течением, частыми рецидивами с поражением новых суставов. У одного мальчика отмечались пяточные «шпоры» и явления анкилозирования суставов, а у другого — односторонний сакроилеит.
Среди обследованных больных гуморальная активность превышала уровень местной (цитологической) активности. У 85% больных гуморальная активность достигала 1–2
степени и реже (15%) 3 степени. Уровень местной активности у 52,9% больных был 1 степени, реже — 2 степени (41%) и лишь в одном случае — 3 степени. Синовиальная жидкости получена у 17 больных. Отмечался чаще слабый цитоз (41%), нейтрофилез (58,8%) и лимфоцитопения от 10 до 49%. Рагоциты обнаружены у 4-х больных (23,5%).
У 85% больных отмечалось повышение IgG, у 61% — IgA, реже IgM (50%) (Таблица). ЦИК были обнаружены у 17,5% больных в сыворотке крови. Следовательно, проведенные исследования подтвердили заинтересованность иммунной системы в развитии СР у детей.
Ассоциация БР с системой HLA антигенов доказана многими исследователями [14–20]. В наших исследованиях HLA B27 антиген выявлен у 75% обследованных больных, из них у 58,3% в ранней стадии болезни. При неполном наборе признаков HLA B27 антиген был выявлен у 71,4% больных, причем конъюнктивит обнаружен лишь в одном случае. У больных с классической триадой симптомов В27 обнаружен у 75% больных, и в одном случае у обследованного больного с тетрадой признаков.
Таким образом, прослеживалась четкая зависимость увеличения частоты В27 от количества диагностических признаков БР. В наших исследованиях не подтвердилась зависимость обнаружения HLA B27 от поражения позвоночника, сакроилеита. А также его влияние на тяжесть течения и остроту суставного процесса.
Рентгенологическая картина при БР довольно скудна. В ранний период болезни у половины больных отмечалось лишь уплотнение мягких тканей. Остеопороз чаще слабый и околосуставной выявлен у 32,5% больных. В нашем исследовании при локализации процесса в области мелких суставов стоп в одном случае определялась костная пролиферация ногтевой фаланги. Периостальные наслоения пяточных костей также отмечены в одном случае.
Среди обследованных больных признаков поражения позвоночника не обнаружено, кроме 3 случаев сакроилеита, выявленного клинически и рентгенологически. Прогрессирование сакроилеита наблюдалось у больного с рецидивами и сохранении активного воспалительного очага в урогенитальной системе.
В заключении следует отметить, что синдром Рейтера в детском возрасте имеет некоторые особенности течения и развития болезни. Для СР в детском возрасте характерна асимметричность поражений суставов нижних конечностей с ранним вовлечением в процесс мелких суставов стоп, возможной гиперемией кожи над пораженными суставами, интенсивными болями, редким вовлечением в процесс тазобедренных суставов, поясничного отдела позвоночника и одностороннего сакроилеита. Характерна для БР ахиллодиния. Внесуставные проявления (уретрит, конъюнктивит, слизистый синдром) протекали часто стерто, а порой вообще не определялись. Несмотря на благоприятный прогноз болезни, не исключены рецидивы и хроническое течение.
Список литературы Клинические особенности синдрома Рейтера у детей
- Reiter H. Über eine bisher unerkannte Spirochäteninfektion (Spirochaetosis arthritica) // DMW-Deutsche Medizinische Wochenschrift. 1916. V. 42. №50. P. 1535-1536. DOI: 10.1055/s-0028-1135542
- Bojović J., Strelić N., Pavlica L. Reiter's syndrome: Disease of young men: Analysis of 312 patients // Medicinski pregled. 2014. V. 67. №7-8. P. 222-230. DOI: 10.2298/MPNS1408222B
- Агабабова Э. Р. Реактивные артриты и синдром Рейтера. Ревматические болезни / под ред. В. А. Насоновой, Н. В. Бунчук. М., 1997. С. 324-331.
- Акбаров С. В. Инфекционный и реактивный артрит у детей: клиника и диагностика: автореф. дисс. … д-ра мед. наук. Ташкент, 1997. 35 с.
- Аснер Т. В., Калягин А. Н. Урогенные реактивны артриты: современные аспекты диагностики и лечения // Современная ревматология. 2010. №4. С. 11-15.
- Братанова М. З. Особенности течения болезни Рейтера в зависимости от возбудителя // Вестник АМНН СССР. 1989. №6. С. 79-82.
- Русанова Н. Н., Глазырина Г. А., Лысенко О. В., Ковалев Ю. Н. Болезнь Рейтера у детей. СПб., 2000.
- Астапенко М. Г., Пихлак Э. Г. Болезни суставов. М.: Медицина, 1966. 379 с.
- Яковлева А. Л. Анкилозирующий спондилоартрит у детей и подростков. Бишкек: Учкун, 1996. 159 с.
- Чепой В. М., Дуляпин В. А. К дифференциальной диагностике ранней стадии болезни Бехтерева // Вопросы ревматологии. 1982. №2. С. 63-66.
- Zielke M., Kopf-Mehnert C. Veränderungsfragebogen des Erlebens und Verhaltens (VEV). Beltz-Test, 1978.
- Насонов Е. Л., Чичасова Н. В., Имаметдинова Г. Р. Методы оценки поражения суставов, активности заболевания и функционального состояния больных ревматоидным артритом. М., 2001. 32 с.
- Чепой В. М. Диагностика и лечение болезней суставов. М., 1990. 150 с.
- Ковалев Ю. Н. Прогнозирование течения болезни Рейтера с помощью антигенов гистосовместимости // Ревматология. 1989. Т. 12. С. 33-6.
- Ильин И. И., Ковалев Ю. Н. Значимость локальной терапии урогенитального воспалительного очага при болезни Рейтера // Ревматология. 1989. №3. С. 61.
- Cuttica R. J., Scheines E. J., Garay S. M., Romanelli M. C., Maldonado J. C. Juvenile onset Reiter's syndrome. A retrospective study of 26 patients // Clinical and experimental rheumatology. 1992. V. 10. №3. P. 285-288. PMID:
- ISBN: 1582074
- Suresh P. S. Bilateral disciform keratitis in Reiter's syndrome // Indian journal of ophthalmology. 2016. V. 64. №9. P. 685.
- DOI: 10.4103/0301-4738.97088
- Liao C. H., Huang J. L., Yeh K. W. Juvenile Reiter's syndrome: a case report // Journal of Microbiology, Immunology, and Infection [Wei Mian yu gan ran za zhi]. 2004. V. 37. №6. P. 379-381. PMID:
- ISBN: 19522982
- Bojović J., Strelić N., Pavlica L. Reiter's syndrome: Disease of young men: Analysis of 312 patients // Medicinski pregled. 2014. V. 67. №7-8. P. 222-230.
- DOI: 10.2298/MPNS1408222B
- Sonkar G. K. Role of HLA B27 in diagnosis of seronegative spondyloarthropathies // Indian journal of pathology & microbiology. 2007. V. 50. №4. P. 908-913. PMID:
- ISBN: 18306603


