Клинический случай первичной лейомиомы легкого
Автор: Уразовский Николай Юрьевич, Хабаров Юрий Алексеевич, Хайдукова Наталья Борисовна
Журнал: Клиническая практика @clinpractice
Рубрика: Случай из практики
Статья в выпуске: 4 (16), 2013 года.
Бесплатный доступ
В статье представлен клинический случай пациентки 40 лет, у которой при МСКТ обнаружена опухоль правого легкого с компрессией бронхов. Видеоторакоскопия выявила опухоль корня правого легкого с вовлечением перикарда, однако биопсия не позволила выявить гистопринадлежность опухоли. Пациентка подверглась хирургическому лечению, была выполнена правосторонняя расширенная комбинированная пневмонэктомия с резекцией перикарда. Диагноз редкого заболевания, первичной лейомиомы нижних дыхательных путей, был окончательно установлен лишь по результатам иммуногистохимического исследования.
Первичная лейомиома легкого, доброкачественные новообразования легких, хирургия
Короткий адрес: https://sciup.org/14338472
IDR: 14338472
Case history of primary leiomyoma of lower respiratory tract
The present report describes a 40-year old female in whom CT showed tumor of the right lung with bronchus compression. VTS showed tumor of the right lung with pericardium involvement but VTS biopsy could not identify the type of tumor. The patient underwent right pneumonectomy with pericardium resection. The diagnosis of a rare lung disease – primary leiomyoma of lower respiratory tract was confirmed only by immunohistochemistry.
Текст научной статьи Клинический случай первичной лейомиомы легкого
К группе доброкачественных опухолей легких относится значительное число новообразований, различных по происхождению, гистологическому строению, локализации и особенностям клинических проявлений. Доброкачественные опухоли легких составляют 7-10% от общего числа новообразований данной локализации, развиваясь с одинаковой частотой у женщин и мужчин, преимущественно в возрасте до 35 лет [1-3].
Часто различие между доброкачественными и злокачественными опухолями легких бывает весьма условным. Некоторые доброкачественные опухоли изначально обладают склонностью к малигнизации, с развитием инфильтративного роста и метастазирования. Однако, подавляющее большинство авторов считают, что существование понятия «доброкачественные опухоли легких», как клинико-морфологической группы, является вполне обоснованным. Несмотря на различие гистологического строения, доброкачественные опухоли легких объединяют медленный рост на протяжении многих лет, отсутствие или скудность клинических проявлений до возникновения осложнений, а главное – относительная редкость озлокачествления, что резко отличает их от рака легкого или саркомы и определяет иные подходы к выбору тактики и методов хирургического лечения [2-6].
Мышечные опухоли легких встречаются исключительно редко (в 0,7% случаев развития доброкачественных опухолей легких).
Выступая на заседании Хирургического общества им. Н.И. Пирогова с демонстрацией больного с лейомиомой легкого, В.Н. Васильев и соавт. отметили, что данный вид опухоли встречается, как правило, только один раз в профессиональной жизни торакального хирурга. В настоящее время в мировой литературе имеются сообщения чуть более чем о 40 случаях лейомиом, располагавшихся в бронхах и легких. В основ- ном они бывают представлены зрелыми опухолями – лейомиомами, исходящими из гладкомышечной ткани стенок бронхов и бронхиол [4, 7-9]. Данный вид патологии чаще наблюдается у женщин. Лейомиомы бывают центральной и периферической локализации в виде полипов на основании или ножке, либо множественных узелков. Растет лейомиома медленно, иногда достигая гигантских размеров, имеет мягковатую консистенцию и хорошо выраженную капсулу. Центральные лейомиомы имеют вид полипа на ножке или широком основании, но могут расти и перибронхиально. Периферические лейомиомы могут быть в виде множественных узлов [10]. На разрезе лейомиомы имеют розоватый цвет, зернистость и спиралеобразную волокнистость. При микроскопическом исследовании определяются пучки гладких волокон, переплетающихся между собой. В соединительнотканной строме опухоли бывают псевдожелезистые структуры и кисты [11], выстланные эпителием. Кровеносных сосудов обычно мало [12-14].
Иногда в клетках лейомиомы наблюдается зернистость цитоплазмы – это так называемые зернисто-клеточные лейомиомы или опухоли Абрикосова.
Лейомиомы с равной степенью вероятности могут образовываться как в трахее, крупных бронхах, так и в дистальном бронхиальном дереве и легочной паренхиме. Периферические лейомиомы иногда достигают больших размеров, хотя озлокачествляются не часто: T Aakhus и соавт. в 1962 г. сообщили о случае озлокачествления лейомиомы [10]. Симптоматика проявления лейомиомы респираторного тракта разнообразна и в основном зависит от локализации опухолевого процесса. К примеру, паренхиматозные лейомиомы на начальных этапах могут протекать бессимптомно, в то же время лейомиомы, локализующиеся в крупных бронхах и трахее, даже на начальных этапах своего роста могут вызывать критические состояния, такие как выраженная одышка, связанная с бронхиальной обструкцией, вплоть до развития асфиксии. Лейомиомы, локализованные в средних бронхах, чаще всего проявляются развитием обструктивной пневмонии или ателектазами [15-17].
Лейомиомы легкого подлежат хирургическому лечению, так как практически всегда наблюдается рост опухоли с развитием осложнений, а также их малигнизация. Благоприятный прогноз достигается в случаях радикальной ре- зекции опухолевого процесса [15, 18, 19]. Учитывая редкость данной патологии (даже у взрослых), мы решили представить наблюдение лейомиомы легкого у женщины 40 лет.
Описание клинического случая
В отделение торакальной хирургии ФГБУ ФНКЦ ФМБА России 20.11.2012 г. поступила пациентка П., 40 лет, с жалобами на выраженную одышку в покое, периодические боли и давление в правой половине грудной клетки, слабость, повышение температуры тела до субфебрильных цифр, снижение аппетита.
Anamnesis morbi: До 2007 г. пациентка не обследовалась, к врачам не обращалась, чувст-вова-ла себя хорошо. Ухудшение отметила с октября 2007 г., когда появилась субфебрильная, а затем фебрильная лихорадка, боли в грудной клетке справа. По данным рентгенографии органов грудной клетки выявлено образование в правом легком. Госпитализирована в ГКБ № 61 г. Москвы, в отделение торакальной хирургии. При обследовании по данным КТ диагностирована опухоль в корне правого легкого, а также в переднем средостении паратрахеально, заподозрена лимфома. От предложенного хирургического лечения пациентка отказалась. В последующем ежегодно выполнялось КТ исследование, при котором описывалась отрицательная динамика в виде роста образования. Обследовалась у фтизиатра, данных за туберкулез не получено. При бронхоскопии в 2007 г. высказано предположение о перибронхиальной опухоли правого главного бронха, однако биопсия не выполнялась из-за риска кровотечения (выраженный сосудистый рисунок слизистой). Ухудшение состояния последние 2 месяца, перед настоящей госпитализацией, когда стала нарастать дыхательная недостаточность, присоединилась одышка в покое, усилились боли в грудной клетке. При поступлении – постоянная субфебрильная температура тела. При рентгенографии – образование больших размеров в корне правого легкого и переднем средостении, компремирующее трахею и правый главный бронх, вовлекающее сосуды верхней доли легкого (рис. 1).
Перенесенные заболевания: сифилис в 23 года (пролечена, снята с учета), туберкулез, гепатиты отрицает. Анемия неустановленного генеза (перед поступлением гемоглобин крови – 96 г/л) Аллергоанамнез не отягощен. Наследственность – не отягощена. Вредные факторы – табакокурение.
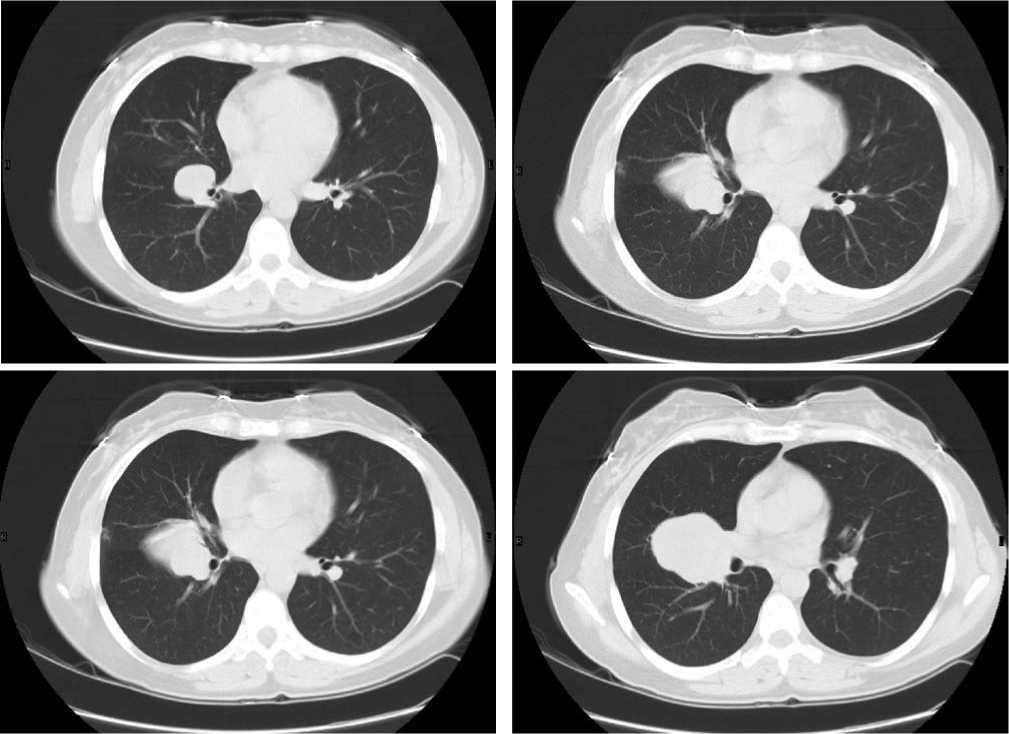
Рис. 1. Новообразование правого легкого. В корне правого легкого, с распространением на клетчатку средостения, определяется многоузловое образование с бугристыми контурами, суммарными размерами 102х146х84мм, неоднородно накапливающее контрастный препарат.
В структуру образования включены правый главный бронх, верхнедолевой и нижнедолевые бронхи справа, с неравномерным сужением их просвета. Образование оттесняет трахею влево, компремирует правую легочную артерию и её долевые ветви. Инвазии магистральных сосудов не выявлено.
В физикальном статусе выявлено ослабленное при аускультации дыхание над правыми отделами грудной клетки, рассеянные сухие хрипы. Других значимых отклонений от нормы не установлено.
Данные лабораторных и инструментальных методов исследований:
В предоперационном периоде пациентке выполнен полный объем лабораторных, инструментальных и инвазивных методов обследования. Все лабораторные общеклинические и иммуно-серологические показатели находились в пределах нормы.
Ниже представлены инструментальные исследования, имеющие непосредственное отношение к патологическому процессу.
Фибробронхоскопия:
Признаки перибронхиальной формы роста опухоли правого легкого с сужением просветов сегментарных бронхов верхней и средней долей. Косвенные признаки увеличения бронхолегочных и лимфоузлов средостения. Эндоскопическая картина двустороннего хронического бронхита 1 ст. интенсивности воспаления.
Цитологическое исследование:
Заключение: Обширные пласты, содержащие сосудистые структуры типа капилляров, с перивазальным расположением клеток округло-овальной и вытянутой формы. Скорее всего, имеет место неопластический процесс, гистогенез которого затруднителен (соединительнотканное новообразование?)
Сцинтиграфия скелета /стандартная/ – 5 проекций: убедительных данных за очаговое поражение костной ткани не выявлено.
КТ сосудов грудной клетки (рис. 1):
КТ-картина образования правого легкого, с признаками нарушения бронхиальной прохо- димости, с отрицательной динамикой по сравнению с данными от 2009 г.
В ходе видеогастродуоденоскопии, УЗИ почек и надпочечников, УЗИ внутренних органов, УЗИ органов малого таза – патологических изменений не выявлено.
Определены показания к хирургическому лечению – расширенной пневмонэктомии справа с систематической лимфодиссекцией.
Наименование операции: Расширенная пневмонэктомия справа с резекцией перикарда и систематической лимфодиссекцией с удалением трахеобронхиальных, бифуркационных, параэзофагеальных лимфоузлов.
Иммуногистохимическое исследование опухоли: № 33068-76/12:
Неэпителиальная веретеноклеточная опухоль с признаками пролиферации и единичными митозами (рис. 2). Ткань лимфоузлов с признаками гиперплазии, без опухолевого роста. Край резекции бронха – без опухолевого роста. При иммуногистохимическом исследовании (протокол Д731/12) выявлена реакция со следующими маркерами: аlfa-aktin (+++), Ki67 (индекс мечения ядер менее 1,0%), PNCA (экспрессия 30% клеток). Отрицательная реакция со следующими маркерами: desmin, p53.
Заключение: Лейомиома пограничной злокачественности. Возможны рецидивы.
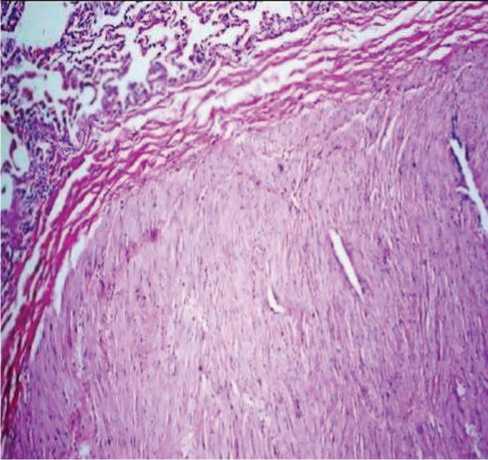
Рис. 2. Гистологическая картина новообразования.
Послеоперационный период: Гладкий. Болевой синдром купировался удовлетворительно. Контрольный плевральный дренаж удален на первые сутки. Дыхательная недостаточ- ность к десятым суткам полностью регрессировала. Интоксикации не наблюдалось. Лабораторные показатели полностью нормализовались к девятым суткам после операции. Швы с послеоперационных ран сняты на 14-е сутки.
Проводившееся консервативное лечение:
Антибактериальная терапия амоксиклавом 1,2 г х 2 раза в сутки 10 суток, бронхолитическая терапия, анальгезия в перидуральный блок на-ропином в первые 5 суток, в последующем – трамадолом, НПВС. Бронхолитическая терапия внутривенно, инагляционно, перорально. Гастропротекция, седация, дезагрегантная терапия.
Результаты лечения
Гладкое течение послеоперационного периода. Заживление п/о ран первичным натяжением. Дыхательная, сердечно-сосудистая недостаточность компенсированы. Пациентка адаптирована к повседневным физическим нагрузкам, активна в пределах стационара. Заключительный диагноз сформулирован с учетом данных ИГХ.
Пациентка на 11-е сутки после операции выписана в удовлетворительном состоянии, без жалоб, со снятыми швами, зажившими ранами, под наблюдение участкового терапевта, торакального хирурга.
Контрольное обследование, выполненное через 3 месяца, не выявило рецидива и метастазирования опухолевого процесса (Рис. 3, 4).
Спустя 12 месяцев после оперативного лечения – пациентка полностью адаптирована к повседневным нагрузкам, вернулась к привычному ритму жизни, умеренным занятиям спортом. Дыхательная недостаточность компенсирована.
Обсуждение
Первичная лейомиома респираторного тракта – крайне редкое заболевание, к настоящему моменту в литературе встречаются описания около 40 случаев, с наиболее частой локализацией патологического процесса в трахее (около 30%), долевых и сегментарных бронхах (30%), и крайне редкой локализацией в терминальных бронхиолах и легочной паренхиме (около 15% соответственно) [20-23].
Мы представили клинический случай первичной лейомиомы легочной паренхимы у пациентки 40 лет. Длительность заболевания составила около 5-ти лет, в 2007 году впервые была диагностирована опухоль в корне правого легкого, а также в переднем средостении пара-
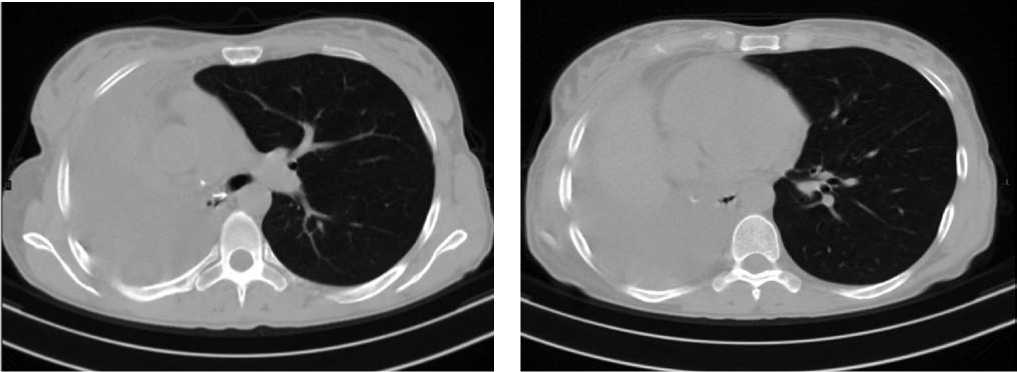
Рис. 3. КТ органов грудной клетки после операции. На серии полученных томограмм в проекции культи правого главного бронха отмечаются металлической плотности п/о швы, легочная ткань справа не определяется, в правой плевральной полости определяется осумкование большого количества жидкости плотностью около 23 Нед. Средостение смещено вправо.
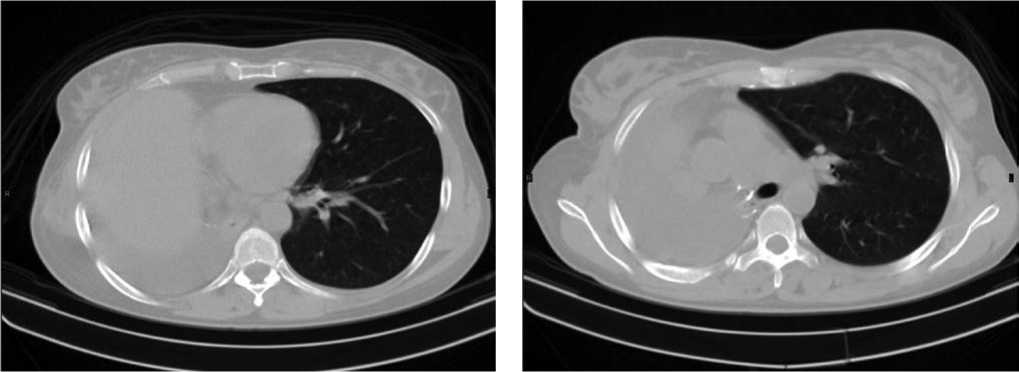
Рис. 4. Динамическая КТ через 6 месяцев после операции.
На серии полученных томограмм в проекции культи правого главного бронха отмечаются металлической плотности п/о швы, легочная ткань справа не определяется, в правой плевральной полости определяется осумкование большого количества жидкости плотностью около 28 Нед. Средостение смещено вправо.
трахеально, заподозрена лимфома, в последующем ежегодно выполнялось КТ исследование, при которых описывалась отрицательная динамика в виде роста образования. При цитологическом анализе смывов при фибробронхоско-пии получены результаты, говорящие о наличии неопластического процесса, требующего верификации, в связи с этим выполнена трансторакальная пункция опухоли легкого, однако, цитологическое исследование не позволило верифицировать тип неопластического процесса. Учитывая тяжесть состояния пациентки, отрицательную динамику по данным КТ для полноценной верификации опухолевого процесса и решении вопроса о дальнейшей тактике лечения выполнена видеоторакоскопия справа, би- опсия опухоли. По данным гистологического исследования выставлен диагноз нейрофиброма правого гемиторакса с инвазией в правое легкое, средостение. На основании данных клиники, лабораторных и инструментальных методов исследования, с учетом объема, тяжести поражения, степени прогрессирования опухолевого процесса, определены показания к проведению открытого хирургического лечения в объеме расширенной пневмонэктомии справа с резекцией перикарда, систематической лимфодиссекцией. Проведено хирургическое лечение в полном объеме, по результатам гистологического исследования опухоль имеет строение нейрофибромы, однако, для абсолютной верификации диагноза было проведено иммуно-гистохимическое исследование препаратов, по результатам которой была диагностирована лейомиома легкого. При ретроспективном анализе данного клинического случая мы пришли к выводу о возможной необходимости проведения иммуно-гистохимического исследования на этапе ВТС. На наш взгляд, это позволило бы верифицировать клеточный состав и митотическую активность опухолевого процесса, а также определить окончательный диагноз на дооперационном этапе, однако, в нашем случае это никоим образом не повлияло бы на принятую концепцию хирургического лече- ния, послеоперационную тактику ведения и реабилитацию пациентки.
Заключение
В представленном наблюдении описан клинический случай редчайшего заболевания – первичной лейомиомы легких, демонстрирующий трудности диагностики. Несмотря на углубленное инструментальное обследование, включавшее ВТС биопсию, диагноз лейомиомы был поставлен исключительно на основании результатов иммуно-гистохимического исследования в послеоперационном периоде.
Список литературы Клинический случай первичной лейомиомы легкого
- Bray F., Weiderpass E. Lung cancer mortality trends in 36 European countries: secular trends and birth cohort patterns by sex and region 1970-2007//Int. J. Cancer. 2009. Vol. 126. P. 1454-1466.
- Don R. Miller Benign Tumors of Lung and Tracheobronchial Tree Ann Thorac Surg 1969; 8: 542-560.
- Douglas E. Wood Benign Lung Tumors Seminars in Thoracic and Cardiovascular Surgery, Vol. 15, No 3 (July), 2003: pp 287-288.
- Charles W. Van Way, Robert L. McCracken and Bob B. Carlisle Leiomyoma of the Lower Respiratory Tract Ann Thorac Surg 1968;6:273-276 DOI: DOI: 10.1016/S0003-4975(10)66024-9
- Sugiyama M, Yoshino I, Shoji F, Hamatake M, Yohena T, Osoegawa A, Maehara Y. Endotracheal surgery for leiomyoma of the trachea. Ann Thorac Cardiovasc Surg 2009; 15: 206-8.
- Tamura M, Murata T, Kurumaya H, Ohta Y. Leiomyoma of an accessory tracheal bronchus. Ann Thorac Surg 2004; 78: 2163-5.
- Joon Suk Parka, Mina Leea, Hong Kwan Kima, et al. Primary leiomyoma of the trachea, bronchus, and pulmonary-parenchyma -a single-institutional experience European Journal of Cardio-Thoracic Surgery 41 (2012) 41-45 DOI: 10.1016/j.ejcts.2011.03.051
- Kim YK, Kim H, Lee KS, Han J, Yi CA, Kim J, Chung MJ. Airway leiomyoma:imaging findings and histopathologic comparisons in 13 patients. AJR Am J Roentgenol 2007;189:393-9.
- Vera-Roman JM, Sobonya RE, Gomez-Garcia JL, Sanz-Bondia JR, Paris-Romeu F. Leiomyoma of the lung: literature review and case report. Cancer 1983; 52: 936-41.
- Aakhus T, Mylius EA. Leiomyoma of the lung. Acta Chirurg Scandinav. 1962; 124: 372-6.
- Uyama T, Monden Y, Harada K, Sumitomo M, Kimura S. Pulmonary leiomyomatosis showing endo-bronchial extensionand giant cyst formation. Chest 1988; 94644-6.
- Martin E. Leiomyomatous lung lesions: a proposed classification.AJR 1983;141:269-72.
- White SH, Ibrahim NBN, Forrester-Wood CP, Jeyasngham K. Leiomyomas of the lower respiratory tract. Thorax 1985;40:306-11.
- Ayabe H, Tsuji H, Tagawa Y, Tomita M, Tsuda N, Chen J. Endobronchial leiomyoma: report of a case treated by bronchoplasty and a review of the literature. Surg Today 1995;25:1057-60.
- Ferlay J., Autier P., Boniol M. et al. Estimates of the cancer incidence and mortality in Europe in 2006//Ann. Oncol. 2007. Vol. 18. P. 581-592
- James S. Allan Rare Solitary Benign Tumors of the Lung Seminars in Thoracic and Cardiovascular Surgery, Vol. 15, No 3 (July), 2003: pp 315-322
- Laksanabunsong P, Wongbunnate S, Charoenra-tanakul S. Leiomyomas of the lower respiratory tract: a case report. J Med Assoc Thai 1993;76: 465-9.
- Lajos TZ, Meckstroth CV. Pedunculated leiomyoma of the lung. Dis Chest 1967;52:114-6.
- Mark S. Allen Multiple Benign Lung Tumors Seminars in Thoracic and Cardiovascular Surgery, Vol. 15, No 3 (July), 2003: pp 310-314
- Niwa Hiroshi, Kondou Kaoru, Sekiguchi Kazuo. Лейомиома средостения в сочетании с кистозными изменениями и кальцификацией: обзор 7 наблюдений из японской литературы//Nihon kyobu geka gakkai zasshi = J Jap Assoc Thorac Surg. 1988;36 (9):180-3.
- Orlowski TM, Stasiak K, Kolodziej J. Leiomyoma of the lung. J Thorac Cardiovasc Surg 1978;76:257-61.
- Ozcelik U, Kotiloglu E, Gocmen A, Senocak ME, Kiper N. Endobronchial leiomyoma: a case report. Thorax 1995;50:101-2.
- Shah H, Garbe L, Nussbaum E, Dumon JF, Chiodera PL, Cavaliere S. Benign tumors of the tracheobronchial tree. Endoscopic characteristics and role of laser resection. Chest 1995;107:1744-51.


