Клинический случай применения искусственной вентиляции легких в домашних условиях при лечении терминальной стадии бокового амиотрофического склероза
Автор: Хиновкер Владимир Владимирович, Сткина Александра Владимировна, Топорова Елена Анатольевна
Журнал: Клиническая практика @clinpractice
Рубрика: Случай из практики
Статья в выпуске: 4 (8), 2011 года.
Бесплатный доступ
В статье представлен случай лечения больной боковым амиотрофическим склерозом в финальной стадии, потребовавший проведения ИВЛ в домашних условиях.
Боковой амиотрофический склероз, домашняя ивл, гастростомия
Короткий адрес: https://sciup.org/14338407
IDR: 14338407
A case of home ventilation in treatment of ALS in terminal stage
The case of Amyotrophic Lateral Sclerosis in terminal state with required domiciliary lung ven( tilation is discussed.
Текст научной статьи Клинический случай применения искусственной вентиляции легких в домашних условиях при лечении терминальной стадии бокового амиотрофического склероза
Лечение больных в финальной стадии бокового амиотрофического склероза (БАС) представляет собой не только проблему медицинского характера, но и социально-этическую. Этот вопрос так и не решен в настоящее время ни в нашей стране, ни зарубежом.
Боковой (латеральный) амиотрофический склероз (также известен как болезнь моторных нейронов, болезнь Шарко, в англоязычных странах – болезнь Лу Геринга) – медленно прогрессирующее, неизлечимое дегенеративное заболевание центральной нервной системы неизвестной этиологии, при котором происходит поражение как верхних, так и нижних (передние рога спинного мозга и ядра ЧМН) двигательных нейронов, что приводит к параличам и последующей атрофии мышц. Болезнь может начаться практически с любой группы мышц, но со временем поражение приобретает симметричный генерализованный характер. БАС неуклонно прогрессирует, приводя к глубокой инвалидизации больного – полному отсутствию движений в конечностях, неспособности самостоятельно дышать и глотать пищу [1, 2, 3]. Однако психические функции остают- ся полностью сохранными. Будучи глубоко ин-валидизированным в физическом плане, больной БАС остается интеллектуально и духовно полноценным человеком. Больной БАС любой стадии может заниматься интеллектуальным трудом и быть социально успешным. Например, Стивен Хокинг, всю свою взрослую жизнь страдающий БАС, является одним из мировых лидеров в области астрофизики [4].
Тем не менее, продолжительность жизни больных с БАС лимитирована лишь качеством оказания медицинской помощи. Все жизненно важные функции, страдающие при БАС, поддаются эффективному замещению. В первую очередь это функции питания, дыхания и откашливания мокроты. Проблема питания больных БАС полностью разрешается после проведения гастростомии. [5]
Протезирование функции дыхания производится при помощи искусственной вентиляции легких (ИВЛ). При отсутствии грубых бульбарных нарушений возможна так называемая – неинвазивная ИВЛ. В более тяжелых случаях необходима трахеостомия [5].
Проведение ИВЛ возможно и в домашних условиях. Об этом свидетельствует богатый опыт США и Европы. Так, в Европе в 2002 г. у 6,6 больных на 100 000 населения проводилась ИВЛ на дому (в 87% случаев – неинвазивная, в 13% случаев – через трахеостому) [6]. Число больных, находящихся на домашней ИВЛ, стремительно увеличивается по мере накопления опыта применения методики [7]. Доказано положительное влияние раннего начала «домашней ИВЛ» на продолжительность жизни пациентов с БАС [8].
Мы приводим случай лечения больной БАС в нашей клинике.
Больная Х., 57 лет, поступила в неврологическое отделение СКЦ ФМБА 28.06.10 г. с верифицированным диагнозом: Боковой амиотрофический склероз, смешанная форма, бульбарный синдром, тетраплегия.
Спустя двое суток, учитывая нарастающие явления дыхательной недостаточности, прогрессирующий бульбарный синдром, больная переведена на ИВЛ. В течение дневного времени ИВЛ проводилась во вспомогательном режиме (BIPAP) с параметрами вентиляции: f=10-14', PIP=14-18 sm H 2 O, PEEP=4-6 sm H 2 O, Vt=420-500ml, MV=6,3 l/min, FiO 2 =0,21-0,3, TI:E=1:2, Trigger=1 l/min. Вентиляция проводилась под контролем газов крови (PaO 2 =96 mmHg, PaCO 2 =31 mmHg,pH=7,39), сатурации (93-97%) с периодическими отключениями для самостоятельного дыхания на 30-100 мин. по 2-3 раза в день. Ночью проводилась ИВЛ в режиме PCV (f=14', PIP=18 sm H 2 O, PEEP=5 sm H 2 O, FiO 2 =0,3, TI:E=1:2,). Необходимо отметить, что тренировки дыхательной мускулатуры были неэффективными и время самостоятельного дыхания предсказуемо постепенно сокращалось.
Учитывая диагноз, неблагоприятный прогноз заболевания, пациентке была незамедлительно наложена трахеостома и ИВЛ, и санация ТБД проводилась через трахеостомическую трубку.
Во время пребывания в отделении анестезиологии-реанимации (ОАР), через 12 дней после поступления, у больной развилась вентилятор-ассоциированная правосторонняя нижнедолевая пневмония с двухсторонним гнойным эндобронхитом, вызванная Streptococcus pyogenes , по поводу которой проводилась массивная антибактериальная терапия (Тиенам–15 сут., Сульперазон – 6 дней, Амикацин – 6 дней).
В виду выраженного бульбарного синдрома с целью продленной нутритивной поддержки 25.11.10 больной наложена гастростома.
До стомирования больная питалась через назогастральный зонд.
В какой-то момент встал вопрос о дальнейшей судьбе пациентки. Ситуация облегчалась позитивным настроем больной, отсутствием признаков депрессии. Родственники и сама больная настаивали на продолжении респираторной поддержки в условиях дома.
К сожалению, финансовое положение (пенсионеры) семьи не позволило им купить аппарат ИВЛ за собственные средства. Также безуспешными оказались официальные обращения в отдел социальной поддержки и Минздрав.
Спустя шесть месяцев нахождения больной в ОАР, клиника приняла решение передать в безвозмездное пожизненное пользование аппарат ИВЛ "Puritan Bennet 760" и транспортировать пациентку домой.
Муж пациентки, помогавший в уходе за ней все это время в ОАР, был проинструктирован об особенностях ухода за больной, правилах обработки аппарата, правилах ухода за трахеостомой, кормления через гастростому.
К моменту написания статьи больная проживает в Сухобузимском районе, продолжая находиться на домашнем лечении в течение десяти месяцев после выписки из стационара. Параметры вентиляции в настоящее время: PCV, f=16', PEEP=5 sm H 2 O, PIP=19 sm H 2 O, FiO 2 =0,21, ТI:E=1:2, Trigger=1 l/min.
Пациентка чувствует себя удовлетворительно, в динамике не теряет вес, однако активные движения сохраняются только в мимической мускулатуре (рис.).
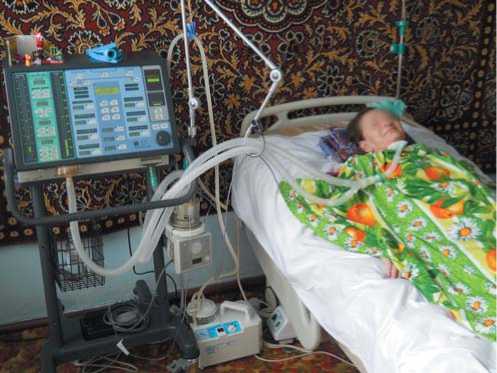
Рис. Пациентка дома.
Обсуждение
К сожалению, способы преодоления физических ограничений и реализации тех человеческих возможностей, которые имеет больной БАС, малодоступны в России. Выполнение гастростомии и трахеостомии возможно в рамках обязательного, либо добровольного медицинского страхования. Однако зачастую больные и их родственники сталкиваются с глубоким непониманием со стороны работников здравоохранения. Госпитализировать пациента в финальной стадии заболевания в стационар весьма затруднительно практически, поскольку следом будет необходимо решать вопрос о выписке пациента, находящегося на постоянной принудительной или вспомогательной искусственной вентиляции легких. Приобретение аппарата ИВЛ не входит ни в одну государственную программу РФ. Кроме того, отсутствует амбулаторная инфраструктура, помогающая обеспечить безопасность таких пациентов в домашних условиях (проблемы отключения электроэнергии, приобретения необходимых расходных материалов, методическая помощь специалистов респираторной поддержки).
Ситуация в России разительно отличается от таковой в Европе, США, Японии и других странах, в которых покупка аппарата ИВЛ, а также инсуффлятора-эксуффлятора и прочего
Список литературы Клинический случай применения искусственной вентиляции легких в домашних условиях при лечении терминальной стадии бокового амиотрофического склероза
- Боковой амиотрофический склероз/под ред. И.А. Завалишина. М., 2009. -272 с.
- Скворцова В.И., Левицкий Г.Н. Современные представления об этиологии, патогенезе и лечении болезни двигательного нейрона//Consilium medicum 2004; 6 (8).
- Скворцова C.A., Лимборская С.А., Соколов K.B., Левицкий Г.H. Молекулярные механизмы развития болезни двигательного нейрона//Журнал неврологии и психиатрии им. C.C. Корсакова 2005; 102 (4): 68-76.
- Болезни нервной системы: Рук. для врачей в 2-х т./Под ред. Н.Н. Яхно, Д.Р. Штульмана, М.: Медицина, 2001. -743 с.
- Bosario GD, Voltz R, Miller RG. Palliative care in amyotrophic lateral sclerosis. Neurol Clin. 2001; 19(4):829-847.
- Lloyd-Owen SJ, et al. Patterns of home mechanical ventilation use in Europe: results from the Eurovent survey. Eur Respir J. 2005; 25: 1025-31.
- Dybwik K, Tollåli T, Nielsen EW, Brinchmann BS. Why does the provision of home mechanical ventilation vary so widely? Chron Respir Dis. 2010; 7(2): 67-73.
- Farrero E, Prats E., Povedano M, et al. Survival in amyotrophic lateral sclerosis with home mechanical ventilation: the impact of systematic respiratory assessment and bulbar involvement. Chest. 2005; 127: 2132-8.


