Клинический случай в практике. Инсулинома поджелудочной железы
Автор: Моргунов Леонид Юльевич, Косимов Отабек Улугбек угли
Журнал: Re-health journal @re-health
Рубрика: Клинический случай
Статья в выпуске: 4 (20), 2023 года.
Бесплатный доступ
Инсулинома – гормонально-активная опухоль β-клеток островков поджелудочной железы, в избыточном количестве секретирующая инсулин и приводящая к развитию гипогликемии. Гипогликемические приступы при инсулиноме сопровождаются дрожью, холодным потом, чувством голода и страха, тахикардией, парестезиями, речевыми, зрительными и поведенческими нарушениями; в тяжелых случаях – судорогами и комой. В представленном клиническом случае у пациента с подозрением на эпилепсию была диагностирована инсулинома. Основной метод терапии инсулиномы это - хирургический. Пациенту выполнена лапароскопическая энуклеация инсулиномы, что позволило сохранить здоровую ткань поджелудочной железы.
Инсулинома, инсулинпродуцирующая опухоль, гипогликемия, поджелудочная железа, гиперинсулинизм
Короткий адрес: https://sciup.org/14130711
IDR: 14130711
A clinical case in practice. Pancreatic insulinoma
Insulinoma is a hormone–active tumor of the beta cells of the pancreatic islets, secreting insulin in excess and leading to the development of hypoglycemia. Hypoglycemic attacks with insulinoma are accompanied by trembling, cold sweat, hunger and fear, tachycardia, paresthesia, speech, visual and behavioral disorders; in severe cases – convulsions and coma. In the presented clinical case, an insulinoma was diagnosed in a patient with suspected epilepsy. The main method of treatment of insulinoma is surgical. The patient underwent laparoscopic enucleation of insulinoma, which allowed to preserve healthy pancreatic tissue.
Tajribadagi klinik holat. Oshqozon osti bezi insulinomasi
Insulinoma – oshqozon osti bezining β-hujayralaridan hosil boʻluvchi gormonal aktiv osimta hisoblanib, ortiqcha miqdorda insulin ishlab chiqarib gipoglikemiya holatiga olib keladi. Insulinomada gipoglikemik holatlar titrash, sovuq ter ajralishi, och qolish, qorquv, taxikardiya, parasteziya, gaplashish, koʻrish va oʻzini tutish holatlari buzilishi bilan oʻtadi; og’ir holatlarda esa – epilepsik huruj va komaga olib kelishi mumkun. Quyida koʻrsatilgan klinik holatda bemorda epileptik holatga gumon mavjud boʻlgan va natijada insulinoma diagnozi qoʻyilgan. Insulinoma kasalligini asosiy terapiyasi bu – xirurgik usul. Bemorda insulinomani laparoskopik enukliatsiyasi amalga oshirilgan va shuni natijasida oshqozon osti bezini sog’lom qismi saqlab qolingan.
Текст научной статьи Клинический случай в практике. Инсулинома поджелудочной железы
TAJRIBADAGI KLINIK HOLAT. OSHQOZON OSTI BEZI INSULINOMASI
Insulinoma – oshqozon osti bezining β-hujayralaridan hosil boʻluvchi gormonal aktiv osimta hisoblanib, ortiqcha miqdorda insulin ishlab chiqarib gipoglikemiya holatiga olib keladi. Insulinomada gipoglikemik holatlar titrash, sovuq ter ajralishi, och qolish, qorquv, taxikardiya, parasteziya, gaplashish, koʻrish va oʻzini tutish holatlari buzilishi bilan oʻtadi; og’ir holatlarda esa – epilepsik huruj va komaga olib kelishi mumkun. Quyida koʻrsatilgan klinik holatda bemorda epileptik holatga gumon mavjud boʻlgan va natijada insulinoma diagnozi qoʻyilgan. Insulinoma kasalligini asosiy terapiyasi bu – xirurgik usul. Bemorda insulinomani laparoskopik enukliatsiyasi amalga oshirilgan va shuni natijasida oshqozon osti bezini sog’lom qismi saqlab qolingan.
Kalit soʻzlar: insulinoma, insulin ajratib chiqaruvchi oʻsimta, gipoglikemya, oshqozon osti bezi, giperinsulinizm
Существует сложная система гормональной регуляции углеводного обмена. Поддержание уровня гликемии в пределах физиологических концентраций обеспечивается секрецией инсулина (единственного гормона в организме человека, снижающего концентрацию глюкозы крови) и контринсулярных гормонов (которые оказывают обратное действие). Синтез инсулина происходит в в-клетках островков Лангерганса поджелудочной железы.
Предшественником инсулина является проинсулин, который расщепляется в в-клетках с образованием инсулина и С-пептида, секретирующихся в кровь в эквимолярных количествах. Инсулин имеет короткий период полужизни (около 4 мин) и на 50% связывается в печени. Поэтому для оценки инсулинсекретирующей способности в-клеток часто используется уровень С-пептида, обладающего более длительным периодом полувыведения (30 минут). Концентрация в крови проинсулина в пять раз меньше, чем концентрация инсулина. В норме в организме функционируют гомеостатические механизмы для предупреждения гипогликемии.
Так, в течение 2—4 ч после приема пищи, по мере уменьшения абсорбции глюкозы из ЖКТ происходит подавление синтеза и секреции инсулина в-клетками до базального уровня. При гликемии менее 3 ммоль/л секреция инсулина почти полностью останавливается. Через несколько часов голодания инсулин в крови не определяется. Дальнейшее снижение уровня гликемии сопровождается стимуляцией симпатической нервной системы и выбросом контринсулярных гормонов (глюкагон, адреналин). При длительной гипогликемии (более 1 ч) возрастает секреция кортизола и гормона роста. В результате активации данных механизмов возникает чувство голода, увеличивается выброс глюкозы вследствие стимуляции гликогенолиза.
Через 10— 18 ч после приема пищи запасы гликогена в печени значительно истощаются, а через 24 ч — полностью исчерпываются. Также активируется глюконеогенез, уменьшаются гликолиз и периферический захват глюкозы тканями, синтезируются альтернативные источники энергии в процессе липолиза и кетогенеза . При неэффективности компенсаторных механизмов уровень гликемии падает ниже 2,5—2,8 ммоль/л, что приводит к глюкозному голоданию головного мозга и развитию симптомов нейрогликопении.
К гипогликемическим состояниям в основном приводит инсулинпродуцирующая гормонально активная опухоль - инсулинома. Опухоль неконтролируемо секретирует инсулин в избыточном количестве, что проявляется приступами гипогликемиии (резкого снижения уровня глюкозы в крови) после физической нагрузки или натощак. Это редкие опухоли, которые выявляются с частотой 1-2 случая на 1 000 000. Чаще всего инсулинома локализуются в поджелудочной железе, причем с равной частотой расположения в головке, теле и хвосте. Инсулин-секретирующая опухоль встречается у лиц разного возраста, но чаще всего в возрасте 30-50 лет. Женщины болеют в 2 раза чаще. Основная задача гормональной системы — поддержание глюкозы на определенном уровне от 2,8 до 7,0 ммоль/л. Регулируется содержание глюкозы инсулином.
Каждый раз, когда после приема пищи или стрессовых ситуаций повышается уровень глюкозы, одновременно повышается уровень инсулина. И наоборот, низкий уровень глюкозы тормозит выработку инсулина. Это взаимоотношение не соблюдается при наличии инсулиномы. У больных при этом заболевании отмечается постоянный выброс инсулина. Его секреция опухолевыми клетками не подавляется даже при низком и критическом уровне глюкозы. Постоянная повышенная продукция инсулина вызывает резкое снижение уровня глюкозы (гипогликемия).
Гипогликемией считают снижение глюкозы у мужчин ниже 2,5-2,7 ммоль/л, а у женщин — меньше 1,9-2,1 ммоль/л. Приступы гипогликемии устраняются приемом пищи (простыми углеводами), поэтому больные имеют при себе сдобные изделия, конфеты или сахар. Важность проблемы заключается в том, что постоянные приступы снижения глюкозы негативно сказываются на состоянии головного мозга, а крайняя степень гипогликемии — гипогликемическая кома относится к жизнеугрожающим состояниям и человек может погибнуть, если вовремя не оказать ему помощь. Важно, чтобы сам больной и его родственники были информированы о симптомах и могли вовремя прервать приступ, не дожидаясь развития комы. Повторяющиеся приступы гипогликемии влекут изменения в центральной нервной системе.
β-клеточные аденомы, постоянно высвобождая инсулин даже при низкой концентрации глюкозы, вызывают развитие хронической гипогликемии. Гиперинсулинизм также вызывает повышенный распад гликогена в печени и мышцах. Глюкоза — это важный компонент метаболизма и источник энергии для всех тканей, особенно мозга. Мозг не имеет запасов глюкозы, поэтому на его функцию расходуется около 20% глюкозы, поступившей в организм. Если в кору полушарий прекращается поступление глюкозы, в ее клетках развиваются необратимые изменения (гибель элементов коры) и возникают когнитивные и другие психические нарушения. Гипогликемия является причиной выброса в кровь катехоламинов, это проявляется слабостью, тревогой, потливостью, учащенным сердцебиением, дрожью, возбудимостью. В результате гипогликемии замедляются все виды обмена в головном мозге, снижается тонус сосудов и увеличивается приток крови к мозгу из-за спазма сосудов на периферии. Все это ведет к развитию отека мозга.
В 1941 г. Whipple описал триаду симптомов, наиболее полно объединяющих различные стороны клинических проявлений инсулиномы, а также результаты исследования уровня сахара крови в момент приступа гипогликемии:
-
1. Возникновение приступов спонтанной гипогликемии натощак или через 2—3 часа после еды.
-
2. Падение уровня сахара крови ниже 50 мг % во время приступа.
-
3. Купирование приступа внутривенным введением глюкозы или приемом сахара.
«Золотым стандартом» в диагностике инсулиномы считается тест с 48–72часовым голоданием. У здоровых людей при голодании происходит снижение уровня и глюкозы, и инсулина. При проведении теста пациент воздерживается от приемов пищи, разрешается пить только воду. В это время контроль уровня глюкозы крови осуществляется каждые 3 ч, при снижении глюкозы крови <3,3 ммоль/л – каждый час. Тест завершают при появлении симптомов гипогликемии и уровне глюкозы крови <2,7 ммоль/л или по истечению 72 ч. Если у пациента в течение 72 ч отсутствуют симптомы гипогликемии и снижение гликемии <2,5 ммоль/л, проба прекращается, и ее результаты расцениваются как отрицательные. В большинстве случаев у больных с инсулиномой триада Уиппла развивается через 12–18 ч от начала теста, чаще в утренние часы, после ночного сна.
В латентной фазе при гиперинсулинизме, так же как при инсулиноме, ведущую роль играют нервно-психические расстройства. Неврологическая симптоматика при этом заболевании заключается в недостаточности VII и XII пар черепно- мозговых нервов по центральному типу, асимметрии сухожильных и периостальных, неравномерности или снижении брюшных рефлексов. Иногда наблюдаются патологические рефлексы Бабинского, Россолимо, Маринеске — Радовича, реже — другие. У больных могут наблюдаться симптомы пирамидной недостаточности без патологических рефлексов, а также нарушения чувствительности, которые заключаются в появлении зон кожной гипералгезии, СЗ, Д4, Д12, L2-5. Зоны Захарьина — Геда, характерные для поджелудочной железы (Д7—9), наблюдаются крайне редко. Стволовые нарушения в виде горизонтального нистагма и пареза взора вверх отмечаются примерно у 15% пациентов. Неврологический анализ показывает, что левое полушарие головного мозга более чувствительно к гипогликемическим состояниям, чем и объясняется большая частота его поражений по сравнению с правым. При тяжелом течении заболевания наблюдаются симптомы сочетанного вовлечения в патологический процесс обоих полушарий.
При диагностике применяются такие неинвазивные методы как трансабдоминальное ультразвуковое исследование (УЗИ), мультиспиральная компьютерная томография (МСКТ) органов брюшной полости, и инвазивные -эндоскопическая ультрасонография, тонкоигольная биопсия под контролем УЗИ. Следует отметить, что самым современным методом диагностики на сегодняшний день считается позитронно-эмиссионная томография.
Хирургическая резекция инсулиномы является основным методом лечения, но существуют и консервативные. Медикаментозная терапия показана при подготовке к оперативному лечению, при невозможности проведения хирургического вмешательства (например, незидиобластоз, множественные инсулиномы, неоперабельная злокачественная инсулинома) либо при отказе пациента от хирургического вмешательства. В качестве медикаментозной терапии применяется несколько препаратов, в частности октреотид - аналог соматостатина, который обладает высокой чувствительность к клеткам поджелудочной железы, подавляет секрецию инсулина и оказывает противоопухолевое действие на панкреатические эндокринные опухоли. Объем хирургического вмешательства зависит от типа, размера и локализации опухоли. Лапароскопическая резекция, энуклеация, частичная резекция поджелудочной железы или средняя панкреатэктомия показаны при доброкачественной единичной инсулиноме маленького размера, расположенной в теле или в хвосте поджелудочной железы. При множественных очагах, например опухоли с нечеткими границами >4 см в диаметре или расположенные вблизи основного протока поджелудочной железы, показана радикальная резекция. У пациентов с высоким операционным риском, лиц пожилого возраста, при тяжелом общем состоянии пациента возможно применение менее инвазивных методов лечения: алкогольной или радиочастотной абляции, эмболизации инсулиномы.
Клинический случай. Пациент Г. 23 года. Предъявлял жалобы на сухость во рту, сонливость, резкое ухудшение самочувствия, сопровождающееся слабостью, нарушением зрения, дрожью в теле, потливостью, преходящим нарушением речи и онемением нижних конечностей преимущественно после интенсивных физических нагрузок, эпизоды потери сознания.
Из анамнеза известно что первые симптомы появились 3 года назад в виде дрожи, тахикардии, головных болей, судорог, поведенческих нарушений. Отмечались редкие эпизоды потери сознания. Наблюдался у невролога и эпилептолога, принимал назначенные препараты - амитриптилин, фенибут, депакин, карбамазепин.
Настоящее ухудшение отмечает 23.12.2022 когда появились вышеуказанные симптомы. Была вызвана бригада СМП, при измерении уровень глюкозы - 1,9 ммоль/л. Терапия на до госпитальном этапе - в/в инфузия 60 мг глюкозы, после чего уровень глюкозы поднялся до 3,3 ммоль/л. Доставлен ГКБ им. А.К. Ерамишанцева, был госпитализирован в эндокринологическое отделение с диагнозом «Гипогликемическое состояние».
Анамнез жизни: операции, травмы, аллергию на лекарства, хронические заболевания отрицает; перенес новую коронавирусную инфекцию в 2021г, вакцинация Гам-КОВИД-Вак в 2021г; у эндокринолога не наблюдается; вредные привычки отрицает.
Состояние при поступлении: средней тяжести; сознание - ясное; кожные покровы бледно- розовые, влажные, цианоз и отеки отсутствуют; дыхание везикулярное, хрипов нет, ЧД-18 в 1 мин, Sp О²=99%; АД-125/75 мм рт.ст., ЧСС-86 уд/мин; живот мягкий, безболезненный; мочеиспускание не нарушено.
Осмотр невролога: данных на острую церебральную патологию не получено, рекомендована консультация эндокринолога.
Консультация эндокринолога: инсулинома? Для диагностического поиска и исключения МЭН 1 типа рекомендована КТ органов брюшной полости, МРТ гипофиза, анализ крови на эндогенный инсулин, С-пептид, кальций, паратгормон.
Результаты лабораторных анализов:
|
С-пептид |
8,830 нг/мл (1,1-5,0 |
|
Паратгормон |
20,2 пг/мл |
|
Свободный инсулин |
181,0 мкМЕ/мл (3,0-29,1) |
(данные анализы взяты в гипогликемическом состоянии пациента)
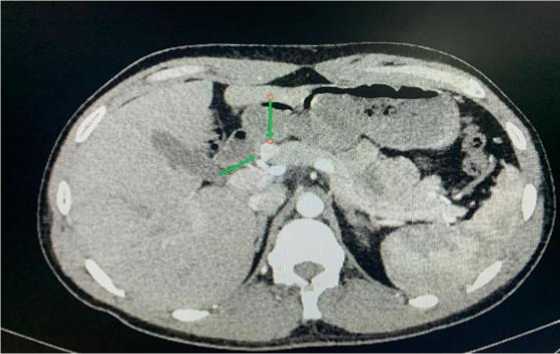
КТ органов брюшной полости: Поджелудочная железа: размеры нормальные. По передней поверхности тела определяется объемное образование размерами 13х12х14 мм, активно накапливающее КВ в артериальную фазу до 130 HU. В венозную и отсроченную образование сливается с окружающей паренхимой поджелудочной железы.
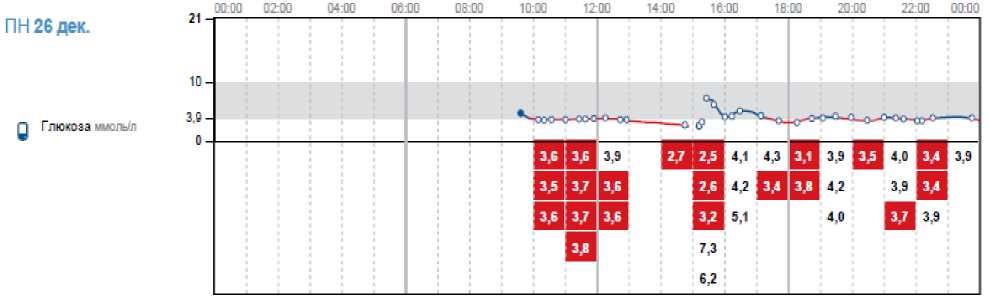
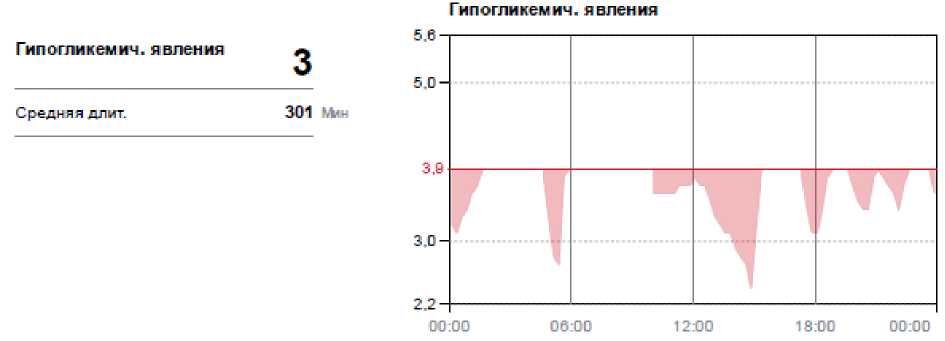
Выполнялся Flash-мониторинг глюкозы с помощью системы FreeStyle Libre. Система FreeStyle Libre —метод постоянного Flash-мониторинга, который помогает вести самоконтроль гликемии.
27.12.2022 выполнено оперативное инсулиномы поджелудочной железы.
вмешательство - лапароскопическое удаление
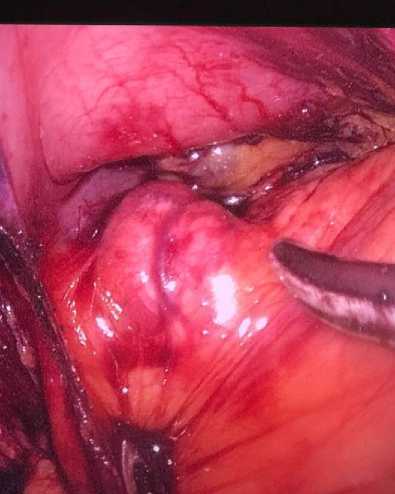
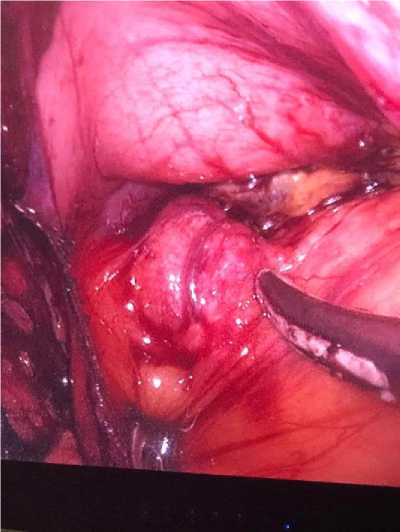
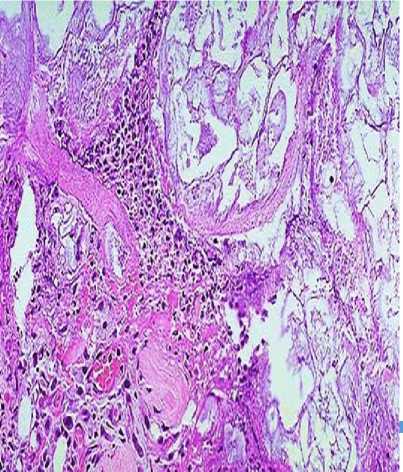
Прижизненное патологоанатомическое исследование биопсийного материала: доброкачественная инсулинома поджелудочной железы.

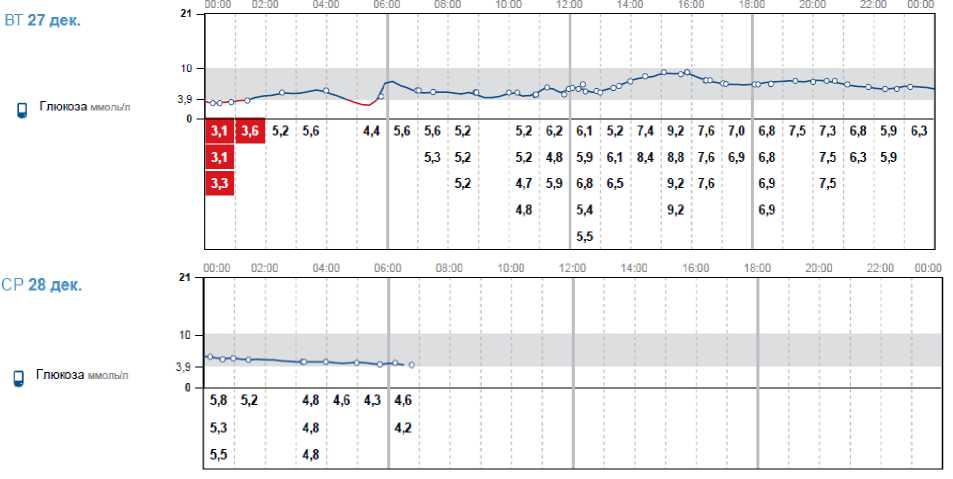
Результаты лабораторных исследований после энуклеации инсулиномы:
|
Свободный инсулин |
18,23 мкМЕ/мл |
|
С-пептид |
3,860 нг/мл |
Заключение. У пациента была своевременно заподозрена редко встречающаяся эндокринная опухоль – инсулинома. Благодаря работе мультидисциплинарной бригады, своевременному проведению лабораторных и инструментальных исследований, был вовремя поставлен верный диагноз и проведено оперативное лечение в виде энуклеации инсулиномы.
Список литературы Клинический случай в практике. Инсулинома поджелудочной железы
- Кондратьева Л.В., Мишарова А.П., Рогова Л.А. Инсулинома – сложности диагностики // Эндокринология: новости, мнения, обучение. 2020. Т. 9, № 1. C. 81–86. doi: 10.33029/2304-9529-2020-9-1-81-86.
- Юкина М.Ю., Нуралиева Н.Ф., Трошина Е.А., Кузнецов Н.С., Платонова Н.М. Гипогликемический синдром (инсулинома): патогенез, этиология, лабораторная диагностика. Обзор литературы (часть 1) // Проблемы эндокринологии. — 2017. — Т. 63. — №4. — С. 245—256. doi: 10.14341/probl2017634245-256.
- Манушарова Р.А./Функциональное состояние поджелудочной железы у больных инсулиномами до операции и в отдаленные сроки после удаления опухоли. Автореф. дис. канд. мед. наук.— 1972
- Клиническая эндокринология: руководство. 3-е изд. / под ред. Н.Т. Старковой. СПб.: Питер, 2002. 576 с
- Mihai Bm, Lacatusu CM, Arhire LI, et al. Pathological aspects underlying pancreatogenous hyperinsulinemic hypoglycemia—report of three cases. Rom J Morphol Embryol. 2015;56(1):251-256


