Клинический случай: лечение пациента с массивным костно-хрящевым экзостозом шейки лучевой кости
Автор: Васильев И.А., Майсигов М.Н., Логвинов А.Н., Фролов А.В., Бессонов Д.А., Ильин Д.О., Королев А.В.
Журнал: Клиническая практика @clinpractice
Рубрика: Клинические случаи
Статья в выпуске: 2 т.15, 2024 года.
Бесплатный доступ
Обоснование. Остеохондрома (костно-хрящевой экзостоз) является самым частым доброкачественным новообразованием костной ткани, составляя до 9% всех костных опухолей. Возможными признаками единичного костно-хрящевого экзостоза являются болевой синдром, ограничение амплитуды движений, компрессия сосудистых или невральных структур, крепитация. В литературе описано несколько клинических примеров лечения пациентов с костно-хрящевым экзостозом проксимального отдела лучевой кости. Особенностью анатомии проксимального отдела лучевой кости является близкое расположение таких анатомических структур, как задний межкостный нерв, энтезис дистального сухожилия двуглавой мышцы плеча, проксимальное лучелоктевое сочленение. Описание клинического случая. В данном клиническом примере впервые описана остеохондрома шейки лучевой кости, обусловливающая дефицит супинации.
Костно-хрящевой экзостоз, локтевой сустав, остеохондрома, шейка лучевой кости, контрактура, доброкачественное новообразование, задний межкостный нерв
Короткий адрес: https://sciup.org/143183236
IDR: 143183236 | DOI: 10.17816/clinpract626315
Treatment of a patient with massive osteochondral exostosis of the radial neck: clinical case
BACKGROUND: Osteochondroma (osteochondral exostosis) is the most common benign neoplasm of bone tissue, accounting for up to 9% of all bone tumors. Possible manifestations of a single osteochondral exostosis are pain, a limited range of motion, compression of vascular or neural structures, and crepitus. The literature describes several clinical cases of the treatment of patients with osteochondral exostosis of the proximal radius. A distinguishing feature of the proximal radius’s anatomy is the close location of such anatomical structures as the posterior interosseous nerve, the enthesis of the distal biceps tendon, and the proximal radioulnar joint. CLINICAL CASE DESCRIPTION: This clinical case for the first time describes osteochondroma of the radial neck, which causes supination deficiency.
Текст научной статьи Клинический случай: лечение пациента с массивным костно-хрящевым экзостозом шейки лучевой кости
Васильев И.А., Майсигов М.Н., Логвинов А.Н., Фролов А.В., Бессонов Д.А., Ильин Д.О., Королев А.В. Клинический случай: лечение пациента с массивным костно-хрящевым экзостозом шейки лучевой кости. Клиническая прак тика. 2024;15(2):81–88. doi:
Vasilev IA, Maysigov MN, Logvinov AN, Frolov AV, Bessonov DA, Ilyin DO, Korolev AV. Treatment of a patient with massive osteochondral exostosis of the radial neck: clinical case. Journal of Clinical Practice. 2024;15(2):81–88. doi:
Submitted 31.01.2024 Revised 24.03.2024 Published online 25.06.2024
В доступной литературе описаны единичные случаи остеохондромы проксимального отдела лучевой кости. Особенностью новообразований данной локализации является анатомическая близость проксимального лучелоктевого сочленения, заднего межкостного нерва и дистального сухожилия двуглавой мышцы плеча. Задний межкостный нерв иннервирует мышцы-разгибатели пальцев и кисти. Это глубокая ветвь лучевого нерва, которая отделяется от общего ствола по выходу его из спирального канала плеча. Нерв прободает межкостную мембрану предплечья спереди назад и далее располагается вдоль неё, отдавая моторные ветви мышцам. Важно также учитывать, что расположение нерва относительно лучевой кости варьирует в зависимости от положения предплечья, что следует учитывать при планировании доступа.
Одним из наиболее удобных доступов к проксимальному отделу лучевой кости является латеральный доступ [4]. Отношение заднего межкостного нерва к проксимальному отделу лучевой кости в процессе выполнения латерального доступа представляет практический интерес, [5]. В по- ложении пронации предплечья нерв проходит на расстоянии 29,2±6,2 мм дистальнее бугристости лучевой кости, но в то же время в положении супинации располагается дистальнее бугристости лишь на 11,0±2,8 мм [6]. Таким образом, при планировании латерального доступа следует пронировать предплечье, чтобы максимально отдалить задний межкостный нерв от места разреза. Разрез кожи проводится по линии, соединяющей проекцию наружного надмыщелка плеча и диафиз лучевой кости. Общее сухожилие разгибателей может быть рассечено вдоль [7] — таким образом визуализируются лучелоктевое сочленение, головка и шейка лучевой кости.
Существует ряд осложнений, связанных с наличием остеохондром, таких как компрессия расположенных рядом структур, переломы костно-хрящевых экзостозов, малигнизация. Риск малигнизации единичной остеохондромы составляет менее 1% [8]. Один из признаков, по которому можно заподозрить развитие вторичной хондросаркомы в области хрящевой шапочки остеохондромы, это увеличение толщины хряща на верхушке экзостоза, который в большинстве случаев составляет от 5 до 15 мм. S.A. Bernard с соавт. [9] в исследовании 67 остеохондром и 34 вторичных хондросарком отметили, что толщина хрящевой шапочки более 20 мм указывает на наличие вторичной хондросаркомы. Для остеохондром характерны несколько патогномоничных признаков, а именно наличие кортикального слоя костной ткани с хрящевым покровом на верхушке и сообщение костно-мозгового канала экзостоза с костью, на которой располагается новообразование.
В данной работе мы впервые представляем успешный опыт лечения пациента с костно-хрящевым экзостозом шейки лучевой кости, обусловливающим дефицит ротационных движений.
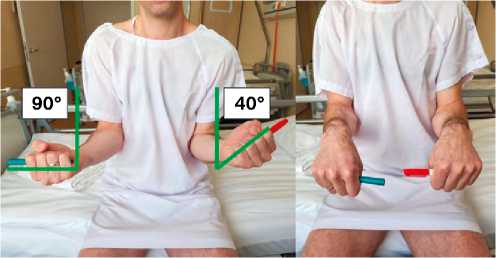
Рис. 1. Оценка амплитуды ротационных движений в локтевых суставах: отмечается дефицит супинации в левом локтевом суставе.
Fig. 1. Assessment of the amplitude of rotation in elbow joints: there is a deficiency of supination in the left elbow joint.
КЛИНИЧЕСКИЙ ПРИМЕР
О пациенте
Пациент К., 41 год, обратился в Европейскую клинику спортивной травматологии и ортопедии с жалобами на появление новообразования в проксимальном отделе левого предплечья и ограничение амплитуды движений в локтевом суставе. Пациент сообщил, что жалобы нарастали постепенно, ограничение ротационных движений предплечья прогрессировало в течение последних полутора лет.
При клиническом осмотре обращала на себя деформация по переднелатеральной поверхности предплечья. Признаков нестабильности связочного аппарата не выявлено, сила мышц сохранена. У пациента отмечалась полная амплитуда сгиба-ния/разгибания и пронации в локтевом суставе и ограничение супинации до 40 градусов (рис. 1). На момент обследования нейроциркуляторных нарушений в верхней конечности не выявлено.
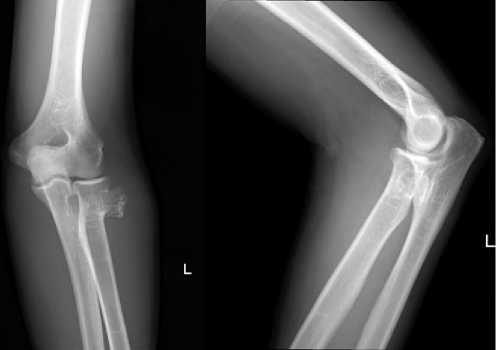
Рис. 2. Рентгенограммы левого локтевого сустава в прямой переднезадней и боковой проекциях: визуализируется новообразование костной плотности в области шейки лучевой кости.
Fig. 2. An X-ray image of the left elbow joint in the antero-posteral and lateral views: a bone density formation is visualized in the area of the radial neck.
Физикальная диагностика
По данным рентгенографии локтевого сустава визуализируется новообразование в области шейки лучевой кости (рис. 2). Для уточнения характера новообразования и его отношения с параартику-лярными структурами принято решение о выполнении компьютерной (КТ) и магнитно-резонансной (МРТ) томографии локтевого сустава.
По данным КТ локтевого сустава определены расположение новообразования (по заднелатеральной поверхности шейки лучевой кости) и его размеры (19x28x31 мм) (рис. 3). С помощью КТ установлено также, что губчатая кость в составе экзостоза в области основания сообщается с губ- чатой костью шейки лучевой кости, что является патогномоничным признаком остеохондромы.
По результатам МРТ визуализирован хрящевой покров на верхушке новообразования (максимальная толщина 7 мм) и определено взаимоотношение с окружающими тканями; исключены признаки инфильтративного роста в области верхушки новообразования (рис. 4).
Предварительный диагноз
На основании результатов клинического и инструментального обследования установлен предварительный диагноз: «Остеохондрома проксимального отдела левой лучевой кости».
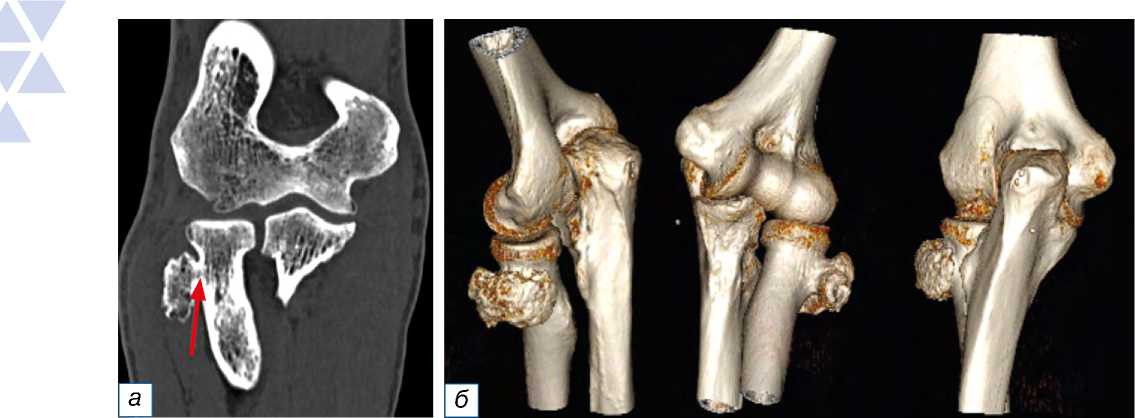
Рис. 3. Компьютерная томография левого локтевого сустава, фронтальная плоскость ( а ): стрелкой указано сообщение губчатой кости новообразования и шейки лучевой кости. 3D-реконструкция левого локтевого сустава по данным компьютерной томографии ( б ).
Fig. 3. Computed tomography of the left elbow joint, frontal plane ( а ): the arrow indicates the connection between the cancellous bone of the neoplasm and the neck of the radius. 3D reconstruction of the left elbow joint ( б ).
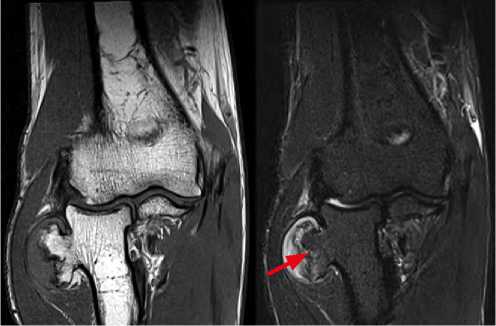
Рис. 4. Магнитно-резонансная томография левого локтевого сустава, фронтальная плоскость, Т1 и Т2 последовательности: красная линия указывает на толщину хрящевого покрова новообразования (7 мм).
Fig. 4. MRI of the left elbow joint, frontal plane, T1 and T2 sequences: the red line indicates the thickness of the cartilage covering the neoplasm (7 mm).
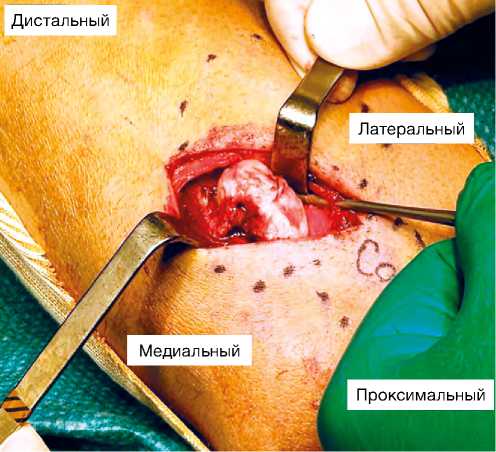
Рис. 5. Визуализирована верхушка новообразования.
Fig. 5. The tip of the neoplasm is visualized.
Хирургическое лечение
-
1. Пациенту рекомендовано хирургическое лечение.
Операцию проводили в положении пациента на спине с отведённой верхней конечностью, расположенной на приставном столе. Метод анестезиологического пособия — блокада плечевого сплетения с дополнительной внутривенной седацией. Операция проводилась под контролем электронно-оптического преобразователя с использованием пневматического турникета на проксимальной трети плеча. Исходя из локализации новообразования, выбран латеральный доступ в проекции новообразования. По мере выполнения диссекции общее сухожилие разгибателей рассечено вдоль, мышцы тупым образом разведены вдоль волокон. Капсула сустава осталась интактной. По мере выполнения диссекции визуализирован задний межкостный нерв, в процессе удаления новообразования нерв был защищён ретрактором.
Далее визуализировано новообразование на широком основании в области шейки лучевой кости с хрящевым покрытием на верхушке (рис. 5). При помощи набора долот и костных кусачек выполне-
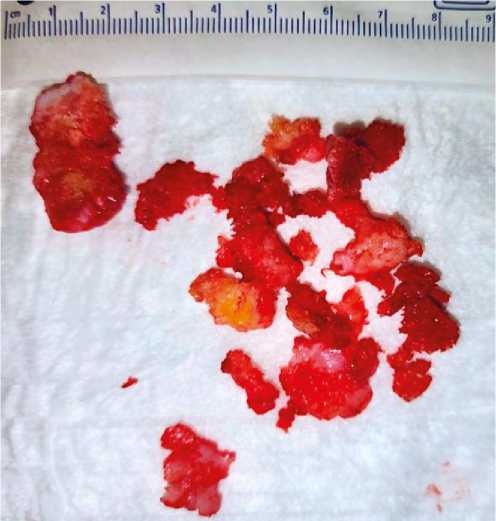
Рис. 6. Макропрепарат и микроскопический вид удалённого новообразования (окраска гематоксилином и эозином, х 10).
Fig. 6. Macroscopic and microscopic view of the removed tumor (Hematoxylin and eosin, x 10).
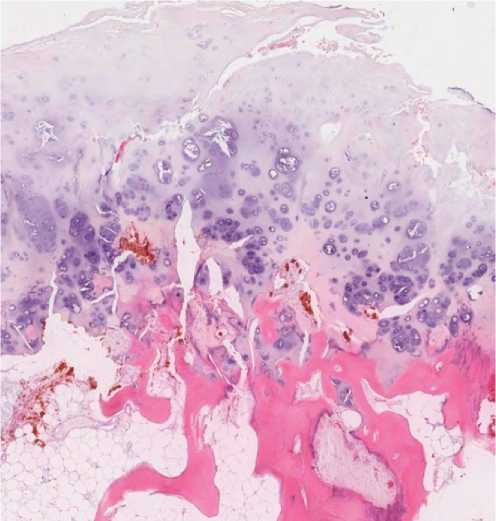
но удаление новообразования, препарат направлен на гистологическое исследование. Область основания экзостоза обработана рашпилем и электрокоагулятором. Рана промыта антисептиками, ушита послойно наглухо без оставления дренажей. Макроскопически препарат представляет собой фрагменты губчатой костной ткани с признаками наличия жёлтого костного мозга и фрагментами хряща на верхушке новообразования. Признаков некроза или кровоизлияний не выявлено (см. рис. 5). Микроскопически отчётливо визуализируются гнёздные скопления хондроцитов (рис. 6). Признаков клеточной атипии не выявлено. Гистологически диагноз подтверждён— остеохондрома.

Рис. 7. Амплитуда ротационных движений на сроке 12 месяцев после операции.
Fig. 7. Rotation movements amplitude 12 months after the surgery.
Динамика и исходы
В послеоперационном периоде верхняя конечность в течение 2 недель была иммобилизована в косыночной повязке. Движения в локтевом суставе разрешены в полном объёме по болевым ощущениям с первого дня после операции. В первые сутки после операции выполнены контрольные рентгенограммы локтевого сустава.
Для оценки функции верхней конечности и болевых ощущений в периоперационном периоде мы использовали визуальную аналоговую шкалу боли (ВАШ) и опросник исходов и неспособности руки и кисти DASH (Disabilities of the Arm, Shoulder and
Hand). До хирургического лечения показатели по шкале DASH составляли 24,2 балла, по шкале ВАШ — 1 балл. В раннем послеоперационном периоде отмечались значения до 5 баллов по ВАШ, и в течение 2 недель после операции болевые ощущения полностью регрессировали.
При контрольном осмотре через 12 месяцев после операции отмечалась полная амплитуда движений в локтевом суставе (рис. 7); по данным опросных шкал получены следующие результаты: DASH — 0 баллов, ВАШ — 0 баллов (табл. 1). Пациент приступил к занятиям спортом на любительском уровне через 2 месяца после операции.
Таблица 1 / Table 1
Динамика показателей шкал и амплитуды движений /
Dynamics of the scale indicators and patient’s range of motion
|
Срок наблюдения DASH, балл ВАШ, балл Супинация предплечья (град.) |
|||
|
До операции |
24,2 |
1 |
40 |
|
2 нед после операции |
12 |
0 |
50 |
|
12 мес после операции |
0 |
0 |
86 |
ОБСУЖДЕНИЕ
Остеохондрома — самое частое доброкачественное новообразование длинных трубчатых костей. В составе экзостоза присутствует как компактная, так и губчатая костная ткань; более того, костномозговые каналы экзостоза и подлежащей кости соединяются, что считают патогномочнич-ным симптомом [9]. В нашем случае, наиболее вероятно, из-за небольших размеров новообразования экзостоз целиком представлен губчатой костной тканью, более того, на уровне шейки и головки лучевая кость представлена губчатой костной тканью (костномозговой полости на этом уровне нет).
-
A. Alsawadi и соавт. [10] описывают остеохондрому бугристости лучевой кости с клиническим проявлением в виде щелчков в области кистевого сустава. По данным авторов, установить диагноз было затруднительно, так как щелчки иррадиировали от области локтевого в область кистевого сустава. Удаление новообразования позволило полностью восстановить функцию конечности пациента. Интраоперационно исследователи установили, что причиной щелчков был перекат дистального сухожилия двуглавой мышцы плеча через остеохондрому.
Группы под руководством C.H. Cho [11] и J.P. Kim [12] описывают клинические случаи костно-хрящевого экзостоза проксимального отдела лучевой кости, который осложнился отрывом дистального сухожилия двуглавой мышцы плеча. Удаление новообразования с рефиксацией дистального сухожилия двуглавой мышцы плеча позволило добиться удовлетворительных результатов лечения пациентов.
В работе O. Oz и соавт. [13] у пациента с остеохондромой проксимального отдела лучевой кости главным клиническим проявлением была нейропатия поверхностной ветви лучевого нерва и моторных ветвей лучевого нерва, иннервирующих плечелучевую мышцу. В данном примере пациент отказался от предложенного ему хирургического лечения.
Вышеуказанные примеры указывают на возможные различные клинические проявления новообразования в проксимальном отделе предплечья. Лечение пациентов с костно-хрящевым экзостозом проксимального отдела лучевой кости не отличается от общепринятых методов лечения пациентов с доброкачественными новообразованиями. Доступ осуществлялся в положении максимальной пронации предплечья с целью снижения риска повреждения заднего межкостного нерва. Нам удалось визуализировать нерв и защитить его ретракторами. Ключевым моментом при этом является адекватно визуализированное новообразование и определение его взаимоотношения с рядом расположенными анатомическими структурами.
ЗАКЛЮЧЕНИЕ
В представленном клиническом примере у пациента отмечалась изолированная остеохондрома шейки лучевой кости. Главной жалобой пациента было ограничение амплитуды движений в локтевом суставе, что снижало качество жизни пациента. После иссечения новообразования удалось достичь отличной функции верхней конечности по результатам физикального осмотра и данным опросных шкал.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении исследования.
Список литературы Клинический случай: лечение пациента с массивным костно-хрящевым экзостозом шейки лучевой кости
- Tepelenis K, Papathanakos G, Kitsouli A, et al. Osteochondromas: An updated review of epidemiology, pathogenesis, clinical presentation, radiological features and treatment options. In Vivo. 2021;35(2):681–691. doi: 10.21873/invivo.12308
- Garcia RA, Inwards CY, Unni KK. Benign bone tumorsrecent developments. Semin Diagn Pathol. 2011;28(1):73–85. doi: 10.1053/j.semdp.2011.02.013
- Ng C, Bibiano L, Grech S, Magazinovic B. Antecubital antecubital fossa solitary osteochondroma with associated bicipitoradial bursitis. Case Rep Orthop. 2015;2015:560372. doi: 10.1155/2015/560372
- Hohenberger GM, Schwarz AM, Maier MJ, et al. Safe zone for the posterior interosseous nerve with regard to the lateral and posterior approaches to the proximal radius. Surg Radiol Anat. 2018;40(9):1025–1030. doi: 10.1007/s00276-018-2004-6
- Kocher T. Textbook of operative surgery. Operations at the elbow. 3rd ed. Stiled H.J., Paul C.B., translators. London: Adam and Charles Black; 1911. 723 р.
- Hackl M, Wegmann K, Lappen S, et al. The course of the posterior interosseous nerve in relation to the proximal radius: Is there a reliable landmark? Injury. 2015;46(4):687–92. doi: 10.1016/j.injury.2015.01.028
- Berdusco R, Louati H, Desloges W, et al. Lateral elbow exposures: The extensor digitorum communis split compared with the kocher approach. JBJS Essent Surg Tech. 2015;5(4):e30. doi: 10.2106/JBJS.ST.N.00048
- Herget GW, Kontny U, Saueressig U, et al. [Osteochondroma and multiple osteochondromas: recommendations on the diagnostics and follow-up with special consideration to the occurrence of secondary chondrosarcoma. (In German)]. Radiologe. 2013;53(12):1125–1136. doi: 10.1007/s00117-013-2571-9
- Bernard SA, Murphey MD, Flemming DJ, Kransdorf MJ. Improved differentiation of benign osteochondromas from secondary chondrosarcomas with standardized measurement of cartilage cap at CT and MR imaging. Radiology. 2010;255(3):857–865. doi: 10.1148/radiol.10082120
- Alsawadi A, Abbas M, Stanton J. Bicipital tuberosity osteochondroma causing painful clicking around the wrist: Case report and literature review. Hand Surg. 2012;17(2): 229–232. doi: 10.1142/S0218810412720227
- Cho CH, Jung GH, Song KS, et al. Osteochondroma of the bicipital tuberosity causing an avulsion of the distal biceps tendon. Orthopedics. 2010;33(11):849. doi: 10.3928/01477447-20100924-28
- Kim JP, Seo JB, Kim MH, et al. Osteochondroma associated with complete rupture of the distal biceps tendon: Case report. J Hand Surg Am. 2010;35(8):1340–1343. doi: 10.1016/j.jhsa.2010.05.018
- Oz O, Yücel M, Ulaş U, et al. Superficial radial neuropathy and brachioradial motor nerve palsy associated with proximal radius osteochondroma. Neurol Neurochir Pol. 2010;44(2):208–210. doi: 10.1016/s0028-3843(14)60013-x


