Клиническое наблюдение клеточной лимфомы тонкой кишки
Автор: Михайличенко Максим Игоревич, Михайличенко Сергей Игоревич
Журнал: Хирургическая практика @spractice
Рубрика: Клинические наблюдения
Статья в выпуске: 1, 2013 года.
Бесплатный доступ
Представлено клиническое наблюдение осложненной формы лимфомы тонкой кишки с благоприятным исходом после проведения комбинированного лечения. Показано, что опухоли тонкой кишки протекают скрыто, под маской многих заболеваний, и пациенты обращаются за помощью в поздней стадии заболевания, в период осложнений.
Лимфома, тонкая кишка, перфорация, обтурационная кишечная непроходимость, опухоль тонкой кишки, перитонит
Короткий адрес: https://sciup.org/142211497
IDR: 142211497
Clinical follow-cell lymphoma of the small intestine
Even in complicated forms of lymphoma of the small intestine in the absence of metastases may combination therapy with a favorable outcome. Diagnosis of the disease is quite difficult, as to the period of complications as bowel obstruction and perforation, it practically does not manifest itself.
Текст научной статьи Клиническое наблюдение клеточной лимфомы тонкой кишки
Злокачественные опухоли тонкой кишки – довольно редкая патология. Из них аденокарциномы составляют около 40%, карциноиды – 30%, лимфомы – 20%, на саркомы и метастазы из других органов приходится 10%. [2, 3, 4]. Нередко злокачественные новообразования тонкой кишки возникают на фоне болезни Крона, целиакии и других хронических заболеваний. Согласно современной классификации различают: В-клеточную, Т-клеточную лимфомы, лимфома Ходжкина [1, 3, 4]. А методом иммунофенотипирования выделяют более 30 подвидов лимфом.
На практике В- и Т-клеточные лимфомы встречаются крайне редко и почти не описаны в литературе. Эти лимфомы локализуется чаще в подвздошной кишке и в илеоцекальной области или имеют первично множественную локализацию в тонкой и толстой кишке. В своем развитии опухоль может изъязвляться, разрастаться, образуя полиповидные образования [4, 7]. При диффузном росте, который свойствен большинству неходжкинских лимфом, происходит инфильтрация стенки кишки бластными лимфоцитами. При вовлечении в патологический процесс лимфатических узлов брыжейки тонкой кишки и забрюшинных лимфатических узлов нарушается лимфообращение и развивается синдром экссудативной энтеропатии [1, 2, 8]. Особенностью ее в этих случаях является выраженная гипопротеинемия, которую не удается купировать интенсивной парентеральной терапией [2].
У большей части больных с лимфомой тонкой кишки во время операции выявляют отдаленные метастазы [1]. Есть наблюдение, что при опухолях размером менее 2 см отдаленные метастазы обнаруживаются только в 2%, а при размерах более 2 см – в 80–90% случаев. А потому, пятилетняя выживаемость после радикального лечения не превышает 25% [3, 4, 7, 8].
При локальной форме лимфомы прогноз более благоприятный [3, 4, 7, 8]. Приводим собственное наблюдение с благоприятным исходом.
Клиническое наблюдение
Пациент Р., 50 лет, и/б № 2213, госпитализирован в хирургическое отделение городской клинической больницы №1 г. Чита 10.10.08 с жалобами на острые боли в эпигастральной области, слабость, недомогание, тошноту в течение 3 дней. Однократно до поступления в стационар была рвота. Накануне принимал жирную пищу. Объективный осмотр был затруднен в связи с ожирением пациента III степени. ИМТ – 46,2 кг/м2. При пальпации умеренное напряжение мышц передней брюшной стенки, положительны симптомы Менделя, Щеткина-Блюмберга. Обзорная рентгенограмма живота не информативна ввиду выраженной подкожно-жировой клетчатки. Предварительный диагноз – острый панкреатит, распространенный ферментативный перитонит.
Для уточнения диагноза выполнена диагностическая лапароскопия через 2,5 ч после поступления в стационар. Обнаружены признаки распространенного гнойно-фибринозного перитонита. Диагноз острого панкреатита не подтвержден. После предоперационной инфузионной подготовки под эн-дотрахеальным наркозом произведена верхнесрединная лапаротомия. В брюшной полости мутный с примесью желчи экссудат, на петлях тонкой кишки и большом сальнике налет фибрина. При ревизии тонкой кишки на расстоянии 1 метра от дуоденоеюнального перехода выявлена опухоль размерами 7x7x9 см, неправильной формы, с бугристой поверхностью, хрящевой плотности. В области опухоли тонкая кишка деформирована и непроходима (рис. 1). В центре новообразования - перфорационное отверстие 0,2x0,2 см с подтеканием тонкокишечного содержимого. Интраоперационный диагноз: Аде-
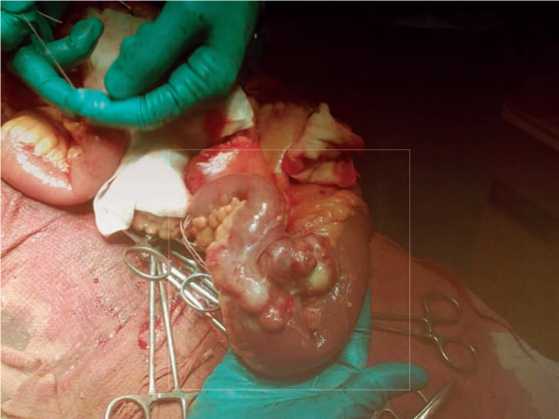
Рис. 1. Интраоперационная фотография опухоли противобрыжеечного края тонкой кишки с обтурацией просвета и перфорацией

нокарцинома тонкой кишки. Т4NхM0. Перфорация опухоли. Обтурационная тонкокишечная непроходимость. Распространенный гнойно-фибринозный перитонит.
Коллегиально решено выполнить резекцию пораженного участка тонкой кишки в пределах здоровых тканей с клиновидным иссечением брыжейки, с последующим наложением анастамоза «бок в бок». Выполнена назогастроинтестинальная интубация, санация и дренирование брюшной полости.
По данным литературы, подобная тактика применяется большинством авторов, занимающихся оперативным лечением лимфом. Яхнина Е.И., Асцатуров И. А., Аль-Ради Л. С [4] провели около 70 подобных резекций по поводу лимфомы тонкой кишки с пятилетним сроком выживаемости – 25%.
В послеоперационном периоде у пациента на протяжении 4 суток сохранялся парез кишечника. Подобное послеоперационное течение с длительным парезом кишечника описано в литературе, что связывают с давностью патологического процесса и декомпенсацией сократительной способности пораженного участка кишки [2]. Значительную роль играет и операционная травма. Интестинальный зонд удален на 4 сутки, по мере восстановления перистальтики кишки.
Других осложнений в послеоперационном периоде у данного пациента не наблюдалось. Гистологически и иммуногистохимически установлена В-клеточная лимфома. Для уточнения диагноза препарат направлен на иммуногистохимическое исследование. Заключение: В-клеточная лимфома (рис. 2, 3).
Пациент на 14 сутки в удовлетворительном состоянии переведен в химиотерапевтическое отделение онкодиспансера для дальнейшего лечения. Осмотрен через один год после комбинированного лечения. Жалоб не предъявляет, состояние удовлетворительное.
Заключение
Ретроспективно анализируя данное клиническое наблюдение и системно наблюдая пациента в отдаленном послеоперационном периоде, установлено наличие первых симптомов
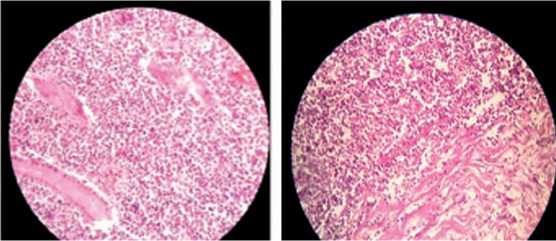
Рис. 2. Диффузный рост лимфомы в Рис. 3. Прорастание лимфомы в слизистой тонкой кишки (окраска серозный слой тонкой кишки, видны гематоксилин и эозин, x200) остатки желез (окраска гематоксилин и эозин, x200)
заболевания задолго до госпитализации и амбулаторного (консервативного) лечения пациента. Это указывает на недостаточную онкологическую настороженность врачей амбулатор- ного звена относительно опухолей тонкой кишки, отсутствие специфической клинической симптоматики при данном заболевании, затрудняющей диагностику, длительном его течении, манифестацией которого могут быть тяжелые осложнения в виде обтурационной кишечной непроходимости, перфорации тонкой кишки и перитонита. Именно поэтому все пациенты с жалобами даже на самые незначительные боли и дискомфорт в животе должны быть обследованы для своевременного выявления заболеваний, требующих хирургического лечения. Однако даже при осложненной форме лимфомы тонкой кишки, при условии отсутствия метастазов возможно комбинированное лечение с благоприятным исходом.
Список литературы Клиническое наблюдение клеточной лимфомы тонкой кишки
- Комаров Ф.И. Руководство по гастроэнтерологии. М: Изд-во «Медицина», 1996. Т. 3. С. 40-43.
- Поддубная И.В. Интрон в терапии зрелоклеточных лимфом//Гематология и трансфузиология. 1998. № 4. С. 16-20.
- Поддубная И.В. Рак тонкой кишки//Современная онкология. 2008. № 1. С. 48-55.
- Яхнина Е.И., Асцатуров И.А., Аль-Ради Л.С. лимфоци-тома селезенки -отдельная нозологическая форма, требующая специфической тактики ведения//Тер. арх. 1996. № 7. С. 48-58.
- Bozdag A.D., NazliO., Tansug Т. et al.//Hepatogastroenterology. 2003. Vol. 50 (Suppl. 2). P. 17-21
- De Franco A., Celi G., Restaino G. et al.//Rays. 2002. Vol. 27, № 1. P. 35-50.
- Harris N.L., Jaffe E.S.,Stein H. et al. A Revised European-American Classification of Lymphoid Neoplasms: A Proposal from the International Lymphoma Study Group//Blood. 1994. Vol. 84, №5. P. 1361-1392.
- Kaerlev L., Teglbjaerg P.S., Sabroe S. et al.//J. Occup. Environ. Med. 2002. Vol. 44, № 6. P. 516-522.


