Клиническое значение травматических внутричерепных гематом прогрессирующего характера в остром периоде черепно-мозговой травмы
Автор: Мидленко А.И., Шигапов М.И., Салин А.В., Рябов С.Ю., Соколов М.С.
Журнал: Ульяновский медико-биологический журнал @medbio-ulsu
Рубрика: Клиническая медицина
Статья в выпуске: 2, 2022 года.
Бесплатный доступ
Данная работа посвящена одному из актуальных вопросов нейрохирургии - черепно-мозговому травматизму, в частности внутричерепным гематомам. Своевременная диагностика травматических внутричерепных гематом и выбор верной тактики лечения являются одними из основных факторов, ведущих к выздоровлению пациента. Цель исследования - провести анализ внутричерепных гематом и характера их изменений в динамике при нейровизуализации структур головного мозга; оценить эффективность проведения КТ и МРТ головного мозга в условиях стационара. Материалы и методы. Произведен анализ 2255 медицинских карт больных, прошедших лечение в нейрохирургических отделениях ГУЗ УОКЦСВМП и ГУЗ ЦГКБ, 61 акта судебно-медицинских вскрытий и 373 протоколов операций, проведенных в 2015 г. Результаты. Из 2255 пациентов внутричерепные гематомы были диагностированы у 198 (8,7 %) чел. По временному фактору эти гематомы были распределены следующим образом: острые - 150 (75,8 %); подострые - 35 (17,7 %); хронические - 8 (4,0 %). В 5 (2,5 %) случаях выявлены отсутствующие в существующей классификации и, следовательно, не изученные в достаточной степени гематомы. С учетом нарастания их объема в динамическом наблюдении данные гематомы были названы «прогрессирующими». Выводы. Особенность течения «прогрессирующих» внутричерепных гематом обусловливает необходимость проявления клинической настороженности. В связи с этим данная патология требует более подробного исследования с целью создания системы клинико-нейровизуализационного мониторинга и выработки рекомендаций по лечению пациентов.
Травматические внутричерепные гематомы, прогрессирующие внутричерепные гематомы, внутричерепные гематомы малого объема, черепно-мозговая травма, ушиб головного мозга
Короткий адрес: https://sciup.org/14124540
IDR: 14124540 | УДК: 616.833.1-001-089 | DOI: 10.34014/2227-1848-2022-2-61-69
Clinical significance of progressive traumatic intracranial hematomas in acute period of traumatic brain injury
This work is devoted to one of the topical issues of neurosurgery, namely, craniocerebral injuries, in particular, intracranial hematomas. Timely diagnosis of traumatic intracranial hematomas and the choice of a correct treatment strategy are the main factors of patient's recovery. The purpose of the study was to monitor intracranial hematomas and their changes using neuroimaging of brain structures, and to evaluate brain CT and MRI efficacy in a hospital setting. Materials and Methods. The authors analyzed 2255 medical records of patients treated in the neurosurgical departments of Ulyanovsk Regional Clinical Center for Specialized Types of Medical Care named after E.M. Chuchkalov and Central City Clinical Hospital, 61 reports of forensic autopsies and 373 surgical reports. Surgical procedures were performed in 2015. Results. Intracranial hematomas were diagnosed in 198 patients (8.7 %). According to the time factor, the hematomas were distributed as follows: 150 acute (75.8 %); 35 subacute (17.7 %); 8 chronic (4.0 %). In five cases (2.5 %), the authors identified hematomas that were not registered in the existing classification. Such hematomas have not been adequately investigated yet. Such hematomas were called “progressive", due to their increase in case follow-up. Conclusion. The peculiarities of “progressive" intracranial hematoma development necessitates clinical suspicion. In this regard, the pathology requires a more detailed study in order to create a system of clinical and neuroimaging monitoring and develop management guidelines.
Текст научной статьи Клиническое значение травматических внутричерепных гематом прогрессирующего характера в остром периоде черепно-мозговой травмы
Введение. В настоящее время, в период технологического прогресса, частота развития черепно-мозговой травмы (ЧМТ) у населения значительно возросла. Ежегодно в России ЧМТ получают 700 тыс. чел., из них до 50 тыс. чел. погибают и около 50 тыс. становятся инвалидами [1].
Лечебная тактика при травматических внутричерепных гематомах длительное время была одинаковой: установление наличия гематомы с признаками компрессии вещества головного мозга, а также наличия неврологической симптоматики служило основанием для хирургического удаления таких сгустков крови.
В последние годы в связи с уточнением патогенетических механизмов образования травматических внутричерепных гематом (ВЧГ) головного мозга, изучением их клиники и диагностики, а также развитием анестезиологии и реаниматологии, совершенствованием способов терапии удалось значительно улучшить результаты лечения данной категории пострадавших [2]. Использование в диагностике компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) позволило уточнить истинную частоту травматических ВЧГ, их локализацию и объем [3]. В связи с этим открылись новые возможности по снижению летальности и инвалидизации нейротравматологических больных, побуждающие к дальнейшим научным поискам решения этой многогранной проблемы.
На основании морфологических исследований после аутопсий было определено время формирования ВЧГ. Свертывание сгустка начинается через 1–2 ч после травмы и завершается ко вторым-третьим суткам [4]. Именно эти сроки – от 3 ч до 3 сут – определяют острую гематому. Подострую гематому характеризует образование мембраны, внутренний слой которой начинает формироваться с 13-го по 17-й день, а к концу 18–26-го дня гематома становится полностью окруженной толстым наружным слоем мембраны и тонким внутренним. В связи с этим приняты сроки подострой и хронической гематом. Подострой гематомой считается гематома в сроки от 3 сут до 3 нед. Хроническая гематома характеризуется наличием капсулы, ее определяют сроки формирования свыше 3 нед. [5, 6]. Кроме того, в 0,3–8,7 % случаев всех ЧМТ встречаются поздние или отсроченные кровоизлияния, которые могут появляться через несколько часов, дней или месяцев после травмы.
Выделяют несколько причин формирования отсроченных гематом: первичный надрыв сосудистой стенки; тромбоцитопения; диссеминированное внутрисосудистое свертывание, обусловленное ЧМТ; алкогольная интоксикация [7]. В течение первых 3 ч после тяжелых ЧМТ в 22 % случаев симптомов нарастающих гематом не наблюдается [8]. Таким образом, небольшие по объему очаги или даже невидимые при первичной КТ повреждения мозга могут прогрессировать и достигать «хирургических» объемов за несколько часов с лавинообразным клиническим ухудшением [9].
Цель исследования. Провести анализ диагностированных внутричерепных гематом и характера их изменений в динамике при нейровизуализации структур головного мозга, а также оценить эффективность проведения КТ-и МРТ-мониторинга головного мозга в условиях стационара.
Материалы и методы. Исследование проведено в условиях нейрохирургических отделений ГУЗ УОКЦСВМП и ГУЗ ЦГКБ г. Ульяновска, в которых оказывается экстренная и плановая помощь по профилю «нейрохирургия» (коечный фонд – 60 и 30 койко-мест соответственно). Произведен анализ 2255 медицинских карт больных, прошедших лечение в данных нейрохирургических отделениях, 61 акта судебно-медицинских вскрытий и 373 протоколов оперативных вмешательств, проведенных в 2015 г.
Проведено наблюдение за пациентами, отобранными по принципу механического отбора по заранее определенному признаку – увеличение внутричерепных гематом по истечении времени. В выборку не были включены пациенты с наличием геморрагических очагов пропитывания.
Всем пациентам формировался диагноз на основании классификации ЧМТ [10], а также клинико-компьютерно-томографической классификации ушибов головного мозга [11]. В соответствии со стандартами оказания медицинской помощи пациентам с ЧМТ проводились КТ головного мозга и костей черепа, неврологический осмотр с оценкой уровня сознания на основании шкалы ком Глазго (Грэхэмом Тиздейлом, Б.Дж. Дженнетт, 1974), а также классификации нарушения уровня сознания (А.Н. Коновалов, Т.А. Доброхотова, 1998).
В ГУЗ УОКЦСВМП нейровизуализация проводилась на аппарате КТ GeneralElectric (64-срезовый аппарат), в ГУЗ ЦГКБ – на аппарате КТ Toshiba (32-срезовый аппарат).
Результаты. Из 2255 пациентов внутричерепные гематомы диагностированы у 198 (8,7 %) чел.: 43 (21,8 %) женщин (средний возраст – 68,5 года) и 155 (78,2 %) мужчин (средний возраст – 52 года).
По временному фактору внутричерепные гематомы распределились следующим образом: острые – 150 (75,8 %); подострые – 35 (17,7 %); хронические – 8 (4,0 %). В 5 (2,5 %) случаях были впервые зафиксированы отсутствующие в существующей классификации гематомы. Их характеризовали следующие признаки: объем первичных ВЧГ травматического генеза составлял по данным КТ менее 50 см3. В динамике на фоне ухудшения состояния больных и нарушения сознания пациентам в сроки от 10 ч до 2 сут была выполнена повторная КТ головного мозга, которая вы- явила увеличение объема ВЧГ от 50 до 140 мл, что явилось показанием для проведения экстренного оперативного лечения. С учетом нарастания объема гематом в динамическом наблюдении они были названы «прогрессирующими».
Из диагностированных 198 гематом субдуральные гематомы (СДГ) составили 112 (56,6 %), внутримозговые (ВМГ) – 26 (13,1 %), эпидуральные (ЭДГ) – 21 (10,6 %), смешанные – 39 (19,7 %).
В зависимости от уровня сознания пациенты с ВЧГ расположились по шкале ком Глазго (ШКГ) следующим образом: ШКГ 15– 14 баллов – 103 пациента, ШКГ 13–11 баллов – 83 пациента, ШКГ 10–7 баллов – 23 пациента, ШКГ 6–3 балла – 21 пациент.
В 60 (52,2 %) случаях было проведено оперативное лечение пациентов с ВЧГ.
Общая летальность при ЧМТ составила 2,26 %, а при наличии внутричерепных гематом – 25,7 %. Досуточная послеоперационная летальность составила 9 (20,9 %) случаев. С сочетанной травмой умерло 6 (13,9 %) чел. Среднее время с момента поступления до смерти составило 4,5 сут. Средний койко-день – 11,6.
Ведущим методом оперативного лечения острых и подострых внутричерепных гематом являлась декомпрессивная трепанация черепа.
Показания к оперативному лечению основывались на клинических рекомендациях лечения пациентов с тяжелой ЧМТ, утвержденных Минздравом России в 2014 г. [12]. Было зафиксировано 8 (15,1 %) негнойных послеоперационных осложнений в виде рецидивов гематом. Гнойных осложнений за весь период анализа не отмечено.
Случай 1. Пациент К., 43 года. Доставлен в приемное отделение ГУЗ ЦГКБ 25.09.2017 бригадой СМП с жалобами на головную боль, головокружение, потерю сознания, боль в местах ушибов. Сбор анамнеза и жалоб затруднен. Анамнез: со слов очевидцев, 25.09.2017 пациент упал на улице во время судорожного приступа, ударился головой. Нейростатус: сознание на уровне умеренного оглушения (ШКГ 14 баллов). Критика несколько снижена. Зрачки D=S, фотореакция сохранена. Нистагм горизонтальный мелкоразмашистый. Сухожильные рефлексы D=S, средние. Двигательных и чувствительных нарушений не выявлено. Патологические рефлексы, менингеальные знаки не определяются. Локальный статус: кровоподтек, ссадина в лобной области. Описание КТ (рис. 1): внутримозговая гематома лобной доли слева объемом до 9,0 см3. Пластинчатая СДГ левой гемисферы объемом 6,3 см3.
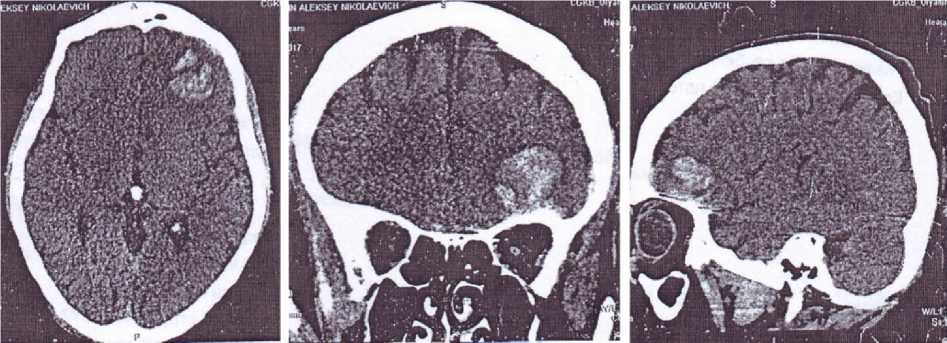
Рис. 1. КТ головы от 25.09.2017
Fig. 1. Head computer tomography, September 25, 2017
26.09.2017 в 10:15 состояние пациента резко ухудшилось. При осмотре жалобы не предъявляет. Нейростатус: сознание на уровне сопора (ШКГ 9 баллов). Зрачки D
По экстренным показаниям была выполнена декомпрессивная трепанация черепа, удалена ВМГ.
Заключение КТ (рис. 3): остаточная внутримозговая гематома лобной доли слева малого объема с наличием перифокальной зоны отека. Очаги ушибов височной доли малого объема. Срединные структуры смещены вправо на 2 мм. Пластинчатая СДГ слева малого объема. Субарахноидальное кровоизлияние .
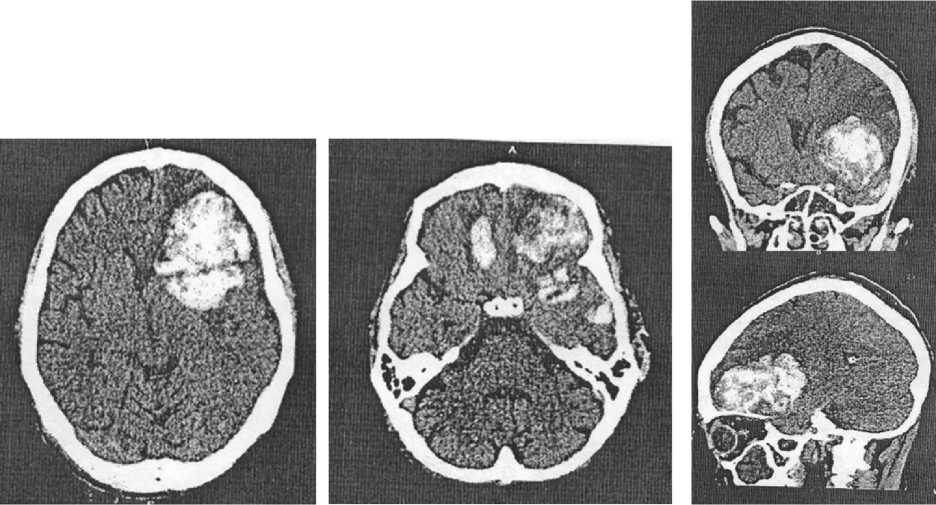
Рис. 2. КТ головы от 26.09.2017
Fig. 2. Head computer tomography, September 26, 2017
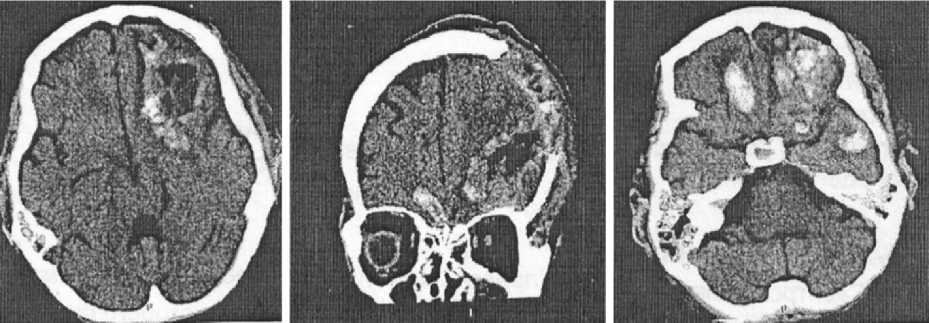
Рис. 3. КТ головы от 30.09.2017 (состояние после операции)
Fig. 3. Head computer tomography, September 30, 2017 (after surgery)
Послеоперационный период – без ослож- операции, неврологическая симптоматика ре-нений. Пациент был выписан на 13-е сут после грессировала.
Случай 2. Пациент Ш., 63 года. Доставлен в приемное отделение ГУЗ УОКЦСВМП 23.10.2019 в 14:06 бригадой СМП с жалобами на головную боль, головокружение, однократную рвоту после травмы, боль в области ушиба. Анамнез: со слов пациента, упал на улице 23.10.2019 около 12:00. Нейростатус: сознание на уровне ясного, ориентирован (ШКГ 15 баллов). Зрачки D=S, фотореакция сохранена. Нистагм горизонтальный. Сухожильные рефлексы D=S, средние. Двигательных и чувствительных нарушений не выявлено. Патологические рефлексы, менингеальные знаки не выявлены. Локальный статус: подапоневротическая гематома теменно-затылочной области слева. Описание КТ (рис. 4): линейный перелом левой теменной кости с распространением линии перелома на лобную кость и крыло клиновидной кости слева. Пластинчатая ЭДГ левой височной области объемом 3,5 см3. Субарахноидальное кровоизлияние по бороздам левой лобной и височной долей.
Рис. 4. КТ головы от 23.10.2019
Fig. 4. Head computer tomography, October 23, 2019
24.10.2019 в 13:15 состояние пациента несколько ухудшилось. При осмотре жалобы на интенсивную головную боль, постоянную тошноту. Нейростатус: сознание на уровне умеренного оглушения (ШКГ 14 баллов). Зрачки D=S, фотореакция сохранена. Сглаженность правой носогубной складки. Сухожильные рефлексы D=S, снижены. Двигатель- ных и чувствительных нарушений не выявлено. Ригидность мышц затылка на 4 поперечных пальца. Заключение КТ (рис. 5): отрицательная динамика по сравнению с исследованием от 23.10.2019 (ЭДГ слева объемом 96 см3). ВМГ левой височной доли. Отек головного мозга. Субарахноидальное кровоизлияние.
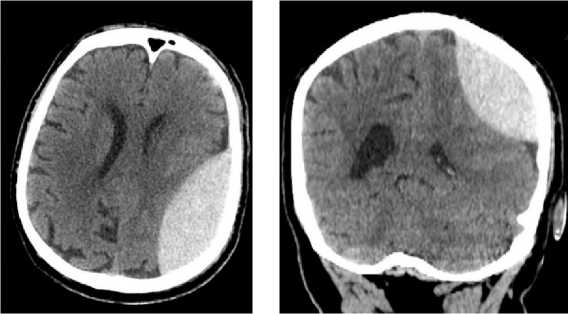
Рис. 5. КТ головы от 24.10.2019
Fig. 5. Head computer tomography, October 24, 2019
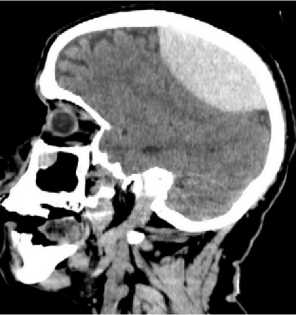
Принято решение об оперативном лечении в экстренном порядке. 24.10.2019 выполнена резекционная трепанация черепа в левой теменно-затылочной области, удаление ЭДГ левой гемисферы.
25.10.2019 выполнена контрольная КТ головного мозга (рис. 6). Состояние после оперативного лечения: отек головного мозга; ВМГ левой височной доли малого объема; субарахноидальное кровоизлияние.
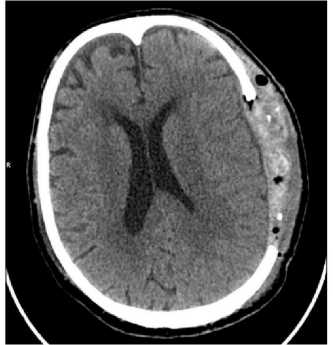
Рис. 6. КТ головы от 25.10.2019
Fig. 6. Head computer tomography, October 25, 2019
Послеоперационный период – без осложнений. Пациент был выписан на 15-е сут после операции, неврологическая симптоматика частично регрессировала, сохранялась легкая асимметрия лица в виде сглаженности правой носогубной складки.
Обсуждение. По литературным данным [1], эпидемиология внутричерепных гематом неоднозначна и складывается следующим образом.
Частота ЭДГ среди госпитализированных пострадавших с ЧМТ колеблется в широких пределах – от 0,54 до 9 %. Удельный вес ЭДГ в структуре ЧМТ в среднем не превышает 1,5–2 %. На изолированные ЭДГ приходится до 1/4 всех случаев компримирующих мозг внутричерепных кровоизлияний.
СДГ встречаются чаще, составляя около 2/5 общего количества случаев компримирующих мозг кровоизлияний. Среди пострадавших с ЧМТ острая СДГ составляет 1–5 %, достигая 9–22 % при тяжелой ЧМТ.
ВМГ в структуре черепно-мозговой травмы составляют 1,1–13 %, а среди травматических внутричерепных гематом – 9,5–31 %. При тяжелой ЧМТ с угнетением сознания у больных ниже 8 баллов по шкале комы Глазго ВМГ встречается в 10,5–23 % наблюдений. ВМГ среди погибших вследствие ЧМТ достигает 35 % случаев.
У пациентов с ШКГ≥8 баллов частота отсроченных травматических внутримозговых кровоизлияний составляет около 10 %, отсроченных ЭДГ – 9–10 %, послеоперационных СДГ – 0,5 %. В некоторых случаях внезапное ухудшение состояния пострадавших может происходить на фоне хорошего самочувствия [13].
Внутричерепные гематомы травматического генеза у пострадавших с ЧМТ, по нашим данным, встречаются в 8,7 % случаев, в то время как по данным других авторов данный показатель достигает 16 % [14].
По нашим данным, у 2,5 % пациентов с ВЧГ наблюдается прогрессирование объема гематомы в динамике, хотя в литературе имеются сведения о прогрессировании внутричерепной гематомы и ее формировании при первично нормальных данных КТ в 4,6 % от всех случаев ЧМТ [15].
В научной литературе данных о распространенности, встречаемости и принципах диагностики «прогрессирующих» внутричерепных гематом крайне мало, в т.ч. отсутствуют рентгенологическое описание данной патологии и комментарии к нему.
Выводы:
-
1. Особенность течения «прогрессирующих» гематом обусловливает необходимость проведения клинико-рентгенологического мониторинга при гематомах малого объема.
-
2. «Прогрессирующие» внутричерепные гематомы требуют определенной клинической настороженности при оказании помощи пострадавшим с данной патологией.
-
3. В связи с малой изученностью проблема «прогрессирующих» внутричерепных гематом требует более подробного исследования с целью создания системы клинико-ней-ровизуализационного мониторинга и выработки рекомендаций по лечению пациентов.
Список литературы Клиническое значение травматических внутричерепных гематом прогрессирующего характера в остром периоде черепно-мозговой травмы
- Лихтерман Л.Б. Черепно-мозговая травма. Диагностика и лечение. Москва; 2014. 15.
- Зотов Ю.В., Касумов Р.Д., Исмаил Тауфик. Очаги размозжения головного мозга. Санкт-Петербург; 1996. 252.
- Зотов Ю.В., Щедренок В.В. Хирургия травматических внутричерепных гематом и очагов размозжения головного мозга. Санкт-Петербург; 1984.
- Коновалов А.Н., Лихтерман Л.Б., Потапов А.А. Клиническое руководство по черепно-мозговой травме. Москва: Антидор; 2001.
- Сингур Н.А. Ушибы мозга (механизмы возникновения, патологическая анатомия, судебно-медицинская диагностика). Москва: Медицина; 1970. 224.
- Hardman J.M. The pathology of traumatic brain injuries. J. Neurosurg. 1979; 22: 15-30.
- Elsner H., Rigamonti D., Corradino G., Schlegel R.Jr., Joslyn J. Delayed traumatic intracerebral hematomas: spat apoplexie. Neurosurgery. 1990; 72: 813-815.
- Щедренок В.В. Хирургия травматических внутричерепных гематом и очагов размножения больших полушарий головного мозга. Ленинград; 1981. 27.
- Фраерман А.П., Хитрин Л.Х., Кравец Л.Я. Диагностика и хирургия травматического сдавления мозга. Нижний Новгород; 1994.
- Коновалов А.Н., Потапов А.А., Лихтерман Л.Б. Клиническая классификация и построение диагноза черепно-мозговой травмы. Москва; 1992. 175.
- Корниенко В.Н., Васин Н.Я., Кузьменко В.А. Компьютерная томография в диагностике черепно-мозговой травмы. Москва: Медицина; 1987. 287.
- Потапов А.А., Крылов В.В., Лихтерман Л.Б., Талыпов А.Э., Гаврилов А.Г., Петриков С.С. Клинические рекомендации по лечению пострадавших с тяжелой черепно-мозговой травмой. Казань; 2014.
- Марк С. Гринберг Нейрохирургия. Москва: МЕДпрессинформ; 2010. 1008.
- Кравцов Ю.И., Мудрова О.А. Особенности вегетативной регуляции в послеоперационном периоде травматических внутричерепных гематом при алкогольной интоксикации. Советская медицина. 1991; 11: 53-56.
- Крылов В.В. Хирургия тяжелой черепно-мозговой травмы. Москва: АБВ-пресс; 2019. 865.


