Клинико-электроэнцефалографические особенности детей с расстройствами аутистического спектра, имеющих речевые нарушения
Автор: Белоусова Марина Владимировна, Гамирова Римма Габдульбаровна, Прусаков Владимир Федорович
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Детско-подростковая психиатрия
Статья в выпуске: 3 (84), 2014 года.
Бесплатный доступ
В статье проанализированы клинические и электроэнцефалографические особенности детей с расстройствами аутистического спектра (n=56) в сравнении с детьми с темповой задержкой речевого развития без грубой органической патологии головного мозга (n=42). Выявлена высокая частота встречаемости на ЭЭГ эпилептиформных и органических изменений у детей с расстройствами аутистического спектра.
Речевые нарушения у детей, расстройства аутистического спектра, электроэнцефалограмма, эпилептиформные нарушения
Короткий адрес: https://sciup.org/14295750
IDR: 14295750 | УДК: 159.922.7-053.2
Clinical and electroencephalographic characteristics of children with autism and speech disorders
The authors compared the clinical and electroencephalographic characteristics of children with autism and speech disorders (n=56) and with temporary delays in speech development (n=42). High incidence of epileptiform and organic changes in the EEG of children with autism spectrum disorders was found
Текст научной статьи Клинико-электроэнцефалографические особенности детей с расстройствами аутистического спектра, имеющих речевые нарушения
ББК Р64+Р62-321.1-433.7
КЛИНИКО-ЭЛЕКТРОЭНЦЕФАЛОГРАФИЧЕСКИЕ ОСОБЕННОСТИ ДЕТЕЙ С РАССТРОЙСТВАМИ АУТИСТИЧЕСКОГО СПЕКТРА, ИМЕЮЩИХ РЕЧЕВЫЕ НАРУШЕНИЯ
Белоусова М. В.*, Гамирова Р. Г., Прусаков В. Ф.
ГБОУ ДПО «Казанская ГМА» Минздрава России 420061, Казань, ул. Галеева, д. 11
В статье проанализированы клинические и электроэнцефалографические особенности детей с расстройствами аутистического спектра (n=56) в сравнении с детьми с темповой задержкой речевого развития без грубой органической патологии головного мозга (n=42). Выявлена высокая частота встречаемости на ЭЭГ эпилептиформных и органических изменений у детей с расстройствами аутистического спектра. Ключевые слова : речевые нарушения у детей, расстройства аутистического спектра, электроэнцефалограмма, эпилептиформные нарушения.
CLINICAL AND ELECTROENCEPHALOGRAPHIC CHARACTERISTICS OF CHILDREN WITH AUTISM AND SPEECH DISORDERS . Belousova M. V., Gamirova R. G., Prusakov V. F. Kazan State Medical Academy . Galeev’s Street 11, 420061, Kazan, Russia. The authors compared the clinical and electroencephalographic characteristics of children with autism and speech disorders (n=56) and with temporary delays in speech development (n=42). High incidence of epileptiform and organic changes in the EEG of children with autism spectrum disorders was found. Keywords : speech disorders, autism spectrum disorders, electroencephalogram, epileptiform disorders.
Среди детей с нарушением развития речевой функции особое место занимают пациенты с расстройством аутистического спектра (РАС). Нарушение коммуникации является одним из определяющих симптомов при данном заболевании.
Согласно принятой в России Международной классификации болезней 10-го пересмотра (МКБ-10), детский аутизм – это общее расстройство психического развития, при котором отмечаются качественные нарушения коммуникации и социального взаимодействия в сочетании с ограниченными, повторяющимися и стереотипными формами поведения и активности. В последние годы общеупотребительным стал термин «расстройства аутистического спектра» (РАС), к которым помимо раннего детского аутизма (F84.0) относят атипичный аутизм (F84.1) и синдром Аспергера (F84.5), а также сходные нарушения, имеющие иное (неэндогенное) происхождение [1].
Количество детей, имеющих проявления аутизма, становится все больше. В 2000 г. распространенность этого заболевания составляла 5–26 случаев на 10 000 детского населения. В 2005 г. на 250–300 новорожденных в среднем приходился 1 случай аутизма, и это чаще, чем синдром Дауна, сахарный диабет или онкологические заболевания детского возраста. За 10 лет количество детей с аутизмом выросло в 10 раз. Считается, что тенденция к росту сохранится и в будущем [2].
До настоящего времени не выработано единой концепции относительно причин возникновения РАС [3, 4, 5, 6, 7]. Известно, что в этиологии и патогенезе данного расстройства важную роль играют генетические [8] и биологические факторы (в том числе органическое поражение головного мозга).
Ранее считалось, что главными факторами, вызывающими нарушение развития ребенка на раннем этапе, являются психологические особенности родителей – дистанцированность и эмоциональная холодность матери, регламентированность в проявлении чувств, низкий уровень эмпатического взаимодействия с ребенком, психогении в раннем возрасте и эмоциональная депривация. В рамках психоанализа аутистические проявления рассматривались как результат раннего психогенного воздействия, обусловленного безразличным, холодным отношением со стороны матери [9]. Однако результаты современных исследований показали, что личностные особенности матерей и их негативное отношение к ребенку способствуют формированию, но не являются первопричиной развития РАС [10].
Для изучения генетической природы РАС проведены и осуществляются до настоящего времени семейные, близнецовые, молекулярно-биологические исследования. Многочисленные указания на семейную отягощенность при раннем детском аутизме (РДА) опираются на выявленный повышенный риск заболевания для сибсов детей с РДА, составляющий около 3 %, что в 60–100 раз выше, чем в среднем в популяции.
По результатам близнецовых исследований доказано, что уровни конкордантности при когнитивных расстройствах (включая аутистические) составили 86 % для однояйцевых близнецов и 9 % – для двуяйцевых. Проведенные молекулярно-биологические исследования позволили идентифицировать участки отдельных хромосом, в которых располагаются гены, ответственные за возникновение расстройств аутистического спектра. Примерно у 3 % детей с аутизмом диагностирован синдром ломкой («фрагильной») Х-хромосомы. Выявлены определенные участки генов, ответственные за возникновение РДА (длинное плечо хромосомы 15, длинное плечо хромосомы 7). В настоящее время РДА рассматривается как полигенное заболевание, в происхождении которого участвуют 6—10 генов.
Интересны также результаты исследований, доказывающих роль повреждения и нарушения функций головного мозга в возникновении РАС. У детей с РАС нередко отмечаются функциональные нарушения левого полушария головного мозга, аномалии стволовых отделов мозга, патология процессов созревания головного мозга, недоразвитие червя мозжечка, сопряженное с когнитивными и двигательными расстройствами.
Обсуждая этиопатогенез РАС, следует учитывать такие факторы, как нарушение переработки слуховых впечатлений, ведущее к блокаде контактов; нарушение активирующего влияния ретикулярной формации ствола мозга; нарушение функционирования лобно-лимбического комплекса, ведущее к расстройству мотивации и планирования поведения; нарушение парного функционирования полушарий головного мозга.
У детей с РАС выявляются биохимические особенности функционирования ЦНС в виде нарушения в обмене гормонов (адреналина, норадреналина), нейротрансмиттеров (дофамина, серотонина), эндорфинов, а также признаки искажения функционирования серотонинергической системы мозга.
Согласно «аффективной теории» Hobson [11], дети с РАС имеют врожденное нарушение эмоциональных контактов. Первичный дефицит аффективности предполагает ограниченную способность воспринимать физические проявления эмоциональных состояний окружающих людей. По мнению М. Rutter [12], у детей с РАС отмечаются нарушение способа обработки информации в форме сниженной способности к интерпретации сенсорных раздражителей и особый вид анализа эмоционально и социально значимых стимулов.
У детей с РАС нарушается способность видеть мир «с точки зрения другого», что обозначается в литературе термином «theory of mind»
[13, 14], или «теория психического мира» [15]. В норме начало формирования «theory of mind» приходится на конец первого года жизни. У детей с РАС данная способность практически не развивается.
Некоторые из основных проявлений аутизма (например, социальную изолированность и неспособность к сопереживанию) можно объяснить дефицитом активности зеркальных нейронов. Так, снижение активности зеркальных нейронов в нижней фронтальной извилине у детей с РАС способствует нарушению распознавания намерений других людей. Дисфункции зеркальных нейронов островковой и передней поясной коры нарушают способность к сопереживанию, а снижение активности зеркальной системы угловой извилины обусловливает возникновение речевых расстройств [16].
Анализ имеющихся в современной литературе сведений о речевых нарушениях у детей с расстройствами аутистического спектра демонстрирует актуальность изучения биоэлектрической активности головного мозга этих детей.
Цель исследования – изучение клинических особенностей и электроэнцефалографической картины у детей с речевыми нарушениями и расстройствами аутистического спектра.
Результаты и обсуждение . Среди 251 обследованных пациентов с нарушением речевой функции в возрасте от 1 до 7 лет 56 детей имели проявления расстройства аутистического спектра на фоне перинатального поражения ЦНС (1-я группа). В качестве группы сравнения из детей с нарушением речевой функции была также выделена группа детей численностью 42 человека с темповой задержкой речевого развития без грубого органического поражения головного мозга (2-я группа), имевших сопоставимый возраст. В обеих группах отмечалось существенное преобладание мальчиков (79 и 74 % соответственно).
При сборе анамнеза в группе детей с расстройствами аутистического спектра в 52 % случаев матери указывали факторы осложненного течения беременности, наиболее частыми были токсикоз (42 % случаев) и угроза прерывания беременности (32 %).
Несмотря на высокий процент осложненной беременности, только 5 (9 %) детей родились раньше срока. Каждый четвертый ребенок родился с помощью оперативного родоразреше-ния, которое в 43 % случаев проводилось по экстренным показаниям. 28 (50 %) детей имели осложнения в раннем неонатальном периоде, в основном как проявления гипоксически-ишемического поражения ЦНС. Большинство детей (49 – 87 %) на момент обращения было в возрасте 2—3 лет. Во всех случаях поводом для обращения к неврологу послужило отставание в речевом развитии.
В 22 (39 %) случаях родители были обеспокоены не только задержкой речи, но и особенностями поведения ребенка. Они обращали внимание на его неумение или «нежелание» ладить со сверстниками, «невключенность» ребенка в совместную деятельность дома и в условиях дошкольного учреждения, на неадекватные реакции на громкие звуки и другие сенсорные стимулы. Игровая деятельность также была необычна – родители отмечали «застреваемость» ребенка на однотипных играх (стереотипное катание машин, перекладывание, упорядочивание игрушек без элементов сюжетно-ролевого взаимодействия), на определенных маршрутах («ходим из садика только по этой дороге»), на текстуре и виде потребляемой пищи.
В 32 (57 %) случаях родителей беспокоило только недостаточное развитие речи ребенка. В 2 (3,5 %) случаях родители обратились за консультацией только по настоянию представителей прародительской семьи, хотя, по их мнению, развитие ребенка нормативно.
В неврологическом статусе у 33 (59 %) детей отмечалась диффузная мышечная гипотония, у 2 (3,6 %) – координаторные нарушения, у 1 (1,8 %) – гиперкинетический синдром. У 2 детей (3,6 %) наблюдались проявления гипертензи-онно-гидроцефального синдрома.
В группе сравнения у детей с темповой задержкой речевого развития в неврологическом статусе у 34 (80,9 %) детей отмечалась диффузная мышечная гипотония, у 6 (14,3 %) – гиперкинетический синдром в виде тикозного гиперкинеза в лицевой мускулатуре.
Мы провели оценку электроэнцефалографических изменений у детей с нарушениями речевой функции с расстройством аутистического спектра, имеющих речевые нарушения. Дети с установленным диагнозом «эпилепсия» были исключены из исследования.
Всем пациентам проводилась рутинная электроэнцефалограмма (ЭЭГ) головного мозга в состоянии бодрствования. Кроме того, 33 детям (56 %) в 1-й группе с расстройствами аутистического спектра и 8 детям (19 %) во 2-й группе (с темповой задержкой речевого развития) регистрировали электроэнцефалограмму сна в течение 1—2 часов после депривации либо в состоянии дневного физиологического сна. Исследования проводили по стандартной методике с применением международной системы расположения электродов «10—20» в биполярном монтаже на электроэнцефалографе-анализаторе ЭЭГА 21/26 «Энцефалан-131-03» («Медиком МТД», Таганрог).
Органические изменения на ЭЭГ в виде замедления основного ритма либо региональных продолженных замедлений тета- и дельтадиапазона отмечались у трети (34 %) пациен- тов с расстройствами аутистического спектра (у 19 из 56), что достоверно выше по сравнению с группой сравнения (у 1 из 42); р=0,008 (рис. 1). Причем у детей с РАС отмечается преобладание диффузных органических изменений либо их региональной акцентуации в лобных областях (рис. 2).

Рис. 1. Частота регистрации на ЭЭГ изменений органического характера у детей 1-й и 2-й групп с нарушением речевой функции, %

Рис. 2. Варианты локализации органических изменений на ЭЭГ у детей с расстройствами аутистического спектра, %
По данным литературы, у 30 % детей с аутизмом на ЭЭГ обнаруживаются эпилептиформные изменения [17]. В нашем исследовании эпилептиформная активность (ЭФА) в виде генерализованной или региональной активности различной локализации зарегистрирована на ЭЭГ в 18 % случаев у пациентов с расстройствами аутистического спектра, что выше по сравнению с группой детей с темповой задержкой речи (2 %; р<0,05) (рис. 3).
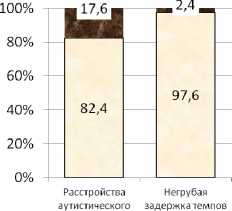
Эпилептиформные изменения на ЭЭГ
□ Без эп илептиформных нарушений спектра речевого развития
Рис. 3. Частота обнаружения эпилептиформных изменений на ЭЭГ у детей 1-й и 2-й групп с нарушением речевой функции, %
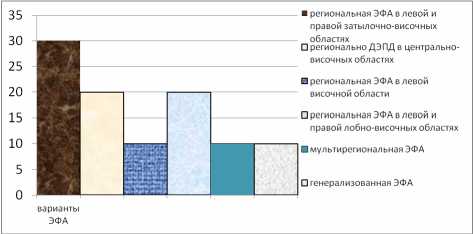
Рис. 4. Частота регистрации различных вариантов эпилептиформной активности у детей с расстройствами аутистического спектра, %
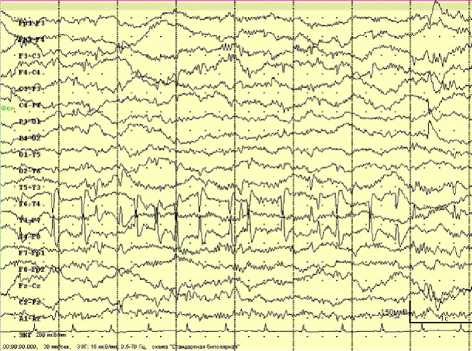
Рис. 5. Региональная эпилептиформная активность в виде «доброкачественных эпилептиформных паттернов детства» на ЭЭГ у ребенка 6 лет с речевыми нарушениями и расстройством аутистического спектра
В 30 % наблюдений у детей с расстройствами аутистического спектра отмечалась затылочно-височная локализация эпилептиформных изменений. В 20 % случаев имели место региональные разряды, локализованные в центрально-височных областях, по морфологии соответствующие «доброкачественным эпилептиформным паттернам детства» (ДЭПД) (рис. 5).
В целом в 80 % случаев региональная эпилептиформная активность в той или иной степени распространялась на височную область (рис. 4).
ДЭПД – специфический эпилептиформный паттерн – представляет собой высокоамплитудный пятиточечный электрический диполь, по морфологии напоминающий комплексы QRS электрокардиограммы. Встречается у 4—5 % здоровых детей до 14 лет. Ассоциируется с эпилепсией в 10 % случаев. По мнению К. Ю. Мухина, «доброкачественные эпилептиформные паттерны детства являются маркером функциональной незрелости ЦНС у детей» [18]. Высокий индекс эпилептиформной активности, локализованный в «речевых зонах», согласно данным некоторых авторов, может приводить к функциональному «блокированию» речевой функции, особенно в период ее развития и становления [19, 20]. В нашем исследовании на электроэнцефалограммах у детей 2-й группы (с темповой задержкой речевого развития) эпилептиформная активность типа «ДЭПД» не зарегистрирована.
Выводы . Таким образом, в неврологическом статусе детей с расстройствами аутистического спектра преобладает негрубая неврологическая симптоматика, проявляющаяся преимущественно в виде диффузной мышечной гипотонии, реже в виде координаторных нарушений, а электроэнцефалограмма этих детей часто ассоциируется с эпилептиформными изменениями (особенно в затылочных и височных областях) и органическими диффузными либо региональными изменениями во фронтальных областях.


