Клинико-рентгенологическая характеристика деформаций костей предплечья у детей с множественной экзостозной хондродисплазией
Автор: Захарьян Екатерина Анатольевна, Белоусова Екатерина Анатольевна, Поздеев Александр Павлович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4, 2019 года.
Бесплатный доступ
Актуальность. Частота встречаемости деформаций костей предплечья у детей, сформировавшихся на фоне множественной экзостозной хондродисплазии (МЭХД), достигает 30-80 %. В литературе имеется скудное количество работ, которые описывают деформации костей предплечья у пациентов с МЭХД не только с позиции расположения экзостозов и положения головки лучевой кости, но и истинные варианты деформаций. Цель. Изучение деформаций костей предплечья у пациентов с множественной экзостозной хондродисплазией. Материалы и методы. Ретроспективно проанализированы рентгенограммы костей предплечья 84 пациентов (151 конечность) с диагнозом «Множественная экзостозная хондродисплазия» в возрасте от 4 до 17 лет, находившихся на лечении в отделении № 1 ФГБУ «НИДОИ им. Г.И. Турнера» с 2004 по 2018 год. Пациенты были разделены на четыре группы в зависимости от типа по классификации Jo и Jung. Выполнена оценка деформаций на основании лучевых методов исследования в соответствии с референтными линиями и углами для костей предплечья...
Экзостозная хондродисплазия, деформации предплечья, классификация
Короткий адрес: https://sciup.org/142222173
IDR: 142222173 | УДК: 616.717.5/.6-007.17-006.33-053.2-07 | DOI: 10.18019/1028-4427-2019-25-4-487-492
Clinical and radiological characteristics of forearm deformities in children with multiple hereditary exostoses
Introduction The incidence of forearm deformities in children with multiple hereditary exostoses (MHE) ranges from 30 to 80 %. There are few studies of deformities of the forearm in MHE patients in the literature that describe not only the location of exostoses and position of the head of the radius but also the true variants of forearm deformities. The aim of the study was to investigate forearm bone deformities in patients with multiple hereditary exostoses. Materials and methods Radiographs of the bones of the forearm in 84 patients (151 limbs) diagnosed with multiple hereditary exostoses in the age of four to 17 years who were treated at our institute from 2004 to 2018 were retrospectively analysed. The study involved 47 boys and 37 girls; 67 patients (80 %) had bilateral lesions, and 17 patients (20 %) had lesions of only one upper limb. Patients were divided into four groups depending on the type according to the Jo&Jung's classification. The deformities were evaluated based on radiological methods in accordance with the reference lines and angles for the forearm bones...
Текст научной статьи Клинико-рентгенологическая характеристика деформаций костей предплечья у детей с множественной экзостозной хондродисплазией
АКТУАЛЬНОСТЬ
Множественная экзостозная хондродисплазия (МЭХД) является генетическим заболеванием, которое вызывает поражение скелета человека. Распространенность заболевания составляет 1 случай на 50 000 новорожденных, имеет аутосомно-доминантный тип наследования, а в 20–30 % случаев отмечаются первичные спонтанные мутации. Клинические проявления данной патологии могут выявляться уже у детей первого года жизни.
Экзостозная хондродисплазия является часто встречающейся патологией в детской практике. По данным разных авторов, частота заболевания составляет 16–43 % всех случаев опухолей, опухолеподобных и диспластических заболеваний костей [1]. В 30–80 % случаев на фоне множественной экзостозной хондродисплазии развиваются деформации костей предплечья; из них в 83 % случаев возникает локтевая косорукость, в 17 % случаев – лучевая [1, 2, 3]. Авторами
отмечается укорочение длины пораженных сегментов, их угловые деформации, снижение амплитуды движения в смежных суставах, а также болевой синдром в результате местного раздражения экзостозом мышцы, сухожилия или нерва. Прогрессирование угловых деформаций может приводить к нестабильности в области локтевого и лучезапястного суставов.
При изучении литературных источников по данному вопросу нами были обнаружены три классификации, отражающие деформации костей предплечья на фоне множественной экзостозной хондродисплазии.
В основу классификации локтевой косорукости, разработанной А.П. Поздеевым, Л.Ю. Ходжаевой, лежит степень ульнарной девиации кисти, ограничение движений в смежных суставах, наличие/отсутствие деформации костей предплечья, величина укорочения предплечья, наличие/отсутствие ограничения ротационных движений, децентрации/подвывиха/вывиха головки лучевой кости. Таким образом, они выделяют пять степеней локтевой косорукости [3]:
I степень : ульнарная девиация кисти в пределах 10–15°. Кисть активно и пассивно выводится в среднее положение, полностью сохранена амплитуда движений в смежных суставах;
II степень : ульнарная девиация кисти до 30°. Кисть активно и пассивно выводится в среднее положение. Отмечается дугообразная деформация костей предплечья, его укорочение до 2,5 см, ограничение ротационных движений за счет децентрации и подвывиха головки лучевой кости;
III степень : ульнарная девиация кисти более 30°. Кисть в среднее положение не выводится, деформация костей предплечья, его укорочение более 3 см, резкое ограничение ротационных движений за счет подвывиха и полного вывиха головки лучевой кости;
IV степень : ульнарная девиация более 30°; кисть в среднее положение не выводится, отмечается полный вывих головки лучевой кости; деформация обеих костей предплечья, ротационные движения – в пределах 10–15°;
V степень : ульнарная девиация кисти не более 30°, поражение дистальных отделов обеих костей, вывих головки лучевой, деформация метадиафизарных отделов обеих костей, значительное укорочение сегмента, гипотрофия мышц, сгибательные контрактуры пальцев.
Вторая классификация, разработанная Masada и Ono, основана на оценке взаимосвязи расположения костно-хрящевых экзостозов и наличия/отсутствия вывиха головки лучевой кости (рис. 1) [4, 5]:
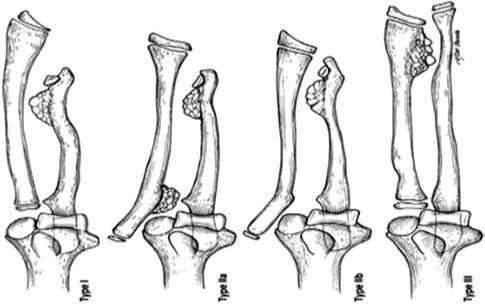
Рис. 1. Схематичное изображение анатомических нарушений в соответствии с классификацией Masada K., Ono K. (1989)
I тип : костно-хрящевые экзостозы расположены в дистальном отделе локтевой кости без вывиха головки лучевой кости;
IIА тип : наличие вывиха головки лучевой кости на фоне костно-хрящевого экзостоза проксимального метафиза лучевой кости, укорочение локтевой кости;
IIВ тип : костно-хрящевые экзостозы расположены в дистальном отделе локтевой кости в совокупности с вывихом головки лучевой кости, без укорочения локтевой кости;
-
III тип : костно-хрящевые экзостозы расположены в дистальном отделе лучевой кости, без вывиха головки лучевой кости, укорочение лучевой кости.
Jo и Jung, ретроспективно проанализировав рентгенограммы 53 детей с МЭХД (102 верхних конечности), дополнили последнюю классификацию еще двумя типами деформаций:
-
IV тип : костно-хрящевые экзостозы, расположенные в дистальном отделе обеих костей предплечья:
IVA тип : костно-хрящевые экзостозы, расположенные в дистальном отделе обеих костей предплечья в сочетании с вывихом головки лучевой кости;
IVB тип : костно-хрящевые экзостозы, расположенные в дистальном отделе обеих костей предплечья, без наличия вывиха головки лучевой кости (рис. 2) [6].
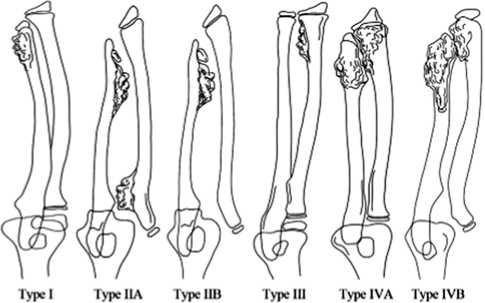
Рис. 2. Схематичное изображение анатомических нарушений в соответствии с классификацией Jo A.R., Jung S.T. (2017)
Однако приведенные выше классификации не раскрывают в полном объеме всего многообразия деформаций костей предплечья у детей на фоне экзостозной хондродисплазии, а указывают только на локализацию экзостозов и позицию головки лучевой кости.
Так, наличие сочетания вывиха головки лучевой кости с многоплоскостными деформациями костей предплечья приводит к ограничению ротационных движений и потере функции верхних конечностей [7–13]. Peterson предположил, что предотвращение развития деформаций костей предплечья у пациентов с МХЭД, в частности вывиха головки лучевой кости, является наиболее важной целью раннего хирургического лечения [14].
Референтные значения углов длинных костей, предложенные Соломиным Л.Н., нашли применение в работе практикующих ортопедов, занимающихся коррекцией деформаций [15]. Чаще всего данные значения углов используются при лечении деформаций нижних конечностей. Вопросам коррекции деформаций предплечья посвящены единичные работы. В литературе имеется скудное количество работ, кото- рые описывают деформации костей предплечья у пациентов с МЭХД не только с позиции расположения экзостозов и положения головки лучевой кости, но и истинные варианты деформаций [16, 17].
Понимание процессов развития деформаций и их типов, факторов риска, ассоциированных с возможностью вывиха головки лучевой кости, позволит идентифицировать пациентов группы риска, которым необходимо выполнение раннего оперативного вмешательства для предотвращения функциональных нарушений верхней конечности [18, 19].
Целью исследования являлось изучение деформаций костей предплечья у пациентов с множественной экзостозной хондродисплазией.
МАТЕРИАЛЫ И МЕТОДЫ
Нами были ретроспективно проанализированы рентгенограммы костей предплечья 84 пациентов (151 конечность) в возрасте от 4 до 17 лет с диагнозом «Множественная экзостозная хондродисплазия», находившихся на лечении в отделении № 1 ФГБУ «НИДОИ им. Г.И. Турнера» с 2004 по 2018 год. У 67 пациентов (80 %), принимавших участие в исследовании, отмечалось двустороннее поражение верхних конечностей, а у 17 пациентов (20 %) – поражение только одной верхней конечности. Обследование пациентов проводилось в рамках предоперационного планирования, были получены информированные согласия пациентов или их законных представителей о возможности включения их данных в исследование.
Все пациенты были распределены на группы в соответствии с классификацией Jo и Jung (модифицированная классификация Masada). Был проведен ортопедический осмотр с определением амплитуды движения (супинация/пронация), выполнены рентгенограммы и компьютерная томография костей обоих предплечий в двух проекциях (переднезадняя, боковая). Оценка деформации костей предплечья проводилась в соответствии с референтными линиями и углами: проксимальный шеечноэпифизарный угол лучевой кости (ПрШЭУ), дистальный эпидиафизарный угол лучевой кости (ДЭДУ), «изгибы анатомических осей» в каждой трети для костей предплечья в сагиттальной и фронтальной плоскостях. Также определялся угол наклона суставной поверхности лучевой кости (НСЛК - RAA – radial articular angle), угол искривления лучевой кости (ИЛК – RB – radial bowing), степень укорочения локтевой кости по отношению к лучевой.
В соответствии с классификацией Jo и Jung пациенты были разделены на следующие группы (комментарий: количество посчитано относительно всех конечностей (151), так как у одного и того же пациента одна конечность могла иметь деформацию типа 1, а другая – типа 4.):
I тип (костно-хрящевые экзостозы, расположенные только дистальном отделе локтевой кости, без вывиха головки лучевой кости) отмечался у 37 пациентов (24 % случаев).
III тип – костно-хрящевые экзостозы, расположенные в дистальном отделе лучевой кости, без вывиха головки лучевой кости и укорочения лучевой кости. Данный вариант отмечался у 27 пациентов (18 % обследуемых).
Пациенты с IVA типом (костно-хрящевые экзостозы, расположенные в дистальном отделе обеих костей предплечья в сочетании с вывихом головки лучевой кости) составили самую многочисленную группу –71 пациент (47 % случаев).
IVB тип (костно-хрящевые экзостозы, расположенные в дистальном отделе обеих костей предплечья, без наличия вывиха головки лучевой кости) отмечен у 13 пациентов (9 % детей).
В 100 % случаев имела место локтевая косорукость различной степени выраженности. При оценке амплитуды движения в суставах костей предплечья нами было выявлено значимое сохранение как супинации, так и пронации у пациентов с 3 типом данной патологии. Значимое ограничение как супинации, так и пронации было у пациентов с экзостозами, расположенными в дистальном отделе обеих костей предплечья. При этом наличие вывиха головки лучевой кости значимо не влияло на амплитуду движения. Полученные данные представлены в таблице 1.
По данным лучевых методов исследования нами были выявлены деформации костей предплечья в зависимости от плоскости их расположения. У всех пациентов, вне зависимости от типа патологии по классификации Jo и Jung, отмечалась варусная деформация локтевой и лучевой костей, рекурвационная деформация локтевой кости. При определении степени выраженности деформаций костей предплечья, согласно принятым значениям референтных углов, наименьшие деформации (вне зависимости от плоскости) отмечались при третьем типе. Также при данном типе нами не было выявлено укорочения локтевой кости по отношению к лучевой, а у пациентов с IVВ типом данное укорочение было значимо выше, по сравнению с пациентами других групп (24,5 ± 11,9 мм).
Полученные данные представлены в таблице 2.
Таким образом, были выявлены наиболее часто встречающиеся варианты деформаций предплечья. Для локтевой кости – варусная деформация на границе верхней и средней трети, рекурвационная деформация на границе верхней и средней трети; для лучевой кости – варусная деформация в средней и нижней трети, а также вывих или подвывих головки (в 30 % случаев). Нами было замечено, что в случаях с вывихом головки лучевой кости (11 %) отсутствовала варусная деформация лучевой кости в средней трети. Имело место сочетание вышеперечисленных вариантов деформаций костей предплечья, таких как варусно-рекурвацион-ная деформация локтевой кости на границе верхней и средней трети (55 % случаев); варусно-рекурвацион-ная деформация локтевой кости на границе верхней и средней трети в сочетании с варусной деформацией лучевой кости в средней трети (в 15 % случаев).
Углы НСЛК (RAA) и ИЛК (RB) не имели значимой разницы у пациентов с различными типами деформаций костей предплечья согласно классификации Jo и Jung.
Таблица 1
Показатели супинации/пронации у пациентов с МЭХД в зависимости от типа патологии по классификации Jo и Jung
|
Показатель |
Тип по классификации Jo и Jung |
|||
|
I |
III |
IVA |
IVB |
|
|
Супинация (градусы) |
62,3 ± 19,5 |
80,7 ± 8,5 |
37 ± 25,9 |
29,2 ± 25,9 |
|
Пронация (градусы) |
73,9 ± 20,9 |
82,3 ± 19,6 |
55 ± 30 |
47,3 ± 34,3 |
Таблица 2
Деформации костей предплечья у пациентов с МЭХД в зависимости от типа патологии по классификации Jo и Jung
|
Показатель |
Тип по классификации Jo и Jung |
|||
|
Тип I |
Тип III |
Тип IVА |
Тип IVВ |
|
|
Варусная деформация локтевой кости (количество пациентов / % / деформация в градусах) |
34/92/8,4 ± 4,5 |
23/85/4,1 ± 2,6 |
64/90/9,1 ± 5,87 |
12/92,3/15 ± 8,3 |
|
Рекурвационная деформация локтевой кости (количество пациентов / %/ деформация в градусах) |
30/81/10,4 ± 5,79 |
15/55,5/7,5 ± 6,2 |
61/86/14,1 ± 7,0 |
10/77/12,6 ± 5,45 |
|
Варусная деформация лучевой кости (количество пациентов / % / деформация в градусах) |
19/51/8,45 ± 5,55 |
4/14,8/2 ± 1,1 |
45/63,4/ 10,1 ± 9,4 |
8/66,7/ 11,2 ± 11,6 |
|
ПрШЭУ лучевой кости (градусы) |
94 ± 5,2 |
91,6 ± 6,7 |
94,5 ± 6,69 |
98,9 ± 65,5 |
|
ДЭДУ лучевой кости (градусы) |
67,3 ± 4,78 |
65,4 ± 3,99 |
63,6 ± 6,75 |
65 ± 11,6 |
|
Укорочение локтевой кости (мм) |
14,8 ± 8,4 |
нет |
14,4 ± 7,9 |
24,5 ± 11,9 |
|
RAA (НСЛК) (градусы) |
21,8 ± 35,7 |
20,4 ± 9,8 |
22,3 ± 5,11 |
20 ± 28,6 |
|
RB (ИЛК) (градусы) |
10,2 ± 0,8 |
7,8 ± 2,1 |
8,7 ± 1,67 |
9,5 ± 28,6 |
ОБСУЖДЕНИЕ
Изучению деформаций длинных костей уделено достаточное внимание в отечественных и международных научных изданиях. Основное внимание авторов направлено на изучение и коррекцию деформаций длинных трубчатых костей нижних конечностей. Для выполнения коррекции деформаций, после проведения ретроспективного анализа множества рентгенограмм, авторами были предложены референтные значения углов локтевой и лучевой костей, эпидиафизарных углов лучевой кости [6, 20, 21].
Также авторами [22] описано 213 случаев многоплоскостных деформаций длинных трубчатых костей (из них только 7 случаев – пациенты с диагнозом «Множественная экзостозная хондродисплазия»). Оценка степени деформации на дооперационном этапе проводилась в соответствии с референтными линиями и углами.
Вопросам изучения деформаций костей предплечья, в особенности при таком генетическом заболевании как экзостозная хондродисплазия, посвящены единичные статьи [23-25].
Основное внимание исследователей направлено на изучение таких параметров деформаций предплечья при МЭХД как степень укорочения локтевой кости, наличие/отсутствие вывиха головки лучевой кости, расположение экзостозов в области метадиафизов костей предплечья. Так, Clement and Porter указали, что степень укорочения локтевой кости по отношению к лучевой и вывих головки лучевой кости являются факторами риска ограничения ротационных движений костей предплечья и отметили необходимость раннего хирургического лечения в детском возрасте [26–28].
По мнению большинство авторов, показаниями к коррекции деформаций у пациентов с МЭХД является укорочение локтевой кости на 1,5 см или лучевой кости более чем на 60 % от ее длины, увеличение RAA более 30°, нестабильность головки лучевой кости и ограничение движения в лучезапястном, локтевом суставах [6, 16]. В нашем исследовании у пациентов при I и IVА типах укорочение локтевой кости составило, в среднем, 14 мм, а при IVВ типе – до 24,5 ± 11,9 мм [26–30].
В работе Jo и Jung было статистически доказано, что отношение степени укорочения локтевой кости по отношению к лучевой, а также угол искривления костей предплечья (RB) являлись прогностическими признаками вывиха головки лучевой кости [6]. При изучении деформаций костей предплечья нами не было выявлено статистической достоверности в значимости угла ИЛК (RB), даже в группе пациентов с вывихом лучевой кости. Меньший угол RB был в группе пациентов с костно-хрящевыми экзостозами, расположенными в дистальном отделе лучевой кости, без вывиха головки и укорочения лучевой кости.
ЗАКЛЮЧЕНИЕ
Многообразие вариантов деформаций предплечья у детей, сформировавшихся на фоне экзостозной хондродисплазии, требует дифференцированного подхода к выбору индивидуальной, в каждом конкретном случае, методики хирургического лечения. Важно четко установить показания для оперативного вмешательства в зависимости от варианта деформации и определенной клинической ситуации. На данный момент этот вопрос остается нерешенным и подвергается многочисленным дискуссиям.
Источник финансирования . Исследование выполнено при финансовом обеспечении ФГБУ «НИДОИ им. Г.И. Турнера» Минздрава РФ.
Список литературы Клинико-рентгенологическая характеристика деформаций костей предплечья у детей с множественной экзостозной хондродисплазией
- Волков М.В. Костная патология детского возраста: (Опухолевые и диспластические заболевания костей). М.: Медицина, 1968. 496 с.
- Клинико-генетический анализ множественной экзостозной хондродисплазии / М.А. Берглезов, Е.М. Меерсон, Л.И. Самойлова, С.П. Фещенко, Ф.С. Барер, В.Я. Брускина, А.А. Раззоков // V Всесоюзный съезда травматологов-ортопедов СССР: тез. докл. М., 1988. Ч. 2. С. 147-148.
- Ходжаева Л.Ю. Хирургическое лечение деформаций предплечья у детей при экзостозной хондродисплазии: автореф. дис.. канд. мед. наук: 14.00.22. СПб., 1999. 23 с.
- Clinical and radiographic analysis of osteochondromas and growth disturbances in hereditary multiple exostoses / D.E. Porter, M.E. Emerton, F. Villanueva-Lopez, A.H. Simpson // J. Pediatr. Orthop. 2000. Vol. 20, No 2. P.246-250.
- Operations for forearm deformity caused by multiple osteochondromas / K. Masada, Y. Tsuyuguchi, H. Kawai, H. Kawabata, K. Noguchi, K. Ono // J. Bone Joint Surg. Br. 1989. Vol. 71, No 1. P. 24-29.
- Incomplete penetrance and expressivity skewing in herebitary multiple exostoses / L. Legeai-Mallet, A. Munnich, P. Maroteaux, M. le Merrer // Clin. Genet. 1997. Vol. 52, No 1. P. 12-16.
- An Evaluation of Forearm Deformities in Hereditary Multiple Exostoses: Factors Associated With Radial Head Dislocation and Comprehensive Classification / A.R. Jo, S.T. Jung, M.S. Kim, C.S. Oh, B.J. Min // J. Hand Surg. Am. 2017. Vol. 42, No 4. P. 292. e1-292.e8.
- DOI: 10.1016/j.jhsa.2017.01.010
- Current paediatric orthopaedic practice in hereditary multiple osteochondromas of the forearm: a systematic review / T.A. El-Sobky, S. Samir, A.N. Atiyya, S. Mahmoud, A.S. Aly, R. Soliman // SICOT J. 2018. Vol. 4. P. 10.
- DOI: 10.1051/sicotj/2018002
- Multiple osteochondromas (MO) in the forearm: a 12-year single-centre experience / J. Ham, M. Flipsen, M. Koolen, A. van der Zwan, K. Mader // Strategies Trauma Limb Reconstr. 2016. Vol. 11, No 3. P. 169-175.
- Refsland S., Kozin S.H., Zlotolow D.A. Ulnar Distraction Osteogenesis in the Treatment of Forearm Deformities in Children with Multiple Hereditary Exostoses // J. Hand Surg. Am. 2016. Vol. 41, No 9. P. 888-895.
- DOI: 10.1016/j.jhsa.2016.06.008
- Management of forearm deformities with ulnar shortening more than 15 mm caused by hereditary multiple osteochondromas / Z.W. Tang, Y.L. Cao, T. Liu, T. Chen, X.S. Zhang // Eur. J. Orthop. Surg. Traumatol. 2013. Vol. 23, No 5. P. 611-618.
- DOI: 10.1007/s00590-012-1033-9
- Reconstruction of forearm deformity by distraction osteogenesis in children with relative shortening of the ulna due to multiple cartilaginous exostosis / B. Vogt, H.L. Tretow, K. Daniilidis, S. Wacker, T.C. Buller, M.P. Henrichs, R.W. Roedl, F. Schiedel // J. Pediatr. Orthop. 2011. Vol. 31, No 4. P. 393-401.
- DOI: 10.1097/BPO.0b013e31821a5e27
- Woodside J.C., Ganey T., Gaston R.G. Multiple osteochondroma of the hand: initial and long-term follow-up study // Hand (N.Y.). 2015. Vol. 10, No 4. P. 616-620.
- DOI: 10.1007/s11552-015-9775-6
- Tumor location affects the results of simple excision for multiple osteochondromas in the forearm / J. Ishikawa, H. Kato, F. Fujioka, N. Iwasaki, N. Suenaga, A. Minami // J. Bone Joint Surg. Am. 2007. Vol. 89, No 6. P. 1238-1247.
- DOI: 10.2106/JBJS.F.00298
- Peterson H.A. Deformities and problems of the forearm in children with multiple hereditary osteochondromata // J. Pediatr. Orthop. 1994. Vol. 14, No 1. P. 92-100.
- DOI: 10.1097/01241398-199401000-00019
- Определение референтных линий и углов длинных трубчатых костей: пособие для врачей / [сост.]: Л.Н. Соломин, Е.А. Щепкина, П.Н. Кулеш, В.А. Виленский, К.Л. Корчагин, П.В. Скоморошко. СПб.: РНИИИТО им. Р.Р. Вредена, 2012. 48 с.
- Shin E.K., Jones N.F., Lawrence J.F. Treatment of multiple hereditary osteochondromas of the forearm in children: a study of surgical procedures // J. Bone Joint Surg. Br. 2006. Vol. 88, No 2. P. 255-260.
- DOI: 10.1302/0301-620X.88B2.16794
- Forearm deformities in hereditary multiple exostosis: clinical and functional results at maturity / E. Litzelmann, K. Mazda, P. Jehanno, C. Brasher, G.F. Penneçot, B. Ilharreborde // J. Pediatr. Orthop. 2012. Vol. 32, No 8. P. 835-841.
- DOI: 10.1097/BPO.0b013e3182694e40
- Treatment of forearm deformity with radial head dislocation because of multiple osteochondromas: a series of three cases treated by simple axis correction and distraction osteogenesis of the ulna / K. Iba, M. Hanaka, Y. Ozasa, N. Takahashi, K. Kanaya, T. Yamashita // J. Pediatr. Orthop. B. 2018. Vol. 27, No 4. P. 315-321.
- DOI: 10.1097/BPB.0000000000000453
- Identification of risk factors affecting bone formation in gradual ulnar lengthening in children with hereditary multiple exostoses: A retrospective study / Y. Li, B. Han, J. Tang, M. Chen, Z. Wang // Medicine. 2019. Vol. 98, No 5. e14280.
- DOI: 10.1097/MD.0000000000014280
- Beutel B.G., Klifto C.S., Chu A. Timing of forearm deformity correction in a child with multiple hereditary exostosis // Am. J. Orthop. (Belle Mead NJ). 2014. Vol. 43, No 9. P. 422-425.
- Gradual ulnar lengthening in children with multiple exostoses and radial head dislocation: results at skeletal maturity / R. D'Ambrosi, A. Barbato, C. Caldarini, E. Biancardi, R.M. Facchini // J. Child. Orthop. 2016. Vol. 10, No 2. P. 127-133.
- DOI: 10.1007/s11832-016-0718-8
- Лечение детей с деформациями длинных трубчатых костей нижних конечностей методом чрескостного остеосинтеза с использованием аппарата Орто-СУВ: анализ 213 случаев / В.А. Виленский, А.А. Поздеев, Т.Ф. Зубаиров, Е.А. Захарьян, А.П. Поздеев // Ортопедия, травматология и восстановительная хирургия детского возраста. 2016. Т. 4, № 4. С. 21-32.
- Cho Y.J., Jung S.T. Gradual lengthening of the ulna in patients with multiple hereditary exostoses with a dislocated radial head // Yonsei Med. J. 2014. Vol. 55, No 1. P. 178-184.
- DOI: 10.3349/ymj.2014.55.1.178
- Stanton R.P., Hansen M.O. Function of the upper extremities in hereditary multiple exostoses // J. Bone Joint Surg. Am. 1996. Vol. 78, No 4. P. 568-573.
- DOI: 10.2106/00004623-199604000-00010
- External fixation reconstruction of the residual problems of benign bone tumours / L. Eralp, F.E. Bilen, S.R. Rozbruch, M. Kocaoglu, A.I. Hammoudi // Strategies Trauma Limb Reconstr. 2016. Vol. 11, No 1. P. 37-49.
- DOI: 10.1007/s11751-016-0244-8
- Single forearm radius and ulna asymmetric lengthening in multiple cartilaginous exostoses: a case report and a long-term follow-up / M. Massobrio, G. Antonietti, G. Pellicanò, F. Necci // J. Pediatr. Orthop. B. 2015. Vol. 24, No 6. P. 561-566.
- DOI: 10.1097/BPB.0000000000000212
- Ahmed AARY. Gradual ulnar lengthening by an Ilizarov ring fixator for correction of Masada IIb forearm deformity without tumor excision in hereditary multiple exostosis: preliminary results // J. Pediatr. Orthop. B. 2019. Vol. 28, No 1. P. 67-72.
- DOI: 10.1097/BPB.0000000000000514
- Clement N.D., Porter D.E. Forearm deformity in patients with hereditary multiple exostoses: factors associated with range of motion and radial head dislocation // J. Bone Joint Surg. Am. 2013. Vol. 95, No 17. P. 1586-1592.
- DOI: 10.2106/JBJS.L.00736
- Evaluation off the forearm in untreated adult subjects with multiple hereditary osteochondromatosis / K.J. Noonan, A. Levenda, J. Snead, J.R. Feinberg, A. Mih // J. Bone Joint Surg. Am. 2002. Vol. 84, No 3. P. 397-403.
- DOI: 10.2106/00004623-200203000-00010
- Preoperative computer simulation and patient-specific guides are safe and effective to correct forearm deformity in children / A.S. Bauer, D.A.R. Storelli, S.E. Sibbel, H.R. McCarroll, L.L. Lattanza // J. Pediatr. Orthop. 2017. Vol. 37, No 7. P. 504-510.
- DOI: 10.1097/BPO.0000000000000673


