Комплексный подход к профилактике миофасциальной дисфункции и хронического компартмент-синдрома в лечении межмышечной флегмоны бедра с учетом качества жизни по шкале SF-36
Автор: Кушнарёв А.Н., Зайцев П.П., Татьянченко В.К., Эдилов А.В., Хошафян А.О.
Журнал: Московский хирургический журнал @mossj
Рубрика: Гнойная хирургия
Статья в выпуске: 2 (92), 2025 года.
Бесплатный доступ
Введение. Вопросы послеоперационной реабилитации пациентов с межмышечными флегмонами бедра представляет особый интерес ввиду распространенности патологии, высоким процентом неудовлетворительных результатов лечения. Цель исследования. Разработать комплекс мероприятий, направленных на коррекцию и реабилитацию больных, перенёсших хирургическое лечение по поводу межмышечной флегмоны бедра и острого тканевого гипотензивного синдрома (компартмент-синдрома). Материалы и методы. Клинический раздел работы выполнен на 65 пациентах с межмышечной флегмоной бедра (МФБ), гнойная форма. Комплекс методов диагностики и лечение включал, помимо традиционных методов мониторинг тканевого давление (монитор «Stryker»). Качество жизни оценивали по шкале SF-36. Степень выраженности миофасциального болевого синдрома (МФБС) исследовали по методике А.Ф. Хабирова. Состояние мышц бедра до и после операции выявляли путём исследования теста мышечной силы (ТМС) и электромиографической активности (ЭМГ) на аппарате Нейро-МВП-4. Результаты и обсуждение. На основании результатов отдаленного мониторинга (6 мес.) у больных основной группы количество хороших результатов было в 1,7 раза выше, чем в контрольной группе, в которой применялись традиционные методы (р<0,05). Показатель удовлетворительных результатов лечения снизился в 3,5 раза, неудовлетворительных результатов зафиксировано не было, тогда как в II группе их количество составило 16,2 %. При этом общий показатель качества жизни в I группе был выше на 33,9 %. Выводы. Разработанный комплекс лечебно-диагностических мероприятий позволил достигнуть высоких показателей эффективности реабилитации, и качества жизни.
Межмышечная флегмона, тканевое давление, компартмент-синдром, миофасциальная дисфункция
Короткий адрес: https://sciup.org/142244476
IDR: 142244476 | УДК: 616-089.197.1 | DOI: 10.17238/2072-3180-2025-2-121-129
An integrated approach to the prevention of myofascial dysfunction and chronic compartment syndrome in the treatment of intermuscular femoral phlegmon, taking into account the quality of life on the SF-36 scale
Introduction. The issues of postoperative rehabilitation of patients with intermuscular phlegmon of the thigh are of particular interest due to the prevalence of pathology, a high percentage of unsatisfactory treatment results. Purpose of the study. To develop a set of measures aimed at the correction and rehabilitation of patients who have undergone surgical treatment for intermuscular phlegmon of the thigh and acute tissue hypotensive syndrome (compartment syndrome). Materials and methods. The clinical section of the work was performed on 65 patients with intermuscular phlegmon of the thigh (IFT), purulent form. The set of diagnostic and treatment methods included, in addition to traditional methods, monitoring of tissue pressure (Stryker monitor). Quality of life was assessed using the SF-36 scale. The severity of myofascial pain syndrome (MFPS) was studied using the method of A.F. Khabirov. The condition of the thigh muscles before and after surgery was determined by studying the muscle strength test (TMS) and electromyographic activity (EMG) on the Neuro-MEP-4 device. Results and discussion. Based on the results of remote monitoring (6 months), the number of good results in patients of the main group was 1,7 times higher than in the control group, which used traditional methods (p < 0,05). The rate of satisfactory treatment results decreased by 3,5 times, unsatisfactory results were not recorded, while in group II their number was 16,2 %. At the same time, the overall quality of life in group I was higher by 33,9 %. Conclusions. The developed complex of therapeutic and diagnostic measures made it possible to achieve high rates of rehabilitation effectiveness and quality of life.
Текст научной статьи Комплексный подход к профилактике миофасциальной дисфункции и хронического компартмент-синдрома в лечении межмышечной флегмоны бедра с учетом качества жизни по шкале SF-36
Известно, что межмышечные флегмоны составляет от 22 до 35 % от всех гнойно-воспалительных процессов мягких тканей [1, 2]. Несмотря на достигнутые успехи в их лечении, проблема остается актуальной и, во многом нерешенной. При этом процент неудовлетворительных результатов колеблется на уровне 10-12%, а удовлетворительных – 20–35 % [3, 4].
По мнению отечественных и зарубежных авторов [5, 6, 7, 8, 9], перед хирургом стоит решение нескольких задач:
-
1. До операции путём мониторинга тканевого давление определить степень развития острой тканевой гипертензии (ОТГ);
-
2. Провести комплексное хирургическое лечение ОТГ, путём декомпрессивной фасциотомии;
-
3. Выполнить вскрытие и дренирование гнойного очага;
-
4. Разработать алгоритм послеоперационного ведения больных до выписки из стационара;
-
5. Разработать комплексный подход к профилактике миофасциальной дисфункции и хронического компартмент-синдрома (через 6 месяцев);
-
6. Определить качество жизни пациентов (через 6 месяцев).
Ключевым моментом в представленном дизайне по актуальности темы выбранной работы, являются его 5 и 6 пункты. От них зависит социальная реабилитация больных перенесших
операцию по поводу межмышечной флегмоны и, в частности, бедра. Однако, этот вопрос остается нерешенным.
Цель работы
Разработать комплекс мероприятий, направленных на коррекцию и реабилитацию больных, перенёсших хирургическое лечение по поводу межмышечной флегмоны бедра и острого тканевого гипотензивного синдрома (компартмент-синдрома).
Материал и методы
Клинический раздел работы выполнен на 65 пациентах с межмышечной флегмоной бедра (МФБ), гнойная форма. На базе отделения гнойной хирургии ГБУ РО ГБСМП города Ростова-на-Дону и хирургического отделения ГБУ РО ЦГБ города Батайска за период двух 2017–2024 годы включительно. Дизайн исследования представлен на рисунке 1.
Тяжесть течения патологического процесса и результаты лечения оценивали согласно разработанной индивидуальной оценочной шкале (табл. 1).
Из материала, представленного на рисунке 2 явствует, что I cтепень по шкале была у 18 пациентов (n1-9 и n2-9), II cтепень была у 39 больных (n1-20 и n2-19), III степень была у больных (n5-4 и n2-4).
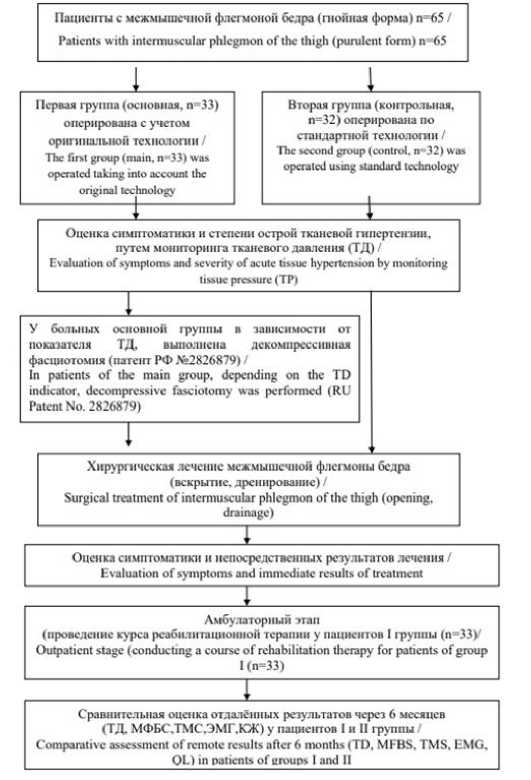
Рис. 1. Дизайн исследования
Fig. 1. Research design
Таблица 1
Индивидуальная шкала оценки тяжести течения патологического процесса
Table 1
Individual scale for assessing the severity of the pathological process
|
Критерии / Criteria |
Балльная оценка / Score rating |
|||
|
0 Баллов / point |
1 балл / point |
2 балла / point |
3 балла / point |
|
|
Возрастная группа /Age group |
– |
<30 лет / age |
от 30 до 50 лет / age |
>50 лет / age |
|
Длительность заболевания (до госпитализации) / Duration of the disease (before hospitalization) |
– |
до 5 суток / day |
от 5 до 7 суток / day |
свыше 7 суток / day |
|
Интенсивность боли (по шкале Хабирова Ф.А.) / Pain intensity (according to the scale of F.A. Khabirov) |
– |
Умеренная / moderate |
Сильная / strong |
очень сильная / very strong |
Продолжение Таблицы 1
|
Наличие дисфункции в области мышц на стороне флегмоны / Presence of dysfunction in the muscle area on the side of the phlegmon |
болезненность при активных движениях / pain during active movements |
ограничение функции из-за болевого синдрома или отека / limitation of function due to pain or swelling |
отсутствие функции из-за боли и отека / lack of function due to pain and swelling |
|
|
Уровень гипертермии / Hyperthermia level |
– |
до 37,5С |
до 38,5С |
от 38,5С и выше |
|
Воспалительная реакция крови / Inflammatory reaction of the blood |
лейкоцитоз >10х109/л с палочкоядерным сдвигом влево > / leukocytosis >10x109/l with a band shift to the left > |
лейкоцитоз >15 % / leukocytosis >15 % |
лейкоцитоз в сроки незрелые клеточные формы / leukocytosis in terms of immature cellular forms |
|
|
Уровень ЛИИ / Level of LII |
– |
от 2,51 до 3,0 / from 2,51 to 30 |
от 3,01 до 4,5 / from 3,01 to 4,5 |
более 4,5 / more than 4,5 |
|
Признаки ССВР / Signs of SIRS |
– |
до 1 / up to 1 |
2–3 |
более 3 / more than 3 |
|
УЗИ / Ultrasound |
локализованный жидкостный очаг (площадь до 30 см 2)/ localized fluid focus (area up to 30 cm2) |
наличие скопления жидкости на площади от 30 до 40 см2/ presence of fluid accumulation in an area of 30 to 40 cm2 |
наличие жидкости на площади более 40 см2, изменения локального кровотока при доплерографии/ presence of fluid in an area of more than 40 cm2, changes in local blood flow during dopplerography |
|
|
Величина ТД (тканевое давление) / Value of TD (tissue pressure) |
менее 10 мм рт. ст. / less than 10 mm Hg |
от 10 до 20 мм рт. ст. / from 10 to 20 mm Hg |
от 20 до 30 мм рт. ст. / from 20 to 30 mm Hg |
свыше 30 мм рт. ст. / over 30 mm Hg |
|
Величина амплитуды биопотенциалов мышц на стороне операции / Value of the amplitude of muscle biopotentials on the side of the operation |
более 300 мкВ / more than 300 µV |
от 300 до 250 мкВ / from 300 to 250 µV |
от 250 до 150 мкВ / from 300 to 250 µV |
менее 150 мкВ / less than 150 µV |
Распределение больных, согласно оценочной шкале представлено на рисунке 2.
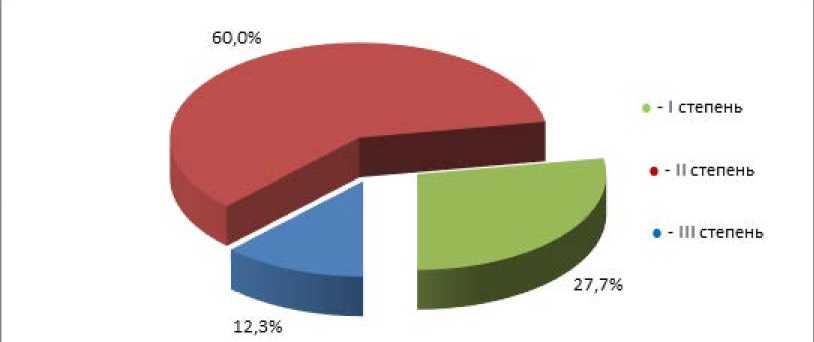
Рис. 2. Распределение больных I и II групп согласно индивидуальной оценочной шкалы
Fig. 2. Distribution of patients in groups I and II according to an individual assessment scale
Больных мужского пола было 63,6 %, а женского 36,4 %. Возраст больных колебался от 19 до 70 лет, в среднем 48 (60,6 %) лет. В первые 5 суток заболевания поступило 18,7 %, от 5 до 7 суток 65,6 % и после 7 суток 15,7 %.
Причинами МФБ были: травмы и ранения мягких тканей – 83,1 %. а также инъекции ненаркотических препаратов – 16,9 %.
Комплекс методов диагностики и лечение включал, помимо традиционных методов мониторинг тканевого давление (монитор «Stryker»). Качество жизни оценивали по шкале SF-36.
Степень выраженности миофасциального болевого синдрома (МФБС) исследовали по методике А.Ф. Хабирова. Состояние мышц бедра до и после операции выявляли путём исследования теста мышечной силы (ТМС) и электромиографической активности (ЭМГ) на аппарате Нейро-МВП-4.
С целью профилактики нарушения функции мышц бедра и развития хронического компартмент синдрома у пациентов I группы был проведён комплекс восстановительной терапии через 10–12 дней после выписки из стационара (табл. 2).
Таблица 2
Схема послеоперационный реабилитации больных I клинической группы (n=33)
Table 2
Postoperative rehabilitation scheme for patients of clinical group I (n=33)
|
Вид лечения / Type of treatment |
Индексная оценка миофасциальной дисфункции (по шкале) / Myofascial Dysfunction Index Score (MSIS) |
||
|
I степень (n=18) / I degree (n=18) |
II степень (n=39) / II degree (n=39) |
III степень (n=8) / III degree (n=8) |
|
|
Медикаментозная терапия / Drug therapy |
Траумель 400 мг – 2 раза в день (внутрь) № 30 / Traumeel 400mg – 2 times a day (orally) № 30 |
Траумель 2 % – 2мл внутримышечно через день № 10 /Traumeel 2 % – 2 ml intramuscularly every other day № 10 Неромидин 20 мл – 2 раза в день (внутрь) № 15 / Neromidine 20 ml – 2 times a day (orally) № 15 |
Траумель 2 % – 2мл внутримышечно каждый день №10 / Traumeel 2 % – 2 ml intramuscularly every day № 10 Неромидин 20 мл – 2 раза в день (внутрь) № 30 / Neromidine 20 ml – 2 times a day (orally) № 30 |
|
Электростимуляция, синусоидальные модулированные токи / Electrostimulation, sinusoidal modulated currents |
Продолжительность 5 мин. № 10 / Duration 5 min. № 10 |
Продолжительность 10 мин. № 10 / Duration 10 min. – 10 |
Продолжительность 15 мин. № 10 / Duration 15 min. № 10 |
|
Ультрафонофорез / Ultraphonophoresis |
Контрактубекс (гель) № 5 / Kontraktubeks (gel) № 5 |
Контрактубекс (гель) № 7 / Kontraktubeks (gel) № 7 |
Контрактубекс (гель) №10 / Contractubex (gel) No. 10 |
|
Физиотерапия / Physiotherapy |
Магнитотерапия №10 / Magnetotherapy No. 10 |
Лазеротерапия №10 / Laser therapy No. 10 |
Лазеротерапия №10 / Laser therapy No. 10 |
|
Мануальная терапия / Manual therapy |
+ |
+ |
+ |
Качество жизни пациентов определяли по электронной версии опросника SF-36 по основным его шкалам (физическое функционирование (PF), физическо-ролевое функционирование (RP), физическая боль (BP), общее здоровье (GH), жизненная сила (VР), социальное функционирование (SF), эмоционально-ролевое функционирование (RE), ментальное здоровье (MH), физический компонент здоровья (PH), психологический компонент здоровья (РH)).
Статистическую обработку данных проводили с помощью пакета программы Statistica 10,0 for Windows. Были использованы критерии Манна-Уитни, W-критерии Уилкоксона.
Результаты исследования
Согласно представленного дизайна работы, у всех пациентов I и II группы был поставлен диагноз межмышечная флегмона бедра и острый тканевой гипертензион-ный синдром (ТД выше 15 мм рт. ст.). Больным I группы по показаниям и согласно патенту РФ № 2826879 [10] выполнена декомпрессивная фасциотомия до вскрытия гнойного очага.
Результаты декомпрессивной фасциотомии представлены на рисунке 3.
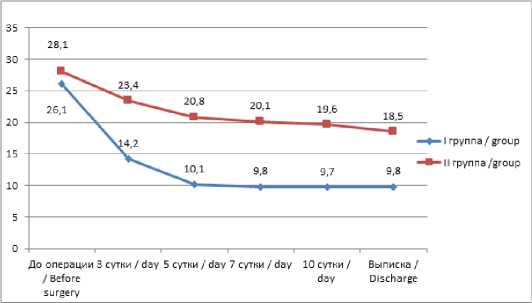
Рис. 3. Сравнительные оценка показателей ТД (мм рт.ст.) у больных I и II групп разные сроки послеоперационного периода
Fig. 3. Comparative assessment of TD indicators in patients of groups I and II at different postoperative periods
Полученные результаты, представленные на рисунке__ убедительно показывают, что разработанный комплекс, направленный на профилактику развития тканевой гипертензии, позволил нам проводить лечение раны после вскрытия флегмоны у больных I группы на фоне физиологических показателей ТД(8–10 мм рт. ст.) Тогда как у больных II группы течение послеоперационного периода проводилось на фоне тканевой гипертензии (в среднем 18,4±3,2 мм рт. ст.). Это нашло отражение и на непосредственных результатах лечения больных.
После вскрытия очага гнойного воспаление и санации раны всем больным проводили ультразвуковую кавитацию (среднечастотная) в 0,05 % растворе водного хлоргексидина. С 3 суток повязки с мазью Левомеколь, а с 5 суток путем использования раневого покрытия Атрауман АГ. До получени результатов бактериологического исследования больным назначили этиотропную антибиотикотерапию, а затем по показателям микрофлоры продолжительностью 8,12±1,01 дня. Показатели заживления послеоперационной раны представлены в таблице 3.
Из представленного в таблице №3 материала явствует, что у больных I группы после вскрытия флегмоны на фоне нормальных показателей ТД, все показатели течения раневого процесса имели более положительную динамику (в среднем на 37,5 %).
По шкале Хабирова Ф.А. у 78,9 больных I группы индекс МФБС на 5 сутки после операции был 2 балла, а у 85,3 % больных II группы 6 баллов. При выписке (14-16 сутки) у пациентов I группы 1–2 балла (96,8 %), а во II группе 3–4 балла (84,5 %) (р<0,05).
В таблице 4 показаны сравнительные результаты по выполнению второго этапа хирургического лечения больных с МФБ.
Итак, из таблицы 4 явствует, что у больных I клинической группы первично-отсроченные швы для ликвидации раневого дефекта наложены в 66,0 % (II группа – 0 %). Тогда как вторичные швы у пациентов I группы были наложены у 18,2 %, а во II группе у 62,5 %. Открытое (лейкопластырное) ведение раны у пациентов II группы было также чаще (37,5 % против 21,2 %). Ключевым моментом для выбора способа закрытия раны был показатель ее чистоты (КОЕ 104), который достигал у пациентов I группе на 5–7 сутки, а во II группе на 7–10 сутки. Замедление процессов регенерации у больных II группы проходило на фоне наличия тканевой гипертензии.
Таблица 3
Показатели течения раневого процесса у больных первой и второй групп в днях
Table 3
Indicators of the course of the wound process in patients of the first and second groups in days
|
№ п/п |
Показатель/ Indicator Дни/days |
Клиническая группа / Clinical group |
Индекс ускорения / Acceleration index |
||
|
I (n=33) |
II (n=32) |
Абс. |
Отн.(%) |
||
|
1. |
Выраженность отёка мягких тканей в зоне операции / Severity of soft tissue edema in the surgical area |
4,3±0,1 |
7,4±0,1 |
3,1±0,1 |
44,2% |
|
2. |
Наличие гематомы / Presence of hematoma |
3,4±0,1 |
6,5±0,1 |
3,2±0,2 |
53,9% |
|
3. |
Рассасывание инфильтрата / Resorption of infiltrate |
5,0±0,1 |
7,3±0,2 |
2,6±0,1 |
32,8% |
|
4. |
Очищение раны / Wound cleansing |
5,4±0,2 |
7,9±0,1 |
2,9±0,1 |
34,2% |
|
5. |
Завершение гнуляционного процесса / Completion of the bending process |
8,3±0,1 |
10,5±0,3 |
2,5±0,2 |
30,6% |
|
6. |
Эпителизация раны / Epitheli-alization of the wound |
13,2±0,1 |
10,4±0,2 |
3,9±0,1 |
29,2% |
Примечание: р<0,05 при сравнении исследуемых групп, статистически достоверно.
Note: p<0.05 when comparing the study groups, statistically significant.
Непосредственные результаты лечения больных с МФБ представлена в таблице 5.
Таблица 4
Показатели второго этапа хирургического лечения больных с МФБ
Table 4
Indicators of the second stage of surgical treatment of patients with MFB
|
№ п/п |
Этап операции / Operation stage |
Группы наблюдения и результаты / Observation groups and results |
|||
|
I группа / group |
II группа / group |
||||
|
Абс. / Abs. |
% |
Абс. / Abs. |
% |
||
|
1. |
Первично-отсроченные швы / Primary-delayed sutures |
20 |
66,0 % |
– |
– |
|
2. |
Вторичные швы / Secondary seams |
6 |
18,2% |
20 |
62,5 % |
|
3. |
Лейкопласторное натяжение (открытое ведение раны) / Adhesive plaster tension (open wound management) |
7 |
21,2% |
12 |
37,5 % |
|
4. |
Всего / Total |
33 |
100 % |
32 |
100 % |
Примечание: р<0,05 при сравнении исследуемых групп / Note: p<0.05 when comparing study groups
Таблица 5
Осложнения раннего послеоперационного периода у больных с МФБ
Table 5
Complications of the early postoperative period in patients with MFB
|
№ п/п |
Вид осложнения / Type of complication |
Клиническая группа / Clinical group |
|||
|
I группа (n=33) / Group I (n=33) |
II группа (n=32) / Group II (n=32) |
||||
|
Абс. / Abs. |
% |
Абс. / Abs. |
%. |
||
|
1. |
Некроз краев раны / necrosis of wound edges |
– |
– |
2 |
6,2% |
|
2. |
Острый лимфангоит / acute lymphadenitis |
3 |
9,1 % |
6 |
18,7 % |
|
3. |
Гематома / hematoma |
2 |
6,1 % |
3 |
9,4 % |
|
4. |
Серома / seroma |
2 |
6,1 % |
4 |
12,5 % |
|
5. |
Инфильтрат / infiltrate |
1 |
3,0 % |
3 |
9,4 % |
|
6. |
Всего / total |
8 |
24,2 % |
13 |
44,2 % |
|
Примечание: р<0,05 при сравнении исследуемых групп / Note: p<0.05 when comparing study groups / |
|||||
Итак, у больных II группы осложнения в раннем послеоперационном периоде составляли 44,2 % (в I группе 24,2 %), что было в 1,8 раза больше, чем в I группе.
Наличие у 24,2 % больных I группы послеоперационных осложнений, а у 17,2 % больных МФБС в раннем послеоперационном периоде послужило основанием для разработки реабилитационного алгоритма на амбулаторном этапе лечения. Отдаленные (6 мес.) результаты лечения пациентов I и II групп оценивали по следующим критериям.
Хороший (положительный) результат лечения: восстановлена функциональная активность мышц бедра нижней конечности на оперированной стороне, купирован болевой синдром, триггерные зоны и гипертрофические рубцы отсутствовали. Качество жизни пациента высокое.
Удовлетворительный результат: наличие I–II степеней тканевой гипертензии, единичные триггерные зоны, функция мышц оперированного сегмента конечности снижена на 30–50 % от физиологической нормы. Качество жизни снижено до 30 %. Наличие единичных гипертрофических рубцов шириной до 1,0 см.
Неудовлетворительный результат: тканевая гипертензия III степени, функция мышц оперированного сегмента конечности снижена более чем на 50 % от физиологической нормы. Качество жизни снижено более чем на 30 %, наличие постоянных триггерных зон с иррадиацией, в соседние области нижней конечности наличие гипертрофических рубцов на месте вскрытие флегмоны (более 1,0 см по ширине).
Полученные данные в ходе мониторинга ТД у пациентов II группы через 6 месяцев после оперативного вмешательства, показали что вскрытие, санация и дренирование флегмоны не позволило достичь физиологического уровня ТД (8–10 мм рт. ст.) даже при I степени тяжести течения патологического процесса (р<0,05). Клинически это проявлялось наличием у 52,6 % больных болевых «триггерных» зон. У всех больных (I) основной группы исследования через 6 месяцев после операции и реабилитационного этапа ТД находилось в пределах физиологической нормы (8–10 мм рт. ст.).
В результате проведения реабилитационного этапа лечения пациентов основной группы, была зафиксирована разница амплитуд биопотенциалов оперированного сегмента нижней конечности (область бедра), среди участников обеих групп. Разница биопотенциалов оценивалась в зависимости от степени тяжести по оценочной шкале у больных основной группы с таковыми в контрольной группе. Она составила 12,3 %, 15,6 % и 17,8 % соответственно.
Все пациенты на момент выписки из стационара отмечали снижение качества жизни (КЖ), особенно в контрольной группе (рис.4). У этой категории больных диагностирована была тканевая гипертензия и клинические признаки компартмент-синдрома (боль, дисфункция мышц, триггерные зоны, потеря чувствительности). Представлена на рисунке 4.
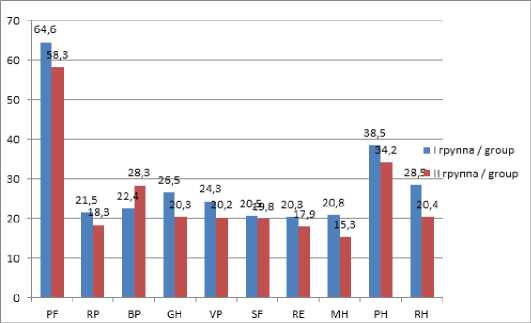
Рис. 4. Показатели качества жизни у пациентов I и II группы через 14 дней после выписки из стационара
Fig. 4. Quality of life indicators in patients of groups I and II 14 days after discharge from hospital
При сравнении показателей КЖ через 14 дней после выписки из стационара и через 6 месяцев после операции, а у пациента II группы после реабилитационного этапа общей суммарный балл составил следующие показатели. После выписки в I группе при I степени 296 баллов (II группы – 280 баллов). Через 6 месяцев в I группе при I степени 731 балл (II группы 447 баллов). При II степени после выписки в I группе 292 баллов (II групп – 260 баллов), через 6 месяцев в I группе – 656 баллов (II группе 402 баллов). При III степени при выписке в I группе – 290 баллов (II группе – 240 баллов), через 6 месяцев – 570 баллов (II группе 396 баллов). Таким образом, показатели КЖ по всем шкалам через 6 месяцев у пациента I группы были значительно выше, чем таковые во II группе. Общий процент КЖ у пациентов I группы через 6 месяцев после операции был на 37,1 % выше, чем во II группе (рис. 5). Полученные результаты свидетельствуют об эффективности реабилитационного этапа лечения у больных I клинической группы.
Заключение
На основании результатов отдаленного мониторинга (6 мес.) у больных основной группы количество хороших результатов было в 1,7 раза выше, чем в контрольной группе, в которой применялись традиционные методы (р<0,05). Показатель удовлетворительных результатов лечения снизился в 3,5 раза, неудовлетворительных результатов зафиксировано не было, тогда как в II группе их количество составило 16,2 %.
При этом общий показатель качества жизни в I группе был выше на 33,9 %.
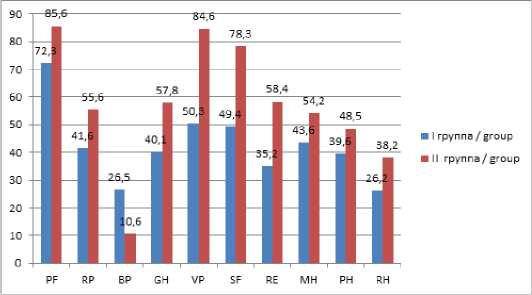
Рис. 5. Показатели качества жизни у пациентов I группы после реабилитационного этапа и у пациентов II группы (через 6 мес.) Fig. 5. Quality of life indicators in patients of group I after the rehabilitation stage and in patients of group II (after 6 months)


