Концентрат аутологичных клеток костного мозга в лечении ранних стадий остеонекроза головки бедренной кости (обзор литературы)
Автор: Панин М. А., Загородний Н. В., Бойко А. В., Петросян А. С.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 6 т.13, 2023 года.
Бесплатный доступ
Актуальность. В лечении ранних стадий остеонекроза головки бедренной кости широко применяется декомпрессия очага некроза, которая снижает внутрикостное давление и увеличивает приток крови к головке бедренной кости. Для повышения эффективности декомпрессия очага некроза дополняется использованием различных биоадъювантов, в том числе концентрата аутологичных клеток костного мозга, целесообразность чего активно обсуждается.Цель систематического обзора: оценка эффективности применения концентрата аутологичных клеток костного мозга при декомпрессии очага некроза в лечении ранних стадий остеонекроза головки бедренной кости по данным литературы.Материал и методы. В исследование включены статьи, имеющие клинические данные с полным текстом на английском или русском языках, доступные в сети интернет (базы данных - PubMed и elibrary). Включались статьи, содержащие фактические данные относительно стадии остеонекроза, числа прооперированных головок бедренной кости, применения концентрата аутологичных клеток костного мозга в качестве дополнения к декомпрессии очага некроза, доли неэффективных оперативных вмешательств, после которых потребовалось тотальное эндопротезирование тазобедренного сустава.Результаты. Проведён анализ 16 оригинальных статей (2011-2022 гг.), оценены результаты лечения 1135 головок бедренных костей (892 - с применением концентрата аутологичных клеток костного мозга, 243 - без концентрата аутологичных клеток костного мозга, контрольная группа). Сроки наблюдения за пациентами варьировали от 9 до 120 месяцев, составив в среднем 45 месяцев. При использовании концентрата аутологичных клеток костного мозга необходимость в тотальном эндопротезировании тазобедренного сустава отмечена у 168 из 892 пациентов (18,8 %); при применении декомпрессии очага некроза без концентрата аутологичных клеток костного мозга частота тотальное эндопротезирование тазобедренного сустава составила 27,2 % (р > 0,05). Лишь в 2-х статьях из 16 авторами не признаётся целесообразность применения концентрата аутологичных клеток костного мозга при декомпрессии очага некроза.Заключение. Использование при декомпрессии очага некроза в качестве биоадъюванта концентрата аутологичных клеток костного мозга замедляет прогрессирование остеонекроза. По мнению подавляющего числа авторов, декомпрессия очага некроза с применением концентрата аутологичных клеток костного мозга является высокоэффективной, более значимо снижая интенсивность болевого синдрома и улучшая функцию тазобедренного сустава. Результаты будут более обнадеживающими с дальнейшим развитием регенеративной медицины, которая обеспечит получение новых образцов клеточных препаратов для восстановления структуры костной ткани.
Тазобедренный сустав, остеонекроз головки бедра, декомпрессия очага некроза, костный мозг
Короткий адрес: https://sciup.org/143181109
IDR: 143181109 | УДК: 616.718.41-002.4:616.98+616.728.3-007.248-08 | DOI: 10.20340/vmi-rvz.2023.6.CLIN.7
Autological bone marrow concentrate for the treatment of early stages of femoral head avascular necrosis (literature review)
Relevance. In the treatment of the early stages of the femoral head osteonecrosis core decompression is widely used, which reduces intraosseous pressure and increases blood flow to the femoral head. To increase the efficiency of the core decompression the use of various bioadjuvants, including concentrate of autologous bone marrow cells is needed, the appropriateness of which is actively discussed.Purpose of the systematic review: evaluation of the effectiveness of autologous bone marrow cells in core decompression in the treatment of the early stages of the femoral head osteonecrosis according to the literature.Material and methods. Articles with clinical data in full text in English or Russian available in the Internet (PubMed and elibrary databases) were included in the study. Articles containing actual data on the stage of osteonecrosis, the number of femoral heads operated on, the use of autologous bone marrow cells as an adjunct to the core decompression of the femoral head, the number of ineffective surgical interventions after which total hip arthroplasty was required were included.Results. Sixteen original articles (2011-2022) were analyzed, and the results of 1135 femoral heads treatment (892 with autologous bone marrow cells, 243 without autologous bone marrow cells, control group) were evaluated. Patient follow-up periods ranged from 9 to 120 months, averaging 45 months. When using autologous bone marrow cells, the need for total hip arthroplasty was observed in 168 of 892 patients (18.8 %); when core decompression was used without autologous bone marrow cells, the rate of total hip arthroplasty was 27.2 % (p > 0.05). Only 2 articles out of 16 authors did not consider autologous bone marrow cells to be reasonable in the core decompression of femoral head.Conclusion. The use of autologous bone marrow cells concentrate as a bioadjuvant in the core decompression slows the progression of osteonecrosis. According to the overwhelming number of authors, the core decompression using autologous bone marrow cells is highly effective, significantly reducing the intensity of pain syndrome and improving the function of the hip joint. The results will be more encouraging with the further development of regenerative medicine, which will provide new samples of cellular preparations for bone tissue structure restoration.
Текст обзорной статьи Концентрат аутологичных клеток костного мозга в лечении ранних стадий остеонекроза головки бедренной кости (обзор литературы)
ОБЗОРНАЯ СТАТЬЯ
Остеонекроз головки бедренной кости (ОГБК) является социально значимым заболеванием молодых трудоспособных людей. ОГБК приводит к выраженным функциональным нарушениям со стороны тазобедренного сустава и, соответственно, к инвалидизации [1].
У данной категории лиц при рентгенографии отмечаются структурные повреждения субхондральных трабекул, что ведёт к разрушению субхондральной кости и деформации головки [2]. Из исследований последних полутора десятилетий становится всё более понятным, что этиологические факторы, лежащие в основе ОГБК нетравматического генеза (стероиды, алкоголь, коагулопатии и т.д.), приводят не только к увеличению числа жировых и апоптотических клеток, но и к уменьшению количества мезенхимальных стволовых клеток (МСК) в костном мозге. При этом возникает несоответствие между костео-образованием и разрушением, что ведёт к гибели субхондральных костных трабекул, поддерживающих суставной хрящ [3].
В профессиональном сообществе активно обсуждаются и разрабатываются методы лечения ранних стадий ОГБК, когда возможно сохранить собственную головку бедренной кости и избежать (или максимально отсрочить) эндопротезирования тазобедренного сустава. Для снижения внутрикостного давления и увеличения притока крови к головке бедренной кости широко применяется декомпрессия очага некроза, позволяющая замедлить прогрессирование заболевания у 97 % пациентов с I стадией и у
77 % со II стадией ОГБК [4–6]. Для увеличения эффективности суставосохраняющих операций декомпрессия очага некроза дополняется использованием различных орто-биологических препаратов: плазма, обогащённая тромбоцитами (platelet rich plasma – PRP), костные морфогенетические белки (bone morphogenic proteins – BMP), концентрат аутологичных клеток костного мозга (bone marrow aspirate concentrate – BMAC) и др. [7–9].
Наиболее патогенетически обоснованным субстратом, применяемым в качестве адъюванта в лечении ранних стадий ОГБК, является BMAC [10]. Данный субстрат, содержащий мононуклеарные стволовые клетки, при определённых условиях способен активировать остеогенез и замещать поражённые клетки костной ткани [11–14].
Целью настоящего систематического обзора была оценка эффективности применения BMAC при декомпрессии очага некроза в лечении ранних стадий остеонекроза головки бедренной кости по данным литературы.
Материалы и методы
Систематический обзор создан с учётом рекомендаций международного протокола PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analyses (2020 год)) [15].
Критерии включения. В исследование включены статьи, имеющие клинические данные с полным текстом на английском или русском языках, доступные в сети интернет (базы данных – PubMed и elibrary) без ограничений по дате публикации. Кроме того, критериями включения являлись оригинальные исследования разной степени доказательности: клинические случаи и серии клинических случаев, когортные и рандомизированные исследования. Включались статьи, содержащие фактические данные относительно стадии ОГБК, числа прооперированных головок бедренной кости, технологии применения BMAC в качестве дополнения к декомпрессии очага некроза, доли неэффективных оперативных вмешательств, после которых потребовалось тотальное эндопротезирование тазобедренного сустава (ТЭТС).
Критерии исключения: мета-анализы, обзоры литературы, редакторские мнения, правки.
Поиск информации производился с помощью баз данных PubMed, elibrary в период до марта 2023 год без дополнительного контакта с авторами включённых статей.
Ключевыми словами для поиска в базе данных PubMed являлись: femur head necrosis, avascular necrosis, bone marrow aspirate; в базе данных elibrary – некроз головки бедренной кости, хирургическое лечение, концентрат костного мозга.
Поисковые запросы и их результаты отражены в таблице 1.
Всего было найдено 88 оригинальных статей в двух базах данных. При проведении скрининга по названиям и аннотациям статей была исключена 51 работа. При дальнейшем рассмотрении соответствия статей критериям включения и исключения – чтении полных текстов – была исключена ещё 21 работа. В итоге двухэтапного скрининга нами было отобрано 16 оригинальных статей: 15 из базы данных PubMed, 1 из elibrary (рис. 1).
Таблица 1. Результаты поисковых запросов в системах PubMed и elibrary
Table 1. Results of search queries in PubMed and elibrary systems
|
База данных |
Поисковый запрос |
Результат (число статей) |
|
PubMed |
«femur head necrosis» OR «femur» AND «head» AND «necrosis» OR «fe-mur head necrosis» OR «avascular» AND «necrosis» AND «femoral» AND «head» OR «avascular necrosis femoral head» AND «bone marrow» OR «bone» AND «marrow» OR «bone marrow» AND «aspirate» |
53 |
|
elibrary |
Некроз головки бедренной кости хирургическое лечение концентрат костного мозга |
35 |
|
Всего |
88 |
|
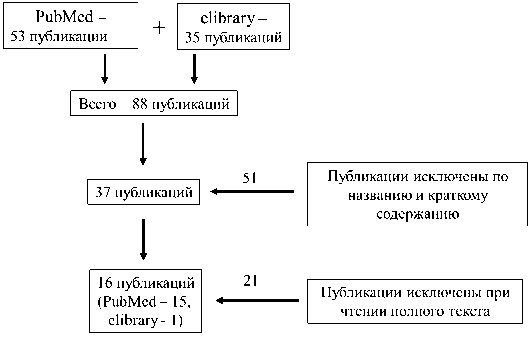
Рисунок 1. Блок-схема отбора публикаций
Figure 1. Block diagram of the selection of publications
Все 16 отобранных публикаций были внесены в сводную таблицу (табл. 2). В таблице были учтены: год публикации, тип научного исследования (рандомизированное когортное, когортное, серия случаев), число прооперированных головок бедренной кости, срок наблюдения, число выполненных ТЭТС вследствие неэффективности операции декомпрессии очага некроза.
Данные в таблицу вносились одним из соавторов, затем другие исследователи, независимо друг от друга, проверяли корректность внесённых данных. Окончательно решение об оценке данных принималось после обсуждения всеми соавторами систематического обзора.
Результаты и обсуждение
Из 16 представленных в таблице статей одно исследование было рандомизированным когортным, 7 были когортными, 8 – отнесены к типу «серия случаев». Минимальное число прооперированных головок бедренной кости в анализируемых статьях – 5, максимальное – 456.
Всего, с помощью различных методов декомпрессии очага некроза, было прооперировано 1135 головок бедренных костей, поражённых остеонекрозом I–II стадии. В 243 случаях суставосохраняющее хирургическое лечение ограничивалось декомпрессией очага некроза или де- компрессией очага некроза в сочетании с различными вариантами костной пластики (контрольная группа). Основную группу суммарно составили 892 головки бедренной кости, в хирургическом лечении которых применялся BMAC (основная группа). Средний срок наблюдения за прооперированными пациентами составил 45 месяцев.
В исследовании T. Yoshioka и соавт. оценены результаты лечения некроза головки бедренной кости (n = 9) на фоне системной красной волчанки с применением BMAC из гребня подвздошной кости. Авторами отмечено снижение болевого синдрома, улучшение функционального состояния тазобедренного сустава у всех пациентов. Через 45 месяцев после суставосохраняющей операции лишь у одного пациента потребовалось выполнение ТЭТС, что указывает на эффективность применения BMAC при декомпрессии очага некроза при стероидиндуцированном ОГБК [16].
В когортном исследовании V. Gangji и соавт. в основную группу (декомпрессия очага некроза + BMAC) включено 24 головки бедренной кости, в контрольную (декомпрессия очага некроза) – 13. При достоверном снижении интенсивности болевого синдрома через 5 лет не было выявлено достоверных различий в функции сустава между группами. Отсутствие достоверных различий касалось также и частоты ТЭТС в двух группах (p = 0,32092) [17].
Таблица 2. Публикации, отобранные для анализа
Table 2. Publications selected for analysis
|
Автор |
Год |
Дизайн исследования |
Методика операции |
Число головок |
Срок наблюдения, месяцы |
ТЭТС |
|
Yoshioka et al. |
2011 |
Серия случаев |
CD* + BMAC |
9 |
41 |
1 |
|
Gangji et al. |
2011 |
Когортное |
CD + BMAC CD |
24 13 |
60 |
2 3 |
|
Zhao et al. |
2012 |
Когортное |
CD + BMAC CD |
51 53 |
60 |
0 5 |
|
Rastogi et al. |
2013 |
Серия случаев |
CD + BMAC |
60 |
24 |
3 |
|
Liu et al. |
2013 |
Когортное |
CD + BG** + BMAC CD + BG |
27 26 |
24 |
4 5 |
|
Wang et al. |
2014 |
Серия случаев |
CD + BG + BMAC |
20 |
24 |
0 |
|
Tabatabaee et al. |
2015 |
Когортное |
CD + BMAC CD |
14 14 |
24 |
0 3 |
|
Pepke et al. |
2016 |
Рандомизированное когортное |
CD + BMAC CD |
11 14 |
24 |
4 6 |
|
Nally et al. |
2017 |
Когортное |
CD + BMAC CD CD + BG |
16 47 34 |
72 |
8 23 17 |
|
Talathi et al. |
2018 |
Серия случаев |
CD + BMAC |
43 |
16 |
3 |
|
Mardones et al. |
2019 |
Серия случаев |
CD + BMAC |
5 |
34 |
0 |
|
Tomaru et al. |
2019 |
Серия случаев |
CD + BMAC |
43 |
120 |
6 |
|
Wu et al. |
2020 |
Серия случаев |
CD + BMАC |
30 |
9 |
0 |
|
Мурзич и соавт. |
2020 |
Когортное |
CD + BMAC CD |
22 42 |
60 |
1 9 |
|
Hoogervorst et al. |
2022 |
Когортное |
CD + BG + BMAC |
61 |
60 |
28 |
|
Yoshizawa et al. |
2022 |
Серия случаев |
CD + BMAC |
456 |
68 |
108 |
Примечание: CD* – core decompression – декомпрессия очага; BG** – bone grafting – костная пластика.
D. Zhao и соавт. при оценке отдалённых результатов у 100 пациентов (104 головки бедренной кости) указывали на существенное улучшение функционального состояния по шкале Харриса и замедление прогрессирования ОГБК при применении BMAC в рамках декомпрессии очага некроза. При наблюдении в течении 5 лет увеличение зоны некроза, по данным рентгенографии, отмечено в 10 из 53 наблюдений в контрольной группе (изолированная декомпрессия), в 5 наблюдениях потребовалось ТЭТС. В основной группе (BMAC) была отмечена 100 %-я выживаемость головки бедренной кости [18].
При оценке выживаемости тазобедренного сустава после применения декомпрессии очага некроза в сочетании с BMAC (60 головок бедренных костей) S. Rastogi и со-авт. отмечена низкая частота тотальной артропластики тазобедренного сустава на протяжении 24 месяцев – 5 % [19].
В работе Y. Liu и соавт. в лечении пациентов с ОГБК (53 головки) декомпрессия очага некроза дополнялась пластикой синтетическими материалами (наногидрокиса-патит, полиамид), из которых в 27 случаях – также BMAC (основная группа). Авторами получены обнадёживающие результаты относительно улучшения функции тазобедренного сустава: доля пациентов с послеоперационной оценкой по шкале Harris’а свыше 80 баллов в группе с применением BMAC составила 75,4 %, в группе без BMAC – 37 %. Частота коллапса головки бедренной кости составила в основной группе 21,4 % и была почти втрое (59,3 %) выше в группе сравнения [20].
В исследование типа «серия случаев» T. Wang и со-авт. было включено 15 пациентов (20 головок бедренной кости). Отличительной особенностью данной работы явилось включение пациентов не только со II, но и с III стадией остеонекроза (по ARCO). Анализ эффективности декомпрессии очага некроза с применением BMAC включал оценку динамики показателей по шкале Harris’а до и после операции (24 месяца), а также необходимость ТЭТС. По данным авторов динамика оценки по шкале Harris’а была удовлетворительной (с 64 до 85 баллов). ТЭТС потребовалось 20 % пациентов [10].
Обнадеживающие результаты получены в когортном исследовании R.M. Tabatabaee и соавт.: из 14 пациентов, прооперированных с привлечением клеточных технологий (BMAC), через 24 месяца ни у одного не потребовалось ТЭТС, тогда как в контрольной группе (n = 14, без BMAC) у трёх предпринято эндопротезирование. Авторами также отмечено более выраженное снижение болевого синдрома при применении BMAC [21].
На значительное улучшение качества жизни пациентов и замедление прогрессирования остеонекроза после декомпрессии с применением клеточных технологий указывают N.S. Talathi и соавт., прооперировавшие 43 головки бедренной кости. Авторы отметили статистически достоверное (р < 0,0001) снижение оценки по ВАШ боли с 7,8 балла (до операции) до 2,5 баллов (16 месяцев после операции). В 40 наблюдениях после декомпрессии с при- менением ВМАС не было выявлено признаков прогрессирования заболевания при рентгенологическом контроле; ТЭТС потребовалась трём пациентам [22].
Высокую эффективность декомпрессии очага некроза в сочетании с введением ВМАС отметили также R. Mardones и соавт. – 100 %. Следует, впрочем, отметить, что исследование было малочисленным – 5 пациентов. Согласно данной публикации, уровень средней послеоперационной оценки по шкале Harris’а достиг 98,2 баллов, а уровень боли снизился до 0,2 баллов (ВАШ боли). Ни в одном из пяти наблюдений через 34 месяца ТЭТС не потребовалось [23].
Наблюдение за 31 пациентом после декомпрессии очага некроза с применением BMAC на протяжении 5,8 лет позволило Y. Tomaru и соавт. выявить значительное улучшение состояния пациентов в отношении болевого синдрома и функции тазобедренного сустава. Несмотря на некоторое ухудшение рентгенологической картины (увеличение очага некроза) у 11 пациентов, ТЭТС было предпринято лишь у 3-х (9,6 %). По мнению авторов статьи, декомпрессия очага некроза в сочетании с использованием клеточных технологий является высокоэффективным малоинвазивным методом лечения пациентов с остеонекрозом головки бедренной кости ранних стадий [24].
При декомпрессии очага некроза с использованием коллагенового скаффолда и BMAC у 30 пациентов (30 головок бедренных костей), Z.Y. Wu и соавт. были получены превосходные результаты. Через 9 месяцев после оперативного вмешательства оценка по шкале Harris’а достигла 84,66 баллов, оценка по ВАШ боли снизилась до 1,91 на фоне уменьшения объёма очага некроза. На протяжении периода наблюдения ни одному из 30 пациентов не потребовалось ТЭТС [25]. Вероятно, такие результаты, в первую очередь, можно объяснить малым периодом наблюдения за пациентами.
В исследование белорусских специалистов включены 22 наблюдения декомпрессии очага некроза головки бедренной кости с костной пластикой и введением BMAC. Помимо этого, 42 пациента с остеонекрозом головки бедренной кости I–II стадии были прооперированы путём декомпрессии очага некроза головки бедренной кости с костной аутопластикой (контрольная группа). Средний срок послеоперационного наблюдения составил 20 месяцев. По мнению авторов, выживаемость тазобедренных суставов при применении клеточных технологий выше, чем при декомпрессии с костной пластикой. При применении BMAC ТЭТС потребовалось 1 из 22 пациентов, в контрольной группе – 9 из 42 [26].
В ретроспективном когортном исследовании P. Hoogervorst и соавт. оценены результаты декомпрессии очага некроза с применением BMAС при лечении 61 головки бедренной кости у 40 пациентов с остеонекрозом I–II стадии. При анализе результатов лечения через 24 месяца показано, что ТЭТС потребовалось в 17 наблюдениях. Число пациентов с неэффективной декомпрессией возросло до 28 через 60 месяцев после операции. По мнению авторов на результаты лечения негативное влияние оказывают ожирение (ИМТ ≥ 30 кг/м2) и большие размеры очага некроза [27].
Статья T. Yoshizawa и соавт. посвящена оценке результатов ТЭТС после предшествующей декомпрессии очага некроза с использованием BMAC, однако авторами указана частота необходимости проведения ТЭТС в большой когорте пациентов, что и было использовано нами в данном обзоре. Через 30 месяцев после декомпрессии очага некроза с BMAC ТЭТС было выполнено у 108 из 456 пациентов [28].
В отличие от всех предшествующих авторов, W. Pepke и соавт. (2016 год) не отметили позитивного влияния биоадъюванта BMAC на результаты декомпрессии очага некроза. Не было выявлено достоверных различий в показателях интенсивности боли и функции тазобедренного сустава у пациентов двух групп (I группа – декомпрессия, II групп – декомпрессия + BMAC). Отсутствие достоверных различий касалось также выполненных ТЭТС среди пациентов обеих групп. ТЭТС потребовалось 6 из 14 пациентов I группы и 3 из 11 пациентов II группы [29].
Также не указывают на преимущества применения BMAC в рамках декомпрессии очага некроза F.J. Nally и соавт. (2018 год). В своём исследовании авторы проанализировали эффективность декомпрессии очага некроза в трёх группах: I – декомпрессия + BMAC, II – декомпрессия, III – декомпрессия + костная пластика. При оценке эффективности лечения через 72 месяца возникла необходимость в ТЭТС у 50 % пациентов, независимо от методики декомпрессии: в I группе – у 8 из 16, во II группе – у 23 из 47, в III группе – у 17 из 34 [30]. Следует отметить, что в данном исследовании указана наибольшая в доступной литературе частота необходимости ТЭТС после декомпрессии очага некроза с применением BMAC.
После анализа всех отобранных работ нами были суммированы данные относительно частоты ТЭТС после неэффективной декомпрессии очага некроза. При использовании ВМАС необходимость в ТЭТС отмечена у 168 из 892 пациентов, что составляет 18,8 %; при применении декомпрессии очага некроза изолированной или в сочетании с костной пластикой ТЭТС (вследствие неэффективности суставосохраняющей операции) предпринята у 66 из 243 пациентов (27,2 %). Различия между когортами пациентов статистически недостоверны (р > 0,05), хотя частота ТЭТС в отсутствии применения ВМАС при предшествующей декомпрессии очага некроза в 1,45 раза выше, чем при применении ВМАС.
Отсутствие чётких доказательств преимуществ применения клеточных технологий объясняется многими факторами: разнородностью групп пациентов, особенностями стадирования остеонекроза, различной длительностью сроков послеоперационного наблюдения. Важным обстоятельством, затрудняющим объективную оценку эффективности применения клеточных технологий, являются различные технологические подходы к получению и подготовке биоматериала (в частности, ВМАС).
Заключение
На сегодняшний день следует признать, что использование при декомпрессии очага некроза в качестве биоадъюванта концентрата аутологичных клеток костного мозга замедляет прогрессирование остеонекроза.
По мнению подавляющего числа специалистов, декомпрессия очага некроза с применением ВМАС более эффективна, чем изолированная декомпрессия и декомпрессия с костной аутопластикой. Некоторые авторы указывают на более значимое снижение болевого синдрома и улучшение функции тазобедренного сустава при применении ВМАС.
Вероятно, результаты могут стать ещё более обнадеживающими вследствие бурного прогресса в развитии клеточной, в том числе, регенеративной медицины, которая обеспечит получение новых образцов клеточных препаратов для восстановления структуры костной ткани.
Список литературы Концентрат аутологичных клеток костного мозга в лечении ранних стадий остеонекроза головки бедренной кости (обзор литературы)
- Hines JT, Jo WL, Cui Q, Mont MA, et al. Osteonecrosis of the Femoral Head: an Updated Review of ARCO on Pathogenesis, Staging and Treatment. J Korean Med Sci. 2021 Jun 21;36(24):e177. https://doi.org/10.3346/jkms.2021.36.e177
- Konarski W, Pobozy T, Sliwczynski A, Kotela I, Krakowiak J, Hordowicz M, Kotela A. Avascular Necrosis of Femoral Head-Overview and Current State of the Art. Int J Environ Res Public Health. 2022 Jun 15;19(12):7348. https://doi.org/10.3390/ijerph19127348
- Mutijima E, De Maertelaer V, Deprez M. et al. The apoptosis of osteoblasts and osteocytes in femoral head osteonecrosis: its specificity and its distribution. Clin Rheumatol. 2014; 33:1791-5.
- Fairbank AC, Bhatia D, Jinnah RH. et al. Long-term results of core decompression for ischaemic necrosis of the femoral head. J Bone Joint Surg Br. 1995;77:42-9.
- lorio R, Healy WL, Abramowitz AJ. et al. Clinical outcome and survivorship analysis of core decompression for early osteonecrosis of the femoral head. J Arthroplasty. 1998;13:34-41.
- Yoon TR, Song EK, Rowe SM. et al. Failure after core decompression in osteonecrosis of the femoral head. Int Orthop. 2001;24:316-8.
- Zhou W, Qu M, Lv Y. et al. New advances in stem cell therapy for osteonecrosis of the femoral head. Curr Stem Cell Res Ther. 2019;14:226-9.
- Alshameeri Z, McCaskie A. The role of orthobiologics in hip preservation surgery. J Hip Preserv Surg. 2015;2:339-54.
- Massin P. Treatments of avascular osteonecrosis of the hip: Current treatments. Morphologie. 2021 Jun; 105(349): 120-126. https://doi.org/10.1016/j.morpho.2020.06.003
- Wang T, Wang W, Yin ZS. Treatment of osteonecrosis of the femoral head with thorough debridement, bone grafting and bone-marrow mononuclear cells implantation. Eur J Orthop Surg Traumatol. 2014;24:197-202.
- Piuzzi NS, Chahla J, Schrock JB. et al. Evidence for the use of cell-based therapy for the treatment of osteonecrosis of the femoral head: a systematic review of the literature. J Arthroplasty. 2017;32:1698-708.
- Papavasiliou AV, Triantafyllopoulos I, Paxinos O. et al. The role of cell therapies and hip arthroscopy in the management of osteonecrosis: an update. J Hip Preserv Surg. 2018;5:202-8.
- Gagala J, Tarczynska M, Gaweda K. et al. The use of osteochondral allograft with bone marrow-derived mesenchymal cells and hinge joint distraction in the treatment of post-collapse stage of osteonecrosis of the femoral head. Med Hypotheses. 2014;83:398-400.
- Kang JS, Suh YJ, Moon KH. et al. Clinical efficiency of bone marrow mesenchymal stem cell implantation for osteonecrosis of the femoral head: a matched pair control study with simple core decompression. Stem Cell Res Ther. 2018;9:274.
- Page M.J., McKenzie J.E., Bossuyt P.M., et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021 ;372(71). https://doi.org/https://doi.org/10.1136/bmj.n719
- Yoshioka T, Mishima H, Akaogi H, Sakai S, Li M, Ochiai N. Concentrated autologous bone marrow aspirate transplantation treatment for corticosteroid-induced osteonecrosis of the femoral head in systemic lupus erythematosus. Int Orthop. 2011 Jun;35(6):823-9. https://doi.org/10.1007/s00264-010-1048-y
- Gangji V, De Maertelaer V, Hauzeur JP. Autologous bone marrow cell implantation in the treatment of non-traumatic osteonecrosis of the femoral head: five-year follow-up of a prospective controlled study. Bone. 2011;49:1005-9.
- Zhao D, Cui D, Wang B. et al. treatment of early-stage osteonecrosis of the femoral head with autologous implantation of bone marrow-derived and cultured mesenchymal stem cells. Bone. 2012;50:325-30.
- Rastogi S, Sankineani SR, Nag HL. et al. Intralesional autologous mesenchymal stem cells in management of osteonecrosis of femur: a preliminary study. Musculoskelet Surg. 2013;97:223-8.
- Liu Y, Liu S, Su X. Core decompression and implantation of bone marrow mononuclear cells with porous hydroxylapatite composite filler for the treatment of osteonecrosis of the femoral head. Arch Orthop Trauma Surg. 2013;133:125-33.
- Tabatabaee RM, Saberi S, Parvizi J. et al. Combining concentrated autologous bone marrow stem cells injection with core decompression improves outcome for patients with early-stage osteonecrosis of the femoral head: a comparative study. J Arthroplasty. 2015;30:11-5.
- Talathi NS, Kamath AF. Autologous stem cell implantation with core decompression for avascular necrosis of the femoral head. J Clin Orthop Trauma. 2018;9:349-52.
- Mardones R, Camacho D, Monsalvo F. et al. Treatment of osteonecrosis of the femoral head by core decompression and implantation of fully functional ex vivo-expanded bone marrow-derived mesenchymal stem cells: a proof-of-concept study. Stem Cells Cloning. 2019;12:11-6.
- Tomaru Y, Yoshioka T, Sugaya H, Kumagai H, Hyodo K, Aoto K, Wada H, Akaogi H, Yamazaki M, Mishima H. Ten-year results of concentrated autologous bone marrow aspirate transplantation for osteonecrosis of the femoral head: a retrospective study. BMC Musculoskelet Disord. 2019 Sep 5;20(1):410. https://doi.org/10.1186/s12891-019-2797-4
- Wu ZY, Sun Q, Liu M. et al. Correlation between the efficacy of stem cell therapy for osteonecrosis of the femoral head and cell viability. BMC Musculoskelet Disord. 2020;21:55.
- Мурзич А.Э., Соколовский О.А., Урьев Г.А. Органосохранное хирургическое лечение некроза головки бедренной кости нетравматического генеза. Гений ортопедии. 2020;26(4):495-501. https://doi.org/10.18019/1028-4427-2020-26-4-495-501. [Murzich A.E., Sokolovsky O.A., Uryev G.A. Hip-preserving surgical treatment for atraumatic femoral head necrosis. Genij Ortopedii. 2020;26(4):495-501. https://doi.org/10.18019/1028-4427-2020-26-4-495-501 (In Russ)].
- Hoogervorst P, Campbell JC, Scholz N, Cheng EY. Core Decompression and Bone Marrow Aspiration Concentrate Grafting for Osteonecrosis of the Femoral Head. J Bone Joint Surg Am. 2022 Apr 6;104(Suppl 2):54-60. https://doi.org/10.2106/JBJS.20.00527
- Yoshizawa T, Yoshioka T, Sugaya H, Nishino T, Tomaru Y, Wada H, Akaogi H, Yamazaki M, Mishima H. Total Hip Arthroplasty After Failed Hip-Preserving Surgery with Concentrated Autologous Bone Marrow Aspirate Transplantation for Osteonecrosis of the Femoral Head: A Retrospective Study. Indian J Orthop. 2022 Feb 1;56(7):1251-1258. https://doi.org/10.1007/s43465-022-00603-w PMID: 35813540; PMCID: PMC9232665.
- Pepke W, Kasten P, Beckmann NA. et al. Core decompression and autologous bone marrow concentrate for treatment of femoral head osteonecrosis: a randomised prospective study. Orthop Rev (Pavia). 2016;8:6162.
- Nally FJ, Zanotti G, Buttaro MA. et al. THA conversion rate comparing decompression alone, with an autologous bone graft or stem cells in osteonecrosis. Hip Int. 2018;28:189-93.


