Концепция применения торакодорзального лоскута при реконструкции молочной железы. Собственный опыт
Автор: Степанянц Н.Г., Зугумова М.Ш.
Журнал: Московский хирургический журнал @mossj
Рубрика: Онкология
Статья в выпуске: 3 (89), 2024 года.
Бесплатный доступ
Введение. Одновременно с тем, как развивались методики хирургического удаления молочной железы, совершенствовались методы ее восстановления. Необходимо учитывать, что целью реконструкции молочной железы является воссоздание естественной, пластичной формы и максимальная симметрия, поэтому методика оперативного вмешательства подбирается индивидуально, с учетом анамнеза и анатомических особенностей пациентки.Материалы и методы исследования. Описанные выше задачи позволяют решить различные варианты аутологичной реконструкции, одним из которых является торакодорзальный лоскут (TDL-лоскут) - кожно-мышечный лоскут на основе широчайшей мышцы спины. В статье представлен клинический случай и подробно описан ход оперативного вмешательства со всеми используемыми модификациями.Результаты лечения. Этот лоскут может быть использован как после мастэктомии, так и в процессе выполнения органосохранного хирургического лечения с целью восполнения удалённого участка молочной железы. TDL-лоскут применяют скорее по эстетическим соображениям, нежели по медицинским показаниям. В своем применении он является универсальным. Чаще всего применяется при малых и средних размерах молочных желез, но возможен и вариант торакодорзального лоскута в комбинации с имплантом для достижения бóльшего объёма реконструированной молочной железы.Заключение. Универсальность и ряд преимуществ использования TDL-лоскута позволяют нам высоко оценивать значимость данной методики в реконструктивной хирургии и продолжать оттачивать навыки, модифицируя классическую технику выполнения с учётом анатомических особенностей каждой пациентки.
Рак молочной железы, реконструкция молочной железы, торакодорзальный лоскут
Короткий адрес: https://sciup.org/142242572
IDR: 142242572 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2024-3-112-118
The concept of using a thoracodorsal flap in breast reconstruction. Own experience
Introduction. At the same time as the methods of surgical removal of the breast developed, the methods of its restoration were improved. It should be borne in mind that the purpose of breast reconstruction is to recreate a natural, plastic shape and maximum symmetry, therefore, the surgical procedure is selected individually, taking into account the patient's anamnesis and anatomical features.Materials and methods of research. The tasks described above allow us to solve various variants of autologous reconstruction, one of which is the thoracodorsal flap (TDL flap) - a skin-muscle flap based on the widest back muscle. The article presents a clinical case and describes in detail the course of surgery with all the modifications used.The results of the treatment. This flap can be used both after mastectomy and in the process of performing organ-preserving surgical treatment in order to replenish the removed area of the breast. The TDL flap is used more for aesthetic reasons than for medical reasons. In its application, it is universal. It is most often used for small and medium-sized mammary glands, but a thoracodorsal flap in combination with an implant is also possible to achieve a larger volume of the reconstructed breast.Conclusion. The versatility and a number of advantages of using a TDL flap allow us to highly evaluate the importance of this technique in reconstructive surgery and continue to hone our skills, modifying the classical technique of performing taking into account the anatomical characteristics of each patient.
Текст научной статьи Концепция применения торакодорзального лоскута при реконструкции молочной железы. Собственный опыт
Introduction. At the same time as the methods of surgical removal of the breast developed, the methods of its restoration were improved. It should be borne in mind that the purpose of breast reconstruction is to recreate a natural, plastic shape and maximum symmetry, therefore, the surgical procedure is selected individually, taking into account the patient's anamnesis and anatomical features.
Materials and methods of research. The tasks described above allow us to solve various variants of autologous reconstruction, one of which is the thoracodorsal flap (TDL flap) – a skin-muscle flap based on the widest back muscle. The article presents a clinical case and describes in detail the course of surgery with all the modifications used.

urgical ournal oscow
The results of the treatment. This flap can be used both after mastectomy and in the process of performing organ-preserving surgical treatment in order to replenish the removed area of the breast. The TDL flap is used more for aesthetic reasons than for medical reasons. In its application, it is universal. It is most often used for small and medium-sized mammary glands, but a thoracodorsal flap in combination with an implant is also possible to achieve a larger volume of the reconstructed breast.
Conclusion. The versatility and a number of advantages of using a TDL flap allow us to highly evaluate the importance of this technique in reconstructive surgery and continue to hone our skills, modifying the classical technique of performing taking into account the anatomical characteristics of each patient.
Contribution of the authors: Zugumova M.Sh. – data accumulation, analysis and interpretation, assistant surgeon, technical editing, text writing, data processing, illustrations preparation, article preparation.
Stepanyants N.G. – operating surgeon, research concept and design, bibliography design, scientific editing.
Введение вмешательства при раке молочной железы, именуемой ради-
Женская красота всегда имела большое значение в обществе любых времен, будучи объектом восхищений и обсуждений. Поэты ее воспевали, художники ее изображали, философы о ней рассуждали, а народы слагали легенды. Женская грудь – это символ женственности, привлекательности, сексуальности и материнства. Но надо отметить, что нет «эталона красивой груди». Привлекательной эту часть тела делает пропорциональность размера и формы груди конституциональным особенностям женщины. В этом и заключается загадочная особенность женской груди [1]. Проблема злокачественных заболеваний молочных желез стояла еще перед Гиппократом в 400 году до нашей эры, но по сей день не теряет своей значимости и актуальности. Неимоверные достижения молекулярной и прикладной медицины позволили онкологам современности пересмотреть свои взгляды на комплексное противоопухолевое лечение рака молочной железы, а новая трактовка опухолевого фенотипа позволила максимально индивидуализировать лечебную тактику. Это, в свою очередь, повлияло на изменение идеологии хирургического лечения данной патологии [2]. Изначально W. Halsted и W. Meyer (1891–1894 гг.) предложили удаление молочной железы вместе с большой и малой грудными мышцами и лимфатическими узлами трех уровней. Впоследствии эту операцию именовали радикальной мастэктомией по Холстеду-Майеру [3]. В 1898 году D. Patey и W. Dyson представили модифицированную радикальную мастэктомию, при которой предложили сохранение большой грудной мышцы. Радикальная мастэктомия по Пейти имела преимущество перед классической радикальной мастэктомией того времени в малом количестве послеоперационных осложнений, а также в лучших функциональных и косметических результатах [4]. В 1965 году J. Madden предложил удаление молочной железы с лимфатическими узлами первого и второго уровня единым блоком с сохранением большой и малой грудных мышц. Именно этот вариант радикальной мастэктомии стал прообразом классического оперативного кальной мастэктомией по Мадден [5]. В дальнейшем B. Fisher выдвинул теорию о системности злокачественных заболеваний в виду обнаруживаемых метастатических изменений в организме, что сподвигло искать консервативные системные подходы в дополнение к основному хирургическому лечению [6]. В 1970–1980-е годы U. Veronesi была предложена методика органосохраняющего хирургического лечения, а именно квадрантэктомии с аксиллярной лимфодиссекцией I, II и III уровней, с последующей лучевой терапией. Сочетание такого комбинированного метода стало адекватной альтернативой радикальной мастэктомии у пациентов с I и II стадией. При эффективном неоадъювантном лечении и у пациентов с III стадией так же возможно рассмотрение данного метода оперативного вмешательства [7]. Но как бы не модифицировались методы борьбы с раком молочной железы, проблема реконструкции утраченного органа всегда стояла особенно остро. Существует много причин, по которым один вид реконструкции предпочтительнее другого, но реконструкция молочной железы торакодорзальным лоскутом является одной из наиболее широко используемых хирургических техник. Впервые в 1906 году итальянский хирург I. Tansini предложил использование торакодорзального лоскута для закрытия раны после мастэктомии [8]. Позже, в 1976 году, Olivari предложил использовать данную методику с целью реконструкции молочной железы [9], а уже в 1977 году хирургами W. Schneider, H. Hill, R. Brown, и W. Muhlbauer с R. Olbrisch она была внедрена в клиническую практику [10, 11]. На сегодняшний день торакодорзальный лоскут активно используется как после мастэктомии (в том числе подкожном или кожесохранном варианте), так и в процессе выполнения органосохранного хирургического лечения с целью восполнения удалённого участка молочной железы. Торакодорзальный лоскут применяют скорее по эстетическим соображениям, нежели по медицинским показаниям. В своем применении он является универсальным, так как подходит для закрытия дефектов, локализованных в любой зоне молочной железы. Чаще всего применяется при малых и средних размерах молочных желез, но возможен и вариант торакодорзального лоскута в комбинации с имплантом для достижения бóльшего объёма реконструированной молочной железы. Широчайшая мышца спины (m. latissimus dorsi) отходит от нижних грудных позвонков, fascia thoracolumbalis и iliaca crista, прикрепляется к crista tuberculi minoris плечевой кости. Кровеносными сосудами, питающими ткани, которые будут использованы для реконструкции, являются arteria et vena thoracodoralis [12].
Торакодорзальный лоскут рассматривается многими хирургами как один из лучших вариантов реконструкции для пациентов с молочной железой небольшого и среднего размера, а так же для тех, кто имеет противопоказания для реконструкции свободными абдоминальными лоскутами и для пациентов с тромбофилией.
Нами проанализированы результаты лечения и качество оказания медицинской помощи пациенткам с диагнозом рак молочной железы, которым нами выполнена реконструкция с использованием торакодорзального лоскута. Клиническая работа проводилась на базе онкохирургического отделения ФГБУ ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России 2021–2023 гг. Реконструкция молочной железы торакодорзальным кожно-мышечным лоскутом выполнена 60 пациенткам (2021 г – 22 пациентки, 2022 г – 18 пациенток, 2023 г –20 пациенток), в их числе две пациентки, которым была выполнена двусторонняя реконструкция.
Активно используя этот метод реконструкции молочной железы в своей работе, мы на каждом этапе принимали определённые решения по его модернизации. Так, например, в процессе хирургического вмешательства нами стало производиться полное пересечение мышцы в местах её крепления с сохранением торакодорзального сосудистого пучка с обязательной деиннервацией лоскута. Также был выработан и запатентован нами метод сохранения переходной складки при выполнении подкожной или кожесохранной мастэктомии, как подготовительного этапа для получения лучшего эстетического результата после непосредственно самой реконструкции. В данной статье представляем вашему вниманию один из клинических случаев.
Клинический случай
Пациентка К. 48 лет
Клинический диагноз: Рак левой молочной железы pT1cpN0M0 R0 G1 IAstage ER8 PR6 Her2(–) Ki–67:7 %. Комбинированное лечение в 2022 г: Хирургическое лечение (Подкожная радикальная мастэктомия по Мадден) от 29.09.2022. В процессе гормонотерапии с 10.2022г. Состояние после отсроченной реконструкции левой молочной железы TDL-лоскутом от 13.02.2023г.
Визуализация хода оперативного вмешательства (рис. 1–16)
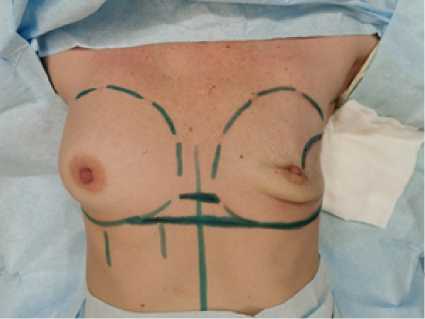
Рис. 1. В соответствии с линиями предоперационной разметки разрезом по старому послеоперационному рубцу рассечена кожа и подкожная клетчатка Fig. 1. In accordance with the lines of the preoperative marking, the skin and subcutaneous tissue were dissected along the old postoperative scar
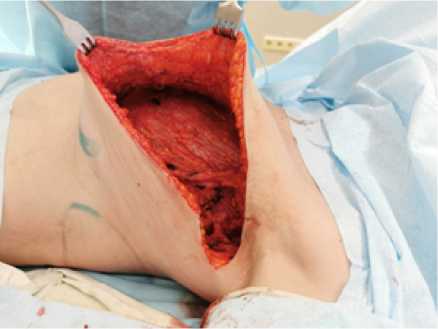
Рис. 2. Тупым и острым путем мобилизован кожно-жировой чехол
Fig. 2. The skin-fat cover is mobilized in a blunt and acute way
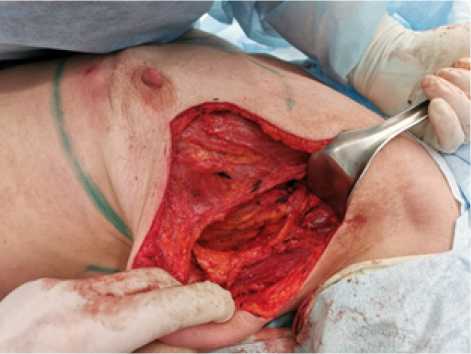
Рис. 3. Произведено выделение торакодорзального сосудисто-нервного пучка и латерального края широчайшей мышцы спины слева Fig. 3. The thoracodorsal neurovascular bundle and the lateral edge of the latissimus dorsi muscle on the left were isolated
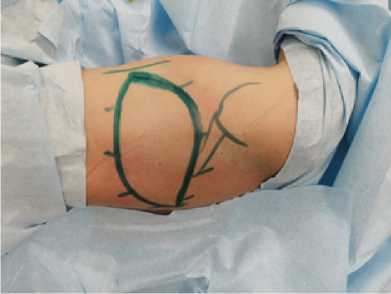
Рис. 4. Пациентка переведена в положение на правом боку.
Двумя разрезами в горизонтальном направлении в соответствии с предоперационной разметкой рассечена кожа, подкожная клетчатка
Fig. 4. The patient was moved to a position on her right side. The skin and subcutaneous tissue were dissected by two incisions in the horizontal direction in accordance with the preoperative marking
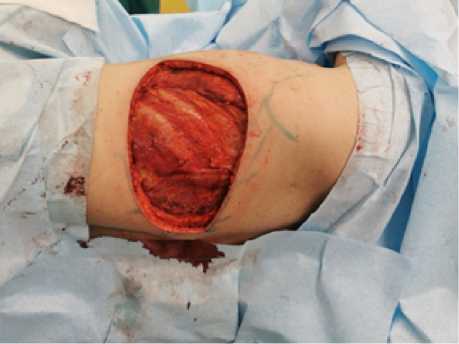
Рис. 7. Донорская зона, дренирование. Выполнено перемещение лоскута кпереди в ложе удалённой молочной железы Fig. 7. Donor area, drainage. The flap was moved anteriorly in the bed of the removed breast
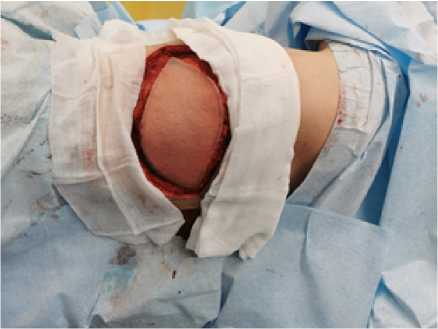
Рис. 5. Выполнена мобилизация широчайшей мышцы спины слева с кожно-жировой площадкой
Fig. 5. Mobilization of the widest back muscle on the left with a skin-fat pad was performed
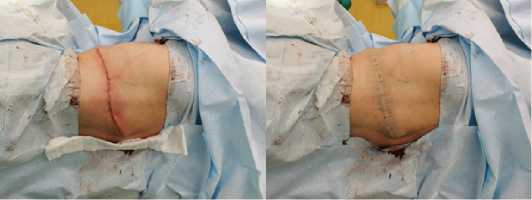
Рис. 8 (а, б). Ушивание послеоперационной раны на спине
Fig. 8 (a, b). Suturing of a postoperative wound on the back
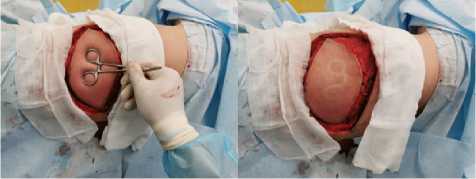
Рис. 6 (а, б). Оценка состояния кровообращения в лоскуте с помощью трёх основных симптомов: цвета кожи, капиллярного ответа на точечное прижатие и кровоточивости. На данных фотографиях мы наблюдаем немного венозный лоскут, что допустимо, в виду его адаптации
Fig. 6 (a, b). Assessment of the state of blood circulation in the flap using three main symptoms: skin color, capillary response to pinpoint compression and bleeding. In these photos, we observe a slightly venous flap, which is acceptable, in view of its adaptation
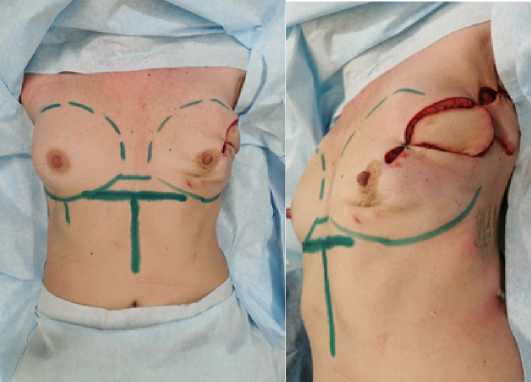
Рис. 9 (а, б). Пациентка переведена в положение на спине. Обратите внимание на цвет кожных покровов: лоскут адаптировался.
Соответственно, и капиллярный ответ в пределах нормы
Fig. 9 (a, b) . The patient was moved to a position on her back.
Pay attention to the color of the skin: the flap has adapted.
Accordingly, the capillary response is within the normal range
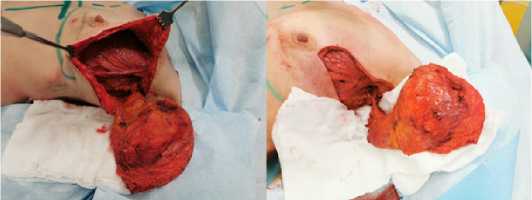
Рис. 10 (а, б). Производено полное пересечение мышцы в местах её крепления с сохранением торакодорзального сосудистого пучка и деиннервация лоскута
Fig. 10 (a, b). A complete intersection of the muscle at its attachment points was performed, while preserving the thoracodorsal vascular bundle and de-innervation of the flap
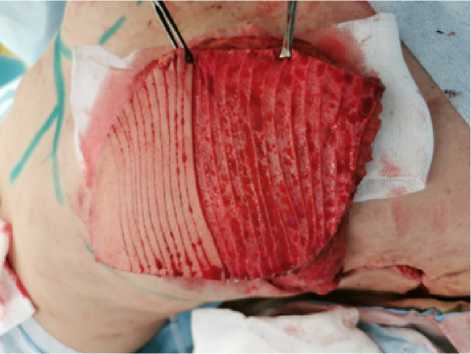
Рис. 11. Деэпидермизация кожной площадки торакодорзального лоскута, в процессе которой мы наблюдаем хорошую его кровоточивость
Fig. 11. Deepidermization of the skin area of the thoracodorsal flap, during which we observe its good bleeding
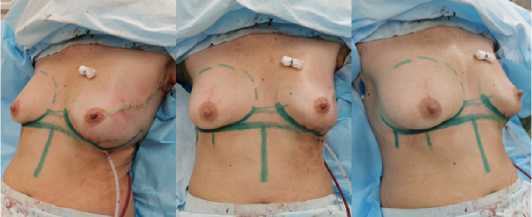
Рис. 12 (а, б, в). Вид пациентки после завершения операции
Fig. 12 (a, b, c). The view of the patient after the operation is completed
Обсуждение
Несмотря на универсальность и относительную простоту данного оперативного вмешательства, в литературе отмечен ряд проблем, а именно:
– расхождение раны донорской области,
– серома в донорской зоне в позднем послеоперационном периоде,
– осложнения, которые связанны с имплантом при восстановлении формы и объема молочной железы,
– большой рубец в донорской зоне с деформацией контура спины,
– увеличение длительности операции, обусловленной необходимостью изменения положения пациентки на операционном столе.
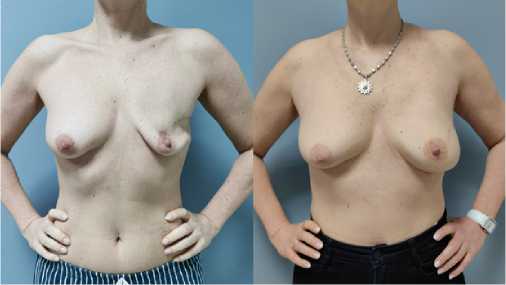
Рис. 13 (а, б). Вид пациентки ДО (а) и ПОСЛЕ (б) операции в прямой проекции
Fig. 13 (a, b). View of the patient BEFORE (a) and AFTER (b) surgery in direct projection
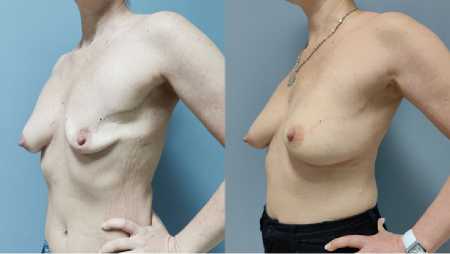
Рис. 14 (а, б). Вид пациетки ДО (а) и ПОСЛЕ (б) операции в переднебоковой проекции слева Fig. 14 (a, b). View of the patient BEFORE (a) and AFTER (b) surgery in the anterolateral projection on the left
Залогом успеха считается тщательно продуманный план операции с симметризирующим вмешательством на противоположной молочной железе.
Однако, делая выводы после 60 реконструкций торакодорзальным лоскутом, необходимо сделать акценты на следующих пунктах:
-
1. В 100 % послеоперационная рана в донорской зоне зажила первичным натяжением. Расхождение этого шва в нашей практике не наблюдалось.
-
2. Образование серомы в раннем послеоперационном периоде (3–5 суток) наблюдалось у 100 % пациенток, а в позднем
-
3. Осложнений, связанных с имплантом при восстановлении формы и объема молочной железы, мы не имели, так как в 100 % случаев торакодорзальный лоскут использовался без использования силиконового эндопротеза, с учётом маленького и среднего размера молочных желёз у отбираемых пациенток.
-
4. Большой рубец в донорской зоне с деформацией контура спины, несомненно, является недостатком данной методики. Однако при опросе пациенток в отдалённом периоде мы получили следующие результаты: 80 % пациенток не испытывают ни психологического, ни физического дискомфорта, а 20 % – отмечают «незначительный психологический дискомфорт» с отсутствием физического.
-
5. Длительность оперативного вмешательства в среднем составляет 4 часа (минимальное время: 3 часа, максимальное – 5) с учётом всех этапов, включая и изменение положения пациентки на операционном столе.
-
6. В 100 % случаях симметризирующих вмешательств на противоположной молочной железе не проводилось. Нашей целью в процессе реконструкции была максимальная симметризация реконструируемой молочной железы по отношению к здоровой. На предоперационном этапе все аспекты согласуются с пациенткой. Тем самым мы сводим каждый клинический случай к минимизации оперативных вмешательств. Возможная незначительная асимметрия молочных желёз, как в клиническом случае, представленном в этой статье, не расценивается пациентками как недостаток, особенно с учётом природной физической асимметрии до начала лечения.
послеоперационном периоде (2–3 недели) – у 10 % пациенток. В отдалённом послеоперационном периоде (2–3 месяца) пациентки в пункции раны донорской зоны не нуждались. Уже в раннем послеоперационном периоде с целью механической ликвидации «мертвого» пространства в донорской зоне мы используем послеоперационное бельё с отдельной лентой. Правильное ведение пациента в этот период позволяет значительно снизить образование серомы. С хирургической точки зрения считаем неуместным расценивать этот показатель в качестве недостатка данного вида реконструкции.
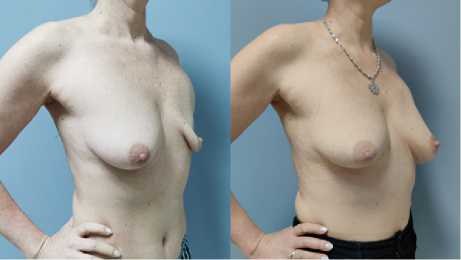
Рис. 15 (а, б). Вид пациетки ДО (а) и ПОСЛЕ (б) операции в переднебоковой проекции справа Fig. 15 (a, b). View of the patient BEFORE (a) and AFTER (b) surgery in the anterolateral projection on the right
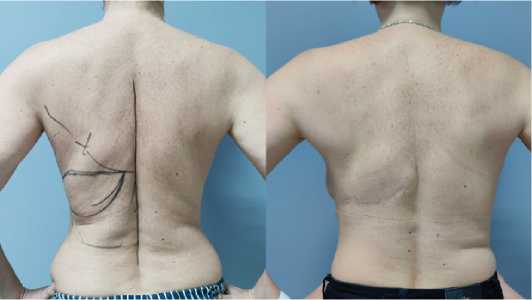
Рис. 16 (а, б). Вид пациетки ДО (а) и ПОСЛЕ (б) операции со спины
Fig. 16 (a, b). View of the patient BEFORE (a) and AFTER (b) surgery from the back
Заключение
Пациентки после комплексного противоопухолевого лечения по поводу рака молочной железы нуждаются в восстановлении качества жизни. Достижение этой цели путём реконструкции молочной железы торакодорзальным лоскутом имеет ряд преимуществ. Путём модернизации этой методики возможно улучшение эстетического результата, а именно:
-
1. Сохранение переходной складки при выполнении подкожной или кожесохранной мастэктомии (в случае выполнении реконструкции в отсроченном варианте). Методика была выработана, запатентована и активно использовалась нами в клинической деятельности.
-
2. Полное пересечение широчайшей мышцы спины в местах её крепления по передне-подмышечной линии перед закрытием дефекта ткани молочной железы.
-
3. Деиннервация лоскута, с целью исключения мышечного сокращения реконструированной молочной железы.
Список литературы Концепция применения торакодорзального лоскута при реконструкции молочной железы. Собственный опыт
- Каширина Е.П., Комаров Р.Н., Вычужанин Д.В. Хирургическое лечение рака молочной железы. Историческое развитие и современная картина (обзор литературы). Креативная хирургия и онкология. 2021. № 11(3). С. 220-227.
- Летягин В.П. Эволюция хирургического лечения рака молочной железы. Опухоли женской репродуктивной системы, 2012. № (1). С. 32-36.
- Трапезников Н.Н., Летягин В.П., Алиев Д.А. Лечение опухолей молочных желез. М.: Медицина, 1989. С. 110-113.
- Давыдов М.И., Летягин В.П. Клиническая маммология (практическое руководство). М.: АБВ-пресс, 2010. С. 73-76.
- Невожай В.И., Апанасевич В.И. Хирургическое лечение рака молочной железы: история и современные тренды. Тихоокеанский медицинский журнал, 2016. № 4 (66). С. 11-13.
- Fisher B. Biological and clinical considerations regarding the use of surgery and chemotherapy in the treatment of primary breast cancer. Cancer, 1977, № 40(1 Suppl), рр. 574-87. https://doi.org/10.1002/1097-0142(197707)40:1+<574::aid-cncr2820400724-3.0.co;2-o
- Семиглазов В.Ф. Многоликая биология рака молочной железы: поиски адекватного лечения. Злокачественные опухоли, 2016. № 3. С. 5-10.
- Tansini I. Sopra il mio nuovo processo di amputazione della mammilla. Gaz. Med. Ital., 1906, vol. 57, рр. 141-146.
- Olivari N. The latissimus flap. Br. J. Plast. Surg., 1976. Vol. 29. - P. 126-133
- Schneider W., Hill H., Brown R. Latissimus dorsi myocutaneus flap for breast reconstruction. Br. J. Plast. Surg, 1977, vol. 30, рр. 277.
- Muhlbauer W., Olbrisch R. The latissimus dorsi myocutaneus flap for breast reconstruction. Chir. Plast. (Berlin), 1977, vol. 4. рр. 27.
- Зугумова М.Ш., Степанянц Н.Г. Торакодорзальный кожномышечный лоскут как метод реконструкции молочной железы. Ильинские чтения 2023, Сборник материалов международной научнопрактической конференции молодых учёных и специалистов. Москва, 2023. С. 127-130.


