Краниопластика огнестрельных черепно-мозговых ран
Автор: Попов Владимир Семенович
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 2 (14), 2014 года.
Бесплатный доступ
В статье приводится опыт выполнения первичной, ранней (от 15 суток до трех мес.), отсроченной (3-6 мес.) и поздней (свыше б мес.) краниопластики после непроникающих (в основном) и проникающих огнестрельных черепно-мозговых ранений у 66 пострадавших. Закрытие дефектов черепа проводилось аутокостью (сохраненной под апоневрозом передней брюшной стенки), девитализированной гомокостью и протакрилом. Отдаленные результаты изучены у 40 больных с проведением электрофизиологических и иммунологических исследований. Все пострадавшие достигли полной бытовой и частично трудовой реабилитации. Отторжение трансплантата произошло у четырех больных вследствие инфицирования кожной раны и реакции отторжения. Показан положительный результат ранних краниопластик после радикальных первичных хирургических обработок ран с применением современных методов (штиф-магнитов Б.А. Самотокина, окрашивание мозга красителем, приливно-отливное дренирование раны и ряд других).
Краниопластика огнестрельных ран, аутокость, гомокость, протакрил, хирургическая обработка ран
Короткий адрес: https://sciup.org/14344089
IDR: 14344089 | УДК: 614.8
Cranioplasty of the craniocerebral firearm wounds
This article describes experience of primary early (from 15 days to three months), tardy (3-6 months), and late (later than 6 months) cranioplasty after non-penetrating (in most cases) and penetrating craniocerebral firearm wounds in 66 patients. The skull defects were closed by an autogenous bone (kept under the aponeurosis of the anterior abdominal wall), devitalized homobone and protacryl. Long-term results were studied in 40 patients using electrophysiological and immunological studies. All patients reached full social and part labor rehabilitation. Graft rejection was registered in four patients and was caused by infection of the skin wound and rejection. The study showed positive results of early cranioplasty after radical surgical debridement of primary wounds using modern techniques (Samotokin magnetic shafts, brain staining, tidal drainage and others).
Текст научной статьи Краниопластика огнестрельных черепно-мозговых ран
Введение. Закрытие дефектов черепа после огнестрельных ранений и сроки оперативного вмешательства – трудная и до конца нерешенная задача. Н.Н. Бурденко и Б.В. Егоров (1946), основываясь на опыте Великой Отечественной войны, рекомендовали срок выжидания перед краниопластикой в 2 – 3 года, а в некоторых случаях в связи с длительным существованием инородных тел и дремлющей инфекцией в ране мозга были склонны вообще отказываться от пластического закрытия дефектов черепа.
До настоящего времени краниопластика после огнестрельных ранений производилась в основном спустя 3 года, если в течение года в мозге и его оболочках не было воспалительного процесса. Более ранняя краниопластика (до года) считалась показанной только при абсолютно гладком течении ранения. Такая тактика диктовалась большим числом (до 45,7 %) гнойных осложнений после огнестрельных черепно-мозговых ранений и зависела в основном от качества проведенной хирургической обработки раны. В связи с применением новых методов первичных хирургических обработок огнестрельных ран черепа и головного мозга и улучшением их качества мы поставили задачу проведения краниопластик в более ранние сроки.
Мы имеем опыт оказания помощи пострадавшим с огнестрельными черепно-мозговыми ранениями в вооруженном военном конфликте в условиях жаркого климата и высокогорья. При ранней доставке пострадавших на этап специализированной нейрохирургической помощи авиатранспортом в условиях локального конфликта появилась возможность проведения полноценной радикальной первичной хирургической обработки огнестрельной черепномозговой раны.
Эффективность помощи пострадавшим значительно повышалась с применением новых способов – использование фибрин-тромбиновой губки, штифт-магнита Б.А. Самотокина и ультразвукового зонда для поиска и удаления инородных тел, прокрашивание мозга красителем димифен-голубым, приливно-отливное дренирование ран.
С учетом изложенного мы сделали попытку обобщить опыт ранней пластики дефектов твердой мозговой оболочки и костей свода черепа. В каждом конкретном случае большое значение имел правильный выбор показаний к ранней краниопластике в зависимости от общего состояния раненого, неврологического дефицита, изменений со стороны покровов свода черепа, мозга и его оболочек.
Мы наблюдали 66 пострадавших в возрасте от 18 до 32 лет с последствиями огнестрельных ранений черепа и головного мозга. Первичная хирургическая обработка проводилась: в первые сутки после ранения, площадь дефекта черепа составляла от 8 до 180 квадратных сантиметров. Ранения были в основном осколочными и слепыми, в 16 случаях – множественными с поражением других органов и областей. На краниограммах и в ходе обработок диагностировались в основном дырчатые дефекты костей (рис. 1).
Рис. 1. Дырчатый дефект затылочной кости с множественными огнестрельными осколками в полости черепа
Всем больным в пред- и послеоперационном периодах проводилось комплексное обследование, включая неврологический и офтальмологический осмотр, рентгенографию черепа, исследование клеточного и гуморального иммунитета сыворотки крови, кислотно-щелочное состояние, интегральную реографию тела, радиоциркулографию, РЭГ, ЭЭГ.
Первичная краниопластика в сочетании с костно-пластической трепанацией выполнена 8 больным с непроникающими и 6 с проникающими ранениями, ранняя (в срок от 15 суток до 3 месяцев) – соответственно 12 и 30 больным, отсроченная (3–6 месяцев) – 5 пострадавшим и поздняя (после 6 месяцев) – 5 людям с проникающими ранениями.
Пластическое закрытие дефектов черепа и твердой мозговой оболочки выполняли под эндотрахеальным наркозом. При выделении оболочечно-мозгового рубца применяли микрохирургическую технику – операционный микроскоп с 30 кратным увеличением или налобную бинокулярную лупу ЛБО (рис. 2).
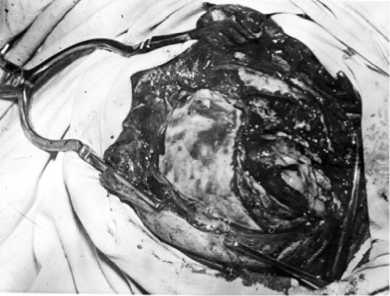
Рис. 2. Последствия огнестрельного черепно-мозгового ранения. Оболочечно-мозговой рубец и множественные кисты в области ранения
В ходе операции иссекали рубцово измененный край дефекта твердой мозговой оболочки, разделяли спайки между ней и корой головного мозга, иссекали рубец мозга, проводили пластику твердой мозговой оболочки участком широкой фасции бедра, пластику дефекта черепа аутокостью (20 человек), девитализированной гомокостью (6 человек), аллопластиче-ским материалом – протакрилом (40 пациентов).
Из 20 больных двум пластика произведена аутокостью, законсервированной в 0,5 % растворе формалина. В 10 случаях аутокость была сохранена под апоневрозом передней брюшной стенки, а затем использована для пластики дефекта черепа (рис. 3). Рентгенологическое обследование через 1,5 года не выявило изменений костного трансплантанта (рис. 4, 5).
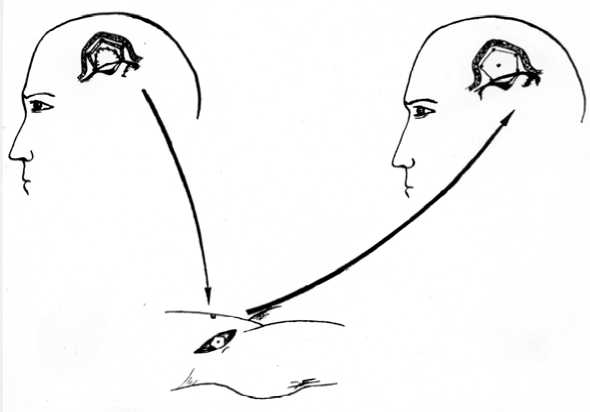
Рис. 3. Схема операции «Кенгуру» по сохранению костного трансплантанта в брюшной стенке и пересадке его в материнское ложе
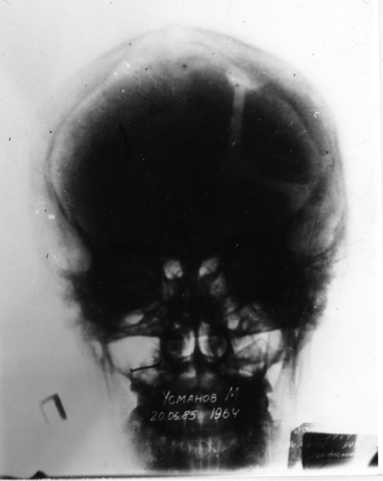
Рис. 4. Закрытие дефекта черепа в лобной области аутокостью (фасный снимок)
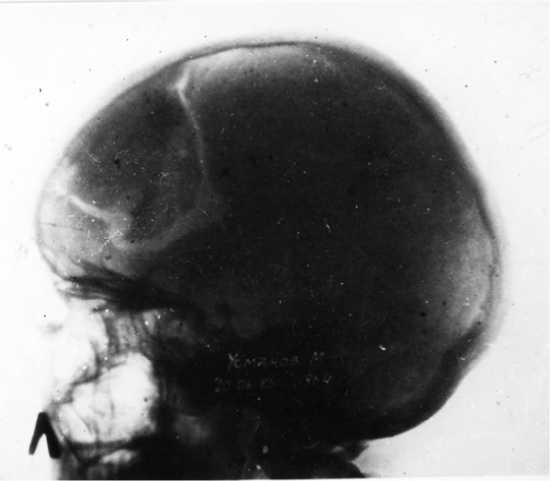
Рис.5. Закрытие дефекта черепа в лобной области аутокостью (профильный снимок)
Этот метод мы назвали образно «Кенгуру» и предлагаем использовать его для сохранения костного трансплантата. Метод прост и надежен, не требует стерильной и специальной тары, исключается подмена костной пластинки на этапах эвакуации.
Отдаленные результаты были изучены по анкетным данным у 40 больных. Кроме того, результаты получены у 16 человек обследованых амбулаторно с проведением электрофизиологических и иммунологических исследований.
Ни у одного обследованного не было эпилептических припадков. Отмечен быстрый и значительный регресс неврологической симптоматики. Наблюдавшиеся у некоторых пострадавших головные боли носили общий, не локализованный характер и обычно возникали после переутомления, к концу рабочего дня как проявление астенизации.
Все обследованные достигли полной бытовой и в значительной степени трудовой реабилитации. Электрофизиологические исследования, проведенные в ранние сроки, свидетельствовали о нормализации функции мозга.
В 4-х случаях отмечены осложнения. У трех больных аутотрансплантат пришлось удалить вследствие инфицирования кожной раны, у одного пострадавшего имела место реакция отторжения трансплантанта.
Выводы. Таким образом, первичная и ранняя краниопластика огнестрельных дефектов черепа по сравнению с поздней способствует более полной нормализации функций головного мозга в ранние сроки, предотвращает развитие грубого оболочечно-мозгового рубца, спаечного процесса в оболочках и веществе головного мозга, т.е. более эффективна в раннем реабилитационном периоде.


