Лапароскопическая герниопластика в лечении грыж паховой локализации
Автор: Луцевич Олег Эммануилович, Гордеев Сергей Александрович, Прохоров Юрий Анатольевич, Алибеков Кубанычбек Телибалдыевич, Балкаров Беслан Хасенович
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 5 (45), 2015 года.
Бесплатный доступ
Ненатяжные методики коррекции дефектов передней брюшной стенки с использованием синтетических протезов в настоящее время являются бесспорными фаворитами в лечении паховых грыж. хирургические вмешательства с применением сетки в основном представлены следующими методиками: 1) операцией Лихтенштейна (используется в оригинальной методике, практически без модификаций); 2) лапароскопической гернио-пластикой (различные варианты); 3) открытыми операциями с использованием синтетических герниосистем (PHS, UHS, Trabucco и др.). Лапароскопическая герниопластика включает несколько методик: 1) интракорпоральное ушивание внутреннего пахового кольца (по Нихусу); 2) предбрюшинную лапароскопическую герниопластику (ТЕР); 3) трансперитонеальную лапароскопическую герниопластику (ТАРР). При этом авторы отдают предпочтение методике TAPP. Материал и методы. Клинический опыт авторов насчитывает более 3000 операций по поводу всех типов грыж паховой локализации. Продолжительность операций варьировала от 20 до 90 мин, в среднем - 25-45 мин. Сроки пребывания больных в стационаре составили от 1 до 4 дней, в подавляющем большинстве наблюдений не превышая 2 сут. Результаты. Тяжелых интра- или послеоперационных осложнений, равно как и конверсии в открытое вмешательство при неудаче лапароскопического доступа авторы не отметили. Общее число менее значимых осложнений отмечено у 2,3% больных, при этом большинство из них приходилось на первые 800 операций с использованием тяжелых сеток. Рецидив заболевания отмечен у 12 пациентов, что составило 0,4%. Причины рецидивов: использование нераскроенной или тяжелой сетки, недостаточная фиксация сетки, малый размер сетчатых имплантов, деформация сетчатого протеза. Все пациенты с рецидивом грыжи оперированы повторно, в 9 случаях выполнена лапароскопическая герниопластика большим по размеру протезом, в 3 - операция Лихтенштейна. Заключение. Таким образом, лапароскопический метод лечения грыж (ТАРР) патогенетически обоснован, обеспечивает хороший доступ и визуализацию анатомических структур, позволяет произвести герниопластику с минимальной травматичностью и максимальной надежностью
Герниопластика, лапароскопия, новые технологии
Короткий адрес: https://sciup.org/142211229
IDR: 142211229
Текст научной статьи Лапароскопическая герниопластика в лечении грыж паховой локализации
Проблема хирургического лечения грыж паховой локализации за последние 25 лет пережила глобальные потрясения, сравнимые с последними десятилетиями 19 века, когда Бассини и Жирар предложили свои методы гернио-пластики. Все последующие годы были наполнены совершенствованием этих методик, число которых достигло 300 (или больше?!). И только изобретение немца Лихтенштейна в 1985 г. положило конец этому бесконечному марафону. Сегодня ненатяжные методики коррекции паховых грыж с использованием синтетических протезов являются бесспорными фаворитами. В то же время достаточно большое число хирургов старой школы еще применяют классические методики, справедливо отдавая преимущество пластике задней стенки пахового канала. В этом плане предпочтение обоснованно имеет многослойная пластика задней стенки пахового канала по Шоулдайсу. И все же в мировой практической герниологии достаточно четко определились 2 тенденции:
-
1. Операция выбора у взрослого населения – ненатяжная герниопластика с сеткой.
-
2. Сетку не стоит применять у детей и подростков, а также у молодых женщин и юношей с 1 типом паховой грыжи (по Нихусу); операция выбора – пластика задней стенки пахового канала собственными тканями.
Хирургические вмешательства с применением сетки в основном представлены следующими методиками: 1. Операция Лихтенштейна (используется в оригинальной методике, практически без модификаций). 2. Лапароскопическая герниопластика (различные варианты). 3. Открытые операции с использованием синтетических герниосистем (PHS, UHS, Trabucco и др.). Последние методики имеют несколько ограниченное применение, в основном в коммерческой медицине с ограничением сроков пребывания больных в стационаре в течение 1-2 суток. Основной недостаток этих операций - необходимость достаточно большого кожного разреза и больший (по сравнению с методикой Лихтенштейна) объем имплантируемого материала (сетки).
Наиболее широкое применение в герниологии получила методика Лихтенштейна. Эта операция достаточно проста, легко воспроизводима (любой хирург может повторить ее после однократного просмотра), может быть выполнена под местным обезболиванием, не требует больших материальных затрат. Из недостатков следует отметить наличие достаточно большого кожного разреза (и связанные с этим возможные осложнения – серомы, нагноение раны, отторжение сетки), а также необходимость второго разреза (доступа) при лечении двусторонних грыж. Наиболее значимым недостатком методики большинство авторов отмечает достаточно высокий процент (до 18%) случаев выраженного стойкого болевого синдрома в результате контакта сетки с веточками подвздошно-пахового нерва, зачастую требующего хирургической коррекции (блокады или пересечение нерва, удаление сетки и др.). Кроме того, число рецидивов заболевания при этом методе, по данным разных статистических исследований, составляет от 0,5% до 2,5%.
Лапароскопическая герниопластика в Европе занимает сегодня второе место в структуре операций при паховых грыжах после операции Лихтенштейна, составляя более 40% всех вмешательств. В то же время ее широкое распространение ограничено одним очень интересным фактором: ЛГП – это единственная операция в лапароскопической хирургии, методика которой радикально отличается от традиционного открытого аналога! Так, лапароскопическая и открытая холецистэктомия, равно как и все другие операции, состоят из аналогичных этапов, понятных и знакомых для хирурга; различие между ними заключается только в виде операционного доступа и используемых инструментов. При лапароскопической герниопластике доступ к паховой грыже осуществляется со стороны брюшной полости (или предбрюшинного пространства), а не со стороны кожных покровов паховой области! Иными словами, хирург работает на тканях, с которыми он в своей предыдущей деятельности практически не сталкивался. Да и назвать эндохирургическую операцию «пластикой пахового канала» можно с трудом, так как по существу паховый канал остается интактным, а сеткой закрывается вся паховая область, включая глубокое кольцо, проекцию поверхностного кольца и место возможного формирования бедренного канала. Понятно, что без специальной подготовки и соответствующего эндохирургического инструментария выполнить эту в целом несложную операцию не сможет даже опытный хирург. В этой связи на первый план выходят вопросы подготовки и практического опыта врача.
Таким образом, лапароскопическое вмешательство при паховых грыжах относится к категории высокотехнологичных и достаточно дорогостоящих операций, требует общего обезболивания, специального оборудования и подготовки врача. Однако эти недостатки становятся весьма относительными, если речь идет о преимуществах лапароскопических технологий: малая травматичность метода и, как следствие, возможность ранней активизации и реабилитации больных, низкое число интра- и послеоперационных осложнений, высокий косметический эффект, возможность осмотра брюшной полости, диагностики и одновременного лечения симультанной хирургической патологии (в первую очередь паховой грыжи контрлатеральной стороны). Но самое главное: в идеале (теоретически) эта методика должна иметь 100% надежность в плане возможности рецидива заболевания, т.к. при соблюдении всех технических нюансов операции практически отсутствуют предпосылки для рецидивирования грыжи! Здесь напрашивается аналогия с входной дверью в квартиру: сетка – дверь, грыжевые ворота – проем двери, внутрибрюшное давление – сила, воздействующая на дверь. Какую дверь легче «высадить»
взломщику: ту, что открывается наружу (против направления действия силы) или дверь, открывающуюся внутрь помещения (в нашем случае - по направлению силы вну-трибрюшного давления)? Ответ очевиден, об этом скажет любой квартирный взломщик!
К сожалению, на практике этого не получается, так как любое нарушение технологической цепочки операции может привести к неудаче. Причины возникновения рецидива грыжи при ЛГП были достаточно хорошо изучены нами. К ним относится неправильный выбор размера сетчатого импланта, недостаточная или неправильная фиксация его к тканям, качество используемой сетки. Совершенно очевидно, что все перечисленные причины лежат в плоскости технологических ошибок оперирующего хирурга. Но также есть причины рецидива грыжи, зависящие от самого пациента: ранняя чрезмерная физическая активизация или хронические заболевания, связанные со значительным повышением внутрибрюшного давления (натужный кашель, затрудненное мочеиспускание, запоры) в раннем послеоперационном периоде, когда сетка еще недостаточно крепко фиксирована на своем месте соединительной тканью.
Рекомендации Европейского общества герниологов (2009) считают приемлемой выжидательную тактику при паховых грыжах у мужчин с асимптомным или малосим-птомным течением заболевания, особенно у пациентов пожилого возраста или при наличии тяжелых сопутствующих заболеваний. Мы считает такой подход необоснованным в большинстве случаев, так как по мере прогрессирования заболевания и роста самой грыжи симптомы появляются у 70-75% грыженосителей, а лечение осложненных грыж (пахово-мошоночных, а тем более ущемленных) существенно повышает риск операции. Кроме того, наличие грыжи существенно снижает физическую активность грыжено-сителя, способствуя опосредованно увеличению избыточной массы тела и дегенерации мышечно-апоневротических структур передней брюшной стенки.
В этой связи на основании собственного опыта мы можем четко сформулировать показания к применению лапароскопической герниопластики:
-
1. Пациенты-мужчины в возрасте от 18 лет с первичными одно- и двусторонними паховыми грыжами [тип 1-3 по классификации Nyhus], рецидивными (в том числе и после ненатяжных методик – операции Лихтенштейна и лапароскопических вмешательств) паховыми и бедренными грыжами [тип 4], при отсутствии обоснованных противопоказаний к лапароскопическому вмешательству.
-
2. Пациенты-женщины в возрасте старше 25-30 лет с избыточной массой тела и расширением глубокого пахового кольца более 3 см (разрушение задней стенки пахового канала); пациентки с бедренными грыжами.
Таким образом, лапароскопическая герниопластика может явиться «операцией выбора» у подавляющего боль- шинства пациентов с грыжами паховой локализации, нуждающихся в хирургической коррекции.
Определяя противопоказания к ЛГП, в первую очередь к ним следует отнести все состояния, связанные с невозможностью наложения напряженного пневмоперитонеу-ма и длительного нахождения в положении Тренделенбур-га у больных с тяжелыми сопутствующими заболеваниями сердечно-сосудистой и легочной систем. Также противопоказанием к ЛГП может явиться массивный спаечный процесс в брюшной полости в результате многочисленных операций на органах брюшной полости, осложненных формированием кишечных свищей, больших и гигантских вентральных грыж, а также наличие у пациента гнойновоспалительного процесса на передней брюшной стенке в зоне предполагаемого операционного доступа. «Операцией выбора» у таких пациентов мы считаем ненатяжную герни-опластику по Лихтенштейну.
Что касается хирургического лечения молодых женщин с небольшими паховыми грыжами, когда нет необходимости сохранять паховый канал как таковой, достаточно через небольшой (2-3 см) кожный разрез подшить нижний край поперечной и внутренней косой мышц к пупартовой связке двумя швами и ушить наглухо поверхностное паховое кольцо.
Лапароскопическая герниопластика включает в себя несколько методик: 1. Интракорпоральное ушивание внутреннего пахового кольца (по Нихусу) под контролем лапароскопа. 2. Предбрюшинная лапароскопическая гернио-ластика (ТЕР). 3. Трансперитонеальная лапароскопическая герниопластика (ТАРР).
Первую методику мы можем рекомендовать для использования только у юных (растущих) пациентов с 1 типом паховой грыжи. Мы также считаем возможным применение у них открытой пластики задней стенки пахового канала собственными тканями по Бассини или ее варианты.
Предбрюшинная ЛГП имеет достаточно большое число сторонников, считающих основным преимуществом данного метода отсутствие контакта со свободной брюшной полостью и, как следствие, снижение вероятности развития спаечного процесса после операции. В то же время мы считаем это скорее не преимуществом, а недостатком, т.к. отсутствует возможность диагностики сопутствующих заболеваний органов брюшной полости и формирующейся (не проявляющейся при наружном осмотре) грыжи контрлатеральной стороны. Более того, при нарушении целостности париетальной брюшины развивающийся пневмоперитоне-ум затрудняет дальнейшие манипуляции в предбрюшин-ном пространстве. Большинство авторов также отмечают технические сложности при мобилизации рубцово измененного грыжевого мешка при рецидивных паховых или пахово-мошоночных грыжах. Предположение сторонников метода о возможности не фиксировать сетку в предбрю-
шинном пространстве не работает при больших прямых или пахово-мошоночных грыжах, т.к. возможна миграция свободно лежащей сетки в расширенное наружное паховое кольцо. Таким образом, мы можем рекомендовать использование этого метода при небольших прямых (в том числе диагностированных двусторонних) или косых паховых грыжах. Обязательным также считаем дренирование пред-брюшинного пространства в связи с достаточно большой зоной препаровки.
Трансперитонеальная ЛГП (ТАРР) в стандартном варианте из трех троакарных проколов использована нами в большинстве случаев лечения грыж паховой локализации, в том числе при больших и гигантских пахово-мошоночных грыжах. Лечение этой категории грыж (тип 3а по Nyhus) достаточно долго было проблемой (и даже противопоказанием!) для лапароскопического метода, так как выделение большого грыжевого мешка из элементов семенного канатика часто приводило к их травме или кровотечению. Нами был разработан метод комбинированной ЛГП, разумно сочетающий элементы традиционной и лапароскопической герниопластики. Так, на первом этапе вмешательства через небольшой (2-4 см) кожный разрез в проекции наружного пахового кольца выполняется прецизионное выделение грыжевого мешка из элементов семенного канатика с его прошиванием и отсечением. При расширении кольца более 3 см мы рекомендуем его ушивание 2-4 отдельными швами рассасывающейся нитью 0 или 1. Этот прием позволяет некоторым образом укрепить переднюю стенку пахового канала (задней стенкой будет имплантируемая сетка) и добиться, хотя бы на время приживления сетки, эффекта «шторки» - несовмещения в сагиттальной плоскости расширенных отверстий разрушенного пахового канала. На этапе лапароскопии мобилизация париетальной брюшины с четко определяемой культей грыжевого мешка, как правило, не вызывает каких-либо технических затруднений. Установка сетки производится в стандартном режиме.
При выполнении ЛГП мы считаем некоторые технические аспекты принципиальными. Так, фиксацию сетчатого протеза необходимо осуществлять к плотным тканям, каковыми являются элементы мышечно-апоневротического лоскута и надкостница лонной кости. Число точек фиксации не должно быть меньше 7-8, при этом мы рекомендуем использовать раскроенный по типу «штанишек» сетчатый имплант, подводя нижнюю (меньшую) «штанину» под мобилизованный семявыносящий проток. Этот маневр обеспечивает дополнительную точку фиксации сетки по нижнему ее краю, где наложение металлических скобок чревато повреждением крупных сосудов. Далее «штанины» сетки сшиваются между собой 2-3 скобками с небольшим нахлестом верхней части на нижнюю. Таким образом, семенной канатик как-бы перфорирует сетку, а сама сетка приобретает физиологическую выгнутую форму, более соответ- ствующую анатомии паховой области. Доказательных работ, посвященных нарушению фертильной функции у мужчин вследствие контакта сетки с семявыносящим протоком или сосудами яичка при подобных операциях, мы не встретили.
Далее, размер сетчатого импланта должен быть достаточным для перекрытия всей паховой области, составляя не менее 7,5×13 см. В некоторых случаях (грыжи III типа по Nyhus) может потребоваться сетка размером до 10×15 см. Кстати, данный размер сетчатого протеза в последние годы становится все более популярным среди хирургов-герниологов Европы. Сетку при этом рекомендуется не раскраивать, а укладывать поверх анатомических структур, фиксируя ее к тканям, в том числе и сосудам, быстрополи-меризующимся синтетическим или биологическим клеем.
Очень важен вопрос выбора сетки. Тяжелые (80-100г\м2) сетки с мелкой ячейкой подвержены рубцеванию и выраженной деформации в тканях, теряя до 60% исходной площади, что может явиться причиной рецидива грыжи. Поэтому мы рекомендуем легкие проленовые или композитные сетки (Vipro2, Ultrapro, Parietex) массой 25-45 г\м2 с достаточно крупной ячейкой. Эти сетки деформируются всего на 4-10%, сохраняя эластичность в тканях и не вызывая болевых ощущений. Для уменьшения травматичности операции и повышения косметического эффекта возможно использование 5-мм оптики или 5-мм герниостейпле-ров. При использовании инструментов большего диаметра (10-12 мм) троакарные ранки следует ушивать.
Возросший интерес фирм-производителей сетчатых протезов к проблемам лапароскопической герниопластики способствовал дальнейшему совершенствованию сеток и появлению принципиально новых конструкций. Так, фирма BARD выпустила на рынок новую облегченную сетку 3D MAX LIGHT Mesh, имеющую конфигурацию и изгибы, точно соответствующие анатомии паховой области. Ее размеры 8,5×13,7 см, 10×16 см и 12,4×17,3 см полностью удовлетворяет потребность надежного закрытия практически любого грыжевого пахового дефекта, а плотное прилегание к тканям делает возможным сокращение количества точек фиксации с 7-9 при плоской сетке до 2-3! На наш взгляд, это способствует снижению числа и интенсивности болевого синдрома, связанного с травмированием тканей и веточек нервов фиксирующими сетку скобками. Новинку уже успели оценить не только наши американские коллеги, но и некоторые российские клиники. Наш скромный опыт (14 операций) позволяет прогнозировать высокую эффективность нового протеза.
Абсолютным показанием к лапароскопической гернио-пластике мы считаем двусторонние прямые и рецидивные паховые грыжи (независимо от числа предшествующих операций), а также рецидив грыжи после операции Лихтенштейна. При коррекции двусторонних грыж мобилизацию брюшины мы проводим с двух сторон, используя 2 сетки и
дренируя предбрюшинное пространство во всех случаях. Рекомендуемый некоторыми авторами при двусторонних грыжах метод использования единого сетчатого протеза 10х30 см не имеет, на наш взгляд, преимуществ: деформация плоской сетки в паховой области, имеющей анатомические изгибы, может явиться причиной дискомфорта в послеоперационном периоде. Кроме того, при больших прямых грыжах мы рекомендуем частичное иссечение растянутой поперечной фасции с целью профилактики формирования ложных кист (скопления жидкости в пространстве между фасцией и сеткой). При наличии такого окна серозная жидкость легко всасывается в мягких тканях паховой области и межфасциальных пространствах бедра.
Дооперационная диагностика паховой грыжи основывается, как правило, на данных физикального осмотра пациента и выявления самого грыжевого выпячивания. Как показывает наш опыт, необходимость проведения специальных методов исследования (УЗИ, КТ и др.) при диагностике грыж паховой локализации возникает очень редко – лишь в тех случаях, когда врач не может определить наличие или отсутствие грыжи при наружном осмотре пациента, предъявляющего характерные жалобы (боль, дискомфорт в паховой области). Учитывая универсальность лапароскопического метода лечения паховых грыж ТАРР, на дооперационном этапе нет необходимости и в точной верификации вида грыжи: имеется у пациента косая, прямая или «панталонная» паховая грыжа, какова степень разрушения задней стенки пахового канала и т.п. Более того, метод позволяет точно диагностировать «немые» (не проявляющиеся клинически) грыжи, формирующиеся на контрлатеральной стороне.
Наш клинический опыт насчитывает более 3000 операций по поводу всех типов грыж паховой локализации. Продолжительность операций составила от 20 до 90 мин, в среднем 25-45 мин. Сроки пребывания больных в стационаре составили от 1 до 4 дней, в подавляющем большинстве наблюдений не превышая 1-2 суток.
Комплексная оценка эффективности лапароскопических методов лечения грыж паховой локализации базируется на определенных показателях: такими «конечными точками» являются рецидив заболевания, послеоперационные осложнения (серомы, троакарные грыжи, хроническая боль в паховой области), а также качество жизни пациентов (сроки трудовой и социальной реабилитации, физическая активность и т.п.).
Тяжелых интра- или послеоперационных осложнений, равно как и конверсии в открытое вмешательство при неудаче лапароскопического доступа, мы не отметили. Общее число менее значимых осложнений (эмфизема мошонки, формирование ложных кист семенного канатика, нагноение троакарного прокола, болевой синдром в течение 2-5 недель после операции) отмечен у 2,3% больных, при этом большинство из них приходится на первые 800 операций с использованием тяжелых сеток.
Рецидив заболевания отмечен у 12 пациентов, что составило 0,4%. Среди причин рецидива следует отметить использование нераскроенной (1) или тяжелой (4) сетки, недостаточную фиксацию сетки (2). У 2 больных причиной рецидива был малый размер сетчатых имплантов, установленных в период освоения методики. Примечательно, что один из них обратился с жалобами на рецидив грыжи через 22 года (!) после ЛГП, выполненной нами в 1991 году. Тогда (вторая операция в нашем опыте) ему по поводу косой правосторонней паховой грыжи была установлена тяжелая сетка размером 5×8 см. При осмотре у пациента в обеих паховых областях определялись грыжевые выпячивания. Больной оперирован повторно, при лапароскопии слева обнаружена первичная косая грыжа, а справа (в зоне первого вмешательства) обнаружено формирование прямой паховой грыжи в медиальной ямке, не укрытой сеткой при первой операции!
Еще в 3 наблюдениях (на последние 2000 операций) мы отметили формирование рецидивной грыжи при использовании легкой композитной сетки Vipro-2. У 2 больных причиной рецидива (по данным повторной операции) явилась деформация сетчатого протеза – нижний латеральный край сетки сместился вверх и медиально (недостаточная фиксация?). Следует отметить, что в одном зарубежном исследовании мы нашли информацию о том, что в определенных ситуациях (индивидуальная реакция на рассасывающийся компонент «Викрил») эта сетка может подвергаться деформации до 25%! У третьего больного (также сетка Vipro-2) с избыточной массой тела (ИМТ – 44 кг\м2) и достаточно большой прямой паховой грыжей (тип 3) смещение медиальной части сетки в расширенное паховое кольцо произошло на 3 сутки после операции. Причиной явился длительный не-купирующийся приступ натужного кашля как проявление хронического бронхита. Кроме данного наблюдения, у всех пациентов рецидив грыжи формировался по нижнему (недостаточно фиксированному) краю сетки.
Все пациенты оперированы повторно, в 9 случаях выполнена лапароскопическая герниопластика большим по размеру протезом, в 3 – операция Лихтенштейна. Следует отметить, что повторное лапароскопическое вмешательство практически всегда сопряжено с определенными техническими трудностями препаровки тканей, и такие операции следует выполнять хирургам, имеющим достаточный опыт лапароскопических вмешательств. Старую сетку, если она не мешает манипуляциям, мы обычно не удаляем, или резецируем частично. Повторных рецидивов заболевания в группе наблюдаемых больных не отмечено.
Лапароскопическая хирургия паховых грыж, кроме нового подхода к их лечению, породила и новые термины. Одним из них является термин «ложный рецидив паховой грыжи». В отличие от истинного рецидива, возникающего после любого грыжесечения и обусловленного формированием новых грыжевых ворот, ложный рецидив наблюдается только при лапароскопических вмешательствах. Причиной его является жировая ткань (липома) семенного канатика, порой достаточно ярко выраженная даже у пациентов, не страдающих избыточной массой тела. Как правило, это мужчины (реже - женщины) в возрасте старше 40 лет. Жировая ткань в виде веретенообразной липомы часто бывает представлена двумя или более фрагментами, включенными в состав семенного канатика по ходу яичковых сосудов. Липома, располагающаяся предбрюшинно до глубокого пахового кольца, во время лапароскопического вмешательства хорошо идентифицируется, и в большинстве случаев подлежат удалению. Сложней обстоит дело с липомами, локализующимися в паховом канале и за пределами наружного пахового кольца. Оставление таких липом и приводит к развитию ложного рецидива паховой грыжи. Нет, речь не идет о плохо выполненной операции, возвращении болезни или риске ущемления! Просто у пациента остается ощущение, что ничего не сделано, он по-прежнему ощущает мягко-эластическое образование в паховой области, похожее на ту грыжу, которую хирург обещал «вырезать»! Поэтому при подозрении на наличие липомы семенного канатика целесообразно провести ревизию пахового канала, попытавшись втянуть семенной канатик в брюшную полость, помогая при этом снаружи (со стороны наружного пахового кольца) свободной рукой. В противном случае хирургу предстоит повторное вмешательство, на котором будет настаивать пациент. В наших наблюдениях (более 3000 лапароскопических вмешательств) отмечены 4 подобных случая.
Бедренные грыжи, по данным литературы, составляют около 5% от всех грыж живота и встречаются в основном у женщин во второй половине жизни. Они чаще, чем паховые, представляют трудности для диагностики, чаще ущемляются и имеют более коварное течение (В.В.Жебровский, 2004). Мы наблюдали 7 пациенток в возрасте от 38 до 67 лет с бедренными грыжами, которым была выполнена ТАРР, в том числе 6 – в плановом порядке, и одной – по неотложным показаниям. Приводим данное наблюдение:
Больная Н., 43 лет, поступила с жалобами на умеренные тупые боли в правой паховой области, возникшие 12 часов назад. По каналу «03» госпитализирована через 4 часа от начала заболевания в одну из клинических больниц г.Москвы, где была осмотрена дежурным хирургом отпущена домой в связи с отсутствием у больной хирургической патологии. Прием 2 таблеток но-шпы не принес облегчения, пациентка повторно обратилась в нашу клинику. При осмотре: состояние удовлетворительное. Тошноты, рвоты не было. ЧСС 88 в мин. Лейкоциты крови 9,4. Живот мягкий, безбо- лезненный практически во всех отделах, отмечается только умеренная болезненность при пальпации в правой паховой области ниже Пупартовой связки (в проекции бедренного канала), однако грыжи снаружи не определяется. Учитывая неясность клинической картины и настойчивое желание пациентки, в экстренном порядке под общим обезболиванием выполнена диагностическая лапароскопия. При осмотре выявлено пристеночное (Рихтеровское) ушемление стенки подвздошной кишки в бедренном канале справа без явлений кишечной непроходимости. Произведено разущемле-ние кишки, на стенке имеется странгуляционная борозда, однако в целом ущемленный участок признан жизнеспособным. Выполнена ТАРР с закрытием композитной сеткой размером 7,5×13 см грыжевых ворот и обеих паховых ямок. Сетка перитонизирована. За время операции (продолжительность 32 мин) ущемленный участок кишки восстановил цвет и перистальтику, сомнений в его жизнеспособности нет. Больная выписана чрез 2 суток в удовлетворительном состоянии.
Данное наблюдение свидетельствует не только о трудностях клинической диагностики бедренных грыж (особенно у пациенток с избыточной массой тела), но и о широких возможностях эндовидеохирургических методик в эффективной диагностике и лечении этой сложной патологии.
Таким образом, эндовидеохирургический метод лечения грыж (ТАРР) патогенетически обоснован, обеспечивает хороший доступ и визуализацию анатомических структур, позволяет произвести герниопластику с минимальной травматичностью и максимальной надежностью.
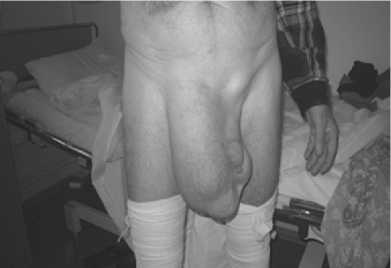
Рис. 1. Гигантская пахово-мошоночная грыжа справа, прямая паховая грыжа слева
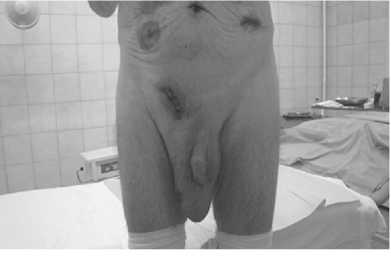
Рис. 3. 1-е сутки после ЛГП
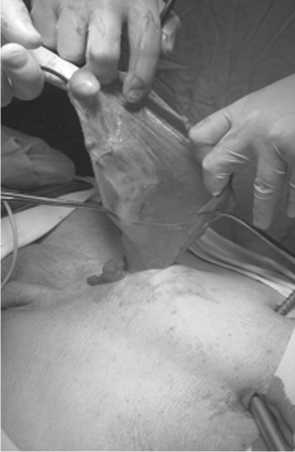
Рис. 2. Выделение грыжевого мешка (открытый этап)
Список литературы Лапароскопическая герниопластика в лечении грыж паховой локализации
- Гузеев А.И. Пластика при грыжах брюшной стенки с использованием синтетических материалов.//хирургия. 2001. № 12. С. 38-40.
- Жебровский В.В., Ильченко Ф.Н. Атлас операций при грыжах живота Симферополь, 2004. 237 с.
- Колесников С.А., Колесникова О.С., Горелик С.Г. Малоинвазивные инновационные технологии в лечении паховых, бедренных и грыж тазового дна//Украшський Журнал Xipyprii. 2009. № 2. С. 79-83.
- Митин С.Е. Дифференцированный подход к применению новых технологий при оперативном лечение паховых грыж. Дисс. канд. мед. наук: СПб, 2008: 125.
- М. Мизерес (M. Miserez), Е. Питерс (Е. Peeters), Т. Ауфена-кер (T. Aufenacker), Ж. л. Буйлло (J. L. Bouillot), Г. Кампанелли (G. Campanelli), Ж. Конзе (J. Conze), Р. Фортелни (R. Fortelny), Т. Хайккинен (T. Heikkinen), л. н. Йоргенсен (L. N. Jorgensen), Симонс (M. P. Simons) и др. Руководство Европейского общества герниологов по лечению паховых грыж у взрослых пациентов, дополненное результатами исследований 1-го уровня убедительности. Грыжи. 2014, март, 8 (6):354-368.
- навид М.н. Бесшовная имплантация комбинированного сетчатого эндопротеза ™ PROGRIP™ в хирургии паховых грыж. Дисс. канд. мед. наук: СПб, 2012. С. 3-4.
- Рутенбург Г.М., Стрижелецкий В.В., Гуслев А.Б. Оправдана ли лапароскопическая пластика при пахово-мошоночной грыже?//Эндоскопическая хирургия. 2001. № 3. С. 71.
- Седов В.М., Стрижелецкий В.В. Осложнения в лапароскопической хирургии и их профилактика. СПб.: Санкт-Петербургское медицинское издательство, 2002. 180 с.
- Стрижелецкий В.В., Рутенбург Г.М., Гуслев А.Б. Эндовидеохирургическая пластика паховых грыж//Тихоокеанский медицинский журнал. 2009, № 2. С. 19-20.
- Сухинина И.В. Грыжесечение при паховых грыж по методике Trabucco: автореф. на дисс. кандид. мед. наук-М.: МГМСУ 2010.
- Aufenacker TJ, Shmits SP, Gouma DJ, Simons MP (2009) Do guidelines influence results in inguinal hernia treatment? A descriptive study of 2,535 hernia repairs in one teaching hospital.
- Bittner R, Arregui Me, Bisgaard T, Dudai M, Ferzli GS, Fitzgibbons RJ и соавт. Руководящие принципы для лапароскопической (TAPP) и эндоскопические (ТЭП) лечении паховых грыж . Surg Endosc. 2011, сентябрь, 25 (9): 2773-843.
- Knook M.T., Weidema W.F., Stassen L.P., van Steensel C.J. Laparoscopic repair of recurrent inguinal hernias after endoscopic herniorrhaphy.//Surg. Endosc. 1999. V. 13. P. 1145-1147.
- Pierce RA, Spitler JA, Frisella MM, Matthews BD, Brunt LM. Pooled data analysis of laparoscopic vs. open ventral hernia repair: 14 years of patient data accrual//Surgical Endoscopy. 2007; 21(3):378-386.
- Read R.C. (2004) Milestones in the history of hernia surgery: prosthetic repair//Hernia. N. 8 (1): 8-14.


