Лапароскопическое лечение желчнокаменной кишечной непроходимости. Литературные данные и клиническое наблюдение
Автор: Фомин В.С., Исаев А.И., Карсотьян Г.С., Цальцаев А.Ш.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 1 (47), 2016 года.
Бесплатный доступ
Механическая желчнокаменная непроходимость кишечника редкое осложнение холелитиаза, возникающее при попадании конкрементов в просвет кишечника, как правило, в результате внутреннего свища между желчным пузырем и двенадцатиперстной кишкой. Обстукция конкрементом наиболее часто возникает в терминальном отделе подвздошной кишки. В настоящее время крайне редко удается разрешить подобное осложнение лапароскопически. Демонстрируется клиническое наблюдение успешного лапароскопического лечения билиарного илеуса.
Билиодигестивный свищ, механическая непроходимость желчным конкрементом, лапароскопическая энтеролитотомия
Короткий адрес: https://sciup.org/142211241
IDR: 142211241 | УДК: 616.62-006;
Текст научной статьи Лапароскопическое лечение желчнокаменной кишечной непроходимости. Литературные данные и клиническое наблюдение
Внутренние желчные свищи встречаются у 3–5% пациентов с осложненным течения калькулезного холецистита [7]. Как правило, подобное соустье формируется между желчным пузырем и двенадцатиперстной кишкой, однако не исключается возможность развития холецисто-колитических, -энтеральных или -гастральных свищей. В 7-10% наблюдений внутренние желчные свищи таят в себе угрозу развития механической непроходимости желчным конкрементом и представляют серьезную проблему экстренной хирургии ввиду высокого риска развития осложнений и высокой летальности, доходящей при запущенных формах илеуса до 18–50% [5, 27].
Механическая обструкция тонкой кишки желчным конкрементом как причина кишечной непроходимости встречается по разным данным в 3-7% наблюдений от всех форм илеуса [1,10]. При этом данная патология имеет тропность к пожилой и старческой возрастным группам [10, 14], крайне редко наблюдаясь у детей и лиц молодого возраста [11]. В группе больных старше 65 лет кишечная непроходимость желчным конкрементом встречается не менее чем в 25% всех наблюдений механической тонкокишечной непроходимости [14]. Как и сама желчнокаменная болезнь, ее осложнение в виде билиарного илеуса отмечается преимущественно у женщин, что проявляется соотношением полов 3–16:1 [7].
Краеугольным моментом в возникновении билиарного илеуса следует считать осложнение желчнокаменной болезни формированием внутреннего желчного свища [7]. Патологическое соустье в большинстве наблюдений образуется между желчным пузырем и двенадцатиперстной кишкой, что наблюдается в 70% наблюдений [13]. Развитие холецисто-энтеральных (20%), -колитических (8,5%) или – гастральных (1,5%) фистул наблюдается значительно реже [9]. Процесс образования соустья заключается в формировании сращения на фоне воспалительных изменений между желчным пузырем и соседними органами с последующей деструкцией стенки полого органа [13].
По мнению Г. Мондора [4] диагноз желчнокаменной кишечной непроходимости почти предрешен при выявлении специфической триады: пожилая женщина с холелитиазом в анамнезе, илеус, твердая опухоль. Однако в условиях кишечной непроходимости пальпаторное определение конкремента при физикальном осмотре удается крайне редко, и диагностическая ценность данного приема на сегодняшний день не превышает 5,5% [3]. Специфичная для билиарного илеуса инструментальная триада симптомов (триада Rigler), включающая рентгенологические, сонографические или МСКТ признаки кишечной непроходимости, экс-трабилиарное расположение конкремента и пневмобилию [16, 20] регистрируется лишь у незначительного количества пациентов, не превышая 10–20% [13], хотя по мнению Pezzoli А. et al. [21] процентное распределение доли триады колеблется в пределах 17–87% и обнаружение двух из трех компонентов вполне достаточно для верификации диагноза.
К сожалению, частота предоперационной диагностики механической кишечной непроходимости желчным конкрементом даже при достаточном техническом оснащении стационаров не превышает 7–22% наблюдений [1, 3]. Такой невысокий процент во многом объясняется наличием лишь у 10–15% пациентов достаточно кальцифицированных конкрементов, что позволяет их адекватно визуализировать при инструментальных методиках диагностики [14, 21]. С клинической точки зрения настораживающим моментом следует считать возникновение болевого приступа в правом подреберье с мигрирующим характером альгидного синдрома в левую мезогастральную область и далее по ходу брыжейки тонкой кишки [23] в правую подвздошную ямку (в процессе продвижения конкремента по кишечнику).
В большинстве случаев, как и в приведенном наблюдении диагноз устанавливается лишь в ходе интраоперационной ревизии [9, 19].
В литературе имеются публикации о консервативном разрешении кишечной непроходимости и самопроизвольной миграции конкремента естественным путем [17, 26], хотя чаще приходится прибегать к малоинвазивным внутрипросветным вмешательствам [20, 21] или «сдаиванию» конкремента в дистальном направлении через илеоцекальный клапан [12] при лапараскопии/лапаротомии. Вышеописанные методики применяются спорадически и требуют определенных исходных условий: отсутствие массивного спаечного процесса, размер конкремента не более 2см, гладкая поверхность последнего. Более мелкие камни беспрепятственно мигрируют в слепую кишку и, соответственно [17, 26] без обструкции просвета последней.
Как правило, желчные камни, извлеченные из просвета кишечника, достигают значительно больших размеров (порядка 3–5 см в диаметре), что препятствует их полноценному дистальному смещению и требует вскрытия просвета кишечной трубки [1]. При отсутствии некроза тонкой кишки методом выбора в лечении билиарного илеуса следует признать энтеротомию с литоэкстракцией [6, 9, 27], а резек- ционные вмешательства применимы лишь при некротических процессах в стенке кишки в зоне ущемления желчного конкремента [1, 9, 15].
Спорным и нерешенным на сегодняшний день является объем оперативного вмешательства, связанный с «судьбой» желчно-кишечной фистулы. Один из взглядов заключается в одновременном лечении кишечной непроходимости желчным конкрементом и ликвидации билиодигестивного соустья с холецистэктомией [18], что, однако, сопряжено с более высоким процентом осложнений и летальности [23]. Согласно анализу более 1000 наблюдений билиарного илеу-са [23, 27], летальность в группе одноэтапного оперативного пособия (ликвидация непроходимости и разделение билиодигестивного соустья + холецистэктомия) составляет 16,9% в сравнении с изолированной ликвидацией непроходимости у пациентов пожилого и старческого возраста (11,7%). Учитывая возраст пациентов и коморбидный фон, оптимальным видится двухмоментный характер оперативного вмешательства с ликвидацией острой кишечной непроходимости на первом этапе с последующим разделением желчно-кишечной фистулы и холецистэктомией не ранее 4-6 недель с момента первичной операции [1, 10, 23].
Повторное появление симптомов билиарного илеуса после изолированной энтеротомии не превышает 5% наблюдений; при этом чаще всего подобная картина появляется в течение 1 месяца с момента операции и обусловлена нетщательной интраоперационной ревизией и, как следствие, резидуальным энтеролитиазом [9, 23].
Немаловажную роль в успешности лечения подобных осложнений желчнокаменной болезни следует отводить малоинвазивным лапароскопическим технологиям, которые все чаще применяются для лечения билиарного илеу-са с конца 90-х и в настоящее время активно внедряются в общехирургический арсенал [2, 6, 8, 24]. Безусловно самым важным аспектом активного внедрения передовых технологий следует признать адекватное техническое оснащение операционной и владение интракорпоральным швом оператором, что требует накопления достаточного опыта в рамках «кривой обучения» в эндовидиохирургии [25].
Несмотря на активную хирургическую тактику, процент осложнений и летальности при желчнокаменной кишечной непроходимости остается довольно высоким, достигая до 18-50% при запущенных формах илеуса [1, 5, 27].
Вашему вниманию предлагается клиническое наблюдение механической непроходимости желчным конкрементом с успешным применением лапароскопических технологий в лечении данной патологии.
Клиническое наблюдение
Пациент Я., 74 лет, госпитализирован 01.10.2015 г. в 22.30 в экстренном порядке в приемное отделение ГКБ им. С.И. Спасокукоцкого (ГБУЗ ГКБ № 50 ДЗМ) с жалобами на боль в эпигастральной и правой подвздошной областях, тошноту, многократную рвоту. Известно, что вышеописанные жалобы появились за 2-е суток до обращения в стационар.
Анамнестически имелись указания на наличие ЖКБ: камненосительство более 3 лет с периодическими эпизодами болей в правом подреберье. У пациента имелся отягощенный коморбидный фон в виде ИБС с постоянной формой мерцания предсердий, гипертонической болезни 3 ст., очень высокого риска сердечно-сосудистых осложнений, нарушения толерантности к глюкозе.
Физикально гемодинамических и дыхательных расстройств при поступлении не выявлено. Ps ~ 80 уд/мин. Язык обложен, подсушен. Живот не вздут, симметричный, участвует в акте дыхания, при пальпации несколько напряжен и болезненный, преимущественно в правых и нижних отделах. Симптомы Блюмберга-Щеткина слабоположительный в указанных анатомических областях.
Притупления в отлогих местах брюшной полости нет. Кишечные шумы ослаблены. Симптом Склярова отрицательный.
В клиническом анализе крови отмечался лейкоцитоз до 19,2 х 109/л со сдвигом лейкоцитарной формулы влево. При УЗ-исследовании от 01.10.2015 г.: резко вздуты петли кишечника. Поджелудочная железа не увеличена, однородная, повышенной эхогенности, контур ровный. Желчный пузырь не визуализируется. Холедох до 6 мм, билиарная сеть не расширена. Свободной жидкости в брюшной полости не выявлено. Рентгенологически, при исследовании в положении на спине под углом в 450, в брюшной полости свободного газа и уровней жидкости не определялось. Картина пневмотоза кишечника (рис. 1).
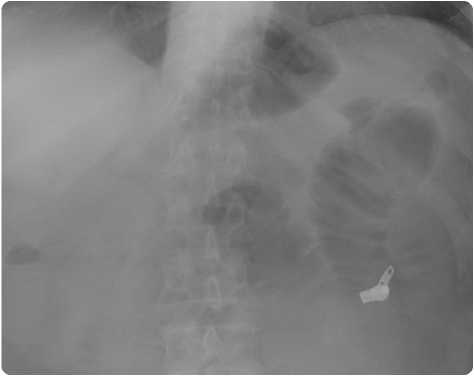
Рис. 1. Обзорный снимок брюшной полости
Принимая во внимание клиническую картину, данные анамнеза и лабораторные показатели больному с целью дифференциальной диагностики острого аппендицита и мезентериального тромбоза предложена диагностическая лапароскопия. Получен отказ. Начата инфузионная, спаз- молитическая терапия в условиях госпитального отделения. На фоне лечения отмечена незначительная положительная динамика, однако на утро сохранялась болевая физикальная симптоматика, высокий лейкоцитоз. При УЗ-исследовании в динамике (02.10.2015 г.) в левых отделах брюшной полости определяются перерастянутые до 35 мм петли кишечника с вялой перистальтикой. Свободной жидкости в брюшной полости не выявлено. Признаки пареза кишечника.
С больным и его родственниками проводились неоднократные беседы и после долгих уговоров получено согласие на оперативное вмешательство. 02.10.2015 г. в асептических условиях выполнен верхний параумбиликальный разрез. После создания пневмоперитонеума в размере 12 мм рт. ст. введена оптика, дополнительные «рабочие» троакары: в брюшной полости выпота нет. В подпеченочном пространстве массивный спаечный процесс. Желчный пузырь и передняя стенка дуоденум не визуализируются. Червеобразный отросток не изменен. Петли тонкой кишки в проксимальных отделах делятированы до 3,0 см, содержат жидкость и газ, сероза тусклая, перистальтика вялая, в дистальных отделах в спавшемся состоянии (рис. 2). На расстоянии 150см от илеоцекального угла в просвете тонкой кишки выявлено округлое, плотное, незначительно смещаемое образование до 5 см (конкремент, рис. 3), который полностью перекрывает просвет. Выполнена энтеротомия несколько выше препятствия (рис. 4), желчный камень извлечен из просвета тощей кишки. Слизистая кишки с элементами контактной кровоточивости, без некротических изменений. Герметичность кишки восстановлена 2-х рядным швом викрил 2/0. Отмечено быстрое заполнение дистальных отделов тонкой кишки, восстановление перистальтики. Удаленный желчный конкремент в эндоконтейнере эвакуирован из брюшной полости (рис.5). Брюшная полость санирована, осушена, дренирована: справа - в малый таз, слева – по ходу латерального канала. Десуфляция, кожные швы.
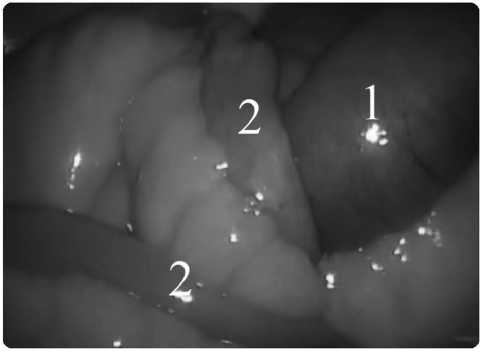
Рис. 2. Расширенные петли: проксимально (1), спавшиеся дистально (2)
В послеоперационном периоде больной до стабилизации состояния наблюдался в условиях ОРИТ, где прово- дилась посиндромная, антибактериальная противовоспалительная, инфузионная терапия; после стабилизации состояния больной переведен в госпитальное отделение, где было продолжено лечение. Болевой синдром купирован, пирогенная реакция нормализовалась. При экспертном УЗ-исследовании в день выписки острой патологии в брюшной полости не выявлено. Свободной жидкости нет. Желчный пузырь сморщенный, в просвете патологических включений не визуализируется.
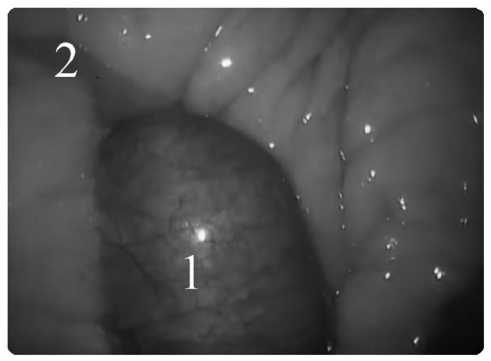
Рис. 3. Спавшиеся отводящие отделы тонкой кишки (2) и вклиненный конкремент (1)
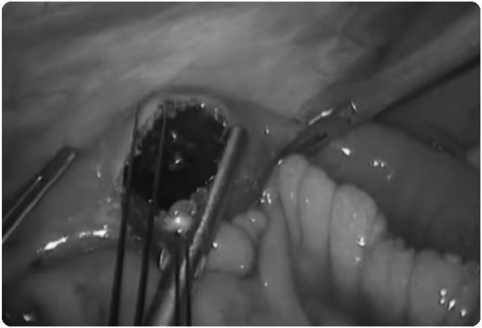
Рис. 4. Этап энтеротомии
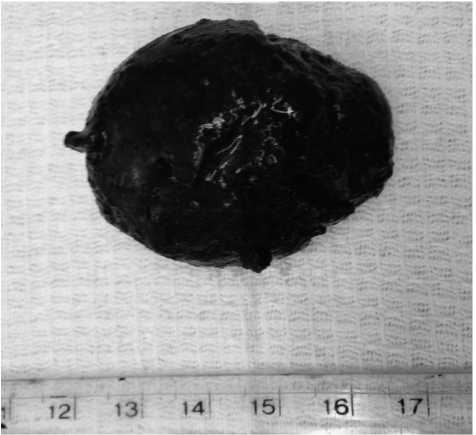
Рис. 5. Удаленный из просвета кишечника желчный камень
Течение послеоперационного периода без осложнений.
Заживление троакарных ран per prima. Выписан 08.10.2015 г. в удовлетворительном состоянии с рекомендациями о проведении планового оперативного вмешательства с целью ликвидации билиодигестивного свища через 6 месяцев.
Подводя итог вышеизложенному следует констатировать: билирный илеус является редким и крайне тяжелым осложнением желчнокаменной болезни. Трудность диагностики, возраст пациентов, коморбидный фон оперируемых больных диктуют необходимость активной хирургической тактики с оглядкой на минимальный объем оперативного пособия. Наиболее распространенным продолжает оставаться традиционное хирургическое вмешательство (энтеротомия с литэкстракцией при сохранении жизнеспособности кишечной стенки или резекция кишки вместе с конкрементом при ее некрозе). В последние годы подобные оперативные пособия стали все чаще тиражироваться в малоинвазивном эндоскопическом исполнении (как и в приведенном клиническом наблюдении), что, безусловно, требует дальнейшей отработки техники, тщательной селекции пациентов и накопления опыта для улучшения результатов лечения столь тяжелой группы больных.
Список литературы Лапароскопическое лечение желчнокаменной кишечной непроходимости. Литературные данные и клиническое наблюдение
- Дибиров М.Д., Федоров В.П., Мартиросян Н.К. и соавт. Особенности течения, диагностики и лечения желчнокаменной кишечной непроходимости//Хирургия. 2007. №5. С. 17-21.
- Кулиш В.А., Коровин А.Я., Лопастейский Д.С и соавт. Хирургическое лечение желчно-каменной кишечной непроходимости с применением мини-инвазивных технологий//Кубанский научный медицинский вестник. 2011. №6. С. 87-90.
- Кургузов О.П. Желчнокаменная тонкокишечная непроходимость//Хирургия. 2007. №6. С.13-19.
- Мондор Г. Неотложная диагностика. Живот. Пер. с франц. В 2-х тт. М.: Биомедгиз, 1937. Том II 356с.
- Попов Ю.П., Еремеев В.А., Скопин М.С. и соавт. Диагностика и лечение острой кишечной непроходимости, вызванной желчным камнем//Хирургия. 2006. №1. С. 49-52.
- Слободин Ю.В., Никитина Л.И., Пакляк-Вольский И.И. и соавт. Желчнокаменная тонкокишечная непроходимость//Новости хирургии. 2015. Т.23 №1 С. 112-116.
- Arioli D., Venturini I., Masetti M. et al. Intermittent gastric outlet obstruction due to a gallstone migrated through a cholecystogastric fistula: A new variant of «Bouveret's syndrom»//World J. Gastroenterol. 2008. Vol.14. №1. P. 125-128.
- Bircan H.Y., Koc B., Ozcelik U. et al. Laparoscopic treatment of gallstone ileus//Clin Med Insights Case Rep. 2014 Vol. 7 P. 75-77.
- Dai X.Z., Li G.Q., Zhang F. et al. Gallstone ileus: case report and literature review//World J Gastroenterol. 2013 Vol. 19. P. 5586-5589
- Doko M., Zovak M., Kopljar M. et al. Comparison of surgical treatment оf gallstone ileus: preliminary report//World J. Surg. 2003. Vol.27. №4. P. 400-404.
- Grassi R., Pinto A., Rossi E. et al. Nine consecutive patients with gallstone ileus. Personal experience//Radiol. Med. 1998. Vol. 95. P. 177-181.
- Gurbuz B., Buyuker F., Atak T. et al. A Rare Cause of Ileus: Gallstone//JAEMCR. 2012. Vol. 3. P. 102-104.
- Iannetti G., D’Addetta V., Sestili S. et al. An Infrequent Case of Intestinal Obstruction: Gallstone Ileus//Clinical Medicine and Diagnostics. 2014. Vol.4. P. 107-112
- Koc A., Caglayan K.,Dogan H. et al. Case Report: Gallstone Ileus//Israeli Journal of Emergency Medicine. 2009. Vol. 9. №1. P. 9-12.
- Konstantinidi C., Hamzin A., Stefanidis J. Gallstone Ileus-A Case Report with Review of the Literature//American Journal of Medical Case Reports. 2015. Vol.3. №5. P. 126-129.
- Lassandro F., Gagliardi N., Scuderi M. et al. Gallstone ileus analysis of radiological findings in 27 patients//Eur J Radiol. 2004 Vol.50. P.23-29.
- Lobo D.N., Jobling J.C., Balfour T.W. Gallstone ileus: diagnosis pitfalls and therapeutic successes//J. Clin. Gastroenterol. 2000. Vol.30. P. 72-76.
- Martin-Perez J., Delgado-Plasencia L., Bravo-Gutierrez A. et al. Gallstone ileus as a cause of acute abdomen. Importance of early diagnosis for surgical treatment//Cir Esp. 2013. Vol.91 №8 P. 485-489.
- Moschos J., Pilpilidis I., Antonopoulos Z. et al. Complicated endoscopic managment of Bouveret's syndrome. A case report and review//Rom. J. Gastroenterol. 2005. Vol.14. №1. P. 75-77.
- Muratori R., Cennamo v., Menna P. et al. Colonic gallstone ileus treated with radiologically guided extracorporeal shock wave lithotripsy followed by endoscopic extraction//Endoscopy. 2012 Vol.44 E. 88-89.
- Pezzoli А., Maimone A., Fusetti N. et al. Gallstone ileus treated with non-surgical conservative methods: a case report//Journal of Medical Case Reports. 2015 Vol.9 №15 P. 1-5.
- Pickhardt P.J., Bhalla S., Balfe D.M. Acquired gastrointestinal fistulas: classification, etiologies and imaging evolution//Radiol. 2002. Vol.224. P. 9-23.
- Reisner R.M., Cohen J.R. Gallstone ileus: a review of 1001 reported cases//Am. Surg. 1994. Vol.60. P. 441-446.
- Soto D.S., Evan S.J., Kavic M.C. Laparoscopic Management of Gallstone Ileus//JSLS. 2001. Vol.5. P.279-285.
- Stolzenburg J.-O., Truss M.C., Rabenalt R. Training in Laparoscopy//EAU-EBU Update Series. 2007. №5. P. 53-62.
- Tandon A., Usha T., Satish K.B. et al. Resolution of gallstone ileus with spontaneous evacuation of gallstone: a case report//Indian J Surg. 2013 Vol.75 P. 228-231.
- Yakan S., Engen O., Teleli T. et al. Gallstone ileus as an unexpected complication of cholelithiasis: diagnostic difficulties and treatment//Turk. J. Trauma & Em. Surg. 2010. Vol16. №4 P. 344-348.


