Лечение больных гонартрозом внесуставным микрофрактурированием субхондральных зон и костномозговой стимуляцией по методике РНЦ «ВТО»
Автор: Шевцов Владимир Иванович, Макушин Вадим Дмитриевич, Чегуров Олег Константинович, Бирюкова Марина Юрьевна
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2009 года.
Бесплатный доступ
Представленная новая медицинская внесуставная технология лечения гонартроза основана на трофостимулирующем эффекте вследствие микрофрактурирования суставных отделов в комбинации с клеточномозговой стимуляцией. Патогенетическим обоснованием применения микропереломов в субхондральных зонах и трансплантации клеточно-тканевой субстанции из костномозгового канала трубчатой кости является создание условий выхода в раневую полость кровяного сгустка с факторами роста, биологически активными веществами и костного мозга с полипотентными мезенхимальными стромальными аутоклетками, что приводит к активизации репаративного хондрогенеза.
Коленный сустав, гонартроз, оперативное лечение, костномозговая стимуляция
Короткий адрес: https://sciup.org/142121232
IDR: 142121232 | УДК: 616.728.3-007.2:
Treatment of patients with gonarthrosis using extraarticular microfracturing of subchondral zones and medullary stimulation according to RISC "RTO" technique
The new medical extraarticular technology of gonarthrosis treatment presented is based on trophostimulating effect secondary to microfracturing articular parts in combination with cellular-and-medullary stimulation. Pathogenetical reasons of using microfractures in subchondral zones and grafting cellular-and-tissue substance from tubular bone medullary canal consist in creation of the conditions for coming out the blood clot with growth factors, biologically active substances to wound cavity, as well as the bone marrow with polypotent mesenchymal stromal autocells, that results in reparative chondrogenesis activation.
Текст научной статьи Лечение больных гонартрозом внесуставным микрофрактурированием субхондральных зон и костномозговой стимуляцией по методике РНЦ «ВТО»
Согласно данным литературы, современными методами лечения остеоартроза коленного сустава являются хирургические методы с использованием артроскопических операций: абразия субхондральной кости с туннелизацией по Pridie, микрофрактуринг по Steadman, трансплантации: остеохондральные ауто (алло), аутологичных хондроцитов, аутостволовых клеток.
Модификацию микрофрактурирования как разновидности операций костномозговой стимуляции при хронических повреждениях хряща описали А.А. Бурьянов, Ю.Л. Соболевский [1]. Об остеохондральной аутотрансплантации сообщали О.Л. Эйсмонт с соавторами [8]. Несмотря на достаточную разработанность различных артроскопических методик лечения заболеваний хряща остаются не решенными многие вопросы показаний к модификациям внесуставной технологии операций, возникающих осложнений, профилактики и оценки анатомо-функциональных результатов. Недостаточно представлены в литературе сообщения о внесуставных паллиативных деком- прессионно-дренирующих операциях как с объективной медицинской точки зрения, так и субъективного мнения пациентов.
Известно, что современное хирургическое лечение гонартроза должно отвечать следующим требованиям:
-
1. Технически малоинвазивным и простым в выполнении;
-
2. Характеризоваться высокой эффективностью с продолжительным ремиссионным периодом;
-
3. Экономически малозатратным;
-
4. Не исключать возможность в будущем альтернативного хирургического лечения.
В клинике РНЦ «ВТО» при лечении гетерогенного гонартроза разработаны и применяются новые внесуставные методики костномозговой стимуляции в комбинации с микрофрактуриро-ванием субхондральных зон [2, 4, 9, 10].
Целью нашего сообщения является оценка клинико-рентгенологической эффективности нового метода РНЦ «ВТО» у больных гонартрозом.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Нами проанализированы результаты лечения 25 пациентов (29 суставов) в возрасте от 41 до 72 лет (58±1 год) с гетерогенным гонартрозом. У всех пациентов имелась лекарственная зависимость из-за болевого синдрома. Возникала необходимость ортопедической разгрузки сустава (трость или костыль), констатировалось ограничение передвижения, уменьшение толерантности к нагрузке, сниженное самообслуживание и качество жизни. Пациенты до операции обследовались клинически, рентгенологически, сонографически. При помощи МРТ исследования проводились до и после выписки из стационара, а также в сроки от 3-6 месяцев, когда проводили очередное мониторирование. По клинико-рентгенологической классификации, принятой в Центре [7], больных с субком-пенсированной стадией остеоартроза было 15 (17 суставов) декомпенсированной - 10 (12 суставов). Анатомо-функциональные результаты лечения и альгофункциональный индекс изучали по индексным оценкам РНЦ «ВТО» [5, 6].
Всем пациентам выполнена новая методика внесуставного тотального микрофрактурирова-ния субхондральных зон коленного сустава с одновременной костномозговой стимуляцией в терминальных отделах [10]. При этом у 10 (12) больных одновременно выполнялась оперативная коррекция биомеханической оси.
Техническое исполнение методики
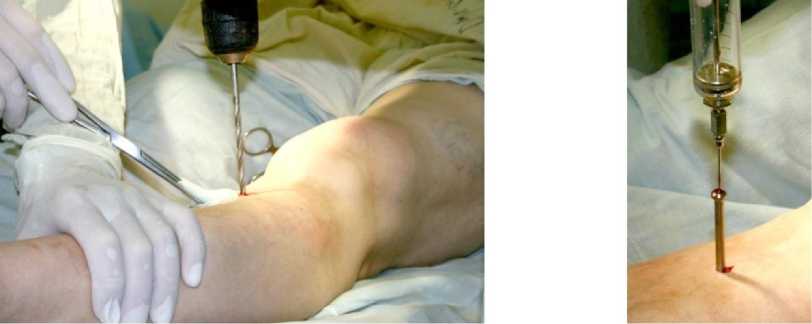
Оперативное лечение проводили под эпидуральной анестезией. После обработки нижней конечности раствором антисептика в проекции верхнего отдела костномозговой полости большеберцовой кости сверлом перфорировали передний кортикальный слой большеберцовой кости. В сформированный канал ввинчивали канюлированный винт-фиксатор с мандреном для остеосинтеза. Погружали его конец в костномозговую полость кости. Мандрен удаляли, вместо него в канал винта-фиксатора вводили инъекционную иглу, присоединенную к шприцу (рис. 1).
Осуществляли забор костного мозга с тканевой жидкостью в шприц, посредством вакуумной аспирации из костномозговой полости большеберцовой кости в количестве 2,5-3,0 мл, которое непосредственно после забора разводили стерильным физиологическим раствором 1 : 2. Винт-фиксатор удаляли. На рану накладывали шов и асептическую повязку.
Затем костным перфоратором выполняли веерную субхондральную туннелизацию мыщелков бедренной и большеберцовой костей, косопродольную туннелизацию надколенника. В надколеннике образовывали не менее трех туннелей, но тканевую суспензию не вводили. В каждом мыщелке бедренной и большеберцовой костей формировали субхондрально не менее 4 туннелей (рис. 2). При формировании каждого из 16 туннелей с глубиной до субхондрального слоя по пазу перфоратора в конечную зону туннеля иглой, присоединенной к шприцу, вводили не менее 0,3 мл тканевой жидкости, содержащей прижизненные биологически активные вещества, костный мозг и стромальные клетки из костномозговой полости большеберцовой кости (рис. 3).
Операцию завершали наложением асептических повязок.
После операции на период восстановительного лечения рекомендовали ходьбу с помощью костылей, в последующем с постепенно возрастающей нагрузкой на ногу.
В послеоперационном периоде назначали курс консервативной терапии гонартроза: нестероидные противовоспалительные средства (ортофен), ингибиторы протеаз (контрикал), хондропротекторы и иммуномодуляторы (циклоферон), средства для лечения остеопороза (остеохель «С») и физиолечение. Дозированная нагрузка на конечность с помощью тростей и ЛФК сустава разрешалась на второй день после операции, затем нагрузку рекомендовали постепенно увеличивать до полной с использованием трости.
а б
Рис. 1. Фотографии технических приемов во время операции: а - перфорация сверлом переднего кортикального слоя в проекции костномозговой полости большеберцовой кости; б - забор тканевой суспензии из костномозгового канала посредством вакуумной аспирации
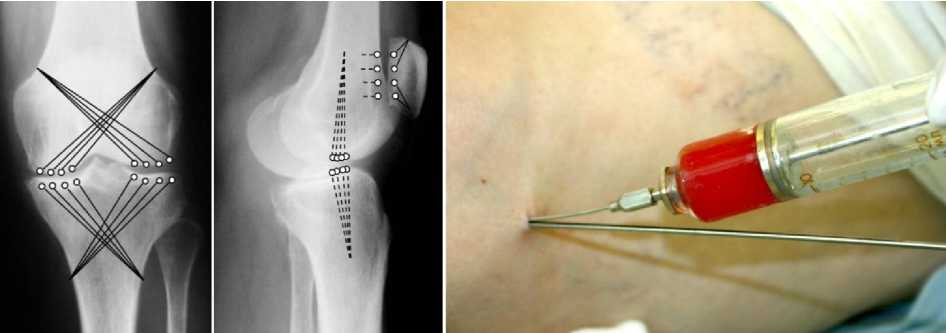
Рис. 2. Схемы образования субхондральных зон активного ремоделирования с введением клеточных элементов при туннелизации мыщелков и надколенника при гонартрозе
Рис. 3. Фотография оперативного приема введение тканевой суспензии по пазу костного перфоратора в терминальный участок туннеля для образования зоны активного ремоделирования
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Двигательный режим положительно сказывался на психо-эмоциональном состоянии пациентов.
Послеоперационный период у всех больных протекал без выраженных соматических нарушений. Осложнений, связанных с применением аутологичной клеточной трансплантации, не наблюдали. Средний срок стационарного лечения, когда выполнялось микрофрактурирование с костномозговой стимуляцией без коррекции биомеханической оси, составил 23±1, а с коррекцией оси – 63±1 день. Снижение или исчезновение болевого синдрома на второй день после операции отмечали все пациенты. При анализе анатомофункциональных результатов лечения от одного года до 3 лет получены следующие данные. У 12 пациентов нормализовалась походка с отсутствием отклонений от ритма. В остальных случаях больные отмечали умеренное нарушение ритма походки и при ходьбе периодически использовали трость. Сопутствующие кисты Бейкера «исчезли» у 4 больных, их имевших, без оперативного вмешательства. Болевой синдром полностью отсутствовал у 23 больных, а у остальных (2) – он был непостоянным и усиливался только при значительной функциональной нагрузке.
В 12 наблюдениях по рентгенограммам отмечалось восстановление конфигурации суставных поверхностей, а у остальных пациентов – улучшение. По данным МР-томографии (14) отмечено увеличение толщины хряща в контактных зонах.
Качество жизни значительно улучшилось у 19 пациентов. В 6 случаях пациенты отмечали ограничение самообслуживания, личных и общественных интересов.
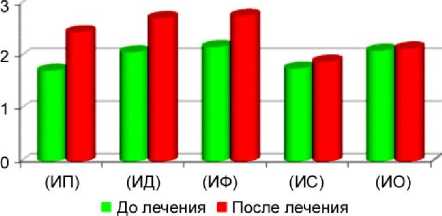
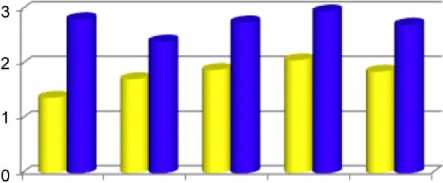
На рисунках 4 и 5 (с табличными данными) приводятся сравнительные индексные критерии
(по 3-балльной системе1), полученные после лечения 25 больных методом туннелизации суставных отделов коленного сустава в сочетании с субхондральной костномозговой трансплантацией в терминальные отделы туннельных каналов 29 суставов.
По всему контингенту лечившихся, средний индекс патологии (СИП) до лечения составлял 1,88±0,04, а после лечения средний индекс реабилитации (СИР) составил 2,57±0,04.
При этом в группе 14 (17) больных, когда наряду с проведением микрофрактурирования и костномозговой стимуляции при гонартрозе производилась оперативная коррекция большеберцовой кости СИП до лечения был равен 1,84±0,07, а после лечения СИР составлял уже 2,55±0,06. При сравнении полученных данных с группой 10 (12) больных, когда предусматривалась оперативная коррекция, средний индекс СИР был выше на 0,7, что свидетельствовало о более высокой эффективности лечения. По нашему мнению, повышение эффективности связано с усилением дренирующего эффекта, вызванного метафизарной остеотомией кости.
Согласно среднему индексу оценки получены следующие анатомо-функциональные результаты лечения больных гонартрозом:
-
1. Хорошие признаны у 19 (21) больных, что составило 76 % наблюдений;
-
2. Удовлетворительные получены у 6 (8) больных, что составило 24 % наблюдений.
Неудовлетворительных исходов лечения в анализируемой группе больных не наблюдалось. Благоприятный ремиссионный период составил до трех лет. Изучение отдаленных анатомо-функциональных результатов лечения продолжается.
1 Отсутствие нарушений оценивали в 3 балла, умеренные нарушения – в 2 балла, а выраженные – в 1 балл.
(ИБ) (ИТ) (ИМС) (ИН) (ИКЖ) До лечения ■ После лечения
|
Индексы |
ИП |
ИД |
ИФ |
ИСС |
ИО |
|
До лечения |
1,72±0,07 |
2,07±0,07 |
2,17±0,06 |
1,76±0,09 |
2,10±0,07 |
|
После лечения |
2,45±0,09 |
2,72±0,07 |
2,76±0,07 |
1,89±0,05 |
2,14±0,07 |
Рис. 4. Сравнительные данные по индексной оценке исходов лечения больных гонартрозом методом субхондрального фрактурирования суставных отделов в сочетании с костномозговой стимуляцией. Достоверность измерений на всех сроках наблюдений Р < 0,001: ИП – походка; ИД - деформация сустава; ИФ – функция; ИСС - склероз субхондральной костной ткани; ИО - остеопороз
|
Индексы |
ИБ |
ИТ |
ИМС |
ИН |
ИКЖ |
|
До лечения |
1,38±0,09 |
1,72±0,07 |
1,89±0,05 |
2,07±0,05 |
1,86±0,05 |
|
После лечения |
2,82±0,05 |
2,41±0,09 |
2,76±0,07 |
2,96±0,01 |
2,72±0,07 |
Рис. 5. Сравнительные данные по индексной оценке исходов лечения больных гонартрозом методом субхондрального фрактурирования суставных отделов в сочетании с костномозговой стимуляцией. Достоверность измерений на всех сроках наблюдений Р < 0,001: ИБ - болевой синдром; ИТ -толерантность к нагрузке; ИМС - мышечная сила; ИН – нестабильность; ИКЖ - оценка больным качества жизни
Сопоставляя полученные данные, можно сформулировать следующее положение: микроф-рактурирование субхондральной кости суставных отделов коленного сустава, в комбинации с костномозговой стимуляцией при остеоартрозе – новый высокотехнологичный вид лечения, позволяющий повысить эффективность лечения больных гетерогенным гонартрозом. Выраженный позитивный эффект достигается как в структурных, так и в функциональных признаках патологии.
Клинический пример.
Больная П., 58 лет, диагноз: левосторонний идиопатический гонартроз II стадии с болевым синдромом. Давность заболевания - 2 года. Лечилась консервативно, принимая анальгетики и хондропротекторы. Эффект лечения был слабо выражен. Испытывала сильные боли в покое и при ходьбе.
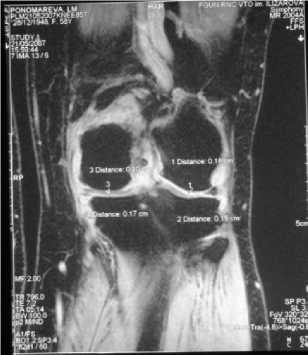
При клиническом обследовании варусного отклонения левой голени при стоянии нет. Сгибательно-разгибательная контрактура левого коленного сустава 90-165º. При пальпации по внутренней поверхности левого коленного сустава отмечала болезненность. На рентгенограмме левого коленного сустава в прямой проекции – признаки гонартроза, характеризующие вторую стадию дегенеративно-дистрофического процесса (субком-пенсированная форма) (рис. 6, а). На МР-томограмме (Т1-режим) левого коленного сустава (рис. 5, а) суставной хрящ до лечения составляет суммарно: в медиальном отделе сустава – 0,27 см, в латеральном отделе – 0,33 см. Определяется трабекулярный отек субхондральных отделов большеберцовой кости. По МР-томограмме (Т2-режим), оценивая кровообращение до лечения (рис. 5, б), в переднезадней и боковой проекциях в области коленного сустава определяется субком-пенсированное кровообращение с бедной артериальной сетью и редкими короткими коллатералями. Сосудистая сеть частично редуцирована, магистральные сосуды спазмированы. Синовиаль- ные завороты сустава увеличены.
Под эпидуральной анестезией после обработки операционного поля в верхний отдел костномозговой полости левой большеберцовой кости после перфорации сверлом кортикальной пластинки со стороны planum tibia ввинчен конюлированный винт-фиксатор с погружением его конца в костномозговую полость. Мандрен удалили и с помощью шприца, соединенного с иглой, получили содержимое из костномозговой полости большеберцовой кости в количестве 2,0 мл, которое развели изотоническим раствором хлорида натрия в пропорции 1:2. Винт-фиксатор удалили. На рану наложили шов и асептическую повязку.
Выполнили косопродольную туннелизацию надколенника с образованием трех туннелей. Затем последовательно произвели веерную субхондральную туннелизацию мыщелков бедренной и большеберцовой костей и по игле, соединенной со шприцем, по пазу костного перфоратора субхонд-рально ввели в разведении 1:2 с физиологическим раствором содержимое из костномозговой полости, содержащее прижизненные биологически активные вещества костного мозга и стромальные клетки по 0,3 мл в конечную зону каждого туннеля. Общее количество туннелей в субхондральных отделах составило 16 (зон активного ремоделирования). На раны наложили асептические повязки.
На второй день после операции больная приступила к ходьбе при помощи костылей с постепенно возрастающей нагрузкой на оперированную конечность. Через 1,5 недели после операции больная отметила отсутствие болей в покое и резкое уменьшение интенсивности болевого синдрома при движении. Увеличилась амплитуда движений в левом коленном суставе (70-180º). Срок стационарного лечения составил 35 дней.
При клиническом осмотре пациентки после выписки из клиники через 6 месяцев болевой синдром отсутствует. Отмечена положительная биологическая динамика структурных элементов в субхондральных зонах. Увеличилась функция сустава: безболезненное полное разгибание и сгибание до 50º. Дистанция стабильной безболезненной ходьбы до 3 км. Больная удовлетворена лечением и отмечает улучшение качества жизни.
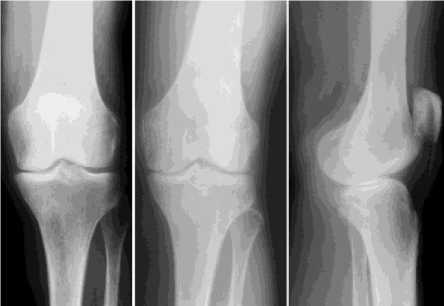
При рентгенологическом обследовании через 6 месяцев после операции (рис. 6, б, в) структура кости в проекции субхондрального слоя мыщелков суставных отделов бедренной и большеберцовой кости улучшена, хрящевая поверхность ровная, склероз субхондрального слоя уменьшился.
На МР-томограмме (Т1-режим) левого коленного сустава (рис. 7, в) суставной хрящ составляет суммарно: в медиальном отделе сустава - 0,33 см, в латеральном отделе - 0,38 см. Определяется уменьшение трабекулярного отека субхондральных отделов большеберцовой кости. При оценке кровообращения на МР-томограмме (Т2-режим) в переднезадней и боковой проекциях в области коленного сустава определяется компенсирован-
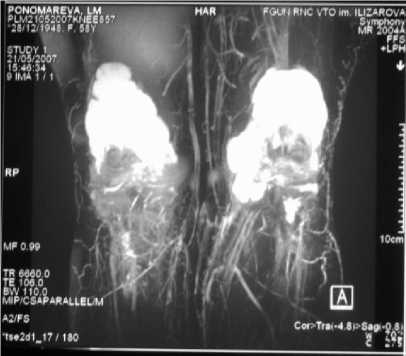
ное кровообращение с множеством развитых коллатералей различного калибра (рис. 7, г). Редукция и спазм сосудистой сети отсутствует. Синовиальные завороты сустава нормальные.
а б в
Рис. 6. Рентгенограммы больной П., 58 лет:
а - до лечения; б, в - через 6 месяцев после лечения
б
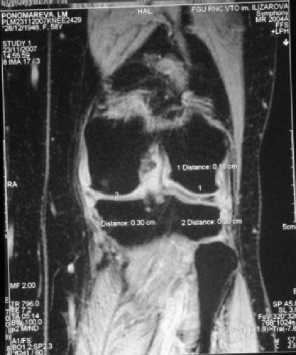
Рис. 7. МР-томограммы больной П., 58 лет: а, б - до лечения (а - на МР-томограмме коленного сустава суставной хрящ составляет суммарно: в медиальном отделе сустава - 0,27 см, в латеральном отделе - 0,33 см. Определяется трабекулярный отек субхондральных отделов большеберцовой кости; б - на МР-томограмме в переднезадней и боковой проекциях в области коленного сустава определяется субкомпенсированное кровообращение с бедной артериальной сетью и редкими короткими коллатералями. Сосудистая сеть частично редуцирована, магистральные сосуды спазмированы. Синовиальные завороты сустава увеличены); в, г - через 6 месяцев после лечения (в - на МР-томограмме коленного сустава суставной хрящ составляет суммарно: в медиальном отделе сустава - 0,30 см, в латеральном отделе - 0,38 см. Уменьшение трабекулярного отека субхондральных отделов большеберцовой кости; г - на МР-томограмме в переднезадней и боковой проекциях в области коленного сустава определяется компенсированное кровообращение с множеством развитых коллатералей различного калибра. Редукция и спазм сосудистой сети отсутствует. Синовиальные затворы сустава нормальные)
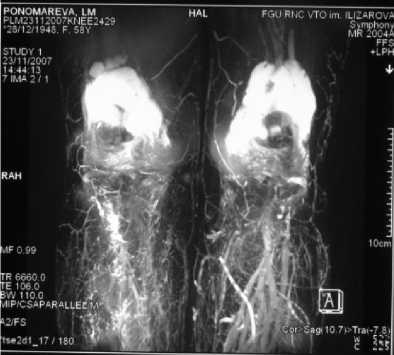
г
ЗАКЛЮЧЕНИЕ
Таким образом, новый способ лечения остеоартроза коленного сустава позволяет при использовании малотравматичных оперативных приемов, стимулировать репаративный хондрогенез и потенцировать региональный кровоток. Усиливается трофический эффект в субхондральной зоне. Восстанавливается конфигурация суставных поверхностей и структура субхондральной костной ткани посредством ремоделирования тканевых структур прижизненными биологически активными веществами и стромальными клетками из костномозговой полости большеберцовой кости пациента.
Патогенетическое обоснование оперативного вмешательства заключается в создании условий выхода в раневые терминальные участки (зоны активного ремоделирования) клеток крови с факторами роста и костного мозга с полипотентными мезенхимальными стволовыми аутоклетками [1, 8, 11]. Мы разделяем эту точку зрения [9, 10].
Усиление трофостимулирующего эффекта по нашей технологии достигается введением тканевой суспензии из костномозгового канала большеберцовой кости.
Известно, что расстройство микроциркуляции при гонартрозе вызывает снижение капиллярного кровообращения и ишемию в субхондральной кости. Под влиянием циркуляторных расстройств возникает венозный стаз и гиперемия, уменьшается насыщение кислородом крови в субхондральном слое кости, наступают морфологические изменения костных трабекул, накапливаются костные метаболиты, активирующие протеолитическую активность. Нарушается метаболизм субхондрального слоя и питание хряща. Происходит разрушение протеогликанов хряща, приводящее к его деградации. По нашему мнению при микрофрактурировании субхондральных зон артикулирующих поверхностей сустава потенцирование репаративного хондрогенеза прижизненными биологически активными веществами костного мозга и стромальными клетками из костномозговой полости трубчатой кости с формированием участков активного ремоделирования происходит восстановление постоянства внутритканевого и внутриорганного гомеостаза. В зонах субхондральной кости вскрытых при туннелировании вновь образуются кровеносные сосуды (капилляры). Через стенки сосудов осуществляется обмен веществ между кровью и тканями (воды, ионов, микро-макромолекул клеток, тканевой средой и лимфой). Восстанавливается микроциркуляторная сеть субхондрального слоя. Возникает трофический кооперативный эффект активизации репаративного генеза всех тканей, в том числе и хрящевой. Восстановление трофики приводит к регрессу дегенеративно-дистрофических процессов в суставе. Частичная резорбция кальцифицированного хряща в хрящевом компоненте создает нормальный биологический контакт с прилежащей костью.
Положительная биологическая динамика перестройки структуры хряща и субхондральной костной ткани, выраженный анальгетический эффект и увеличение функции сустава в послеоперационном периоде свидетельствуют об эффективности оперативного пособия и стабильности результата.
ВЫВОД
Предлагаемый способ лечения гонартроза внесуставным микрофрактурированием субхондральных зон и костномозговой стимуляцией по методике РНЦ «ВТО» регулирует местные ме- таболические реакции, повышает репродуктивные свойства хондроцитов, сокращая сроки индукционного хондрогенеза и в настоящее время является новой медицинской технологией.


