Лечение комбинированной деформации проксимального отдела бедренной кости
Автор: Макушин В.Д., Тепленький М.П., Логинова Н.Г.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 2, 2007 года.
Бесплатный доступ
Приводится клиническое наблюдение по лечению комбинированной деформации проксимального отдела бедра посредством чресшеечной удлиняющей остеотомии по новой технологии. Полное анатомическое и функциональное восстановление
Шеечная деформация бедра, коррекция шейки, аппарат илизарова
Короткий адрес: https://sciup.org/142121014
IDR: 142121014
Treatment of the combined deformity of proximal femur
The clinical observation is presented concerning the treatment of the combined deformity of proximal femur by performing the transcervical lengthening osteotomy according to a new technology. Complete anatomic and functional recovery is achieved
Текст научной статьи Лечение комбинированной деформации проксимального отдела бедренной кости
Одним из неблагоприятных исходов вправления врожденного вывиха бедра у детей является формирование комбинированной деформации проксимального отдела бедренной кости в виде субкапитальной вальгизации эпифиза, сопровождающейся варусной деформацией и укорочением шейки. [1, 4, 5, 6]. Для предупреждения прогрессирования диспластического кок-сартроза необходимо восстановление биомеханически правильных взаимоотношений в суставе [2, 3]. Поэтому задачами реконструктивного вмешательства в таких случаях являются:
-
1 – устранение децентрации головки бедра, обусловленной латеральным опрокидыванием эпифиза;
-
2 – восстановление правильных соотношений между верхушкой большого вертела и центром головки бедра.
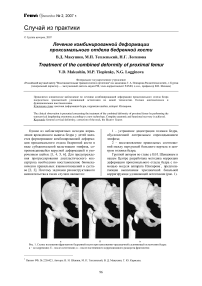
Группой авторов во главе с В.И. Шевцовым в нашем Центре разработана методика коррекции деформации проксимального отдела бедра с помощью модуля аппарата Илизарова*, предполагающая выполнение чресшеечной базальной корригирующе-удлиняющей остеотомии (рис. 1).
б
Рис. 1. Схемы положения фрагментов бедренной кости при выполнении чресшеечной удлиняющей остеотомии бедра: а до коррекции; б – после остеотомии; в – после постепенного коррекционного разворота фрагментов
Патент РФ, № 2256423, Авторы: В. И. Шевцов, М. П. Тепленький, В. Д. Макушин, Т. Ю. Карасева.
Приводим клиническое наблюдение.
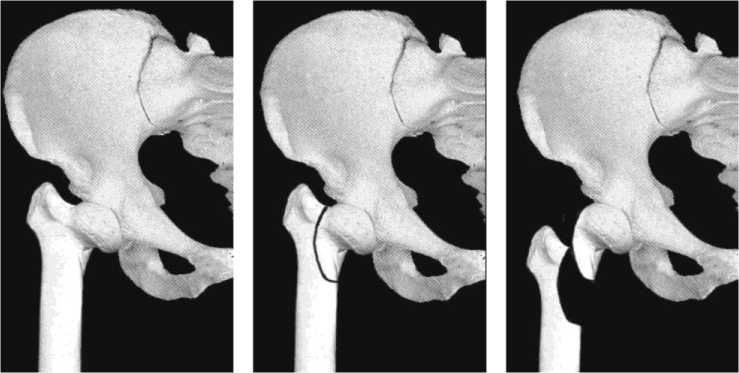
Больная Ч ., 14 лет . Диагноз: левосторонний диспластический коксартроз, варусная деформация шейки бедра. Жалобы на хромоту, повышенную утомляемость, боли в тазобедренном суставе после нагрузки. При клиническом обследовании: приводящая контрактура левого тазобедренного сустава, укорочение левой нижней конечности 3 см, симптом Тренделенбур-га слева положительный (рис. 2, а).
По данным рентгенографии: варусно-торсионная деформация шейки левого бедра (ШДУ 85º, угол антеверсии 35º), сочетающаяся с ее укорочением. Верхушка большого вертела смещена вверх относительно суставной поверхности головки (АТD) на 28 мм. Вертлужная впадина овальной формы, угол Шарпа 38°. Степень покрытия головки крышей впадины (СПГВ) 70 % (рис. 2, б). На рентгенограмме, выполненной в центрированном положении (отведение и внутренняя ротация конечности 35º), показатель СПГВ увеличивается до 90 %. Расстояние от центра головки до верхушки большого вертела (LD) меньше диаметра головки: LD = 0,6 D. Головка левого бедра отклонена кнаружи (угол Альсберга 60°). (рис. 2, в).
Пациентке выполнено оперативное вмешательство. Известным способом проведены спицы и установлены опоры аппарата на подвздошной кости, в средней трети и дистальном метафизе бедра. Опоры на бедренной кости соединены стержнями. Посредством внутренней ротации и отведения конечности головка центрирована во впадине.
Через медиальный отдел шейки в кососагиттальной плоскости проведены 2 перекрещивающиеся спицы с упорными площадками, ко- торые фиксированы в дуге. Дуга соединена с опорой на тазовой кости стержнями с шарнирными устройствами.
По передней поверхности тазобедренного сустава произведен разрез 6 см. Тупо расслоены мягкие ткани. Узким долотом в сагиттальном направлении от верхненаружного отдела шейки до нижнего края малого вертела выполнена С-образная остеотомия. Посредством приведения конечности произведена коррекция субкапитальной вальгизации эпифиза. Опоры на бедре соединены стержнями с шарнирными устройствами, направление которых определено в ходе предоперационного проектирования. На рану наложены швы. В течение 48 дней произведена постепенная коррекция деформации. После окончания коррекционного разворота удалены спицы из проксимального отдела бедра. Зона регенерата фиксирована консольными спицами.
Срок фиксации фрагментов бедренной кости в корригированном состоянии составил 90 дней (рис. 3). После демонтажа аппарата и удаления спиц проведен курс восстановительного лечения.
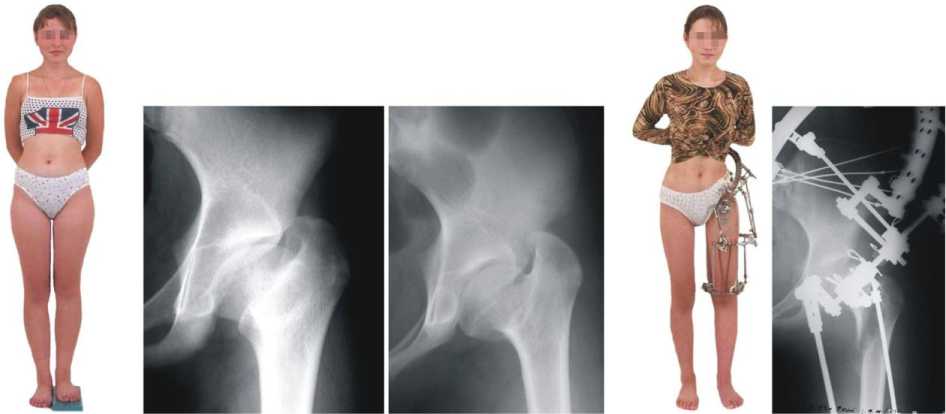
Через десять месяцев после снятия аппарата пациентка ходит без хромоты, болей в суставе нет, относительная длина нижних конечностей одинаковая, амплитуда движений в правом тазобедренном суставе восстановилась полностью (рис. 4).
По данным рентгенографии: головка левого бедра овальной формы, центрирована во впадине, степень покрытия ее крышей впадины 100 %, угол Виберга 25 , ШДУ 132º, угол Альсберга 45 , ATD 20 мм, LD = 1,3 D (рис. 4). Результат лечения расценен как хороший.
а
б
в
Рис. 2. Фотография больной Ч., 14 лет до лечения (а) и ее рентгенограммы: переднезадняя проекция (б); при центрированном положении головки бедра (в)
Рис. 3. Фотография больной Ч. и ее рентгенограмма в процессе удлинения шейки

Рис. 4. Фотографии больной Ч. и ее рентгенограмма через 10 месяцев после выписки из клиники
Предложенная реконструкция шейки бедренной кости позволяет изменить характер нагрузки и тяги ягодичных мышц, что улучшает условия их функционирования. Восстановление взаимоотношений между впадиной и головкой дает возможность перераспределить и снизить внутрисуставное давление путем увеличения площади контакта суставных поверхностей. Этим достигается повышение опорности конечности. Дозированное формирование шейки бедра с образованием дистракционного регенерата уменьшает техническую сложность операции и дает возможность воздержаться от применения трансплантата. Использование чрескостного устройства позволяет производить нарушение целостности бедренной кости полузакрытым способом, что предупреждает значительное повреждение окружающих сустав мягких тканей и снижает травматичность вмешательства.
Применением предлагаемого способа одновременно с коррекцией сложной деформации проксимального отдела бедра возможно компенсировать относительное укорочение нижней конечности.
Надеемся, что наше наблюдение заинтересует практикующих хирургов-ортопедов.