Лечение пациентов с фронтальными переломами дистального отдела плечевой кости
Автор: Скороглядов А.В., Ратьев А.П., Коробушкин Г.В., Жаворонков Е.А., Мельников В.С.
Журнал: Московский хирургический журнал @mossj
Рубрика: Обзоры литературы
Статья в выпуске: 6 (40), 2014 года.
Бесплатный доступ
Целью исследования был поиск оптимального алгоритма лечения пациентов с фронтальными переломами дистального отдела плечевой кости. В настоящее время не существует единой классификации фронтальных переломов дистального отдела плечевой кости. Однако появилась возможность достоверной оценки характера изолированных переломов головки и блока мыщелка плечевой кости. Согласно последним исследованиям, при оперативном лечении фронтальных переломов дистального отдела плечевой кости отдается предпочтение использованию расширенного доступа по кохеру для восстановления конгруэнтности суставных поверхностей с использованием субхондрального введения металлофиксаторов. Опубликованные ретроспективные исследования позволяют предположить, что в целом у большинства пациентов, которым выполнено ORIF переломов головки и блока мыщелка плечевой кости, наблюдался хороший и отличный результат. Однако являются значимыми последствия неудачной репозиции и фиксации, а также других послеоперационных осложнений.
Локтевой сустав, перелом дистального отдела плечевой кости, хирургическое лечение
Короткий адрес: https://sciup.org/142211188
IDR: 142211188 | УДК: 616-001.513
Текст обзорной статьи Лечение пациентов с фронтальными переломами дистального отдела плечевой кости
Изолированные внутрисуставные фронтальные переломы дистального отдела плечевой кости с вовлечением ее головки и блока мыщелка являются относительно редкой травмой [1, 2]. Фронтальные переломы головки и блока мыщелка плечевой кости также могут входить в состав более сложных внутрисуставных переломов дистального отдела плечевой кости и сочетаться с внутрисуставными переломами проксимальных отделов лучевой и локтевой костей и повреждениями связок. В настоящее время появилась возможность достоверной оценки характера изолированных переломов головки и блока мыщелка плечевой кости [3–5].
Вследствие этого варианты лечения изменились от методов закрытой репозиции и гипсовой иммобилизации [6–8] или удаления малых костных фрагментов [9–11] до методов открытой репозиции и внутренней фиксации (ORIF) [1–5, 9, 12–17]. Это позволяет достигнуть стабильной анатомической репозиции, восстановления конгруэнтности суставных поверхностей с последующим ранним началом восстановления объема движений.
Учитывая характер данных повреждений, в литературе не прекращается обсуждение наиболее оптимального способа хирургического лечения и фиксации. В последних исследованиях отдается предпочтение использованию расширенного хирургического доступа по Кохеру для восстановления конгруэнтности суставных поверхностей с использованием субхондрального введения металлофик-саторов [1–5, 9, 12–17]. Для реконструкции используются несколько вариантов доступа и фиксации. Недавно были опубликованы результаты лечения переломов головки и блока мыщелка плечевой кости после выполнения ORIF [1–5, 9, 12–17]. Являются значимыми последствия неудачной репозиции или фиксации. К ним можно отнести не-конгруэнтность суставных поверхностей, посттравматический артроз, контрактуру, боль и нестабильность локтевого сустава.
Биомеханика и ее изменение в локтевом суставе при фронтальных переломах дистального отдела плечевой кости
Большое значение как для вальгусной, так и для продольной стабильности в локтевом суставе имеет плече-лучевое сочленение. Натяжение связочного комплекса в заднелатеральном отделе в сочетании с динамической компрессией в плечелучевом суставе позволяют сохранить латеральную стабильность локтевого сустава. Помимо этого, межкостная мембрана и связки дистального радиоуль-нарного сочленения противодействуют проксимальному смешению лучевой кости вдоль собственной оси и способствуют сохранению головчатого возвышения. Morrey с соавт. [18] продемонстрировали, что при повреждении медиальной коллатеральной связки головка лучевой кости является ключевым стабилизатором при вальгусной нагрузке. Dushuttle с соавт. [6] выяснили, что резекция головчатого возвышения плечевой кости при наличии сопутствующего повреждения медиальной коллатеральной связки создает фронтальную нестабильность. Grantham с соавт. [9] сообщил о неудовлетворительных клинических результатах у 7 из 11 пациентов, которым было проведено лечение с применением резекции головки мыщелка плечевой кости при средней продолжительности наблюдения 5,2 года. Mancini с соавт. [19] сообщили о вальгусной нестабильности, а также о сохраняющихся подвывихах головки лучевой кости, сопровождающихся болью, у 4 из 39 пациентов в среднем через 12 лет после резекции головки мыщелка плечевой кости. По этим причинам ORIF переломов головки мыщелка плечевой кости более предпочтительна относительно резекции костных фрагментов.
Фронтальные переломы дистального отдела плечевой кости, как и сложные внутрисуставные переломы (переломы головки и блока мыщелка плечевой кости многооскольчатого характера, а также характеризующиеся медиальным смещением фрагментов блока плечевой кости), часто происходят в результате воздействия относительно низкоэнергетической травмирующей силы, например при падении на вытянутую руку [2–4, 12, 13]. Dubberley с соавт. [3] сообщили, что падение непосредственно на область локтевого сустава либо на вытянутую руку было причиной переломов головки и блока мыщелка плечевой кости у всех 28 пациентов в их исследованиях, 17 из которых имели сложный характер повреждения. Ring с соавт. [4] сообщили, что из 21 повреждения дистального конца плечевой кости 15 были получены при падении с высоты собственного роста.
Прямая осевая компрессия, передаваемая с головки лучевой кости на головку мыщелка плечевой кости в положении полусгибания в локтевом суставе, может вызвать сдвиг по ширине головки и блока мыщелка плечевой кости. Частичный внутрисуставной фронтальный перелом дистального отдела плечевой кости часто является следствием заднелатерального вывиха с последующим его самоустранением [20]. Нарушение целостности латерального стабилизирующего комплекса локтевого сустава, отмеченное в ходе операции, может указывать на возможную нестабильность в локтевом суставе в будущем.
Классификация фронтальных переломов дистального отдела плечевой кости
Было описано несколько классификаций частичных фронтальных внутрисуставных переломов дистального отдела плечевой кости [1, 3, 4, 9, 12]. Новые предложенные классификации [3, 4] едины в том, что позволяют выбирать методы хирургического лечения и предсказывать функциональные и зависимые от типа перелома исходы. По классификации AO переломы головки мыщелка плечевой кости обозначаются как 13B3 – дистальный плечевой, частичный суставной и фронтальный, и далее подразделяются на подгруппы: B3.1 – изолированные переломы головки мыщелка плечевой кости, B3.2 – переломы блока плечевой кости и B3.3 – переломы головки и блока мыщелка плечевой кости с вторичной линией перелома в сагиттальной плоскости. Переломы головки и блока мыщелка плечевой кости также могут входить в состав более сложных, многооскольчатых переломов дистального конца плечевой кости (например, 13C3.3).
Наиболее часто используемой классификацией является классификация Bryan и Morrey [1] (тип I – тип III), с добавлением перелома IV типа, описанного McKee с соавт. [12] (рис. 1). По данной системе, переломы типа I (Hahn–Steinthal) вовлекают головку мыщелка плечевой кости практически без распространения на блок плечевой кости; переломы типа II (Kocher–Lorenz) являются передними костно-хрящевыми переломами с минимальным вовлечением суставной поверхности плечевой кости, а переломы типа III (вариация Broberg–Morrey) являются оскольчатыми или компрессионными переломами головки мыщелка плечевой кости [21]. McKee с соавторами [12] описали переломы типа IV у шести пациентов с переломами головки мыщелка плечевой кости со сдвигом во фронтальной плоскости, распространяющи-
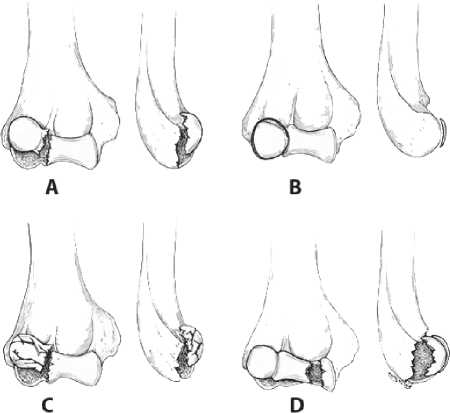
Рис. 1. Классификация переломов головки мыщелка плечевой кости Bryan и Morrey1. A, Тип I (Hahn–Steinthal), полный перелом головки мыщелка плечевой кости без или с незначительным распространением на блок мыщелка плечевой кости. B, Тип II (Kocher–Lorenz), передний костно-хрящевой перелом с минимальным вовлечением субхондральной кости. C, Тип III (вариация Broberg–Morrey), многооскольчатый компрессионный перелом головки мыщелка плечевой кости. D, тип IV [12] простирается медиально, включая большую часть блока плечевой кости мися медиально и захватывающими большую часть блока плечевой кости. Несмотря на то, что данный вид травмы часто определяется наличием патогномоничного признака «двойной арки» [12] на рентгенограммах локтевого сустава в боковой проекции, этот признак не всегда может быть определен на рентгенограммах переломов типа IV из-за наличия развернутого фрагмента головки и блока мыщелка плечевой кости [2, 13]. Переломы типа IV могут встречаться чаще, чем считалось ранее [12, 13, 15] и, исходя из нашего опыта, на них может приходиться до 50% всех переломов головки мыщелка плечевой кости.
Dubberley с соавторами [3] недавно предложили новую классификацию переломов головки и блока мыщелка плечевой кости, основанную на ретроспективном анализе результатов лечения 28 пациентов. Переломы типа I головки мыщелка плечевой кости с или без вовлечения наружного надмыщелка плечевой кости (т.е. эквивалент типа I Bryan и Morrey); повреждения типа II с вовлечением головки и блока мыщелка плечевой кости как единого целого (т.е. тип IV McKee); и повреждения типа III, включающие переломы как головки мыщелка плечевой кости, так и блока плечевой кости в качестве отдельных фрагментов (т.е. тип B3.3 по АО). Каждый тип перелома имел дополнительное разделение на A или B типы на основании наличия заднего фрагмента соответствующего мыщелка плечевой кости, который, как было обнаружено, оказывает значительное влияние на выбор хирургом метода фиксации и на исход лечения.
Часто сложный характер переломов головки и блока мыщелка плечевой кости только с использованием простых рентгенограмм оценивается не в полной мере [4, 5, 12]. Основываясь на рентгенограммах и данных, полученных во время проведения ORIF переломов головки мыщелка плечевой кости с фронтальным смещением, Ring с соавт. [4] определили пять вариантов повреждений дистального конца плечевой кости (типы с I по V) согласно степени распространения перелома на суставную поверхность. Изолированный перелом головки мыщелка плечевой кости – тип I. Наличие разгибательного перелома латерального надмыщелка (тип II), перелома задненижнего отдела латеральной колонны (тип III) и перелома заднего отдела блока плечевой кости (тип IV) требуют расширенного доступа по Кохеру для достижения точной репозиции и реконструкции суставных поверхностей с использованием металлофик-саторов. Остеотомия локтевого отростка требуется в том случае, когда внутрисуставной перелом распространяется на медиальный надмыщелок (тип V). О данном алгоритме также сообщалось и в других исследованиях [3, 5].
Клиническая и рентгенологическая оценка фронтальных переломов дистального отдела плечевой кости
При переломе головки мыщелка плечевой кости с передним смещением может присутствовать механическая блокада при сгибании в локтевом суставе. Исследование повреждений локтевого сустава ограничено в условиях оказания первой медицинской помощи и при необходимости должно быть повторно проведено под анестезией в условиях стационара. Необходимо выявить повреждение межкостной мембраны и дистального радиоульнарного сочленения с целью выявления возможного повреждения Эссекс–Лопрести (Essex–Lopresti). Необходимо оценить наличие возможных нейроциркуляторных расстройств, повреждения смежных сегментов конечности.
Обязательно выполнение рентгенографического исследования в прямой и боковой проекциях, в т.ч. и смежного лучезапястного сустава. Многие авторы [2, 4, 5, 12] сообщают, что точный характер перелома часто сложно установить только на основании рентгенограмм, сделанных перед операцией, и рекомендуют до оперативного лечения выполнять спиральную компьютерную томографию (CКT) с 3D-реконструкцией. Doornberg с соавторами [22] недавно продемонстрировали, что использование трехмерных снимков КТ повышает точность определения характера перелома. КТ позволяет определить возможное распространение перелома на медиальный отдел, повреждение суставной фасетки, а также характер смещения, и таким образом облегчить предоперационное планирование и выбор метода внутренней фиксации.
Сопутствующая скелетно-мышечная травма верхней конечности может наблюдаться почти у 50% пациентов [3]. Некоторые авторы сообщают о наличии дополнительных околосуставных повреждений локтевого сустава, связанных с переломами головки и блока мыщелка плечевой кости. Goodman и Choueka [5] назвали их «сложными» переломами со сдвигом во фронтальной плоскости. Возможно наличие сопутствующих переломов головки лучевой кости [2–5, 9, 13], локтевого отростка [4, 5], латерального мыщелка [5] и надмыщелка [2, 3, 15], а также медиальной колонны [4, 5]. Кроме того, дополнительно отмечались случаи сопутствующего закрытого задневнутреннего [4] и задненаружного [2] вывиха.
При переломах со сдвигом во фронтальной плоскости возможны дополнительные повреждения латеральной колонны. При сопутствующих внутрисуставных переломах головки лучевой кости возможны повреждения латерального стабилизирующего комплекса локтевого сустава. Dubberley с соавторами [3] (n = 28) и Ring с соавторами [4] (n = 21) в своих независимых исследованиях сообщили о сопутствующих переломах головки лучевой кости у трех пациентов. Сопутствующие переломы головки лучевой кости наблюдались у двух из восьми пациентов исследования Goodman и Choueka [5]. В исследовании Ruchelsman и соавторов из 16 пациентов сопутствующий перелом головки лучевой кости наблюдался у 5 (31%) больных (2 с типом Mason I, 3 с типом Mason II); 4 из этих 5 случаев (80%) были связаны с переломами головки и блока мыщелка плечевой кости типа IV [2]. На данный момент неизвестна частота сопутствующих переломов головки лучевой кости более высокой степени тяжести (типы Mason III и IV), а также их влияние на исход хирургического лечения.
Следует определять степень сопутствующего повреждения связочного аппарата локтевого сустава, наличие отрывного перелома надмыщелка при переломах головки и блока мыщелка плечевой кости для их последующего восстановления хирургическим путем с целью сохранения стабильности локтевого сустава. Dubberley с соавторами [3] выявили четыре случая повреждения латерального стабилизирующего комплекса и семь отрывных переломов латерального надмыщелка у 28 пациентов, что соответствует частоте в 39%. Ring с соавторами [4] сообщили о переломе латерального надмыщелка у 11 из 21 пациентов (52%), но не сообщили о случаях повреждения связок. Mighell с соавторами [17] сообщили только о двух случаях перелома типа III с распространением на латеральный надмыщелок из 16 пациентов (12,5%). Аналогично недавняя серия исследований показала, что латеральный связочный комплекс оставался неповрежденным в 15 из 16 случаев (94%) [2]. Эти данные указывают на то, что боковая нестабильность локтевого сустава при переломах головки мыщелка плечевой кости чаще возникает вследствие отрывных переломов латерального надмыщелка, чем при разрыве связочного аппарата.
Результаты лечения пациентов с фронтальными переломами дистального отдела плечевой кости
Опубликованные ретроспективные исследования [2–5, 12–17] (доказательная база уровня IV) позволяют предположить, что в целом у большинства пациентов, которым выполнено ORIF переломов головки и блока мыщелка плечевой кости, наблюдался хороший и отличный результат [9, 23, 24]. Удовлетворительные клинические и функциональные результаты после ORIF при переломах типа IV [12] также отмечались некоторыми авторами [2, 5, 12, 13, 15]. Функциональная дуга движения в локтевом суставе наблюдалась у большинства этих пациентов при последующем наблюдении [2, 5, 12, 13, 15], несмотря на наличие послеоперационной сгибательной контрактуры в среднем от 14,5° до 17,5° [2, 12, 15].
В двух исследованиях [2, 3] проведена попытка выявить прямую корреляцию клинического и функционального исхода в зависимости от типа перелома. Dubberley с соавторами [3] проводили исследования в группе из 28 пациентов. На основании объективной оценки результатов лечения (функциональная шкала американской ассоциации хирургов плечевого и локтевого суставов, шкала функциональных показателей локтевого сустава клиники Mayo) и субъективной оценки пациентами функции локтевого сустава авторы отметили ухудшение результата при наличии ранее перелома, распространяющегося на блок плечевой кости, и/или при наличии многооскольчатого перелома головки и блока мыщелка плечевой кости (т.е. переломов типов Dubberley II и III соответственно). Группа Ruchelsman [2] выявила, что через 2 года после операции у пациентов с переломами типа IV наблюдалось значительное уменьшение объема движений по сравнению с пациентами с переломами типа I. Увеличение степени сгибательной контрактуры у этой категории пациентов может быть обусловлено тяжестью повреждения и использованием расширенного доступа по Кохеру.
И хотя Dubberley с соавторами [3] и Ring с соавторами [4] независимо сообщили о трех случаях сопутствующего перелома головки лучевой кости в своих наблюдениях, его влияние на исход или тип перелома дистального конца плечевой кости не оценивалось. Goodman и Choueka [5] сообщили об отличных функциональных показателях локтевого сустава у двух пациентов с сопутствующим переломом головки лучевой кости, и в то же время отмечают значительно более низкий средний балл по шкале функциональных показателей локтевого сустава клиники Mayo у пациентов с переломами головки мыщелка плечевой кости, распространяющимися за пределы плечелучевого сочленения (т.е. сложным переломом головки мыщелка плечевой кости). Групповой анализ в исследовании 16 пациентов выявил, что пациенты (n = 5) с одновременным переломом головки мыщелка плечевой кости и головки лучевой кости (типы Mason I и II) достигали среднего объема движений в 114°, со средней сгибательной контрактурой 16° [2]. Четыре из пяти сопутствующих переломов головки лучевой кости сочетались с переломами головки и блока мыщелка плечевой кости типа IV. При последнем наблюдении у двух пациентов отсутствовали болевые ощущения, у двух пациентов присутствовали легкие болевые ощущения, а у двух присутствовали умеренные болевые ощущения. Средний балл по шкале функциональных показателей локтевого сустава клиники Mayo составил 87,0 и соответствовал двум отличным исходам, двум хорошим исходам и одному удовлетворительному исходу. По сравнению с 11 пациентами с изолированными переломами головки и блока мыщелка плечевой кости, у пациентов с сопутствующим переломом головки лучевой кости наблюдалось более значительное уменьшение объема движений, показателей функционального исхода и неудовлетворенность результатом. Однако с учетом малого размера выборки эти различия не достигают статистически значимых показателей. Анализ более крупной группы может выявить статистически худший клинический и функциональный исходы в этой подгруппе пациентов. Степень, в которой сопутствующие переломы головки лучевой кости типов Mason III и IV влияют на функциональный исход, в настоящий момент неизвестна.
Послеоперационные осложнения при фронтальных переломах дистального отдела плечевой кости
Сообщалось о различных осложнениях после ORIF переломов головки и блока мыщелка плечевой кости в раннем послеоперационном периоде: потеря стабильности фиксации, нестабильность локтевого сустава, резкое ограничение движений и неврологические осложнения. При достижении недостаточного объема движений в локтевом суставе, несмотря на проводимую физиотерапию после операции, выполненную с использованием расширенного доступа по Кохеру, следует рассмотреть возможность проведения релиза локтевого сустава. Dubberley с соавторами [3] сообщали, что у 7 из 17 пациентов с переломами типа II или III возникала необходимость в выполнении релиза и удалении металлофиксаторов по причине остаточной контрактуры локтевого сустава с объемом движения меньше функционального (т.е. от <30° до 130°). Релиз контрактуры был выполнен у 8 из 21 пациента в серии исследований Ring с соавторами [4], и в результате наблюдалось среднее увеличение объема движений на 42°. Эти авторы также сообщали о нейропатии локтевого нерва у двух пациентов после проведения ORIF с использованием расширенного доступа по Кохеру, которым потребовалась декомпрессия, невролиз и транспозиция нерва.
Легкие и умеренные дегенеративные изменения отмечались у пациентов с частичными внутрисуставными переломами латеральной колонны дистального отдела плечевой кости [2, 3]. Наибольшая продолжительность по- следующего наблюдения в опубликованных клинических исследованиях составляла примерно 5 лет; таким образом, требуются дополнительные исследования для более полной оценки частоты возникновения и тяжести посттравматического артроза после подобных переломов. Несмотря на наличие в некоторых случаях отрывного перелома головки мыщелка плечевой кости, повреждение заднего отдела дистального конца плечевой кости, отделение от прилегающих мягких тканей, а в некоторых случаях – задержку в проведении ORIF, об остеонекрозе головки и/или блока мыщелка плечевой кости или поздней импрессии суставной поверхности сообщалось редко [2–4, 9, 12–17]. Отсутствие сращения требует отложенной костной пластики. Тотальное эндопротезирование локтевого сустава осуществляется по жизненным показаниям при тяжелом симптоматическом посттравматическом артрозе, суставном остеонекрозе, отсутствии сращения/неправильном сращении, а также при нестабильности локтевого сустава. Клинически значимая гетеротопическая оссификация не отмечалась, и таким образом, отсутствуют доказательства в поддержку профилактического лечения.
Заключение
Переломы со смещением во фронтальной плоскости, затрагивающие головку и блок мыщелка плечевой кости, представляют собой достаточно сложные повреждения, которые могут возникать изолированно или как часть тяжелой травмы локтевого сустава. Такая травма включает повреждения костей или связок, выходящие за границы боковых колонн дистального конца плечевой кости. Выбор доступа и техники внутрикостной фиксации основан на характере перелома и степени вовлечения структур сустава в патологический процесс. Канюлированные винты без головки, размещенные в переднезаднем направлении и погруженные субхондрально, позволяют добиться компрессии места перелома за счет переменного шага резьбы. Они являются наиболее часто используемыми имплантатами для простых типов перелома. Более сложная картина перелома часто требует выполнения расширенного доступа по Кохеру и дополнительной фиксации с использованием кортикальных винтов, пластин и, возможно, биодеградируемых имплантов. Сопутствующие травмы костей и связок требуют одномоментного лечения и могут повлиять на выбор послеоперационной терапии.
Знание доступных вариантов хирургического лечения является критически важным для достижения удовлетворительного клинического исхода. Пациентов с более сложным характером переломов следует соответствующим образом проконсультировать о возможном исходе и последствиях, включая ограничение движений, нейропатию и др. Значительное количество факторов влияют на функциональный исход лечения, в т.ч. выбранный способ хирур- гического лечения, наличие сопутствующего повреждения костей и связок, ятрогенная нейропатия, гемартроз, а также объем реабилитационных мероприятий. Хотя остеонекроз и клинически значимая гетеротопическая оссификация являются редкими осложнениями, требуются данные за более длительный срок, чтобы более полно оценить тяжесть и частоту возникновения посттравматического остеоартроза локтевого сустава после фронтальных переломов дистального отдела плечевой кости.
Адрес: 119049, Москва, Ленинский проспект, 10, к. 7.
Адрес: 119049, Москва, Ленинский проспект, 10, к. 7.
Адрес: 119049, Москва, Ленинский проспект, 10, к. 7.
Адрес: 119049, Москва, Ленинский проспект, 10, к. 7.
Адрес: 119049, Москва, Ленинский проспект, 10, к. 7.
Список литературы Лечение пациентов с фронтальными переломами дистального отдела плечевой кости
- Bryan R.S., Morrey B.F. Fractures of the distal humerus/In Morrey B.F. (ed)//The Elbow and Its Disorders, ed. 3. Philadelphia, PA: W.B. Saunders, 1985. P. 325-333.
- Ruchelsman D.E., Tejwani N.C., Kwon Y.W., Egol K.A. Open reduction and internal fixation of capitellar fractures with headless screws//J. Bone Joint Surg. Am. 2008. Vol. 90. P. 1321-1329.
- Dubberley J.H., Faber K.J., Macdermid J.C. et al. Outcome after open reduction and internal fixation of capitellar and trochlear fractures//J. Bone Joint Surg. Am. 2006. Vol. 88. P. 46-54.
- Ring D., Jupiter J.B., Gulotta L. Articular fractures of the distal part of the humerus//J. Bone Joint Surg. Am. 2003. Vol. 85. P. 232-238.
- Goodman H.J., Choueka J. Complex coronal shear fractures of the distal humerus//Bull. Hosp. Jt. Dis. 2005. Vol. 62. P. 85-89.
- Dushuttle R.P., Coyle M.P., Zawadsky J.P., Bloom H. Fractures of the capitellum//J. Trauma. 1985. Vol. 25. P. 317-321.
- Ma Y.Z., Zheng C.B., Zhou T.L., Yeh Y.C. Percutaneous probe reduction of frontal fractures of the humeral capitellum//Clin. Orthop. Relat. Res. 1984. Vol. 183. P. 17-21.
- Ochner R.S., Bloom H., Palumbo R.C., Coyle M.P. Closed reduction of coronal fractures of the capitellum//J. Trauma. 1996. Vol. 40. P. 199-203.
- Grantham S.A., Norris T.R., Bush D.C. Isolated fracture of the humeral capitellum//Clin. Orthop. Relat. Res. 1981. Vol. 161. P. 262-269.
- Alvarez E., Patel M.R., Nimberg G., Pearlman H.S. Fracture of the capitulum humeri//J. Bone Joint Surg. Am. 1975. Vol. 57. P. 1093-1096.
- Fowles J.V., Kassab M.T. Fracture of the capitulum humeri: Treatment by excision//J. Bone Joint Surg. Am. 1974. Vol. 56. P. 794-798.
- McKee M.D., Jupiter J.B., Bamberger H.B. Coronal shear fractures of the distal end of the humerus//J. Bone Joint Surg. Am. 1996. Vol. 78. P. 49-54.
- Stamatis E., Paxinos O. The treatment and functional outcome of type IV coronal shear fractures of the distal humerus: A retrospective review of five cases//J. Orthop. Trauma. 2003. Vol. 17. P. 279-284.
- Sano S., Rokkaku T., Saito S. et al. Herbert screw fixation of capitellar fractures//J. Shoulder Elbow Surg. 2005. Vol. 14. P. 307-311.
- Imatani J., Morito Y., Hashizume H., Inoue H. Internal fixation for coronal shear fracture of the distal end of the humerus by the anterolateral approach//J. Shoulder Elbow Surg. 2001. Vol. 10. P. 554-556.
- Mahirogullari M., Kiral A., Solakoglu C. et al. Treatment of fractures of the humeral capitellum using herbert screws//J. Hand Surg. . 2006. Vol. 31. P. 320-325.
- Mighell M.A., Harkins D., Klein D. et al. Technique for internal fixation of capitellum and lateral trochlea fractures//J. Orthop. Trauma. 2006. Vol. 20. P. 699-704.
- Morrey B.F., Tanaka S., An K.N. Valgus stability of the elbow: A definition of primary and secondary constraints//Clin. Orthop. Relat. Res. 1991. Vol. 265. P. 187-195.
- Mancini G.B., Fiacca C., Picuti G. Resection of the radial capitellum: Long-term results//Ital. J. Orthop. Traumatol. 1989. Vol. 15. P. 295-302.
- O'Driscoll S.W., Morrey B.F., Korinek S., An K.N. Elbow subluxation and dislocation: A spectrum of instability//Clin. Orthop. Relat. Res. 1992. Vol. 280. P. 186-197.
- Broberg M.A., Morrey B.F. Results of treatment of fracture-dislocations of the elbow//Clin. Orthop. Relat. Res. 1987. Vol. 216. P. 109-119.
- Doornberg J., Lindenhovius A., Kloen P. et al. Two and three-dimensional computed tomography for the classification and management of distal humeral fractures: Evaluation of reliability and diagnostic accuracy//J. Bone Joint Surg. Am. 2006. Vol. 88. P. 17951801.
- Morrey B.F., An K.N., Chao E.Y.S. Functional evaluation of the elbow/In Morrey B.F. (ed)//The Elbow and Its Disorders, ed. 3. Philadelphia, PA: W.B. Saunders, 1985. P. 73-91.
- Broberg M.A., Morrey B.F. Results of delayed excision of the radial head after fracture//J. Bone Joint Surg. Am. 1986. Vol. 68. P. 669-674.


