Лечение последствий ранений голени: продолжение развития технологии Илизарова
Автор: Лычагин Алексей Владимирович, Грицюк Андрей Анатольевич, Корытин Вадим Сергеевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.28, 2022 года.
Бесплатный доступ
Введение. Тяжелые открытые повреждения и ранения голени являются проблемой травматологии в связи с трудностями функционального восстановления сегмента при наличии дефекта кости и мягких тканей. Материалы и методы. Проведен анализ лечения 11 пациентов с дефектами мягких тканей и большеберцовой кости. На момент реконструкции пациенты мужского пола были по возрасту от 20 до 52 лет (средний возраст 34,2 ± 3,2 года). Огнестрельные ранения голени имели место у 7 раненных и травмы голени - у 4 пострадавших. Сегментарные дефекты большеберцовой кости от 6 см до 18 см, в среднем 12,6 ± 4,4 см, кожно-мышечные дефекты по площади составляли от 20 см2 до 112 см2, в среднем 74,4 ± 22,4 см2. Результаты. В семи случаях раны зажили первичным натяжением, признаки воспаления и краевые некрозы мягкотканного компонента лоскута встретились в 4 (36,4 %) случаях, лечили консервативно (перевязки, санация), в одном случае некроз иссечен (на 21 сутки) и выполнена аутодермопластика расщепленным кожным трансплантатом. Проблем с перемещением (дистракцией) костных регенератов мы не имели, так как реберный каркас лоскутов предохранял мягкие ткани и сосудистую ножку лоскута, несмотря на ранние сроки начала дистракции (средний срок 7,3 ± 2,1 суток), продолжительность лечения составила в среднем 163,2 ± 8,7 суток. Опороспособность была восстановлена у всех пациентов, функциональные результаты удовлетворительные. Обсуждение. Сочетание дистракционного остеогенеза по Илизарову и реконструкции мягких тканей путем пересадки свободного васкуляризированного лоскута позволяет нивелировать недостатки обоих: облегчить трансфер кости, избежать повреждения рубцово измененной кожи переднемедиальной поверхности голени, сохранить осевое кровообращение трансплантата. Включение фрагмента ребра обеспечивало необходимые условия для применения дистракционного метода Илизарова. Ребро, не являясь опорной костной тканью, защищало мягкотканный компонент лоскута и его сосудистую ножку от деформации и участвовало в формировании костной мозоли. Выводы. Пластическое замещение обширных дефектов голени свободным васкуляризированным кожно-мышечным лоскутом с фрагментами ребер и дистракционным остеогенезом по Г.А. Илизарову создает благоприятные условия для одномоментного хирургического вмешательства, позволяющего сохранить конечность, восстановить опороспособность и вернуть пациентов к трудовой деятельности.
Голень, ранения и травмы, пластика мягких тканей, реконструктивные операции
Короткий адрес: https://sciup.org/142231964
IDR: 142231964 | УДК: 616.718.5-001.514-089.227.844 | DOI: 10.18019/1028-4427-2022-28-1-69-75
Treatment of tibial wound consequences: further development of the Ilizarov technology
Introduction Severe open injuries and wounds of the tibia refer to the topical problem of traumatology due to the difficulties in the functional restoration of the segment when there is a bone and soft tissues defect. Material and method The treatment of 11 patients with soft tissue and tibial defects was analyzed. At the time of reconstruction, the age of male patients ranged from 20 to 52 years (mean age 34.2 ± 3.2 years). Gunshot wounds of tibia occurred in 7 injured and tibial injury was observed in 4 cases. Segmental defects of the tibia ranged from 6 cm to 18 cm, mean 12.6 ± 4.4 cm, myocutaneous defects ranged from 20 cm2 to 112 cm2, mean 74.4 ± 22.4 cm2. Results In seven cases, the wounds healed by primary intention, the signs of infection and marginal necrosis of the soft tissue component of the flap were observed in 4 (36.4 %) cases and were addressed conservatively (dressings and debridement), but in one case, necrosis was excised (on day 21) and autodermoplasty was performed using split skin graft. We had no problems with the transport (distraction) of bone regenerates, since the rib cage of the flaps protected the soft tissues and the vascular pedicle of the flap, despite the early start of distraction (mean period 7.3 ± 2.1 days) and the length of treatment, when averaged, was 163.2 ± 8.7 days. Support function was restored in all patients and the functional results were satisfactory. Discussion The combination of Ilizarov distraction osteogenesisand soft tissue reconstruction using free vascularized flap grafting makes it possible to invalidate the short-comings of both, i.e. to lighten up the bone transfer, to avoid damage to the scarred skin of the anterio-medial surface of tibia and to preserve the axial circulation of the graft. The inclusion of a rib fragment provided the required conditions for application the Ilizarov distraction method. The rib, not being a supportive bone tissue, protected the soft tissue component of the flap and its vascular pedicle from deformity and participated in the formation of callus. Conclusions Plastic filling in the extensive tibial defects using free vascularized myocutaneous flap with rib fragments and Ilizarov distraction osteogenesis provides favorable conditions for acute surgical intervention allowing to save the limb, restore the support ability and return the patients to work.
Текст научной статьи Лечение последствий ранений голени: продолжение развития технологии Илизарова
Тяжелые открытые повреждения и ранения голени являются проблемой травматологии по нескольким параметрам. Первоначально в процессе лечения достаточно часто приходится решать вопрос жизнеспособности конечности, в последующем при значительном по протяженности по- вреждении мягких тканей и большеберцовой кости на первый план выходят вопросы реконструкции повреждённых структур в свете полноценного функционального восстановления сегмента. Наибольшие трудности имеют место при костно-мягкотканном дефекте голени [1–5].
Восстановление мягкотканных структур методами свободной реваскуляризированной аутотрансплантации на сегодняшний день основательно проработаны, и микрососудистая пластика комплекса тканей любого размера и состава при наличии реципиентного сосудистого пучка не представляет трудностей [6]. Однако васкуляризированные костные аутотрансплантаты либо не являются опорными (ребро, край лопатки или подвздошной кости), либо имеют проблемы с консолидацией или с донорской зоной (малоберцовый трансплантат) [7].
«Золотым стандартом» в удлинении и замещении циркулярных дефектов костей конечностей является метод дистракционного остеогенеза Г.А. Илизарова. Однако при наличии мягкотканного дефекта данной области применение его затрудняется [8, 9], что снова ставит вопрос о целесообразности реконструкции сегмента конечности [10, 11].
Данные ситуации встречаются в клинической практике достаточно редко [12–14], какого-либо четкого алгоритма в научной литературе мы не нашли, так же как и единого мнения о решении данного вопроса. Мы разработали и запатентовали эффективную методику пластики, данная работа посвящена анализу отдаленных (более 10 лет) результатов нашей работы [15].
Цель исследования – изучить ближайшие и отдаленные результаты лечения тяжелых повреждений голени с дефектами мягких тканей и костей путем сочетания методов дистракционного остеогенеза по Илизарову с микрохирургической пластикой.
МАТЕРИАЛЫ И МЕТОДЫ
Проведено ретроспективное исследование, одобренное этическим комитетом. Все пациенты подписали информированное согласие. Оперировано по предложенному способу 11 пациентов, у которых имело место сочетание костных и кожно-мягкотканных дефектов голени [16]. На момент реконструкции пациенты мужского пола были по возрасту от 20 до 52 лет (средний возраст 34,2 ± 3,2 года), средний срок наблюдения (на момент написания статьи) составил 14,5 ± 5,5 лет. Огнестрельные ранения голени имели место у 7 раненных и травмы голени – у 4 пострадавших. Дефекты большеберцовой кости (циркулярные) по протяженности составляли от 6 см до 18 см, в среднем 12,6 ± 4,4 см, кожно-мышечные раны (дефекты мягких тканей) проецировались в области дефекта кости и по площади составляли от 20 см2 до 112 см2, в среднем 74,4 ± 22,4 см2. Необходимо отметить, что все пациенты уже лечились от 3 до 24 мес. (в среднем 6,3 ± 3,3 мес.) и им было выполнено от 3 до 12 оперативных вмешательств.
В качестве кожно-мышечного компонента лоскута использовали часть широчайшей мышцы спины у 7 (63,6 %) пациентов, часть передней зубчатой мышцы использовали у 4 (36,4 %) пациентов. Костный фрагмент трансплантата состоял из фрагмента VII (18,2 %), VIII (90,9 %) или IX ребра (45,5 %), в 6 (54,5 %) случаях использовали фрагменты двух ребер. В 9 (81,8 %) случаях лоскут был кожно-мышечно-костным, в 2 (18,2 %) случаях – костно-мышечным с аутодермопластикой расщепленным трансплантатом. Дистракционный остеогенез был выполнен путем проксимальной монолокаль-ной кортикотомии у 5 (45,5 %) пациентов, дистальной монолокальной – у 3 (27,3 %) пациентов, билокальная кортикотомия выполнена у 3 (27,3 %) пострадавших.
Статистический анализ проводился с использованием критерия Вилкоксона для непараметрических данных (значение р < 0,05 считалось статистически значимым).
Техника хирургического вмешательства
Хирургическое вмешательство включало два этапа: первый одномоментный, на котором выполняли замещение дефекта мягких тканей и остеотомию большеберцовой кости (рис. 1, а–д); второй динамический – производили дистракционный остеогенез большеберцовой кости (рис. 1, е, ж).
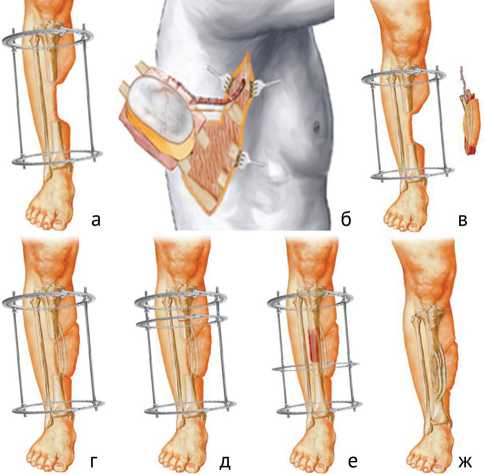
Рис. 1. Схема первого этапа операции: а – голень с сочетанным костно-мягкотканным дефектом фиксирована аппаратом; б – формирование костно-мышечно-кожного передне-зубчатого лоскута; в – микрохирургическая пересадка лоскута в реципиентную зону. Второй этап операции: г, д – проксимальная монолокальная кортикотомия; е – дистракционный остеогенез – перемещение костного фрагмента большеберцовой кости; ж – демонтаж аппарата внешней фиксации после консолидации фрагментов ребер и регенерата большеберцовой кости
В качестве клинического примера представляем раненного военнослужащего С., 24 лет, который получил тяжелое сочетанное минно-взрывное ранение, осколочное ранение головы, груди, живота, конечностей; огнестрельное осколочное слепое проникающее ранение черепа и головного мозга, осколочное слепое ранение мягких тканей грудной клетки и живота, огнестрельный оскольчатый перелом обеих костей левой голени в средней трети со смещением отломков; отрыв правой нижней конечности на уровне нижней трети правого бедра; травматический шок 3 ст. Проводилось многоэтапное лечение, ПХО ран и наложение аппарата Илизарова на левую голень (рис. 2, а). Раневой процесс осложнился остеомиелитом, после многочисленных повторных и вторичных хирургических обработок ран выполнена резекция 18 см большеберцовой кости в средней трети (рис. 2, б), за счет чего удалось дефект мягких тканей ушить и купировать очаг воспаления.
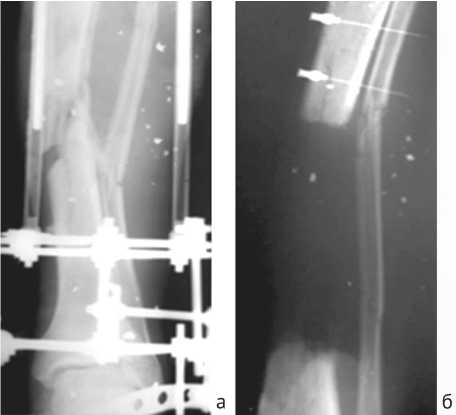
Рис. 2. Рентгенограммы голени: раненый С.: а – огнестрельный многооскольчатый перелом обеих костей голени в средней трети, осложненный остеомиелитом; б – дефект большеберцовой кости после резекции на протяжении 18 см
Раненый категорически отказался от предложенной ампутации левой голени либо ее укорочения, несмотря на отсутствие противоположной конечности, и настаивал на реконструктивном лечении. С целью восстановления тканей голени выполнили перемонтаж КДА левой голени в связи с его нестабильностью и остеотомию дистального отломка для выполнения дистракционного остеогенеза большеберцовой кости по Илизарову с темпом дистракции 1 мм в сутки. Послеоперационное течение осложнилось некрозом кожи в области торца удлиняемой кости, в результате чего дистракцию несколько раз прекращали (рис. 3), однако рубцы и дефицит мягких тканей передней поверхности голени не давали возможности заместить дефект большеберцовой кости.
В связи с этим была выполнена свободная васкуляризированная пластика передне-зубчатым лоскутом с фрагментом VIII ребра в виде мостовидного лоскута, этапы операции представлены на рисунке 4. В дальнейшем, после заживления ран голени (рис. 5, а, б), был продолжен дистракционный остеогенез большеберцовой кости, костные фрагменты закрытым способом состыкованы, и перелом консолидировался (рис. 5, в, г).
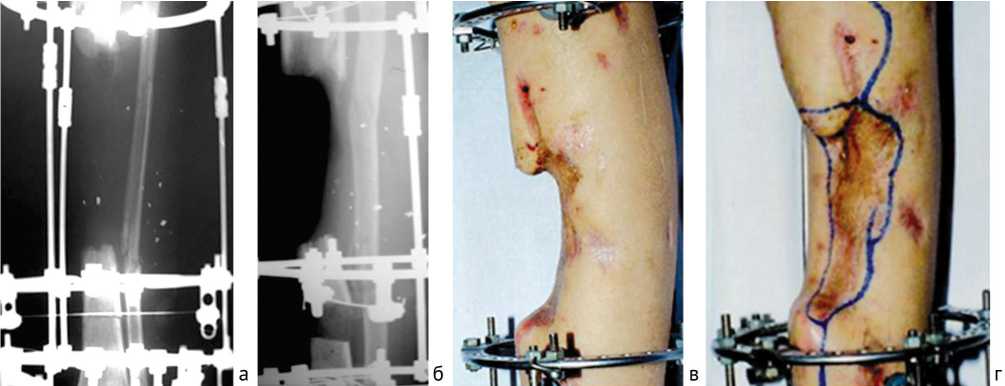
Рис. 3. Раненый С.: а, б – рентгенограммы голени, выполнена остеотомия и дистракция дистального фрагмента большеберцовой кости; в, г – вид голени при дистракции дистального фрагмента большеберцовой кости, перфорация кожи

Рис. 4. Раненый С. Интраоперационная картина: а, б – выполнено иссечение рубцов передней поверхности голени; в – планирование передне-зубчатого лоскута с фрагментом VIII ребра
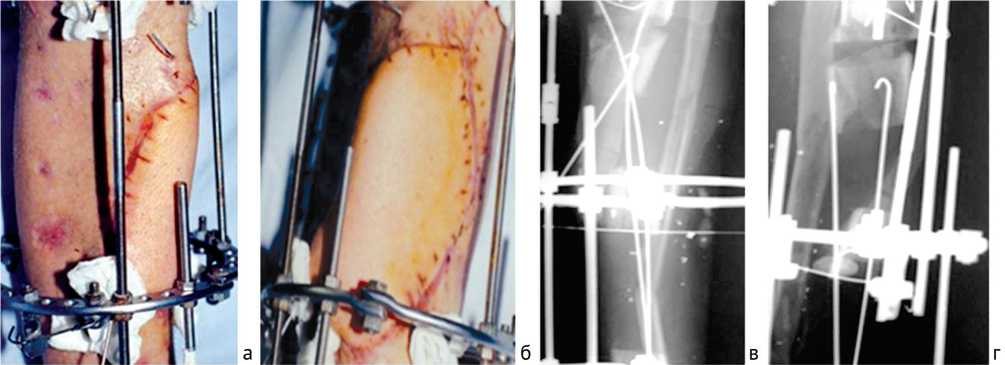
Рис. 5. Раненый С.: а, б – вид голени после реконструкции мягких тканей передне-зубчатым лоскутом с фрагментом VIII ребра; в, г – рентгенограммы левой голени после билокальной остеотомии большеберцовой кости, ребро выполняет функцию «моста», под которым перемещали фрагменты большеберцовой кости после остеотомии
Реконструкция мягких тканей и большеберцовой кости была состоятельной, перелом малоберцовой кости был консолидирован (рис. 6). После проведенного курса реабилитационной терапии и изготовления экзопротеза для правой нижней конечности, раненый выписан в воинскую часть и продолжает военную службу на нестроевой должности.
На протяжении 10 лет наблюдается амбулаторно (рис. 7), имеет место контрактура голеностопного сустава, по поводу чего периодически проходит курсы восстановительного лечения, каких-либо повторных хирургических вмешательств не требовалось.
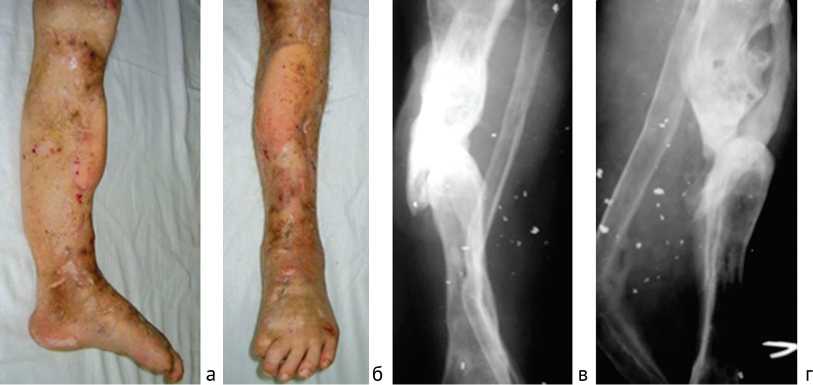
Рис. 6. Раненый С. Результат лечения через 6 месяцев после демонтажа АВФ: а, б – вид конечности, в, г – рентгенограммы левой голени
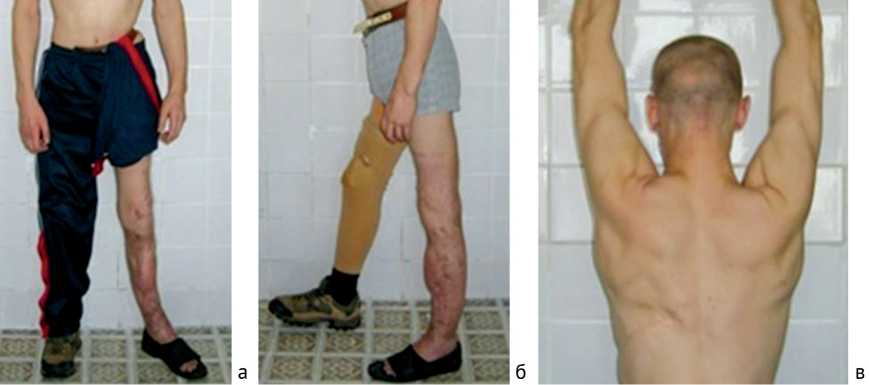
Рис. 7. Раненый С. Функциональный результат через 10 лет
РЕЗУЛЬТАТЫ
В семи случаях раны зажили первичным натяжением, признаки воспаления и краевые некрозы мягкотканного компонента лоскута встретились в 4 (36,4 %) случаях, в трех из них применялось консервативное лечение (перевязки, санация), а в одном случае, при котором площадь некроза была около 17 см2, некроз иссечен (на 21 сутки) и выполнена аутодермопластика расщепленным кожным трансплантатом.
Проблем с перемещением (дистракцией) костных регенератов мы не имели, так как реберный каркас лоскутов предохранял мягкие ткани и сосудистую ножку лоскута, несмотря на ранние сроки начала дистракции (средний срок начала дистракции составил 7,3 ± 2,1 суток). Принимая во внимание, что дистракцию иногда приходилось прекращать и возобновлять снова, использовали механическое раздражение для укрепления регенерата, мы учитывали сроки демонтажа аппарата внешней фиксации, который в среднем снимали через 163,2 ± 8,7 суток, но продолжительность фиксации напрямую зависела от протяженности дефекта большеберцовой кости. При минимальном размере (6 см) данный показатель составил 98 суток, при максимальном (18 см) был более чем в 3 раза больше (376 суток).
Термины «замедленная консолидация» или «несра-щение» в области стыковки не совсем подходят для данных наблюдений (учитывая их временную привязку). Подобная ситуация наблюдалась в двух случаях. В одном случае продолжили фиксацию голени АВФ, и консолидация наступила через 175 суток после операции (примерно на 3 месяца позднее планируемого срока). Во втором случае потребовалась открытая стыковка, микроперфорация области контакта отломков и свободная костная аутопластика (фрагментом гребня подвздошной кости) через 70 суток после стыковки, и еще через 175 суток перелом консолидировался, аппарат был демонтирован (всего 345 суток после операции).
Среди «больших» осложнений был один случай тотального некроза лоскута, что потребовало перекрестной пластики суральным лоскутом. «Малые» осложнения, такие как воспаление мягких тканей вокруг спиц и спицевой остеомиелит были у трех пациентов (27,3 %), что потребовало их удаления.
При анализе отдалённых (более 5 лет) результатов выявлено, что 5 пострадавших работали по прежней профессии, 5 раненых имели инвалидность (1 – первой группы, 3 – второй группы и 1 – третьей группы), один – проходил учебу.
ОБСУЖДЕНИЕ
Клиническая практика показала высокую эффективность лечения протяженных (более 5 см) сегментарных дефектов костей голени методом дистракционного остеогенеза по Г.А. Илизарову, но единственным недостатком или, правильнее сказать, условием применения данного способа является сохранность кожного покрова и его васкуляризации [17]. Однако наш опыт показал, что встречаются клинические случаи, когда эти условия отсутствуют, что диктует необходимость двухэтапной тактики. На первом этапе восстанавливали дефект мягких тканей и после этого занимались замещением дефекта большеберцовой кости, что занимало значительно больше времени и сил, нередко пациенты отказывались продолжать многоэтапное лечение.
Альтернативной тактикой, в том числе одномоментной, являлась свободная васкуляризированная костная пластика. Малоберцовый лоскут, лоскут гребня подвздошной кости не позволяют получить необходимое количество костной массы, соответствующего размеру дефекта большеберцовой кости, или дефект мягких тканей превышал возможности данных лоскутов. Что снова заставляет либо прибегать к последовательному лечению сначала дефекта мягких тканей, а затем – кости, либо комбинировать костно-мягкотканные пересадки с другими костно-пластическим операциями [18–20].
Мы считаем, что возможно одноэтапное сочетание дистракционного остеогенеза по Илизарову и реконструкции мягких тканей путем пересадки свободного васкуляризированного лоскута, что подтверждают работы других авторов [21–23]. Несколько попыток реализации такой тактики имели большие трудности в процессе трансфера кости, мягкотканный лоскут деформировался, и осевое кровообращение наруша- лось, что угрожало тотальным некрозом мягких тканей трансплантата [24, 25]. Включение фрагмента ребра, которое мы укладывали поверх костного дефекта в виде «моста», обеспечивало необходимые условия для применения дистракционного метода Илизарова. Ребро, не являясь опорной костной тканью, защищало мягкотканный компонент лоскута и его сосудистую ножку от деформации и участвовало в формировании костной мозоли – своеобразного «консолидата» на месте костного дефекта [26–28].
Проведенное исследование, в ходе которого была разработана и внедрена в клиническую практику тактика и техника замещения сочетанных дефектов голени с использованием свободного васкуляризированного лоскута с фрагментом ребра и дистракционным остеогенезом по Илизарову, показало ее эффективность, безопасность и преимущества [16, 17].
В данной группе пациентов со сложными дефектами большеберцовой кости в 100 % случаев удалось сохранить конечность от ампутации, купировать воспаление, восстановить опороспособность и возвратить пострадавших к профессиональной деятельности. Показатели боли уменьшились до уровня, который, по самооценке, был клинически значимым, хотя численно не был статистически значимым. Все пациенты остались довольны выбором восстановительного лечения вместо ампутации.
Наши результаты следует рассматривать в контексте присущей каждому ретроспективному исследованию систематической ошибки отбора пациентов малой выборки. Важно помнить о потребностях каждого пациента, так как их необходимо индивидуализировать, чтобы справиться со сложными дефектами большеберцовой кости. Наконец, мы признаем этот метод как один из многих, позволяющих достичь успешного спасения конечностей при больших дефектах большеберцовой кости, что подтверждают исследования Zierenberg G.C. et al. (2016)
и Masquelet A.C. et al. (2019) [19, 29], но мы надеемся, что обсуждение нашего опыта даст возможность оценить предложенную технику в общем стремлении поиска идеального метода восстановления этих пациентов.
ВЫВОДЫ
Пластическое замещение обширных дефектов го- ные условия для одномоментного хирургического вме-лени свободным васкуляризированным кожно-мышеч- шательства, позволяющего сохранить конечность, вос-ным лоскутом с фрагментами ребер и дистракционным становить опороспособность и вернуть пострадавших остеогенезом по Г.А. Илизарову создает благоприят- к трудовой деятельности.
Список литературы Лечение последствий ранений голени: продолжение развития технологии Илизарова
- Gustilo R.B., Mendoza R.M., Williams D.N. Problems in management of type III (severe) open fractures: a new classification of type III open fractures // J. Trauma. 1984. Vol. 24, No 8. P. 742-746. DOI: 10.1097/00005373-198408000-00009.
- The nature and incidence of musculoskeletal combat wounds in Iraq and Afghanistan (2005-2009) / P.J. Belmont Jr., B.J. McCriskin, M.S. Hsiao, R. Burks, K.J. Nelson, A.J. Schoenfeld // J. Orthop. Trauma. 2013. Vol. 27, No 5. P. e107-e113. DOI: 10.1097/B0T.0b013e3182703188.
- Combat wounds in operation Iraqi Freedom and operation Enduring Freedom / B.D. Owens, J.F. Kragh Jr., J.C. Wenke, J. Macaitis, C.E. Wade, J.B. Holcomb // J. Trauma. 2008. Vol. 64, No 2. P. 295-299. DOI: 10.1097/TA.0b013e318163b875.
- Acute Treatment Patterns for Lower Extremity Trauma in the United States: Flaps versus Amputation / L.R. Mundy, T. Truong, R.L. Shammas, M.J. Gage, G.M. Pomann, S.T. Hollenbeck // J. Reconstr. Microsurg. 2017. Vol. 33, No 8. P. 563-570. DOI: 10.1055/s-0037-1603332.
- Free flaps for reconstruction of soft tissue defects in lower extremity: A meta-analysis on microsurgical outcome and safety / L. Xiong, E. Gazyakan, T. Kremer, F.J. Hernekamp, L. Harhaus, M. Saint-Cyr, U. Kneser, C. Hirche // Microsurgery. 2016. Vol. 36, No 6. P. 511-524. DOI: 10.1002/ micr.30020.
- Single-stage orthoplastic reconstruction of Gustilo-Anderson Grade III open tibial fractures greatly reduces infection rates / J.A. Mathews, J. Ward, T.W. Chapman, U.M. Khan, M.B. Kelly // Injury. 2015. Vol. 46, No 11. Р. 2263-2266. DOI: 10.1016/j.injury.2015.08.027.
- Singh J., Dhillon M.S., Dhatt S.S. Single-stage "Fix and Flap" gives Good Outcomes in Grade 3B/C Open Tibial Fractures: A Prospective Study // Malays. Orthop. J. 2020. Vol 14, No 1. P. 61-73. DOI: https://doi.org/10.5704/MOJ.2003.010.
- Илизаров Г.А. Некоторые вопросы теории и практики компрессионного и дистракционного остеосинтеза // Чрескостный компрессионный и дистракционный остеосинтез : сб. науч. работ. Курган, 1972. Вып. I. С. 5-34.
- Шевцов В.И., Швед С.И., Сысенко Ю.М. Чрескостный остеосинтез при лечении оскольчатых переломов. Курган, 2002. 332 с.
- Rüedi T. AO principles of fracture management. Vol. 1: Principles, Vol. 2: Specific fractures. 2nd Ed. / Buckley R.E., Moran C.G., editors. Davos: AO Publishing. 2007. 1112 p. Vol. 2. P. 256-285.
- Бондаренко А.В., Плотников И.А., Гусейнов Р.Г. Лечение посттравматических дефектов диафиза большеберцовой кости методом комбинированного последовательного билокального и блокирующего остеосинтеза // Политравма. 2019. № 4. С. 23-30. DOI: 10.24411/1819-1495-2020-10004.
- Effects of a formalized collaboration between plastic and orthopedic surgeons in severe extremity trauma patients; a retrospective study / P. Sommar, Y. Granberg, M. Halle, A.C. Skogh, K.T. Lundgren, K.Â. Jansson // J. Trauma Manag. Outcomes. 2015. Vol. 9. P. 3. DOI: 10.1186/s13032-015-0023-4.
- Orthoplastic surgical collaboration is required to optimise the treatment of severe limb injuries: A multi-centre, prospective cohort study / F. Boriani, A.Ul Haq, T. Baldini, R. Urso, D. Granchi, N. Baldini, D. Tigani, M. Tarar, U. Khan // J. Plast. Reconstr. Aesthet. Surg. 2017. Vol. 70, No 6. P. 715722. DOI: 10.1016/j.bjps.2017.02.017.
- Song Y., Qi X., Shen J. Free flap combined with external fixator in the treatment of open fractures of the calf // Cell. Biochem. Biophys. 2014. Vol. 70, No 1. P. 549-552. DOI: 10.1007/s12013-014-9954-z.
- Ханин М.Ю., Дубров В.Э., Кобрицов Г.П. Особенности восстановления опорной функции конечности в зависимости от вида хирургического лечения при открытых переломах костей голени с обширным повреждением мягких тканей // Московский хирургический журнал. 2012. № 1. С. 37-43.
- Способ хирургической коррекции сложных комбинированных сочетанных дефектов кости и мягких тканей голени : пат. 2318461 Рос. Федерация МПК А 61 В 17/56 / Николенко В.К., Грицюк А.А., Брижань Л.К., Кострица А.Н., Червяков А.В. ; заявитель и патентообладатель Николенко В.К., Грицюк А.А. № 2006119372/14 ; заявл. 05.06.2006 ; опубл. 10.03.2008.
- Способ лечения открытых оскольчатых диафизарных переломов костей голени с дефектом костной ткани : пат. 2681114 Рос. Федерация МПК А 61 В 17/56 / Бондаренко А.В., Плотников И.А., Гусейнов Р.Г. ; заявитель и патентообладатель Алтайский гос. мед. ун-т. № 2018104935 ; заявл.08.02.18 ; опубл. 04.03.19, Бюл. № 7.
- Оприщенко А.А., Бодаченко К.А., Штутин А.А. Тактика специализрованной помощи раненым с огнестрельными переломами костей голени // Университетская клиника. 2018. № 4. С. 17-21. DOI: https://doi.org/10.26435/uc.v0i4(29).257
- Acute shortening and re-lengthening in the management of open tibia fractures with severe bone of 14 CMS or more and extensive soft tissue loss / G.C. Zierenberg, C.D. Beaton, J.C. Pérez-López, D.A. Lamela, O.G. Rivera, H.M. González Montalvo, P.J. Reyes-Martínez // Bol. Asoc. Med. P R. 2016. Vol. 108, No 1. P. 91-94.
- Free vascularized fibular grafts in type 3 open tibia fractures / K. Ozaksar, T.S. Sügün, T. Toros, Y. Gürbüz, M. Kayalar, F. Ozerkan // Acta Orthop. Traumatol. Turc. 2012. Vol. 46, No 6. P. 430-437. DOI: 10.3944/aott.2012.2876.
- A simple and effective method to optimize limb position after complex lower limb free flap reconstruction with concurrent external fixation / P. Ciudad, R. Vijayan, G. Pafitanis, B. Kaya, L. Parra Pont, M. Agko, O.J. Manrique, K. Kiranantawat, W.L. Chang, H.C. Chen // Microsurgery. 2019. Vol. 39, No 1. P. 98-99. DOI: 10.1002/micr.30301.
- Combined Iliazarov and free flap for severe recurrent flexion-contracture release / E. Bar-Meir, B. Yaffe, E. Winkler, N. Sher, M. Berenstein, A. Schindler // J. Burn Care Res. 2006. Vol. 27, No 4. P. 529-534. DOI: 10.1097/01.BCR.0000226033.45478.2D.
- Transverse debridement and acute shortening followed by distraction histogenesis in the treatment of open tibial fractures with bone and soft tissue loss / S. Salih, E. Mills, J. McGregor-Riley, M. Dennison, S. Royston // Strategies Trauma. Limb. Reconstr. 2018. Vol. 13, No 3. P. 129-135. DOI: 10.1007/s11751-018-0316-z.
- Soft Tissue Coverage in Distal Lower Extremity Open Fractures: Comparison of Free Anterolateral Thigh and Free Latissimus Dorsi Flaps / C. Philandrianos, P. Moullot, A.M. Gay, B. Bertrand, R. Legré, N. Kerfant, D. Casanova // J. Reconstr. Microsurg. 2018. Vol. 34, No 2. P. 121-129. DOI: 10.1055/s-0037-1607323.
- Suprafascial versus traditional harvesting technique for free anterolateral thigh flap: A case-control study to assess the best functional and aesthetic result in extremity reconstruction / M. Maruccia, N. Fallico, E. Cigna, P. Ciudad, F. Nicoli, E. Trignano, E. Nacchiero, G. Giudice, D. Ribuffo, H.C. Chen // Microsurgery. 2017. Vol. 37, No 8. P. 851-857. DOI: 10.1002/micr.30248.
- Seth A.K., Iorio M.L. Super-Thin and Suprafascial Anterolateral Thigh Perforator Flaps for Extremity Reconstruction // J. Reconstr. Microsurg. 2017. Vol. 33, No 7. P. 466-473. DOI: 10.1055/s-0037-1601422.
- Bone transport versus acute shortening for the management of infected tibial non-unions with bone defects / K. Tetsworth, D. Paley, C. Sen, M. Jaffe, D.C. Maar, V. Glatt, E. Hohmann, J.E. Herzenberg // Injury. 2017. Vol. 48, No 10. P. 2276-2284. DOI: 10.1016/j.injury.2017.07.018.
- Results of the induced membrane technique in the management of traumatic bone loss in the lower limb: a cohort study / D. Giotikas, N. Tarazi, L. Spalding, M. Nabergoj, M. Krkovic // J. Orthop. Trauma. 2019. Vol. 33, No 3. P. 131-136. DOI: 10.1097/BOT.0000000000001384.
- Masquelet A.C., Kishi T., Benko P.E. Very long-term results of post-traumatic bone defect reconstruction by the induced membrane technique // Orthop. Traumatol. Surg. Res. 2019. Vol. 105, No 1. P. 159-166. DOI: 10.1016/j.otsr.2018.11.012.


