Лечение рака кожи на фоне послеожоговых рубцов (клинический случай)
Автор: Федоркевич И.В., Нестерович Т.Н., Ганусевич О.Н., Иванов С.А., Ачинович С.Л., Лось Д.М.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Случай из клинической практики
Статья в выпуске: 2 т.21, 2022 года.
Бесплатный доступ
Актуальность. Послеожоговые рубцовые изменения кожи в 1-2 % случаев могут явиться причиной рака кожи, который характеризуется более агрессивным течением и худшим прогнозом, чем рак, возникший на неизмененной коже. В 88 % таких случаев развивается плоскоклеточный рак, частота метастазирования которого превышает 27 %. Данная группа пациентов представляет трудности при лечении, учитывая редкость данной патологии и отсутствие четких рекомендаций. Основным методом является хирургическое вмешательство. Однако при хирургическом лечении могут возникнуть проблемы с определением достаточного отступа от видимого края опухоли с достижением интраоперационной чистоты краев резекции, а возможности закрытия послеоперационного дефекта бывают ограничены из-за ригидности окружающих тканей и микроциркуляторных нарушений. Описание клинического случая. Представлены результаты лечения плоскоклеточного рака кожи спины, возникшего на фоне обширных послеожоговых рубцов. Пациенту проведен курс радикальной конформной дистанционной лучевой терапии в режиме традиционного фракционирования в разовой дозе 2 Гр до СОД 68 Гр за 34 фракции, после чего произошло увеличение язвенного дефекта за счет деструкции инфильтративного компонента опухоли. Это потребовало проведения оперативного лечения: выполнено радикальное электрохирургическое удаление опухоли с пластическим замещением дефекта свободным TRAM-лоскутом в варианте MS-0 (прямая мышца живота используется целиком для лоскута). Микрососудистые анастомозы наложены между глубокими нижними эпигастральными и торакодорзальными сосудами справа. Послеоперационный период протекал без осложнений. Срок наблюдения за пациентом составил 7 мес. Данных за рецидив и прогрессирование при контрольном осмотре не получено. Заключение. Персонифицированный подход позволяет добиться успеха в лечении рака кожи на фоне послеожоговых рубцов. Для закрытия послеоперационного дефекта у таких пациентов может потребоваться хирургическое вмешательство с использованием сложных лоскутов и применением в частных случаях микрохирургической техники.
Рак кожи, плоскоклеточный рак, послеожоговые рубцы, лучевая терапия, оперативное лечение, tram-лоскут, микрохирургическая техника
Короткий адрес: https://sciup.org/140293521
IDR: 140293521 | УДК: 616.5-006.6-003.924-001.17-08
Treatment of skin cancer arising within a burn scar (case report)
Background. In 1-2 % of cases, burn scars can cause more aggressive skin cancer that has a worse prognosis than conventional skin cancer. Most burn scar carcinomas are the squamous cell type (88 %) with the frequency of metastasis of 27 %. Due to the rarity of this malignancy and absence of guidance, treatment of scar carcinoma continues to be controversial. Surgical excision remains a standard mode of treatment for squamous cell carcinoma of the skin. Surgery is associated with problems to define a required limit to achieve clear margins; and subsequent grafting of the postoperative defect is limited due to the rigidity of the surrounding tissue and microcirculatory defects. Case description. We present a case report of squamous cell carcinoma of the skin originating from burn scars. The patient received a radical course of conformal external beam therapy with a total dose of of 68 Gy in 2 Gy single doses (34 fractions) resulting in an increase in the ulcer due to the destruction of the infiltrative component of the tumor. Radical electrosurgical excision of the tumor with a free TRAM-flap reconstruction in the MS-0 version (using the full width of the rectus abdominis muscle) was performed. Microvascular anastomoses were made between the deep lower epigastric and thoracodorsal vessels on the right. There were no postoperative complications. No evidence of recurrence and tumor progression was found with a follow-up for 7 months. Conclusion. A personified approach to the treatment of burn scar carcinoma demonstrated good treatment outcomes. Surgical reconstruction of the postoperative defect in these patients may require the use of composite flaps and, in specific cases, microsurgical techniques.
Текст научной статьи Лечение рака кожи на фоне послеожоговых рубцов (клинический случай)
Послеожоговые рубцовые изменения кожи в 1–2 % случаев могут явиться причиной рака кожи, который характеризуется более агрессивным течением и худшим прогнозом, чем рак, возникший на неизмененной коже. В 88 % таких случаев развивается плоскоклеточный рак [1–5]. Данная патология встречается чаще у мужчин, опухоль локализуется на коже нижних конечностей – 53,3 %, верхних конечностей – 18,7 %, туловища – 12,4 %, лица и затылка – 5,8 % [1]. Патогенез злокачественной трансформации клеток эпидермиса после ожога до конца не ясен. Считается, что в рубцовых тканях нарушается функция иммунных клеток кожи. В результате опухолевые клетки не распознаются иммунной системой, и поэтому такой рак протекает более агрессивно, в частности, частота метастазирования превышает 27 % [1, 4]. Одной из особенностей послеожоговых рубцов является частое развитие рубцовых контрактур, которые травмируются и изъязвляются, что значительно ухудшает качество жизни пациентов [6]. Хроническое воспаление со временем может стимулировать пролиферацию клеток и увеличивать число спонтанных мутаций. Токсины, выделяющиеся некротической тканью, могут вызывать прямые мутагенные эффекты в клетках, способствующие малигнизации [1]. Кроме того, хроническое изъязвление, по нашему мнению, ведет к более поздней диагностике возникшего рака, поскольку становится со временем привычным для пациента. При планировании лечения учитываются распространенность процесса, локализация опухоли, риск локального рецидива и метастазирования, возраст пациента, его общее состояние, а также функциональные и косметические результаты лечения [5]. В целом, лечение данной категории пациентов представляет трудности, основным методом является хирургическое вмешательство, при котором часто встречаются проблемы с закрытием послеоперационного дефекта [4]. Учитывая редкость данной патологии и отсутствие четких рекомендаций, может быть актуален наш опыт лечения пациента с раком кожи на фоне послеожоговых рубцов.
Клинический случай
Пациент, 1950 г.р., обратился 26.05.20 с жалобами на не заживающую в течение 3 лет язву на коже спины. В анамнезе обширный ожог кожи спины, полученный в детском возрасте. При осмо- тре: на коже спины (межлопаточная, частично лопаточные и поясничная области) имеется зона с послеожоговыми ригидными рубцами и трофическими изменениями в виде гиперпигментации, сухости, шелушения и атрофии. Область поражения неправильной формы, близкой к овалу, 35 см в высоту и 38 см в ширину, с переходом на боковые поверхности туловища. В центре – язвенный дефект 5×7,5 см с подрытыми краями, бугристым дном, частично покрытым фибрином, глубиной до 1,5 см и зоной инфильтрации по периферии до 7,5×10,5 см (рис. 1). Паховые и подмышечные лимфоузлы не увеличены. Биопсия опухоли кожи спины, гистологическое заключение – плоскоклеточный рак с ороговением G2.
При обследовании общеклинические анализы без отклонения от нормы. По инструментальным данным, включавшим УЗИ регионарных лимфоузлов и органов брюшной полости, рентгенографию органов грудной клетки, КТ органов брюшной полости, малого таза и грудной клетки, регионарных и отдаленных метастазов не выявлено. Выставлен диагноз: рак кожи спины на фоне по-слеожогового рубца T3N0M0G2 III стадия.
Размер и агрессивный характер опухоли, фон, на котором она развилась (рубцовые изменения большой площади с нарушенной трофикой в них и в подлежащих мягких тканях), привели к отсутствию достаточного местного пластического материала для замещения послеоперационного дефекта. Было решено провести лучевую терапию. С 22.06.20 по 07.08.20 проведен курс радикальной конформной дистанционной лучевой терапии на линейном ускорителе электронов Elekta Synergy в режиме традиционного фракционирования в разо- вой дозе 2 Гр до СОД 68 Гр за 34 фракции. После лучевой терапии язвенный дефект увеличился до 8×12 см (рис. 2). Решено выполнить оперативное вмешательство.
23.09.20 проведено радикальное электрохирургическое удаление опухоли кожи спины. В положении на животе, отступя от видимого края опухоли по 2 см, иссечен кожно-фасциальный лоскут с язвой. Проведен интраоперационный гистологический контроль краев резекции и дна раны – опухолевого роста не обнаружено. Размер послеоперационного дефекта составил 19×16 см. Пациент повернут на спину. Мобилизован верхний TRAM-лоскут сложной формы в виде креста с заостренными лучами на правой прямой мышце живота и глубоких нижних эпигастральных сосудах (рис. 3, 4). Выполнен разрез в правой подмышечной области, в которой выделены торакодорзальные сосуды. Свободный TRAM-лоскут перемещен в подмышечную область, где сформированы микрососудистые анастомозы между глубокими нижними эпигастральными и торакодорзальными сосудами. Донорская рана послойно ушита без натяжения краев и использования синтетических материалов. Произведен поворот пациента. TRAM-лоскут в подкожном тоннеле был перемещен на спину в зону дефекта. Лучи сложены с образованием площадки округлой формы по размерам дефекта. Капиллярный ответ 2–3 сек. Рана ушита узловыми швами с оставлением дренажей (рис. 5). Послеоперационный период протекал без осложнений. При гистологическом исследовании операционного препарата: плоскоклеточный ороговевающий рак с признаками патоморфоза II степени по Г.А. Лавниковой. Края
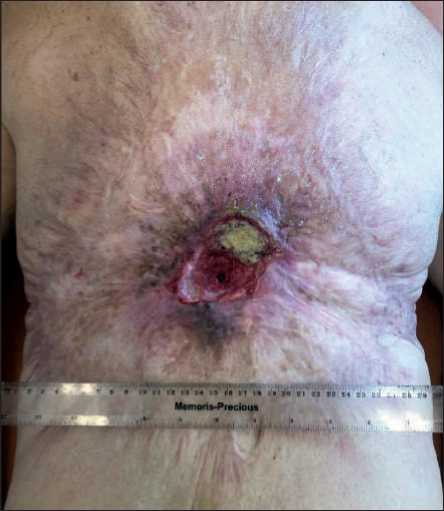
Рис. 1. Вид опухоли кожи спины до начала лечения Fig. 1. Back skin tumor before treatment
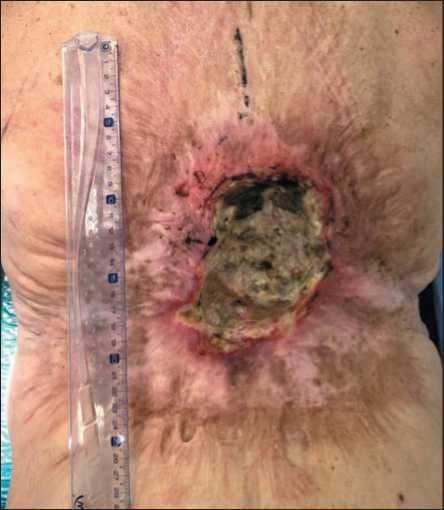
Рис. 2. Вид опухоли кожи спины после лучевой терапии
Fig. 2. Back skin tumor after radiation therapy
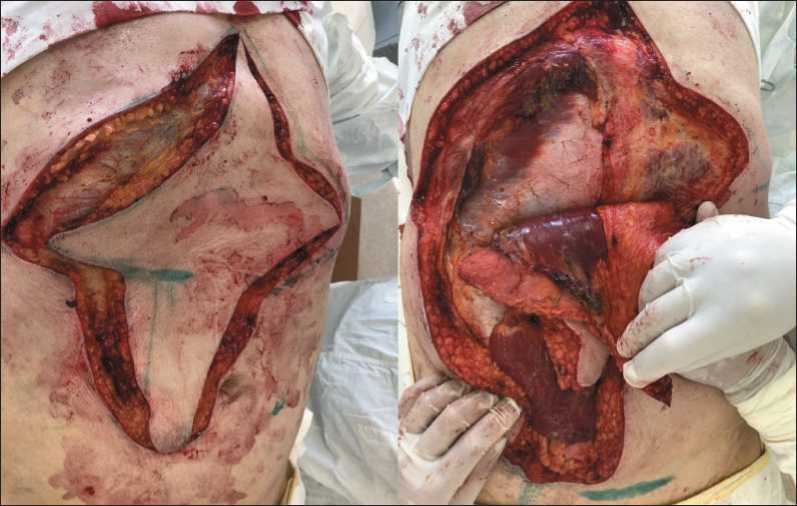
Рис. 3. Формирование лоскута в донорской зоне
Fig. 3. Мaking of a flap in the donor area
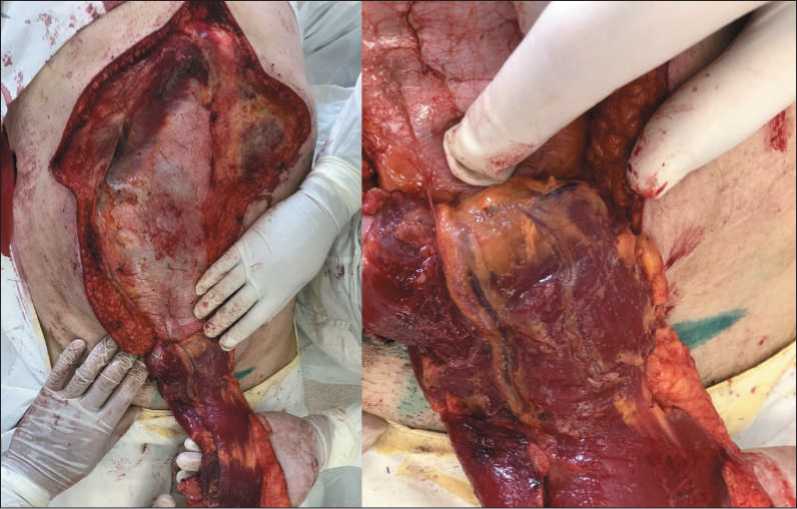
Рис. 4. TRAМ-лоскут с зоной вхождения глубоких нижних эпигастральных сосудов
Fig. 4. The TRAМ-flap with the zone of entry of the deep lower epigastric vessels
резекции без опухолевого роста.При контрольном осмотре в мае 2021 г. данных за прогрессирование опухолевого процесса не выявлено (рис. 6).
Обсуждение
Из-за агрессивности рака кожи на фоне по-слеожоговых рубцов требуется персонифицированный подход к составлению плана лечения таких пациентов. Очень важно достижение локального контроля, так как отмечено, что в случаях рецидива течение заболевания еще более агрессивное.
Плоскоклеточный рак кожи обладает относительно высокой чувствительностью к лучевому лечению, поэтому лучевая терапия может применяться как самостоятельный метод лечения [4]. В нашем случае произошло увеличение зоны изъязвления после проведения лучевой терапии за счет разрушения инфильтративного компонента опухоли.
В настоящее время методики реконструктивнопластической хирургии активно внедряются в онкологическую практику, объединяя принципы радикального онкологического хирургического лече-
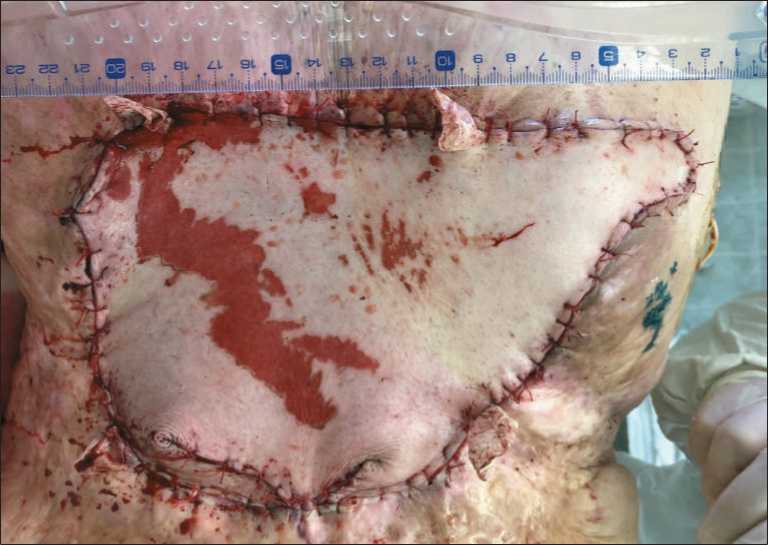
Рис. 5. Послеоперационная рана спины после пластического замещения дефекта TRAМ-лоскутом Fig. 5. Postoperative back wound after plastic replacement of the defect with the TRAМ-flap
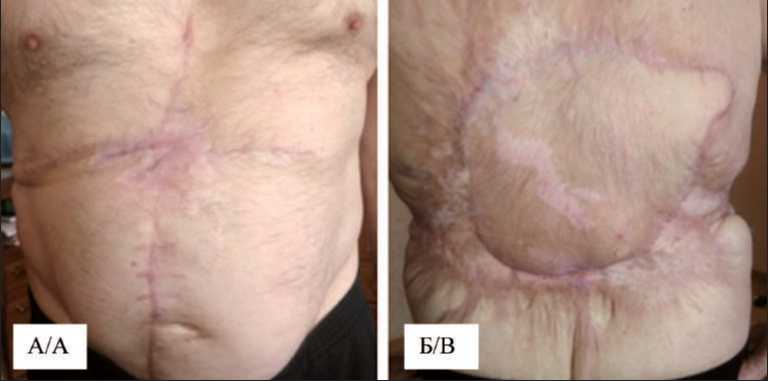
Рис. 6. Вид послеоперационного рубца в донорской зоне живота (А) и послеоперационной зоны спины (Б) через 7 мес после операции Fig. 6. Type of postoperative scar in the donor abdominal area (A) and postoperative back area (B) 7 months after surgery
ния и пластической хирургии. Закрытие обширных раневых дефектов на спине является всегда непростой задачей, а особенно на фоне рубцов. Выбор варианта реконструкции определяется локализацией и размером дефекта, сопутствующей патологией, техническими возможностями хирурга [7].
В нашем случае из-за наличия обширных по-слеожоговых рубцов закрытие дефекта местными тканями не представлялось возможным из-за их отсутствия. Использование свободной пластики на данном фоне неэффективно из-за неблагоприятных условий фиксации и приживления лоскута. Наибо- лее оптимальным решением в нашем случае была реконструкция с использованием TRAM-лоскута. Существуют следующие виды TRAM-лоскута: на одной /двух ножках; отсроченный лоскут («vascular delayed»); лоскут с «подкачкой» («turbocharge flap») (промежуточный между лоскутом «на ножке» и свободным; свободный лоскут [8]. Свободный TRAM-лоскут может выполняться в зависимости от сохраняемой порции прямой мышцы живота (MS – muscle-sparing) в следующих вариантах: MS-0 – прямая мышца не сохраняется, а используется целиком для лоскута; MS-1 – сохраняется ла- теральная мышечная порция; MS-2 – сохраняется латеральная и медиальная мышечная порция [8]. В нашем случае использование свободного лоскута позволило закрыть большой раневой дефект на удалении от донорской зоны, а вариант MS-0 дал необходимый объем лоскута.
Заключение
Представленный клинический случай демонстрирует сложность лечения плоскоклеточного рака кожи, возникшего на фоне обширных послео- жоговых рубцов. После лучевой терапии в разовой дозе 2 Гр до СОД 68 Гр за 34 фракции произошло увеличение язвенного дефекта, потребовавшее оперативного лечения с использованием микро-сосудистой техники. Закрытие раневого дефекта выполнено с применением свободного TRAM-лоскута в варианте MS-0. Срок наблюдения – 7 мес, при контрольном осмотре данных за рецидив и прогрессирование не получено. Наблюдение за пациентом продолжается.
Список литературы Лечение рака кожи на фоне послеожоговых рубцов (клинический случай)
- Bazaliński D., Przybek-Mita J., Barańska B., Więch P. Marjolin's ulcer in chronic wounds - review of available literature. Contemp Oncol (Pozn). 2017; 21(3): 197-202.
- DOI: 10.5114/wo.2017.70109
- Matsui Y., Makino T., Takemoto K., Kagoyama K., Shimizu T. Coexistence of basal cell carcinoma and squamous cell carcinoma in a single burn scar region. Burns Open. 2020; 4: 64-6.
- DOI: 10.1016/j.burnso.2020.03.001
- Kheiri B., Osman M., Al Hadidi S. From a burn scar to malignancy! Marjolin's ulcer, a disease of wound neglect. Oxford Medical Case Reports. 2018; 8: 247-8.
- DOI: 10.1093/omcr/omy044
- Abdi M.A., Yan M., Hanna T.P. Systematic Review of Modern Case Series of Squamous Cell Cancer Arising in a Chronic Ulcer (Marjolin's Ulcer) of the Skin. JCO Glob Oncol. 2020; 6: 809-18.
- DOI: 10.1200/GO.20.00094
- Киреева Т.А., Гуменецкая Ю.В., Кудрявцев Д.В., Стародубцев А.Л., Курильчик А.А., Куприянова Е.И. Клинический случай лечения пациента с местнораспространенным плоскоклеточным раком кожи, возникшим на фоне обширного послеожогового рубца. Cаркомы костей, мягких тканей и опухоли кожи. 2019; 1: 51-5.
- EDN: PYBXPR
- Адмакин А.Л. Ожоговые рубцы: особенности развития, диагностики и коррекции консервативными методами. Клиническая медицина. 2018; 96(1): 20-4.
- EDN: YURDXE
- Torresetti M., Gioacchini M., Scalise A., Di Benedetto G. Versatility of the O-Z flap for back reconstruction after giant basal cell carcinoma resection: A case report and review of the literature. Int J Surg Case Rep. 2019; 63: 23-6.
- DOI: 10.1016/j.ijscr.2019.08.034
- Glyn E. Jones, editor. Bostwick's plastic and reconstructive breast surgery. 4th ed. New York: Thieme, 2019. 1478 p.


