Легочные кавитации у пациентов с COVID-19
Автор: Ясногородский О.О., Хоробрых Т.В., Насиров Ф.Н., Паталова А.Р., Боблак Ю.А., Кернер Д.В., Мартынов И.А., Хусаинова Н.Р.
Журнал: Московский хирургический журнал @mossj
Рубрика: Гнойная хирургия
Статья в выпуске: 2 (84), 2023 года.
Бесплатный доступ
Введение. Причины полостных образований легких известны и описаны многими клиницистами и рентгенологами, но в последние два года, на фоне вирусной пневмонии SARS-CoV-2, появились необычные полостные образования в легких, отличающиеся, как по рентгенологическим проявлениям, так и клинически. Цель исследования. Представить данные о новых, редких наблюдениях возникновения кавитаций легких у пациентов с Covid-19 и определить предпочтительную тактику лечения. Материалы и методы исследования. Проведено исследование результатов лечения 9924 пациентов с Covid-19, в возрасте от 18 до 104 лет, среди которых было выявлено 36 случаев кавитаций легких (20 женщин и 16 мужчин). Мы отмечаем, что кавитации могут осложнять течение коронавирусной инфекции, особенно при субплевральной локализации. Результаты исследования. Из 36 пациентов с ковидными кавитациями умерло 4, что составило 11,1 %, при общей летальности 10 %. Были получены отдаленные результаты, после перенесенных кавитаций лишь у 5 пациентов из 32 выписанных, в интервале от 2 до 3 месяцев: у 3 из них при контрольной КТ ОГК определялись множественные фиброзные очаги, у 2 - тонкостенные «сухие» полости небольших размеров. Заключение. Мы считаем, что легочные кавитации при Covid-19 не представляют серьезной проблемы, однако их следует иметь в виду, как очевидные причины пневмоторакса, пневмомедиастинума и пиопневмоторакса, а также возможных источников легочного кровотечения.
Легочные кавитации, covid-19, пневмомедиастинум, пневмоторакс
Короткий адрес: https://sciup.org/142238979
IDR: 142238979 | УДК: 616-089-06 | DOI: 10.17238/2072-3180-2023-2-83-88
Pulmonary cavitation in patients with COVID-19
Introduction. The causes of pulmonary cavities are known and described by many clinicians and radiologists, but in the past two years, against the background of SARS-CoV-2 viral pneumonia, unusual cavities in the lungs have appeared, differing both in radiological manifestations and clinically. The purpose of the study. To present data on new, rare observations of the occurrence of lung cavitation in patients with Covid-19 and to determine the preferred treatment tactics. Materials and methods. A study of the results of treatment of 9924 patients with Covid-19, aged 18 to 104 years, among whom 36 cases of lung cavitation were detected (20 women and 16 men). We note that cavitations can complicate the course of coronavirus infection, especially with subpleural localization. Results. Of the 36 patients with covid cavitation, 4 died, which was 11,1 %, with a total mortality of 10 %. Long-term results were obtained, after cavitation, only in 5 patients out of 32 discharged, in the interval from 2 to 3 months: in 3 of them, multiple fibrous foci were detected during the control CT scan, in 2 - thin-walled "dry" cavities of small size. Conclusion. Pulmonary cavitations at Covid-19 don't represent a serious problem, however they should be meant how the obvious causes of pheumothorax, a pnevmomediastinum and a piopnevmotoraks and also possible sources of pulmonary bleeding.
Текст научной статьи Легочные кавитации у пациентов с COVID-19
Причины полостных образований легких, казалось бы, давно известны и описаны многими клиницистами и рентгенологами, но в последние два года, на фоне вирусной пневмонии SARS-CoV-2, появились необычные полостные образования в легких, отличающиеся, как по рентгенологическим проявлениям, так и клинически. Это, так называемые, легочные кавитации, описываемые преимущественно в единичных наблюдениях [1, 2, 3], как редко встречающиеся, однако в одном из них количество достигает 1,7 %, с летальностью в этой группе пациентов 50 % [12].
Цель исследования – представить некоторые данные о новых, редких наблюдениях возникновения кавитаций легких, порой осложняющихся пневмотораксом и эмпиемой плевры у пациентов с Covid-19, c различными клиническими проявлениями и течением, а также определить предпочтительную тактику лечения.
Материал и методы
В период с апреля 2020 по март 2022 г., в Университетскую Клиническую Больницу № 4 Первого Московского Государственного Медицинского Университета им. И.М. Сеченова, госпитализировано 9924 пациента с Covid-19, в возрасте от 18 до 104 лет, среди которых было 4545 мужчин и 5379 женщин (табл. 1).
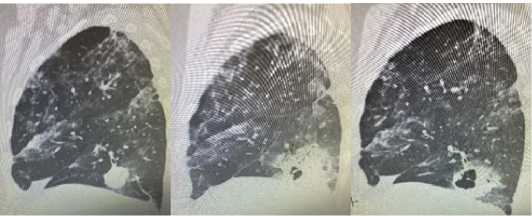
Среди 9924 наблюдавшихся пациентов, у 36 (20 женщин и 16 мужчин) в сроки от 10 до 15 дней течения заболевания, в возрастной группе от 61 до 70 лет, возникли легочные кавитации различной локализации, что составило 0,4 %. Чаще всего кавитации наблюдали в верхних долях (рис. 2) справа и слева (8 и 10), в нижних долях – 12 (рис. 1) и множественные двусторонние у 6 (рис. 3).
Таблица 1
Общее число госпитализированных, распределение по полу и возрасту (n=9924)
Table 1
Total number of hospitalized, sex and age distribution (n=9924)
|
Возраст Age |
18– 30 |
31– 40 |
41– 50 |
51– 60 |
61– 70 |
71– 80 |
81– 90 |
91– 104 |
Всего |
% |
|
Мужчин Men |
124 |
387 |
511 |
957 |
1148 |
858 |
511 |
49 |
4545 |
47,8 |
|
Женщин Women |
148 |
358 |
743 |
919 |
1291 |
1064 |
781 |
75 |
5379 |
52,2 |
|
Итого: Total |
272 |
745 |
1254 |
1876 |
2439 |
1922 |
1292 |
124 |
9924 |
100 |
У 2 пациентов кавитации с субплевральной локализацией осложнились пневмотораксом (рис. 4) и у 2 – эмпиемой плевры, что потребовало дренирования плевральной полости с последующей активной аспирацией. Из сопутствующих заболеваний у 6 выявлен сахарный диабет 2 типа, у 15 – хронический обструктивный бронхит, у 15 ишемическая болезнь сердца. Всем пациентам при поступлении и в процессе лечения, с интервалом от 5 до 7 дней, выполняли компьютерную томографию грудной клетки. В течение всего периода работы клиники выполнено 9120 первичных исследований, повторных – 14472. Среди типичных аномалий, характерных для вирусной SARS-CoV-2 пневмонии, наблюдаемых при КТ органов грудной клетки, следует отметить мультифокальные очаги уплотнения легочной ткани по типу «матового стекла», расположенные в периферических отделах преимущественно нижних долей легких, а также, при прогрессировании заболевания, появление признаков консолидации, утолщение междольковых перегородок по типу «булыжной мостовой», и увеличение объема инфильтративного поражения легочной ткани вплоть до картины «белого легкого» [11]. Схема лечения пациентов включала, соответственно клиническим рекомендациям, антикоагулянты (низкомолекулярные гепарины), гидроксихлорохин (в течение первого года работы клиники), дексаметазон, тоци-лизумаб (актемра) либо олокизумаб (артлегия), в последние месяцы – левилимаб (илсира), антибактериальную терапию (цефазолин, моксифлоксацин, меронем, тиенам) при гнойном трахеобронхите и рентгенологических признаках бактериальной пневмонии или развитии кавитаций.
Основные, наблюдавшиеся клинические проявления вероятно развивающейся кавитации: лихорадка (10 пациентов), кашель (36), гипергидроз (15), снижение сатурации (30), рецидивирующее кровохарканье (10). Из 36 пациентов с кавитациями легких, 12 находились на высокопоточной оксигенотерапии, 20 – на неинвазивной вспомогательной вентиляции СРАР в режиме начального давления 7,0 и лечебного давления 10,8 см вод. ст., 4 – на искусственной вентиляции легких (ИВЛ). С учетом тяжести состояния, выраженной дыхательной недостаточности и изменений в легких, обусловленных SARS-CoV-2 (от 50 до 90 %) не проводили дополнительных исследований. Фибробронхоскопия была выполнена 3 пациентам с целью санации трахеобронхиального дерева.
Пациенты с пневмотораксом (2) и эмпиемой плевры (2) дренированы с использованием дренажной системы «Pleuracan» (B.Braun) либо силиконовых дренажей, с наружным диаметром от 3 до 5 мм, с последующей активной аспирацией. Эти четверо пациентов находились на ИВЛ и умерли в течение 2–3 суток после дренирования плевральной полости от прогрессирующей полиорганной недостаточности.
а б в
Рис. 1. (а, б, в) КТ грудной клетки (боковая проекция) – картина соответствует Covid-19 ассоциированному поражению легких, формирующаяся «ковидная кавитация» в базальных сегментах нижней доли левого легкого
Fig. 1. (a, b, c) Chest CT (lateral projection) – the picture corresponds to Covid-19 associated lung damage, forming «covid cavitation» in the basal segments of the lower lobe of the left lung
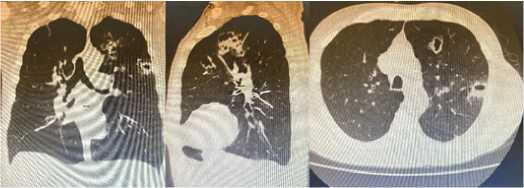
а б
Рис. 2. (а, б, в) КТ грудной клетки – множественные «ковидные кавитации» в верхней доле левого легкого у пациента 74 лет Fig. 2. (a, b, c) Chest CT scan – multiple «covid cavitations» in the upper lobe of the left lung in a 74-year-old patient
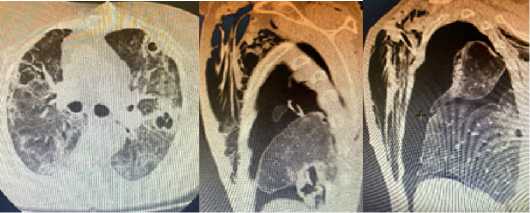
а б в
Рис. 3. (а, б, в) КТ грудной клетки – множественные двусторонние «ковидные кавитации» у пациентки 65 лет Fig. 3. (a, b, c) Chest CT scan – multiple bilateral «covid cavitations» in a 65-year-old patient
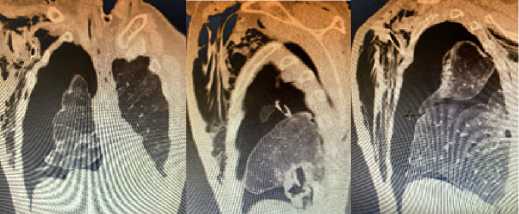
а б
в
Рис. 4. (а, б, в) КТ грудной клетки – ПТ (подкожная эмфизема на фоне дренирования плевральной полости), обусловленный разрывом одной из субплевральных кавитаций в базальных сегментах у пациента 70 лет Fig. 4. (a, b, c) Chest CT – PT (subcutaneous emphysema on the background of pleural drainage) caused by rupture of one of the subpleural cavitations in the basal segments in a 70-year-old patient
Результаты и обсуждение
Полостные образования легких в своей основе имеют инфекционную, опухолевую, травматическую или аутоиммунную этиологию. Описаны кавитации, возникшие в результате перенесенной тромбоэмболии ветвей легочной артерии и инфаркта легкого [5, 6].
Дисрегуляторная активация моноцитарных фагоцитов, развитие генерализованного тромбоза микроциркуляторного русла, патологическая репарация, прогрессирующий внутри-альвеолярный и интерстициальный фиброз – основные звенья патоморфогенеза Covid-19 интерстициальной пневмонии [13]. Преобладающие гистопатологические находки в легких в большинстве исследований: венозный капиллярный застой, микротромбозы и умеренная внутриальвеолярная экссудация фибрина, соответствующая диффузному повреждению альвеол [9, 10]. Точный механизм развития кавитаций у пациентов с Covid-19 пока неизвестен, однако нам в большей мере импонирует утверждение о многофакторных причинах, включая иммуносупрессивное действие кортикостероидов и моноклональных антител, предрасположенность к венозным тромбозам, а также бактериальную и грибковую коинфекцию [13, 16]. По современным представлениям, ключевым моментом заражения, развития локальной инфекции, трансформации в системное, тяжело протекающее заболевание, является взаимодействие S-протеина вируса с рецептором наружной мембраны клеток пациента [14]. Это приводит к проникновению вируса в клетки, что создает условия для репликации, нарушениям регуляции иммунной системы пациента, развитию некроза и апоптоза клеток, вызывая, в свою очередь, локальное разрушение и кавитацию [15, 17]. Одним из обстоятельств, способствующих возникновению кавитаций, а также пневмоторакса и пневмо-медиастинума, может быть высокопоточная оксигенотерапия или СРАР (Continuous Positive Airway Pressure) [18], сопровождающиеся значительным увеличением внутрилегочного давления.
Чаще всего кавитации возникали в фазе консолидации процесса в легких. В некоторых случаях удавалось проследить КТ-динамику развития кавитаций (рис. 1) – от округлой плотной тени, напоминающей опухоль или блокированный абсцесс, до быстрой, в течение нескольких дней, трансформации в полость распада, что совершенно не характерно для бронхогенного абсцесса, полостной формы периферического рака легкого («раковой каверны»), кавитации, возникшей в результате тромбоэмболии легочной артерии и инфаркта легкого. Клинические проявления принципиально не отличались от таковых при развитии абсцесса легкого любого генеза: лихорадка, малопродуктивный кашель, порой кровохарканье в момент вскрытия гнойника в дренирующий бронх, с последующим формированием собственно кавитации. Полости распада могут быть крупными, мелкими и множественными, одно-и двусторонними, часто имеют причудливую форму с нечеткими наружными и бугристыми внутренними контурами, что обусловлено наличием пристеночных секвестров, однако характерно отсутствие жидкостного компонента. Некоторые авторы описывают кавитации, как полости, напоминающие абсцессы, с толстыми гладкими стенками, содержащие секвестры и жидкость [12]. При этом выражены изменения в окружающей легочной ткани в виде инфильтрации и формиру- ющегося фиброза. Неблагоприятное течение кавитаций – прорыв в плевральную полость при субплевральной локализации (рис. 4), что сопровождается развитием пневмоторакса или эмпиемы плевры (четверо наших пациентов, находившихся на ИВЛ). Следует отметить, что возникновение кавитаций существенно не ухудшает состояние пациентов, хотя, естественно, пневмоторакс или эмпиема плевры являются исключением. В большинстве случаев развитие кавитаций не требовало специальной терапии, лишь при наличии кровохарканья снижали дозировку вводимых антикоагулянтов либо отменяли до улучшения состояния. Из 36 пациентов с ковидными кавитациями умерло 4, что составило 11,1 %, при общей летальности 10 % (табл. 2).
Таблица 2
Летальность, распределение по полу и возрасту (n=9924)
Table 2
Lethality, sex and age distribution (n=9924)
|
Возраст |
18– 30 |
31– 40 |
41– 50 |
51– 60 |
61– 70 |
71– 80 |
81– 90 |
91– 104 |
Всего |
|
Госпитализировано Hospitalized |
272 |
745 |
1254 |
1876 |
2439 |
1922 |
1292 |
124 |
9924 |
|
Умерло |
2 |
8 |
33 |
83 |
212 |
302 |
286 |
65 |
991 |
|
Died |
(0,7 |
(1,1 |
(2,6 |
(4,4 |
(8,6 |
(15,7 |
(22,1 |
(52,4 |
(10 |
|
%) |
%) |
%) |
%) |
%) |
%) |
%) |
%) |
%) |
|
|
Мужчин |
1 |
6 |
27 |
47 |
102 |
141 |
125 |
28 |
477 |
|
Men |
(0,36 |
(0,8 |
(2,1 |
(2,5 |
(4,2 |
(7,3 |
(9,6 |
(22,5 |
(4,8 |
|
%) |
%) |
%) |
%) |
%) |
%) |
%) |
%) |
%) |
|
|
Женщин |
1 |
2 |
6 |
36 |
110 |
161 |
161 |
37 |
514 |
|
Women |
(0,36 |
(0,26 |
(0,47 |
(1,9 |
(4,5 |
(8,3 |
(12,4 |
(29,8 |
(5,2 |
|
%) |
%) |
%) |
%) |
%) |
%) |
%) |
%) |
%) |
Обычно, у клинически излеченных пациентов, изменения в легких постепенно исчезают, демонстрируя полную ремиссию и лишь в очень немногих случаях сохраняются остаточные признаки поражения в виде фиброзных очагов [2]. Отдаленные результаты, после перенесенных кавитаций, нам удалось проследить лишь у 5 пациентов из 32 выписанных, в интервале от 2 до 3 месяцев: у 3 из них при контрольной КТ органов грудной клетки определялись множественные фиброзные очаги, у 2 – тонкостенные «сухие» полости небольших размеров. Ранние и поздние осложнения, связанные с Covid-19, до сих пор малоизвестны, что несомненно является поводом для дальнейших наблюдений и исследований.
Таким образом, на наш взгляд, легочные кавитации при Covid-19 не представляют серьезной проблемы, однако их следует иметь ввиду, как очевидные причины пневмоторакса, пневмомедиастинума и пиопневмоторакса, а также возможных источников легочного кровотечения.
Список литературы Легочные кавитации у пациентов с COVID-19
- Amaral L.T., Beraldo G. L., Brito V. M., Rosa M. E., Matos M. J., Fonseca E. K. et al. Lung cavitation in COVID-19: co-infection complication or rare evolution? Einstein (São Paulo), 2020, № 18, eAI5822. URL: https://www.scielo.br/j/eins/a/yCffw5ZRrL9d3fKX8TmwNwQ/?lang=en&format=pdf
- Chen Y., Chen W., Zhou J., Sun C., Lei Y. Large pulmonary cavity in COVID-19 cured patient case report. Annals of Palliative Medicine, 2021, May; № 10 (5), рр. 5786-5791.
- Selvaraj V., Dapaah-Afriyie K. Lung cavitation due to COVID-19 pneumonia. BMJ Case Reports CP, 2020, Jul 6; № 13 (7), e237245.
- Wang Y., Dong C., Hu Y., Li C., Ren Q. et al. Temporal changes of CT findings in 90 patients with COVID-19 pneumonia: a longitudinal study. Radiology, 2020. https://doi.org/10.1148/radiol.2020200843
- Chung M., Bernheim A., Mei X., Zhang N., Huang M. et al. CT imaging features of 2019 novel coronavirus (2019-nCoV). Radiology, 2020. https://doi.org/10.1148/radiol.2020200230
- Carotti M., Salaffi F., Sarzi-Puttini P., Agostini A., Borgheresi A. et al. Chest CT features of coronavirus disease 2019 (COVID-19) pneumonia: key points for radiologists. Radiol Med, 2020. https://doi.org/10.1007/s11547-020-01237-4
- Yao X. H., Li T. Y., He Z. C., Ping Y. F., Liu H. W. et al. A pathological report of three COVID-19 cases by minimal invasive autopsies. Zhonghua Bing Li Xue Za Zhi, 2020. https://doi.org/10.3760/cma.j.cn112151-20200312-00193
- Ternovoy S. K., Serova N. S., Belyaev A. S., Belyaeva K. A. COVID-19: first results of radiology in response to a new challenge. REJR, 2020; https://doi.org/10.21569/2222-7415-2020-10-1-8-15
- Zaid Zoumot, Maria-Fernanda Bonilla, Ali S. Wahla, Irfan Shafiq, Mateen Uzbeck, Rania M. El-Lababidi, Fadi Hamed, Mohamed Abuzakouk, Mahmoud ElKaissi. Pulmonary cavitation: an under-recognized late complication of severe COVID-19 lung disease. BMC Pulmonary Medicine, 2021, vol. 21, № 24, р. 4.
- Zabozlaev F. G., Kravchenko E. V., Gallyamova A. R., Letunovsky N. N. Pulmonary pathology of the new coronavirus disease (COVID-19). The preliminary analysis of post-mortem findings. Journal of Clinical Practice, 2020. vol. 11, № 2, pp. 21-37.
- Хирманов В. Н. COVID-19 как системное заболевание. Клиническая фармакология и терапия, 2021. № 1. С. 5-15.
- Berrin Erok, Kenan Kibici, Ali Onder Atka. Pulmonary cavitation in Covid-19 pneumonia; is it primary or secondary? African Journal of Respiratory Medicine, 2020. vol. 15, № 1.
- Varga Z. et al. Endothelial cell infection and endotheliitis in COVID-19. Lancet, 2020. https://doi.org/10.1016/S0140-6736(20)30937-5
- Sun, R., et al. Mediastinal emphysema, giant bulla, and pneumothorax developed during the course of COVID-19 pneumonia. Korean J. Radiol, 2020, May; № 21 (5), рр. 541-544.
- Selvaraj V. Pulmonary Cavitation: A Rare Complication of Covid-19 Pneumonia. Medical Reports and Case Studies, 2021, Vol. 6, Issue S1, рр. 196.


