Малоинвазивная методика хирургического лечения пациентов с ранним «классическим» подкожным разрывом ахиллова сухожилия
Автор: Котельников Геннадий Петрович, Ким Ю.Д., Чернов А.П., Шитиков Д.С.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2017 года.
Бесплатный доступ
Введение. Повреждения ахиллова сухожилия - самые частые травмы (до 47 %) среди всех разрывов (подкожных) сухожилий. Цель. Улучшить результаты лечения пациентов с ранним подкожным разрывом ахиллова сухожилия за счет применения малоинвазивной методики хирургического лечения. Материалы и методы. Проведен анализ результатов лечения 47 пациентов с ранним «классическим» подкожным разрывом ахиллова сухожилия, находившихся в стационаре травматолого-ортопедического отделения № 1 Клиник СамГМУ с 2009 по 2016 г. Алгоритм диагностики: клинический осмотр, динамическое ультразвуковое исследование, комплексная оценка шага (подометрия), электромиография трехглавой мышцы голени, термография голеней. При разработке методики шва ахиллова сухожилия учитывалась визуализация области разрыва, малая травматизация окружающих мягких тканей (кожный покров, паратенон), надежная адаптация фрагментов «ахилла». Результаты. В раннем послеоперационном периоде не возникло ни одного случая инфекционного осложнения в области хирургического вмешательства. О функциональном восстановлении ахиллова сухожилия у всех больных через 6 месяцев свидетельствовали данные подометрии (отсутствие хромоты), симметричная сила трехглавых мышц голеней и восстановление температурного баланса по данным термографии. Заключение. Применение предложенной малоинвазивной методики хирургического лечения пациентов с ранним «классическим» подкожным разрывом ахиллова сухожилия позволяет качественно восстановить функцию голеностопного сустава в ранние сроки.
Ахиллово сухожилие, обследование, лечение, шов сухожилия
Короткий адрес: https://sciup.org/142121973
IDR: 142121973 | УДК: 616.748.54-018.38-001.5-071-089.81 | DOI: 10.18019/1028-4427-2017-23-3-302-306
Minimally invasive surgical treatment of patients with early "classic" subcutaneous rupture of the Achilles tendon
Introduction An Achilles tendon injury is a most common trauma (up to 47 %) among all subcutaneous ruptures of the tendon. Objective Improve outcomes of early subcutaneous ruptures of Achilles tendon using minimally invasive surgical procedure. Material and methods The review included outcomes of 47 patients treated for early "classic" subcutaneous rupture of the Achilles tendon at trauma and orthopaedic department № 1 Samara State Medical University from 2009 to 2016. Algorithm of diagnosis included clinical assessment, dynamic ultrasound examination, comprehensive stride assessment (podometry), electromyography of triceps surae muscle, and thermography of tibiae. Visualization of the rupture site, less trauma to the surrounding soft tissues (skin, paratenon), reliable adaptation of Achilles fragments were considered when devising a suturing technique. Results No infection was observed at the site of surgical intervention at the early postoperative stage. Functional recovery of the patients indicated to symmetrical force in the triceps surae muscle, restored thermal balance at thermography, and absence of limping at podometric assessment at 6-month follow-up. Conclusion Minimally invasive surgical procedure offered to treat patients with early “classic” subcutaneous ruptures of Achilles tendon allowed for early reliable restoration of the ankle function.
Текст научной статьи Малоинвазивная методика хирургического лечения пациентов с ранним «классическим» подкожным разрывом ахиллова сухожилия
Повреждения ахиллова сухожилия – самые частые травмы среди всех разрывов (подкожных) сухожилий, достигающие до 47 % в общей структуре подобных повреждений [1, 2].
При анализе литературных данных мы не отметили единого мнения о хирургическом лечении повреждений ахиллова сухожилия [3, 4]. Меньшая часть научных исследований посвящена консервативному лечению для минимизирования рисков гнойно-некротических осложнений после операции в связи с подкожным расположением ахиллова сухожилия и относительно «плохим» кровоснабжением нижней трети голени [5]. Но большинство хирургов склоняется к оперативному лечению, т.к. только оно позволяет надежно восстановить целостность ахиллова сухожилия и снизить количество реруптур [6, 7].
Есть работы, посвященные чрескожному шву пяточного сухожилия, но широкого распространения они не получили в связи с невозможностью визуализации выполняемого шва. Соответственно и вытекающие отсюда осложнения, связанные с повторными разрывами, лигатурными свищами, плохим восстановлением функции трехглавой мышцы голени [8–11].
Цель исследования: улучшить результаты лечения пациентов с ранним подкожным разрывом ахиллова сухожилия за счет применения малоинвазивной методики хирургического лечения.
Задачи:
– разработать новый способ оперативного лечения раннего подкожного «классического» разрыва ахиллова сухожилия;
– провести адекватное восстановительное лечение больных после операции, направленное на раннюю мобилизацию голеностопного сустава;
– оценить ближайший и отдаленный результат хирургического лечения.
МАТЕРИАЛЫ И МЕТОДЫ
В период с 2009 по 2016 год в травматолого-ортопедическом отделении № 1 Клиник СамГМУ находилось на лечении 47 человек с ранним подкожным «классическим» разрывом ахиллова сухожилия. К этой группе больных мы относили тех, у кого давность травмы не превышала 10 дней, а область разрыва располагалась в промежутке от 4 до 8 см от пяточной кости.
Алгоритм диагностики: клинический осмотр, динамическое ультразвуковое исследование, комплексная оценка шага (подометрия), электромиография трехглавой мышцы голени, термография голеней. Применение динамических функциональных методов исследования (подометрия, термография, динамическое ультразвуковое обследование, электронейромиография) позволяет улучшить диагностику, выбрать методику лечения, оценить отдаленный результат с позиции доказательной медицины. При разработке методики шва ахиллова сухожилия учитывалась визуализация области разрыва, малая травматизация окружающих мягких тканей (кожный покров, паратенон), надежная адаптация фрагментов «ахилла». На нашей кафедре разработан способ малоинвазивного подкожного шва ахил- лова сухожилия. Получен патент на изобретение РФ № 2554227 от 27.05.2015 [12]. Все пациенты давали письменное согласие на участие в исследовании.
Для шва использовалась нить VICRIL 1 с периодом прочности 40 дней и полным лизированием в организме через 70 дней. Разрез кожи выполняют над местом разрыва по задней поверхности голени не более 3 см (рис. 1, а). Затем при помощи направляющих кюреток (рис. 1, б) шовная нить чрескожно проводится во фронтальной плоскости последовательно через проксимальный конец на разных уровнях.
Также производится прошивание дистального конца ахиллова сухожилия во фронтальной плоскости при помощи направляющих кюреток. Концы нитей вместе с фрагментами ахиллова сухожилия выводят в рану на уровне разрыва. Затем теми же нитями накладывают дополнительные блокирующие узлы на проксимальный и дистальный концы сухожилия с целью предотвращения прорезывания крестообразных швов. Нити натягивают и связывают между собой, сближая фрагменты сухожилия. Заключительным этапом для лучшей их адаптации накладывают П-образный шов (рис. 2).
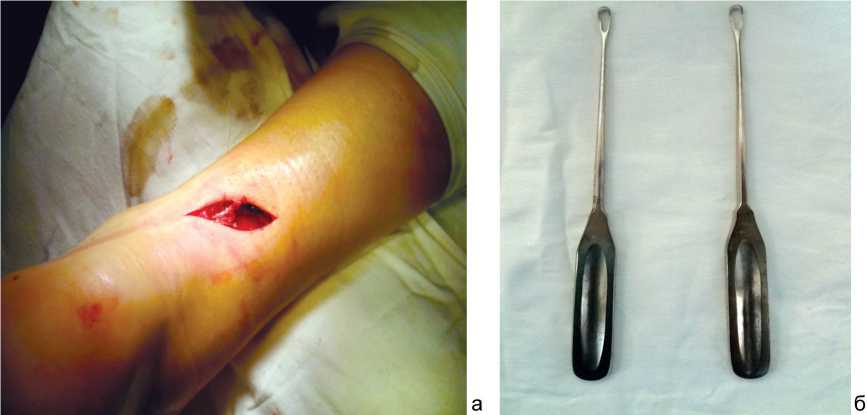
Рис. 1. Хирургический доступ к разрыву (а) и направляющие кюретки (б)
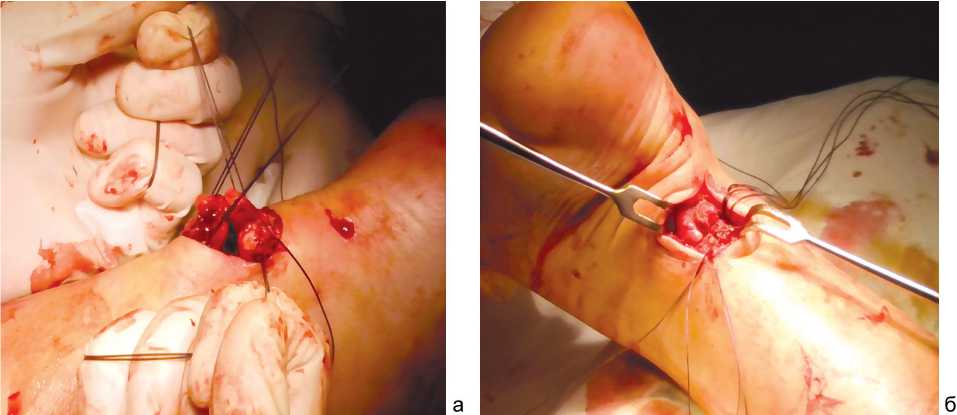
Рис. 2. Наложение чрескожных швов на фрагменты сухожилия (а), адаптация концов сухожилия (б)
В раннем послеоперационном периоде пациенты получали симптоматическое, медикаментозное, физиотерапевтическое лечение. Иммобилизация проводилась гипсовой повязкой от кончиков пальцев до средней трети голени в положении подошвенного сгибания стопы 115–120 градусов или в функциональном ортезе с угловой стабильностью общим сроком до 6 недель. Причем с 4 недели пациенту рекомендовалось начинать дозированные активные движения в голеностопном суставе. Ранняя мобилизация позволяет улучшить трофику и микроциркуляцию в области задней поверхности голени, снизить вероятность развития спаечного процесса ахиллова сухожилия с окружающими тканями, что является профилактикой контрактуры голеностопного сустава.
При оценке результатов лечения учитывались осложнения, возникшие в раннем и позднем послеоперационном периоде, оценивалось функциональное состояние поврежденной конечности в сроки 3 и 6 месяцев после операции после прохождения комплексной восстановительной терапии (объём движений в голеностопном суставе; сила трехглавой мышцы голени; наличие или отсутствие хромоты, анализ биомеханических параметров).
Полученные результаты обрабатывались методами вариационной статистики с помощью пакета прикладных программ MS Statistica 6.0. Различия изучаемых параметров считали статистически значимыми при вероятности безошибочного прогноза 95 % и более (p < 0,05). Проверку статистических гипотез для повышения надежности тестирования выполняли с использованием параметрических (Стьюдента-Уэлча) и непараметрических (Вилкоксона-Манна-Уитни) критериев. Достигнутые р-значения, соответствующие рассчитанным критериям, оценивались по асимптотическим формулам, а также в ходе рандомизационной процедуры (пермутации или перестановочного теста).
У пациентов при применении ранней мобилизации голеностопного сустава (дозированные движения с четвертой недели) амплитуда движений через 6 недель после операции составляла, в среднем, 75 % в сравнении с противоположной стороной. Через 3 месяца после операции и курса восстановительного лечения отмечалось полное восстановление объема движений у всех осмотренных больных.
Силу подошвенных сгибателей стопы оценивали по пятибалльной шкале Ловетта: норма (5 баллов) – осуществляется движение в полном объёме при действии силы тяжести и максимального внешнего противодействия (100 %); 4 балла – возможны движения в полном объёме при воздействии как силы тяжести, так и небольшого внешнего отягощения, мышца может пересилить небольшое сопротивление, но не способна развить максимального усилия (75 %); 3 балла – возможны движения полного или частичного объёма при отягощении только силой тяжести, мышца может преодолеть лишь массу перемещаемого сегмента конечности, выполняя при этом полный или частичный объём движения (50 %); 2 балла – возможно движение полного объёма при полной разгрузке конечности, больной выполняет любое движение, но не может преодолеть силу тяжести (25 %); 1 балл – ощущение напряжения при попытке произвольного движения, пальпируется сокращение мышцы, но не выполняется движе-ние(10 %); 0 баллов – отсутствие признаков движения при попытке произвольного напряжения мышцы, больной пытается выполнить какое-либо движение, но оно не сопровождается даже пальпируемым напряжением мышцы или её сухожилия (0 %). Силу мышц измеряли на здоровой и повреждённой конечностях в момент обращения, после снятия гипсовой повязки, завершения восстановительного лечения, а также при обследовании больных во время сбора отдаленных результатов лечения через 6 месяцев. Через 6 месяцев после операции и курса восстановительного лечения при клинической оценке силы трехглавой мышцы голени у пациентов средний балл составил 4,65.
Подометрическое обследование проводили в отдаленные сроки (6 месяцев). Хромота оценивалась на основании показателя асимметрии походки (до 5 % – норма; от 5 до 10 % – скрытая хромота; более 10 % – явная хромота). У 40 человек асимметрия походки не превышала 5 %, у 7 пациентов составляла 5-10 % (t = 4,1, F = 3,5, U = 14,0, р < 0,001). Явной хромоты ни у одного пациента не выявлено.
Электрическая активность икроножной мышцы голени у пациентов через 3 месяца после травмы: средняя амплитуда осцилляций медиальной порции икроножной мышцы основной группы 129,4 ± 3,2 мВ (норма 148 ± 4,3 мВ), латеральной порции икроножной мышцы соответственно 173,1 ± 3,7 мВ (норма 199,3 ± 6,3 мВ) (р < 0,05).
Через 6 месяцев средняя амплитуда осцилляций медиальной порции икроножной мышцы основной группы 145,4 ± 3,2 мВ (норма 148 ± 4,3 мВ), латеральной порции икроножной мышцы 195,1 ± 3,7 мВ (норма 199,3 ± 6,3 мВ) (р < 0,05).
Клинический пример. Пациент А., 33 лет, поступил в травматолого-ортопедическое отделение № 1 Клиник СамГМУ 25 сентября 2015 года с диагнозом: ранний подкожный «классический» разрыв левого ахиллова сухожилия. Травму получил при игре в футбол в тот же день. На следующий день после дообследования произведено малоинвазивное восстановление ахиллова сухожилия по вышеописанному способу. Послеоперационный период без осложнений. В отдаленном периоде (6 месяцев после операции) симметричное восстановление объема движений и силы трехглавой мышцы голени (рис. 3).
Восстановление температурного баланса также свидетельствует о нормализации трофики задней поверхности левой голени (рис. 4).
По данным электромиографии электрическая активность всех порций трехглавой мышцы голени слева значительно не отличается от противоположной.
По результатам подометрии выявлена симметричность шага, отсутствие хромоты, устойчивость походки.
Субъективно пациент оценивает восстановление ахиллова сухожилия на 90 %.
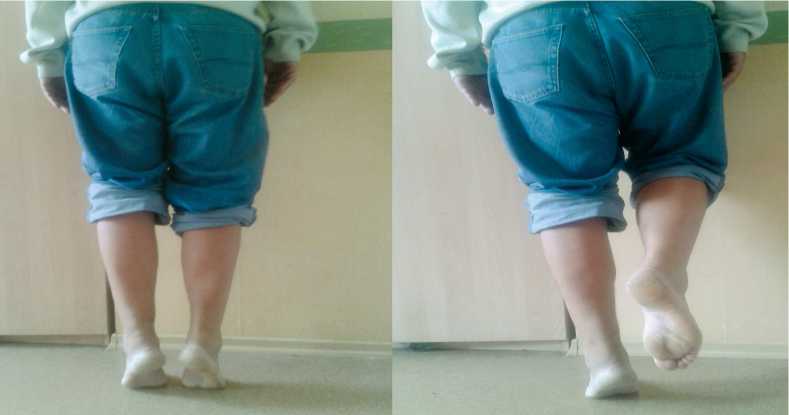
Рис. 3. Результат через 6 месяцев с момента операции (пациент способен поднять вес собственного тела на прооперированной нижней конечности)
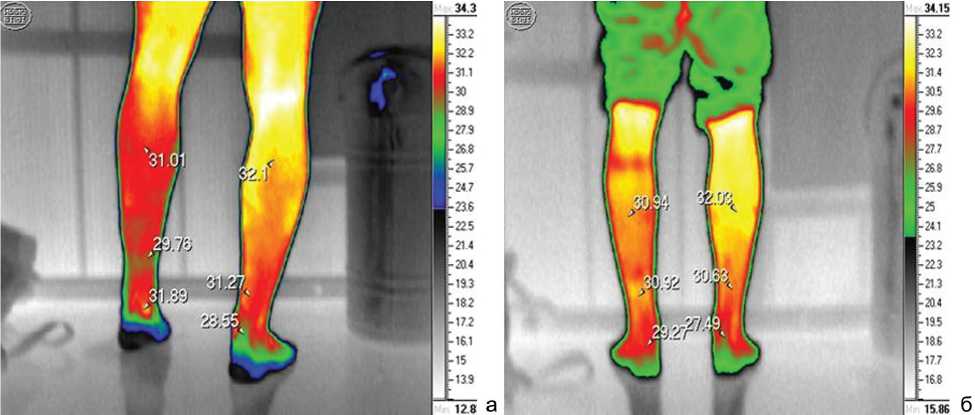
Рис. 4. Температурный баланс по данным термографии до операции (а) и через 6 месяцев (б)
ДИСКУССИЯ
Открытое вмешательство на сухожилии позволяет в большинстве случаев достичь надежной адаптации его концов и уменьшить риск повторных разрывов за счет образования оформленной соединительной ткани. Наряду с преимуществами для открытого оперативного вмешательства на сухожилии характерны и осложнения (до 19,6 %) [3, 4, 13–15]: плохое заживление послеоперационной раны, инфекционные осложнения, грубый послеоперационный рубец, нарушающий скольжение сухожилия, контрактура голеностопного сустава, снижение силы трехглавой мышцы голени, которые требуют длительного стационарного пребывания и снижают эффективность лечения [2, 7, 9, 11].
В течение 6 месяцев после малоинвазивного оперативного лечения пациентов с «классическим» подкожным разрывом ахиллова сухожилия ни у одного больного не было зафиксировано повторных повреждений ахиллова сухожилия и инфекционных осложнений. По данным функциональных методов исследования (по-дография, миография, УЗИ в динамике) симметричное сравнение трехглавых мышц голеней не показало значительных отличий. По субъективной оценке пациентов, восстановление функции голеностопного сустава пролеченной нижней конечности через полгода составляло от 80 до 100 %.
ЗАКЛЮЧЕНИЕ
Применение новой малоинвазивной методики позво- снизить риски инфекционных осложнений, при этом каче- ляет минимизировать повреждение скользящего аппарата, ственно восстановить целостность ахиллова сухожилия.
Список литературы Малоинвазивная методика хирургического лечения пациентов с ранним «классическим» подкожным разрывом ахиллова сухожилия
- Ким Ю.Д. Наш взгляд на причины и механизм подкожного разрыва ахиллова сухожилия//Аспирант. вестн. Поволжья. 2011. № 5-6. С. 133-137.
- Kerr J. Achilles tendon injury: assessment and management in the emergency department//Emerg. Nurse. 2005. Vol. 13, no. 2. P. 32-38.
- A new surgical method to treat chronic ruptures and reruptures of the Achilles tendon/K. Nilsson-Helander, L. Swärd, K.G. Silbernagel, R. Thomeé, B.I. Eriksson, J. Karlsson//Knee Surg. Sports Traumatol. Arthrosc. 2008. Vol. 16, no. 6. P. 614-620 DOI: 10.1007/s00167-008-0492-3
- Nonoperativc biological treatment approach for partial Achilles tendon lesion/G. Filardo, M.L. Presti, E. Kon, M. Marcacci//Orthopedics. 2010. Vol. 33, no. 2. P. 120-123 DOI: 10.3928/01477447-20100104-31
- Грицюк А.А., Середа А.П. Ахиллово сухожилие. М.: РАЕН, 2010. 313 с.
- Миронов С.П., Котельников Г.П. Ортопедия: нац. рук. М.: ГЕОТАР-Медиа, 2008. 872 с.
- Biomechanical and clinical evaluation of a modified 3-loop pulley suture pattern for reattachment of canine tendons to bone/A.P. Moores, E.J. Comerford, J.F. Tarlton, M.R. Owen//Vet. Surg. 2004. Vol. 33, no. 4. P. 391-397.
- Acute Achilles tendon rupture: minimally invasive surgery versus nonoperative treatment with immediate full weightbearing -a randomized controlled trial/R. Metz, E.J. Verleisdonk, G.L. van der Heijden, G.J. Clevers, E.R. Hammacher, M.H. Verhofstad, C. van der Werken//Am. J. Sports Med. 2008. Vol. 36, no. 9. P. 1688-1694 DOI: 10.1177/0363546508319312
- Carmont M.R., Maffulli N. Modified percutaneous repair of ruptured Achilles tendon//Knee Surg. Sports Traumatol. Arthrosc. 2008. Vol. 16, no. 2. P. 199-203.
- Endoscopic calcaneoplasty combined with Achilles tendon repair/F. Michels, S. Guillo, A. King, S. Jambou, C. de Lavigne//Knee Surg. Sports Traumatol. Arthrosc. 2008. Vol. 16, no. 11. P. 1043-1046 DOI: 10.1007/s00167-008-0602-2
- Fortis A.P., Dimas A., Lamprakis A.A. Repair of achilles tendon rupture under endoscopic control//Arthroscopy. 2008. Vol. 24, no. 6. P. 683-688 DOI: 10.1016/j.arthro.2008.02.018
- Малоинвазивный способ хирургического лечения подкожного разрыва ахиллова сухожилия: пат. 2554227 Рос. Федерация. № 2014115567/14; заявл. 17.04.2014; опубл. 27.06.2015, Бюл. 18.
- Mazzone M.F., McCue T. Common conditions of the achilles tendon//Am. Fam. Physician. 2002. Vol. 65, no. 9. P. 1805-1810.
- Suture holding capacity of the Achilles tendon during the healing period: an in vivo experimental study in rabbits/Y. Yildirim, H. Kara, C. Cabukoglu, T. Esemenli//Foot Ankle Int. 2006. Vol. 27, no. 2. P. 121-124.
- The influence of early weight-bearing compared with non-weight-bearing after surgical repair of the Achilles tendon/A.A. Suchak, G.P. Bostick, L.A. Beaupré, D.C. Durand, N.M. Jomha//J. Bone Joint Surg. Am. 2008. Vol. 90, no. 9. P. 1876-1883 DOI: 10.2106/JBJS.G.01242
- Long-term results after operatively treated Achilles tendon rupture: fibrin glue versus suture/B. Hohendorff, W. Siepen, L. Spiering, L. Staub, T. Schmuck, A. Boss//J. Foot Ankle Surg. 2008. Vol. 47, no. 5. P. 392-399 DOI: 10.1053/j.jfas.2008.05.006


