Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом
Автор: Цискарашвили Арчил Важаевич, Родионова Светлана Семновна, Миронов Сергей Павлович, Бухтин Кирилл Михайлович, Горбатюк Дмитрий Сергеевич, Тараскин Александр Юрьевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2019 года.
Бесплатный доступ
Введение. В статье рассматривается актуальная проблема ортопедии - влияние нарушений метаболизма костной ткани на исходы лечения переломов длинных костей, осложненных хроническим остеомиелитом. Цель. Обоснование целесообразности терапии, направленной на коррекцию метаболических нарушений в костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом. Материалы и методы. Дана оценка метаболических нарушений костной ткани при переломах длинных костей, осложненных хроническим остеомиелитом, и эффективности лечения с включением в комплексную терапию кроме хирургического, антибактериального и противовоспалительного лечения, медикаментозной коррекции указанных нарушений метаболизма. Проводилось ретроспективное исследование со стратифицированной рандомизацией групп сравнения. Результаты. Выявлены специфические для указанной группы пациентов изменения ремоделирования костной ткани с усилением интенсивности резорбции. Кроме того, у пациентов с данной патологией отмечена высокая частота вторичного гиперпаратиреоза и нарушений метаболизма D-гормона...
Хронический остеомиелит, остеопороз, замедленная консолидация, антирезорбтивная терапия, чрескостный остеосинтез
Короткий адрес: https://sciup.org/142221011
IDR: 142221011 | УДК: [616.71-007.234-089.227.84:616.71-018.46-002.2]-085 | DOI: 10.18019/1028-4427-2019-25-2-149-155
Metabolic bone tissue disorders in patients with long bone fractures complicated by chronic osteomyelitis
Introduction The article deals with a topic of how disorders of bone tissue metabolism affect the treatment outcomes after fractures of long bones complicated by chronic osteomyelitis. Purpose To study the feasibility of therapy aimed at correcting metabolic disorders in the bone tissue in patients with long bone fractures complicated by chronic osteomyelitis. Materials and methods Assessment of bone metabolic disorders in fractures of long bones complicated by chronic osteomyelitis, and of the effectiveness of treatment involving a combined therapy including surgical, antibacterial and anti-inflammatory treatment, and also a drug correction of the metabolic disorders detected. A retrospective study was conducted with stratified randomization of comparison groups. Results Changes in bone remodeling that are specific to this group of patients with increased resorption intensity were identified. In addition, high frequency of secondary hyperparathyroidism and metabolic disorders of the D hormone was observed in the patients with this pathology...
Текст научной статьи Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом
В настоящее время частота посттравматического остеомиелита, в зависимости от локализации и типа перелома, колеблется от 5 до 10 % [1]. Среди главных проблем лечения пациентов с хроническим остеомиелитом остаются:
-
• длительная консолидация (в среднем на 4–6 месяцев дольше в сравнении с переломами, не осложненными посттравматическим хроническим остеомиелитом) [2–4].
-
• рецидивы воспалительного процесса после хирургического вмешательства у 15–30 % пациентов [5].
-
• высокая частота инвалидизации пациентов (50– 90 %) [6].
Одной из причин замедленной консолидации или формирования ложных суставов, даже при условии адекватного хирургического вмешательства, у таких пациентов может быть нарушенное ремоделирование костной ткани вследствие воздействия провоспалитель-ных цитокинов [7]. По крайней мере, известно, что золотистый стафилококк, помимо давно исследуемой способности к инвазии, обладает выраженным негативным действием на равновесие костеобразования и резорбции, а также на отдельные звенья данных механизмов, а именно, остеобласты (костеобразующее звено) и остеокласты (костеразрушающее звено) [7–9]. Кроме того, микробные возбудители способны изменять и извращать иммунный ответ, воздействуя на баланс интерлейкинов [10]. Отклонения в течении иммунных процессов, в свою очередь, усугубляют нарушения метаболизма костной ткани. Очевидно, что в условиях воспалительного процесса для оптимизации лечебного процесса не-
обходимы не только полноценная хирургическая санация, стабилизация повреждённого сегмента, адекватная антибактериальная и противовоспалительная терапия, но и дополнительное лечение, направленное на коррекцию нарушенного метаболизма костной ткани.
Уровень доказательности исследования: II.
Цель . Обосновать целесообразность терапии, направленной на коррекцию метаболических нарушений костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование – ретроспективное со стратифицированной рандомизацией групп сравнения. В работу включены результаты лечения 112 пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом (средняя продолжительность воспалительного процесса 37 месяцев). Сравнивались две группы пациентов: основная и контрольная.
В основной группе комплексное лечение включало оперативный этап, антибактериальную, противовоспалительную терапию и медикаментозную коррекцию метаболических нарушений костной ткани.
В контрольной группе выполнялся оперативный этап, антибактериальное и противовоспалительное лечение.
Стратифицированная рандомизация проводилась путем случайного отбора в указанные группы пациентов, проходивших лечение в условиях отделения последствий травм и гнойных осложнений опорно-двигательной системы НМИЦ ТО им. Н.Н. Приорова в период с июля 2017 по август 2018 года. В связи с малым числом наблюдаемых пациентов с нарушениями консолидации плечевой кости в основной группе (6 пациентов) рандомизация исходной совокупности проводилась только для формирования соответствующей контрольной груп- пы с такой же итоговой численностью.
В основную группу вошло 56 пациентов в возрасте от 27 до 77 лет (в среднем 47 ± 13 лет), среди них 25 женщин (45 %) и 31 мужчина (55 %).
В контрольную группу включено 56 пациентов в возрасте от 29 до 75 лет (в среднем 53 ± 12 лет). Из них 26 женщин (46 %) и 30 мужчин (54 %). Внутри каждой группы распределение пациентов в соответствии с поврежденным сегментом составило: плечевая кость – 6 пациентов, бедренная – 25, большеберцовая – 25 человек (табл. 1).
Преобладающим диагнозом как в основной, так и в контрольной группе являлся ложный сустав, осложненный хроническим остеомиелитом. Распределение по нозологии показано в таблице 2.
До поступления пациентам в других лечебных учреждениях выполнялись следующие операции: в основной группе: остеосинтез пластиной – 25 пациентам (45 %), интрамедуллярным штифтом – 15 (27 %), аппарат внешней фиксации применен в 16 случаях (28 %); в контрольной группе: остеосинтез пластиной – 30 пациентам (54 %), интрамедуллярным штифтом – 12 (21 %), аппаратом внешней фиксации – 14 (25 %).
Таблица 1
Распределение повреждений по сегментам
|
Основная группа |
% |
Контрольная группа |
% |
|
|
Плечевая кость |
6 |
10,72 |
6 |
10,72 |
|
Бедренная кость |
25 |
44,64 |
25 |
44,64 |
|
Большеберцовая кость |
25 |
44,64 |
25 |
44,64 |
|
Всего |
56 |
100,0 |
56 |
100,0 |
Таблица 2
Распределение пациентов по нозологическим критериям в сравниваемых группах после включения в исследование и их ортопедический статус
|
Диагноз |
Основная группа |
Контрольная группа |
||
|
N |
%* |
N |
%* |
|
|
КК СДО С |
КК СДО С |
|||
|
Ложный сустав, осложненный хроническим остеомиелитом |
33 |
58,93 |
32 |
57,14 |
|
7 20 6# |
9 17 6# |
|||
|
Открытый инфицированный перелом, осложнённый хроническим остеомиелитом |
5 |
8,93 |
4 |
7,14 |
|
23– |
22– |
|||
|
Несросшийся перелом, осложненный хроническим остеомиелитом |
5 |
8,93 |
10 |
17,85 |
|
14– |
37– |
|||
|
Замедленно срастающийся перелом, осложненный хроническим остеомиелитом |
6 |
10,71 |
5 |
8,92 |
|
24– |
23– |
|||
|
Неправильно срастающийся перелом, осложненный хроническим остеомиелитом |
4 |
7,14 |
3 |
5,35 |
|
13– |
21– |
|||
|
Консолидирующийся перелом, осложненный хроническим остеомиелитом |
2 |
3,57 |
2 |
3,57 |
|
–2– |
11– |
|||
|
Застарелый перелом, осложненный хроническим остеомиелитом |
1 |
1,79 |
– |
– |
|
–1– |
||||
|
Всего |
56 |
100,00 |
56 |
100,00 |
Обозначения: КК – пациент передвигается на кресле-каталке; СДО – пациент передвигается с помощью средств дополнительной опоры; С – пациент передвигается самостоятельно; *– процент от общего числа (без учета ортопедического статуса) пациентов в каждой подгруппе; # – пациенты с переломами плечевой кости
При поступлении пациентам обеих групп проведено оперативное лечение, включающее следующие этапы:
-
1) удаление металлоконструкции или демонтаж аппарата внешней фиксации;
-
2) радикальная фистулсеквестрнекрэктомия / сек-вестрнекрэктомия, резекция зоны ложного сустава с реканализацией костномозгового канала;
-
3) биомеханически обоснованный реостеосинтез с учётом рычаговых свойств костных отломков и механических (прочность и жесткость) свойств аппаратов внешней фиксации [11, 12].
Перед операцией у пациентов обеих групп оценивался метаболизм костной ткани. Исследовались показатели гомеостаза кальция (в крови – кальций общий ( Са ), кальций ионизированный ( Са++ ), фосфор ( Р ), кальцийрегули-рующий гормон (паратгормон), 25(ОН)D3 – транспортная форма D-гормона, а также маркеры костеобразования (щелочная фосфатаза ( ЩФ ), остеокальцин ( Оc ) и маркеры резорбции (C-концевой телопептид коллагена первого типа ( β -Cross Laps )).
В моче определяли кальций и фосфор суточной мочи и маркер резорбции ДПИД (как соотношение де- зоксипиридинолина мочи к креатинину). Полученные данные в основной группе служили основанием для выбора терапии, направленной на коррекцию нарушенного метаболизма, и контроля влияния терапии на динамику этих нарушений.
Статистический анализ проводился на программном обеспечении IBM SPSS Statistics 22. Для всех статистических расчетов пороговый уровень значимости был принят как р = 0,05.
Оценка динамики маркеров метаболизма костной ткани в основной группе проводилась при помощи W-критерия рангов Вилкоксона; показатели до операции сравнивались с таковыми на сроках в 3 месяца.
Для сравнения сроков лечения в аппарате внешней фиксации использовался U-критерий Манна-Уитни, при этом отдельно сравнивалась длительность чре-скостного остеосинтеза в двух группах (основная и контрольная) с одинаковыми сегментами (плечевая кость, бедренная кость, большеберцовая кость). Основным исследуемым параметром являлся срок фиксации поражённого сегмента в аппарате.
РЕЗУЛЬТАТЫ
Среди полученных показателей, отражающих метаболизм костной ткани, обращал на себя внимание уровень витамина 25(ОН)D3, в среднем составляющий 17,79 нг/мл. Этот показатель был почти 2 раза меньше нижней границы нормы (N = 30–100 нг/мл), что, в свою очередь, свидетельствовало о D-недостаточности (11 пациентов – 20 %) или D-дефиците (38 пациентов – 68 %). Уровень ДПИД (11,637 нмоль/ммоль в среднем) в итоговом значении в 2 раза превышал нормальные показатели (N = 2,3–5,4) у мужчин и в 1,5 раза у женщин (N = 3–7,4). Это повышение свидетельствовало об увеличении интенсивности резорбции костной ткани
Средний уровень кальция крови был близок к нижней границе нормы – 2,29 ммоль/л (N = 2,10–2,55), ионизированного кальция (Са++) - 1,12 ммоль/л (N = 1,03–1,23). Средний уровень кальция суточной мочи составил 3,1 ммоль/сут (N = 2,5–7,0), паратгормона – 12,47 пм/л (N = 1,7–6,4), что превышало норму и отражало реакцию организма на дефицит или недостаточность D-гормона. Диагноз вторичного гиперпаратиреоза выявлен у трети пациентов. Полностью результаты оценки отклонений гомеостаза кальция и маркеров ремоделирования приведены в таблице 3.
В послеоперационном периоде в основной группе была назначена терапия, направленная на коррекцию выявленных нарушений метаболизма костной ткани, включающая препараты кальция (карбонат кальция, оссеин-гидроксиапатитный комплекс) и активный метаболит витамина D (альфакальцидол) для коррекции D-недостаточности и вторичного гиперепаратиреоза. Доза этих препаратов подбиралась индивидуально в зависимости от исходного уровня кальция крови (Патент РФ на изобретение № 2176519 от 10.12.2001 г.) [13].
Кроме того, во всех случаях назначалась антире-зорбтивная терапия, направленная на снижение интенсивности резорбции костной ткани. В качестве анти-резорбтивного препарата использовали бисфосфонат (БФ) – ибандроновая кислота в дозе 3 мг/3 мл один раз в 3 месяца.
Таблица 3
Результаты лабораторного исследования на маркеры нарушения метаболических процессов в костной ткани (основная группа, расчет с помощью ПО IBM SPSS Statistics 22)
|
Параметр |
||||||
|
минимум |
максимум |
среднее значение (М) |
станд. отклонение ( σ ) |
нормальные значения |
ед. изм. |
|
|
ДПИД / Креатинин |
5 |
38,38 |
11,6367 |
6,44523 |
2,3-5,4 |
Нмоль/ммоль креатинина |
|
Фосфор суточной мочи |
10,5 |
42,45 |
24,0079 |
9,55659 |
12,9-42,0 |
ммоль/сут |
|
Кальций суточной мочи |
1 |
6,34 |
3,6632 |
1,53267 |
2,5-7,0 |
ммоль/сут |
|
25(ОН)D3 |
6,6 |
40 |
17,79 |
10,2238 |
30-10 |
Нг/мл |
|
Паратиреоидный гормон |
1,77 |
60 |
12,4647 |
15,5422 |
1,7-6,4 |
пмоль/л |
|
Остеокальцин |
2 |
46 |
22,5509 |
11,0964 |
< 46 |
нг/мл |
|
β-cross-laps |
0,086 |
1,14 |
0,63271 |
0,26686 |
< 0,704 |
нг/мл |
|
Щелочная фосфатаза |
60,29 |
373 |
123,451 |
65,6687 |
53-128 |
ед/л |
|
Фосфор крови |
0,72 |
1,56 |
1,1861 |
0,19647 |
0,78-1,42 |
ммоль/л |
|
Кальций ионизированный (Са++) |
0,96 |
2,2 |
1,2207 |
0,19725 |
1,03-1,23 |
ммоль/л |
|
Кальций крови (Са) |
2,1 |
2,71 |
2,425 |
0,13485 |
2,10-2,55 |
ммоль/л |
Через 3 месяца оценка показателей гомеостаза кальция и интенсивности резорбции проведена у 18 из 56 больных основной группы. Во всех случаях отмечено снижение уровня ДПИД в пределах 30 % от исходной величины, что свидетельствовало о наличии антире-зорбтивного эффекта.
До назначения терапии, направленной на коррекцию нарушений метаболизма костной ткани, различия между группами по лабораторным показателям не определялись (р >> 0,05). При сравнении лабораторных данных в основной группе через 3 месяца выявлены статистически значимые различия (р < 0,05) по следующим параметрам:
-
• остеокальцин (р = 0,043);
-
• паратиреоидный гормон (p = 0,043);
-
• соотношение ДПИД / креатинин (p = 0,041).
Полные статистические данные приведены в таблице 4.
Фармакотерапия у пациентов основной группы продолжалась до формирования полноценной костной мозоли.
По итогам сравнения длительности лечения в аппаратах внешней фиксации у пациентов двух групп с одинаковыми сегментами (статистические данные приведены в таблице 5 и рисунке 1) выявлены статистически значимые различия (во всех случаях р < 0,05): в основной группе срок консолидации был достоверно короче.
Таблица 4
|
Показатель |
Значение, M ± σ |
Диапазон |
Ед. изм. |
Значение р при сравнении1 |
Пороговое значение р |
|
Са – 0 мес. |
2,425 ± 0,135 |
2,1 – 2,71 |
ммоль/л |
0,172 |
0,05 |
|
Са – 3 мес. |
2,46 ± 0,62 |
2,38 – 2,63 |
|||
|
Са2+ - 0 мес. |
1,221 ± 0,198 |
0,96 – 2,2 |
ммоль/л |
0,807 |
|
|
Са2+ - 3 мес. |
1,189 ± 0,051 |
1,11 – 1,33 |
|||
|
Р – 0 мес. |
1,186 ± 0,196 |
0,72 – 1,56 |
ммоль/л |
0,18 |
|
|
Р – 3 мес. |
1,232 ± 0,147 |
1,03 – 1,39 |
|||
|
ЩФ – 0 мес. |
123,45 ± 65,67 |
60,29 – 373 |
Ед/л |
0,893 |
|
|
ЩФ – 3 мес. |
113,67 ± 24,32 |
90,00 148 |
|||
|
b-cross-laps – 0 мес. |
0,633 ± 0,267 |
0,086 – 1,14 |
нг/мл |
0,18 |
|
|
b-cross-laps – 3 мес. |
0,65 ± 0,298 |
0,18 – 0,99 |
|||
|
Остеокальцин – 0 мес. |
22,55 ± 11,096 |
2,00 – 46,00 |
нг/мл |
0,043 |
|
|
Остеокальцин – 3 мес. |
24,917 ± 11,465 |
11,5 – 39,0 |
|||
|
ПТГ – 0 мес. |
12,465 ± 15,542 |
1,77 – 60,00 |
пмоль/л |
0,043 |
|
|
ПТГ – 3 мес. |
2,562 ± 1,032 |
1,01 – 4,15 |
|||
|
25-ОН-D3 – 0 мес. |
17,79 ± 10,224 |
6,6 – 40,0 |
нг/мл |
0,715 |
|
|
25-ОН-D3 – 3 мес. |
18,96 ± 10,78 |
5,0 – 33,0 |
|||
|
Са сут. мочи – 0 мес. |
3,663 ± 1,533 |
1,00 – 6,34 |
ммоль/сут |
0,18 |
|
|
Са сут. мочи – 3 мес. |
2,483 ± 0,819 |
1,40 – 3,60 |
|||
|
Р сут. мочи – 0 мес. |
24,008 ± 9,557 |
10,50 – 42,45 |
ммоль/сут |
0,18 |
|
|
Р сут. мочи – 3 мес. |
9,878 ± 5,3 |
3,46 – 17,10 |
|||
|
ДПИД / креатинин – 0 мес. |
11,637 ± 6,445 |
5,00 – 38,38 |
нмоль/ммоль креатинина |
0,041 |
|
|
ДПИД / креатинин – 3 мес. |
8,596 ± 3,254 |
3,50 – 17,50 |
Обозначения:1 - W-критерий Уилкоксона; 0 мес. - показатель до оперативного лечения; 3 мес. - показатель спустя 3 месяца после оперативного лечения. Жирным шрифтом выделены статистически достоверные значения p
Таблица 5
|
Сегмент |
Группа |
Сроки консолидации, дни, M ± σ |
Диапазон, дни |
Значение р при сравнении* |
Пороговое значение р |
|
Плечевая кость |
основная |
199,834 ± 31,626 |
147 – 243 |
0,041 |
0,05 |
|
Плечевая кость |
контрольная |
254,167 ± 45,124 |
196 – 321 |
||
|
Бедренная кость |
основная |
266,84 ± 52,647 |
190 – 399 |
0,009 |
|
|
Бедренная кость |
контрольная |
338,00 ± 107,173 |
197 – 559 |
||
|
Большеберцовая кость |
основная |
235,04 ± 49,308 |
154 – 351 |
0,041 |
|
|
Большеберцовая кость |
контрольная |
270,08 ± 61,110 |
189 – 427 |
– U-критерий Манна-Уитни
Сводные статистические данные по динамике лабораторных показателей в основной группе
Сводные статистические данные по срокам консолидации в основной и контрольной группах
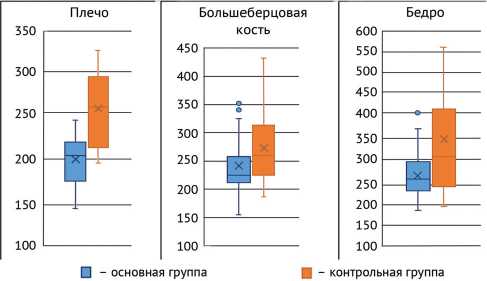
Рис. 1. Интерпретация полученных результатов из таблицы 4 в формате диаграммы «ящики и усы»
Таким образом, использование в послеоперационном периоде у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом, комбинации кальцийсодержащих препаратов альфа- кальцидола и ибандроновой кислоты нормализует нарушенное ремоделирование костной ткани и сокращает, по сравнению с контрольной группой, срок консолидации.
ОБСУЖДЕНИЕ
Картина метаболических сдвигов на фоне хронического остеомиелита у исследуемых больных характеризуется выраженным изменением лабораторных показателей. Ключевыми из них являются следующие:
– щелочная фосфатаза (ЩФ) – активность фермента коррелирует с уровнем образования костной ткани (низкий уровень отражает слабую активность остеобластов, высокий уровень отражает нарушение минерализации кости, в том числе и при переходе ремоделирования на высокий уровень при усилении резорбции);
– β -Cross Laps – продукт деградации коллагена 1 типа, который составляет более 90 % органического матрикса кости;
– остеокальцин – один из наиболее информативных маркеров костеобразования. Является основным неколлагеновым белком кости, включенным в связывание кальция и гидроксиапатита. Синтезируется остеобластами (высокий уровень может свидетельствовать о повышенной резорбции костной ткани);
– ДПИД (утренней мочи) является основным материалом поперечных связей коллагена в костях. Отражает интенсивность резорбции костной ткани.
У наблюдаемых пациентов выявлено повышение уровня щелочной фосфатазы (123,45 ± 65,67 при N = 53–128), β -Cross Laps (0,63271 ± 0,267 при N < 0,704), а также соотношения ДПИД/креатинин (11,6367 ± 6,445 при N = 2,3–5,4 у мужчин и 3–7,4 у женщин). Данные изменения указывают на усиление интенсивности ремоделирования костной ткани, схожее с изменениями при высокооборотном типе остеопороза. По нашему мнению, это может объясняться, в том числе, и компенсаторной реакцией костной ткани, возникающей в ответ на ее разрушение возбудителями хронического остеомиелита. Согласно ряду исследований [7], золотистый стафилококк (обнаруживается в ходе микробиологического исследования в 35,51–59,1 % случаев) [14–16] индуцирует гибель остеобластов за счёт вырабатываемых токсинов, таких как фенолрастворимые модулины (PSM α , PSM β ) и δ -токсин. Также воспалительные цитокины (интерлейкин (IL–1 β ), фактор некроза опухоли (TNF- α ) и др.), образующиеся в результате длительного воспалительного процесса, запускают каскад биохимических реакций, приводящих к активации процессов некроза или апоптоза в остеобластах.
С другой стороны, известно о стимулирующем влиянии золотистого стафилококка на остеокластоге-нез посредством усиления продукции мембрансвязан-ных RANK-L, sRANK-L (растворимых) и малых форм RANK-L. Эти лиганды активируют специфический рецептор RANK, который расположен на остеокластах и дендритных клетках. RANK-L является основным стимулирующим фактором в образовании зрелых остеокластов. При этом в условиях хронической инфекции снижается продукция остеопротегеринов – остеокластингибирую-щего (остеокластсвязывающего) фактора, который является ключевым звеном ингибирования дифференциации и активации остеокластов. Указанные факторы в совокупности приводят к усиленному остеокластогенезу, и, как следствие, к повышению резорбции костной ткани без ее адекватного замещения [7]. В ходе каскада данных биохимических реакций нарушаются процессы минерализации кости [8–9]. Вынужденная гиподинамия и длительное отсутствие осевых нагрузок на поражённую конечность приводят к дополнительному снижению минеральной плотности костной ткани. Выраженная остеопения пораженного сегмента скелета отмечена у всех пациентов основной и контрольной группы.
Низкий уровень витамина 25(ОН)D3 (17,79 ± 10,223 при N = 30–100), отмеченный у наблюдаемых пациентов, может быть связан с климатическими факторами, а именно, проживанием пациентов в условиях средней полосы России [17], а также с отсутствием в России официальной программы по обогащению продуктов витамином D, кроме продуктов детского питания [18].
Коррекцию выявленных метаболических нарушений, согласно данным исследований [19–20], предпочтительнее осуществлять комплексом препаратов (оссеин-ги-дроксиапатитный комплекс и активные метаболиты витамина D). В настоящее время также установлено, что при высоких показателях резорбции костной ткани и отсутствии ответа на комбинацию указанных препаратов рационально включить в план лечения препараты из группы бисфосфонатов, что позволяет за счёт снижения интенсивности резорбции увеличить минеральную плотность костной ткани и эффективность лечения в целом [21–22]. Среди препаратов данной группы была выбрана ибандро-новая кислота, механизм действия которой заключается в ингибировании фарнизил-дифосфатсинтазы (FDPS) по мевалонатному пути, что тормозит образование внутриклеточных сигнальных молекул остеокластов и нарушает их жизнедеятельность вплоть до апоптоза. Преимущества ибандроновой кислоты перед алендроновой заключаются в длительном персистировании препарата в костной ткани, что позволяет увеличить интервал между инъекциями до 3-х месяцев [23]. Ее эффективность в комбинации с альфакальцидолом при повышенной интенсивности резорбции показана ранее при высокооборотном системном остеопорозе [22].
На основе полученных нами данных можно сделать вывод о том, что применённая комплексная терапия статистически достоверно (для плечевой и большеберцовой костей p = 0,009, для бедренной кости p = 0,041) нормализует процесс консолидации и сокращает срок лечения в аппарате внешней фиксации у пациентов с переломами длинных костей конечностей, осложнённых хроническим остеомиелитом.
Согласно полученным предварительным результатам, терапия, направленная на коррекцию нарушений метаболизма костной ткани, уже через 3 месяца позволяет достичь улучшения некоторых лабораторных показателей в сравнении с изначальными значениями, а именно, уровней остеокальцина и паратиреоидного гормона (р = 0,043) и соотношения ДПИД / креатинин (р = 0,041), что позитивно влияет на механизмы ремоделирования костной ткани Для формирования выводов в отношении прочих показателей, по нашему мнению, требуется долгосрочное (более 3 мес.) наблюдение динамики показателей метаболизма костной ткани.
ВЫВОДЫ
-
1. Изменения метаболизма в костной ткани, осложняющие течение хронического остеомиелита, у большинства пациентов характеризуются повышением интенсивности ремоделирования, что, с одной стороны, является свидетельством компенсаторной реакции на процессы, протекающие в воспалительном очаге, с другой, нарушает процесс консолидации перелома.
-
2. Назначение в послеоперационном периоде, дополнительно к адекватному хирургическому вмешательству, терапии, направленной на коррекцию метаболизма костной ткани, позволяет добиться нормализации сроков консолидации.
-
3. Для получения оптимального результата следует проводить комплексное лечение, а именно, сочетать хирургический компонент, антибактериальную и противовоспалительную терапию с медикаментозной коррекцией нарушенного гомеостаза кальция, D-недостаточности или D-дефицита и нарушений интенсивности резорбции.
-
4. Необходимо дальнейшее изучение влияния метаболических нарушений костной ткани у пациентов с хроническим остеомиелитом на результаты лечения методом чрескостного остеосинтеза, включая поиск новых компоновок, обеспечивающих стабильную фиксацию поврежденных сегментов и функциональность конечности.
Список литературы Метаболические нарушения костной ткани у пациентов с переломами длинных костей, осложнённых хроническим остеомиелитом
- Infection in Orthopaedics/G.E. Cook, D.C. Markel, W. Ren, L.X. Webb, M.D. McKee, E.H. Schemitsch//J. Orthop. Trauma. 2015. Vol. 29, No Suppl. 12. P. S19-S23 DOI: 10.1097/BOT.0000000000000461
- Травматология: нац. рук./гл. ред.: Г.П. Котельников, С.П. Миронов. М.: ГЭОТАР-Медиа, 2008. 808 с.
- Леонова С.Н., Рехов А.В., Камека А.Л. Традиционное хирургическое лечение пациентов с переломами костей голени, осложненными хроническим травматическим остеомиелитом//Бюллетень ВСНЦ СО РАМН. 2013. № 2-1 (90). С. 45-48.
- Леонова С.Н., Рехов А.В., Камека А.Л. Лечение переломов, осложненных гнойной инфекцией//Сибирский медицинский журнал. 2013. Т. 120, № 5. С. 141-143.
- Хронический посттравматический остеомиелит плеча: экономические аспекты лечения методом чрескостного остеосинтеза аппаратом Илизарова/Д.С. Леончук, Н.В. Сазонова, Е.В. Ширяева, Н.М. Клюшин//Гений ортопедии. 2017. Т. 23, № 1. С. 74-79.
- Микулич Е.В. Современные принципы лечения хронического остеомиелита//Вестник новых медицинских технологий. 2012. Т. 19, № 2. С. 180-184.
- Josse J., Velard F., Gangloff S.C. Staphylococcus aureus vs osteoblast: relationship and consequences in osteomyelitis//Front. Cell Infect. Microbiol. 2015. Vol. 5. P. 85
- DOI: 10.3389/fcimb.2015.00085
- Thwaites G.E., Gant V. Are bloodstream leukocytes Trojan Horses for the metastasis of Staphylococcus aureus?//Nat. Rev. Microbiol. 2011. Vol. 9, No 3. P. 215-222
- DOI: 10.1038/nrmicro2508
- Staphylococcus aureus protein A binds to osteoblasts and triggers signals that weaken bone in osteomyelitis/T. Claro, A. Widaa, M. O’Seaghdha, H. Miajlovic, T.J. Foster, F.J. O'Brien, S.W. Kerrigan//PLoS One. 2011. Vol. 6, No 4. P. e18748
- DOI: 10.1371/journal.pone.0018748
- Critical role for inflammasome-independent IL-1ß production in osteomyelitis/J.R. Lukens, J.M. Gross, C. Calabrese, Y. Iwakura, M. Lamkanfi, P. Vogel, T.D. Kanneganti//Proc. Natl. Acad. Sci. U.S.A. 2014. Vol. 111, No 3. P. 1066-1071
- DOI: 10.1073/pnas.1318688111
- Цискарашвили А.В. Лечение больных с переломами длинных костей, осложненных гнойной инфекцией, с учетом биомеханической концепции фиксации отломков: автореф. дис. … канд. мед. наук: 14.00.22. М., 2009. 34 с.
- Пичхадзе И.М. Атлас переломов костей конечностей и таза. Лондон; М., 2002. 176 с.
- Способ профилактики потери костной ткани вокруг имплантатов при эндопротезировании: пат. 2176519 Рос. Федерация/Родионова С.С., Попова Т.П., Балберкин А.В., Колондаев А.Ф., Клюшниченко И.В. № 2001102307/14; заявл. 29.01.2001; опубл. 10.12.2001, Бюл. № 34.
- Trends in the epidemiology of osteomyelitis: a population-based study, 1969 to 2009/H.M. Kremers, M.E. Nwojo, J.E. Ransom, C.M. Wood-Wentz, L.J. Melton 3rd, P.M. Huddleston 3rd//J. Bone Joint Surg. Am. 2015. Vol. 97, No 10. P. 837-845
- DOI: 10.2106/JBJS.N.01350
- Epidemiology, microbiology and therapeutic consequences of chronic osteomyelitis in northern China: A retrospective analysis of 255 patients/X. Ma, S. Han, J. Ma, X. Chen, W. Bai, W. Yan, K. Wang//Sci. Rep. 2018. Vol. 8, No 1. P. 14895
- DOI: 10.1038/s41598-018-33106-6
- Розова Л.В., Годовых Н.В. Микробиологическое исследование гнойного очага воспаления у больных хроническим остеомиелитом длинных трубчатых костей//Клиническая лабораторная диагностика. 2016. Т. 61, № 10. С. 727-730
- DOI: 10.18821/0869-2084-2016-61-10-727-730
- Плещева А.В., Пигарова Е.А., Дзеранова Л.К. Витамин D и метаболизм: факты, мифы и предубеждения//Ожирение и метаболизм. 2012. Т. 9, № 2. С. 33-42.
- Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых/Е.А. Пигарова, Л.Я. Рожинская, Ж.Е. Белая, Л.К. Дзеранова, Т.Л. Каронова, А.В. Ильин, Г.А. Мельниченко, И.И. Дедов//Проблемы эндокринологии. 2016. Т. 62, № 4. С. 60-84
- DOI: 10.14341/probl201662460-84
- Родионова С.С., Хакимов У.Р. Влияние пятилетнего использования альфакальцидола в комбинации с карбонатом кальция на минеральную плотность ткани при первичных формах системного остеопороза у мужчин//Остеопороз и остеопатии. 2016. Т. 19, № 1. С. 22-27.
- Родионова С.С. Консервативная терапия как часть комплексного лечения пациентов с переломами и нарушенным метаболизмом костной ткани//Эффективная фармакотерапия. 2017. № 12. С. 52-54.
- Alfacalcidol increases the therapeutic effifacy of ibandronate on bone mineral density in Japanese women with primary osteoporosis/Y. Nakamura, T. Suzuki, M. Kamimura, S. Ikegami, S. Uchiyama, H. Kato//Tohoku J. Exp. Med. 2017. Vol. 241, No 4. P. 319-326
- DOI: 10.1620/tjem.241.319
- Родионова С.С., Еловой-Вронский А.А., Бернакевич А.И. Альфакальцидол или колекальциферол в комбинации с ибандроновой кислотой при лечении постменопаузального системного остеопороза//Остеопороз и остеопатии. 2014. Т. 17, № 1. С. 21-24.
- Osteoporosis treatment: why ibandronic acid?/M. Rossini, G. Orsolini, S. Adami, V. Kunnathully, D. Gatti//Expert. Opin. Pharmacother. 2013. Vol. 14, No 10. P. 1371-1381
- DOI: 10.1517/14656566.2013.795949


